
201403170953311
.pdfВ течение первого триместра беременности рост эмбриона определяется поступлением питательных веществ и эффектами (паракринными и аутокринными) ростовых факторов и связывающих их белков. В фетальной фазе рост плода зависит преимущественно от характера питания матери и функции плаценты. Плацента ответственна за доставку и элиминацию продуктов жизнедеятельности и является важным эндокринным органом, секретирующим ростовые факторы, цитокины, гормоны, в частности, плацентарный лактоген, который структурно близок к ГР и не уступает ему по ростостимулирующей активности. На поздних сроках беременности установлена достоверная зависимость между скоростью роста плода и размерами плаценты. Во 2-м триместре беременности скорость роста составляет 2,5 см/нед. Затем рост плода постепенно замедляется, и к моменту рождения ребенка скорость его роста составляет 5 мм/нед.
Рецептор ГР определяется у плода, начиная с 12–16 недель гестации, и преимущественно локализуется в клетках печени, почечных канальцев, нейроцитах, эпидермисе кожи, плацентарных трофобластах, хондроцитах ростовых пластинок. До настоящего времени не существует единой точки зрения о возможном эффекте ГР во внутриутробном периоде на рост плода. Ретроспективный анализ большой выборки детей с идиопатической недостаточностью ГР выявил достоверное уменьшение длины тела при рождении в этой группе по сравнению с детьми со вторичным дефицитом ГР. Однако больные с врожденным гипотиреозом, врожденной дисфункцией коры надпочечников или делецией гена ГР имеют нормальную длину тела при рождении.
ПОСТНАТАЛЬНЫЙ ПЕРИОД
Период младенчества
На первом году жизни ребенка сохраняется высокая скорость роста, которая в последующем экспоненциально замедляется. В течение первых двух месяцев она составляет 4,2 см/мес., к году — 1 см/мес. За первый год жизни ребенок вырастает в среднем на 25 см. Рост в период младенчества значительно зависит от питания ребенка, а также от воздействия внутриутробных факторов роста ИФР-1 и ИФР-2.
К другим эндокринным органам, влияющим на рост ребенка в этом возрастном периоде, относится щитовидная железа. Тиреоидные гормоны играют значимую роль в регуляции синтеза и секреции ГР. Кроме того, гормоны щитовидной железы оказывают ГР-независимый эффект, с одной стороны, стимулируя продукцию ИФР-1 в клетках печени, с другой — непосредственно локально влияя на пролиферацию и созревание хондроцитов ростовой пластинки. Этот эффект имеет важное значение в регуляции роста ребенка в первые месяцы жизни.
11
Период детства
Быстрое снижение темпов роста ребенка продолжается до 4 лет, скорость роста на втором году уменьшается до 12 см/год, на третьем — до 8–9 см/год, на четвертом — до 7 см/год. После этого кривая скорости роста приобретает пологий вид, сохраняющийся до ростового пубертатного скачка. Следует отметить, что в допубертатном периоде скорость роста у мальчиков и девочек практически не имеет различий и составляет 5–6 см/год.
Приблизительно в возрасте 6–8 лет у большинства детей отмечается незначительное увеличение скорости роста (детский ростовой скачок), обусловленное физиологическим усилением секреции надпочечниковых андрогенов.
ГР, значение которого с первых дней жизни ребенка постепенно возрастает, с 2 лет и до начала процесса полового созревания практически становится единственным фактором, влияющим на рост.
Этап ростового пубертатного скачка
Половые гормоны усиливают секрецию ГР. Возрастание концентрации эстрадиола у девочек, проявляющееся увеличением молочных желез (стадия 2 по Таннеру), вызывает повышение амплитуды и учащение импульсной секреции ГР. Начальное ускорение роста у девочек наблюдается в 10–11 лет, пубертатный скачок (в среднем 8,3 см/год) приходится на 12 лет. Впоследствии рост замедляется, в этот период у девочек наступают менструации (13–14 лет), после чего они растут еще 1–2 года со скоростью 2–3 см/год. Примерно в 18 лет рост девочек прекращается.
У мальчиков ускорение роста начинается к 13 годам после непродолжительного периода его замедления (1–2 года), пик скорости роста приходится на 14 лет (в среднем 9,5 см/год). Этот процесс сопровождается существенным увеличением пиковых выбросов ГР, средняя суточная концентрация которого повышается в 3 раза по сравнению с допубертатными показателями.
Характерно, что пик скорости роста у детей обоего пола отмечается приблизительно через 1–2 года после появления первых признаков полового развития (у девочек — увеличения молочных желез, у мальчиков — достижения размеров яичек 4 мл и более в объеме). Установлено, что именно усиление секреции ГР является пусковым фактором влияния половых гормонов на пубертатное ускорение роста. Не исключен и прямой механизм воздействия половых стероидов на рецепторы андрогенов и эстрогенов хондроцитов.
Характерно, что пик роста у мальчиков наблюдается при достижении объема яичек 10 мл и более или более 3,3 см в длину, в среднем в возрасте 13–14 лет. Из-за относительного дефицита СТГ скорость роста за 1–2 года до ростового скачка замедляется, затем под действием половых гормонов увеличивается до 8–10 см/год.
12
Мальчики растут более длительное время (закрытие зон роста происходит в 18–20 лет), что связано, во-первых, с более поздним (на 2 года) наступлением периода пубертата по сравнению с девочками, во-вторых, с большей интенсивностью и продолжительностью пика роста у мальчиков. В результате мальчики выигрывают в росте в среднем 10 см по сравнению со сверстницами. Прекращение роста обусловлено закрытием зон роста эпифизов длинных трубчатых костей под влиянием эстрогенов как у мужчин, так и у женщин. Рост позвоночника продолжается (на 2–3 см) после завершения роста длинных трубчатых костей. Последними прекращают расти кости лицевого скелета и гортани.
ТЕХНИКА АНТРОПОМЕТРИИ
Измерение роста ребенка проводится стандартными инструментами в утренние часы. Длина тела у детей до 2 лет измеряется горизонтальным ростомером в виде широкой доски длиной 100 см и шириной 40 см. Такое измерение проводят два человека. Ребенка укладывают на спину, чтобы макушка прикасалась к неподвижной поперечной планке. При этом голова фиксируется таким образом, чтобы верхний край козелка уха и нижний край глазницы находились на одной вертикальной плоскости. Ноги ребенка должны быть выпрямлены и прижаты к доске ростомера; к стопам, согнутым под прямым углом по отношению к голени, подводят подвижную планку ростомера. Расстояние между обеими планками ростомера и будет длиной тела ребенка.
Длина тела у детей старше 2 лет измеряется вертикальным ростомером. Обувь должна быть снята. Допустимо оставить тонкие обтягивающие носки, если носки или колготы болтаются на ноге и образуют складки, это может давать погрешность в измерении роста. Ребенок стоит прямо, чтобы ягодицы и лопатки касались задней стенки ростомера, держа руки по швам. Ступни касаются друг друга, максимально прижаты к полу, пятки прижаты к опорной планке или стене (в зависимости от типа ростомера). Голова устанавливается таким образом, чтобы нижний край глазницы и верхний край козелка уха находились в одной горизонтальной плоскости. Подвижная планка ростомера опускается без надавливания к голове. Длина тела отсчитывается от нижнего края планки с точностью до 1 мм. Указанную процедуру повторяют еще 2 раза и берут среднее из трех значений.
Определение пропорций тела важно при отдельных формах нарушения роста у детей (скелетные дисплазии, задержка пубертата и др.). Для этого измеряют длину тела сидя при помощи станкового ростомера. Ребенок садится на откидную скамейку, касаясь вертикальной доски ягодицами и межлопаточной областью. Положение головы устанавливается так же, как и при измерении длины тела стоя. Длина тела отсчитывается по левой шкале от нижнего края подвижной планки ростомера.
13
Для достижения точности измерений желательно, чтобы они проводились одним и тем же сотрудником, имеющим специальные навыки. Целесообразно ежедневно проверять настройку ростомера с помощью эталона (обычной метровой линейки). При соблюдении методики измерения и правил эксплуатации можно добиться точности измерений роста ребенка в 2–3 мм.
ОЦЕНКА ПОКАЗАТЕЛЕЙ РОСТА У ДЕТЕЙ
Физическое развитие ребенка оценивается путем сопоставления его индивидуальных показателей с возрастными стандартами. При оценке роста широкое распространение в педиатрической практике получили пер-
центильные ростовые кривые — соматограммы (рис. 3, 4), построенные на основании данных антропометрических обследований здоровых детей различного возраста, отдельно для мальчиков и девочек. На соматограммах ось ординат представлена шкалой роста в сантиметрах, ось абсцисс — шкалой возраста в годах. На соматограмму наносится точка пересечения прямых измеренного роста и возраста ребенка в момент обследования.
Перцентиль показывает, какой процент лиц данной популяции имеет рост ниже измеренного у данного пациента, например, если рост ребенка соответствует 25-й перцентили, то 25 % детей в популяции того же пола и возраста имеют рост ниже этого значения, а 75 % — выше. На кривых, применяемых в антропометрии, отражены 3, 10, 25, 50, 75, 90 и 97-я перцентили.
За пределы нормального роста на соматограммах условно приняты значения, располагающиеся между 97-й и 3-й перцентилями, т. е. охватывающие 94 % всего популяционного ряда. Для правильной оценки роста ребенка необходимо установить, находятся ли его ростовые показатели в нормальных границах.
Для статистических расчетов вместо соотнесения роста ребенка к определенной перцентили, оценивают насколько этот показатель отличается от среднего. Для этого применяют коэффициент стандартного от-
клонения (SDS).
Расчет SDS от средних показателей для нормальной популяции = рост ребенка – средний долженствующий рост для данного пола и хронологического возраста (см)/стандартное отклонение для данного пола и хронологического возраста ребенка (SD)(см) (приложение, табл. 1, 2).
Соответствие стандартных отклонений и перцентилей можно приблизительно представить как: +2,0 SD = 97-я перцентиль; +1,5 SD = 90-я перцентиль; +0,5 SD = 75-я перцентиль; 0 SD = 50-я перцентиль; -0,5 SD = 25- я перцентиль; -1,5 SD = 10-я перцентиль; -2,0 SD = 3-я перцентиль.
14

Рис. 3. Соматограмма для девочек
15
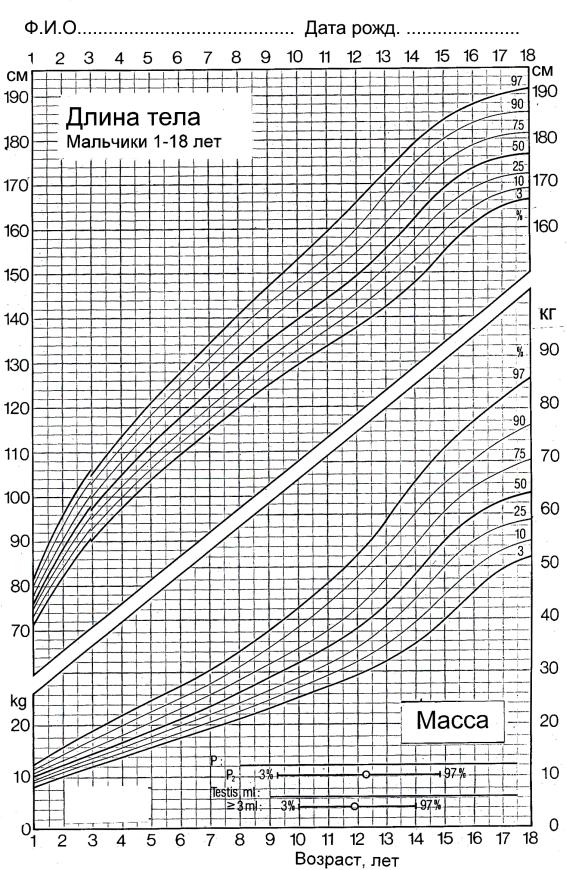
Рис. 4. Соматограмма для мальчиков
16
Хронологический возраст представляет собой возраст, рассчитанный с точностью до десятой части года. Он может быть определен при помощи специальной таблицы. При этом год записывается как целое, а число и месяц в виде десятичного остатка, найденного по таблице (приложение, табл. 3). Например, если текущая дата 10/01/99, а дата рождения ребенка 15/06/89, то хронологический возраст будет равен 99,025 – 89,452 =
9,57 лет.
Рост здорового ребенка следует определенному ростовому коридору, для расчета которого оценивается потенциальный рост пациента, исходя из его генетической предрасположенности, или целевой рост и ростовой генетический коридор.
Генетический (целевой) рост (для мальчика) = (рост матери (см) +
рост отца (см))/2 + 6,5 см;
Генетический (целевой) рост (для девочки) = (рост матери (см) +
рост отца (см))/2 – 6,5 см.
На соматограмму наносится точка пересечения прямых рассчитанного генетического (среднепарантального) роста ребенка и возраста 18 лет (условное завершение процесса роста) и выделяется ростовой коридор ребенка.
Ростовой коридор: у мальчиков — отмечается на соматограмме рост отца — одна граница, рост матери + 13 см — вторая граница; у девочек — отмечается на кривой рост матери — одна граница, рост отца – 13 см — вторая граница.
Ребенок, растущий соответственно своей ростовой кривой, является здоровым ребенком. Если его рост выходит за пределы популяционных показателей нормы (<3-й перцентили или >97-й перцентили), это свидетельствует о нарушении процесса роста.
Индивидуальные антропометрические показатели наносятся на соматограмму: до 1 года жизни — ежемесячно, с 2 до 3 лет — каждые 3 месяца, после 3 лет — ежегодно.
Регулярное измерение роста ребенка и тщательное заполнение соматограммы позволяют оценить темпы его роста или скорость роста. Определение скорости роста при отдельных состояниях представляется более важным, чем изолированное измерение роста, т. к. он может иметь сезонные колебания, зависеть от наличия временных заболеваний, тогда как скорость роста рассчитывается исходя из временного промежутка (минимальный — 6 мес., оптимальный — 1 год и более). Имеются кривые скорости роста со стандартными отклонениями, или перцентилями. Для оценки скорости роста необходимо располагать результатами как минимум двух точных измерений роста, проведенных через определенный промежуток времени (не менее 6 мес.).
Скорость роста (см/год) = рост2 – рост1/хронологический возраст2 – хронологический возраст1.
17
Если темпы роста ребенка выходят за пределы допустимой популяционной нормы для данного возраста и пола — это свидетельствует о наличии патологии, требующей объяснения. Иногда достаточно оценить отклонение скорости роста, чтобы определить необходимость дальнейших исследований, например, при классическом дефиците соматотропного гормона скорость роста никогда не превышает -1,0 SD.
ОЦЕНКА КОСТНОГО ВОЗРАСТА
Оценка костного возраста (биологического возраста), или скелетно-
го созревания — важный критерий в диагностике нарушений роста. Для определения костного возраста используется рентгенологический снимок левой кисти и запястья, т. к. эта область дает наиболее полную информацию о созревании костей из-за множества точек окостенения, каждая из которых появляется в определенном возрасте ребенка. Существует несколько методик определения костного возраста: W. W. Greulich и S. I. Pyle (1963) или J. M. Tanner (1965) с использованием индексных таблиц для расчета прогнозируемого роста.
Наиболее простым и информативным методом является метод Greulich и Pyle, при котором рентгенограмма левой кисти и запястья пациента сравнивается со стандартными рентгенограммами определенного хронологического возраста для данного пола, представленными в атласе данных авторов. Каждой рентгенограмме в атласе присвоен фиксированный костный возраст. Обращается внимание не только на количество костей запястья, но и на плотность костей, а также на состояние зон роста.
Следует отметить, что отдельное исследование костного возраста имеет относительное значение. Костный возраст может отличаться от хронологического не только при самых различных заболеваниях, но и у здоровых детей, у которых разница между этими показателями может составлять 2–3 года. Определение костного возраста до 18 мес. жизни ребенка не имеет большого значения для полноценной оценки степени созревания скелета из-за недостаточного числа имеющихся точек окостенения.
При большинстве патологических нарушений роста костный возраст отстает от хронологического (паспортного) возраста. Поэтому дифференциальная диагностика только на основании этого критерия является малоинформативной. При проведении комплексной оценки соотношения костного возраста относительно хронологического возраста и роста ребенка уже в момент первичной диагностики возможен расчет конечного (финаль-
ного) роста ребенка, или его прогнозируемый рост и сравнение с целевым,
что значительно помогает в диагностике и решении вопроса о целесообразности лечения той или иной патологии.
Прогностический (конечный) рост ребенка (см) = рост ребенка (см)/ % костной зрелости 100%.
18
ФУНКЦИОНАЛЬНЫЕ ТЕСТЫ ДЛЯ ОЦЕНКИ СЕКРЕЦИИ ГР
ГР выделяется в кровь в виде секреторных импульсов, в промежутках между которыми определяются низкие уровни гормона, близкие к нулевым значениям. Такой характер синтеза и секреции ГР практически полностью исключает целесообразность определения базальных или спонтанных концентраций ГР, кроме случаев его гиперсекреции. Эти особенности регуляции использованы при разработке различных тестов для определения стимулированной секреции ГР, имитирующих его физиологическую стимуляцию. Наиболее распространенными стандартными пробами являются провокационные тесты с фармакологическими препаратами такими, как инсулин, аргинин, клонидин, L-допа, глюкагон и др., физическая нагрузка, сон.
ПРОБА С КЛОНИДИНОМ
Принцип: клонидин (клофелин) — селективный α2-адренергический агонист адренорецепторов, стимулирует секрецию ГР через ГР-РГ.
Показания: задержка роста/подозрение на недостаточность передней доли гипофиза.
Противопоказания: нет.
Условия проведения: проба проводится строго натощак (не менее 8 ч голода). Ребенок находится в лежачем положении на протяжении всего теста и после пробы. Обязательно присутствие при пациенте медсестры во время проведения теста.
Побочные эффекты: слабость, вялость, снижение артериального давления, брадикардия.
Необходимый материал:
катетер для в/венного забора крови;
пробирки для забора крови;
таблетки клофелина, проглотить с небольшим количеством воды.
Таблица 3
Протокол проведения теста
Время забора крови, мин |
–15 |
0 |
30 |
60 |
90 |
120 |
Время фактическое |
|
|
|
|
|
|
Определение ГР |
+ |
+ |
+ |
+ |
+ |
+ |
Другие исследования |
|
+ |
|
|
|
|
КЛОФЕЛИН, внутрь в дозе 0,15 мг/м2 per os: |
|
▲ |
|
|
|
|
мг, после забора крови в точке 0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
АД и ЧСС каждые 30 мин и в течение 3 ч по- |
|
|
+ |
+ |
+ |
+ |
сле окончания теста |
|
|
||||
|
|
|
|
|
|
|
Прием пищи после теста по необходимости |
|
|
|
|
|
|
Наблюдение за пациентом |
|
|
|
|
|
|
Примечание:
максимальное повышение концентрации ГР между 90 и 120 мин после введения препарата;
максимальный выброс в группе контроля -—20–30 нг/мл;
19
если уровень ГР меньше 10 нг/мл, то дефицит ГР при одиночном тесте доказан
у80 % обследованных;
при значительном снижении АД после пробы можно ввести кофеин п/кожно в возрастной дозировке или гидрокортизон (12,5–50 мг) в/мышечно.
ПРОБА С L-ДОПОЙ
Принцип: L-допа (леводопа) — синтетический агонист дофамина, стимулирует секрецию ГР за счет подавления соматостатинового тонуса.
Показания: задержка роста/подозрение на недостаточность передней доли гипофиза.
Противопоказания: возраст менее 4 лет.
Условия проведения: проба проводится строго натощак (не менее 8 ч голода). Ребенок находится в лежачем положении на протяжении всего теста и после пробы. Обязательно присутствие при пациенте медсестры во время теста.
Побочные эффекты: бледность, боль в животе, тошнота, рвота в процессе или в конце теста, головокружение, головная боль.
Необходимый материал:
катетер для в/венного забора крови;
пробирки для забора крови;
капсулы леводопы, проглотить с небольшим количеством воды (в особом случае — содержимое капсулы можно растворить).
|
|
|
|
|
|
|
Таблица 4 |
|
Протокол проведения теста |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
Время забора крови, мин |
-15 |
0 |
|
30 |
60 |
90 |
|
120 |
Время фактическое, мин |
|
|
|
|
|
|
|
|
Определение ГР |
+ |
+ |
|
+ |
+ |
+ |
|
+ |
Другие исследования |
|
+ |
|
|
|
|
|
|
L-ДОПА, внутрь в дозе при массе тела |
|
|
|
|
|
|
|
|
<15 кг — 125 мг; <35 кг — 250 мг; |
|
▲ |
|
|
|
|
|
|
>35 кг — 500 мг; после забора крови в |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
точке 0 |
|
|
|
|
|
|
|
|
АД и ЧСС за 15 мин до пробы или при |
|
|
|
+ |
+ |
+ |
|
+ |
наличии недомогания |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
Прием пищи после теста по необходи- |
|
|
|
|
|
|
|
|
мости |
|
|
|
|
|
|
|
|
Наблюдение за пациентом |
|
|
|
|
|
|
|
|
Примечание:
максимальное повышение концентрации ГР между 30 и 120 мин после введения препарата;
максимальный выброс ГР в группе контроля — 11–21 нг/мл;
если уровень ГР < 6 нг/мл, у 80 % обследованных при одиночном тесте подтверждается дефицит ГР, если ≤ 7 — у 56 % обследованных детей имеется дефицит ГР.
20
