
Ревматизм, рев.артрит,Бехтерева,ДОА
.docxВ настоящее время нет единой, общепринятой классификации анки-лозирующего спондилоартрита. На основании данных литературы и личного опыта мы разработали и предлагаем для практического пользования следующую рабочую классификацию болезни Бехтерева (В. В. Оржешковский, 1979), представленную в табл. 9.
Лечение больных анкилозирующим спондилоартритом представляет очень сложную и до настоящего времени не решенную проблему. Один из ведущих наших ортопедов профессор В. Д. Чаклин (1960) по этому поводу писал: «Поистине грустную картину представляет вид больного согнутого в дугу, с опущенной головой, стоящего рядом с хирургом. Такой больной не коже? посмотреть в глаза хирургу. Но может быть это и к лучшему, т. к. в глазах и на лице даже опытного хирурга и ортопеда больной, пришедший с надеждой, мог бы прочесть только растерянность и беспомощность. Проблема анкилозирующего спондилоартрита — это crux chirurgorum. Да и почему только хирургов? Разве такие блестящие умы, как Бехтерев, Штрюмпель, Мари, Оппсль и многие другие, мало потрудились, чтобы помочь человечеству? Аикилозиру-Ющий спондилоартрит — проблема и биохимическая, и неврологическая, и терапевтическая, и ортопедическая».
Учитывая патогенетическую близость анкилозирующего спондилоартрита и ревматоидного артрита, лечение их проводится почти аналогично, но имеет некоторые отличия. Так, основными задачами при лечении болезни Бехтерева являются: санация очагов инфекции; ока-
зать
противовоспалительное, гипосенсибилизирующее,
обезболивающее и рассасывающее действие,
создать глубокую гиперемию, усилить
гидратацию соединительной ткани,
препятствовать развитию оссификации;
нормализовать реактивность организма;
восстановить или сохранить функции
опорно-двигательного аппарата и
предупредить развитие порочных
положений туловища и конечностей.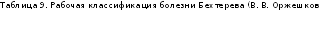

При назначении лечения в первую очередь учитывают степень активности заболевания. При высокой активности в основном применяют лекарственную терапию. С целью гипосенсибилизирующего, противовоспалительного и противоболевого действия применяются пирозолоновые препараты, индометацин, ибупрофен, вольтарен, флюрбипрофен, кето-профен, напроксен, ацетилсалициловая кислота, анальгин, а при необходимости — кортикостероиды. Кризотерапия при болезни Бехтерева неэффективна. Также менее эффективно, чем при ревматоидном артрите, лечение препаратами аминохинолинового ряда и Д-пенициллиами-ном. В отношении применения при болезни Бехтерева иммунодепрессан-тов„ цитостатнческих средств в настоящее время еще нет достаточного опыта.
При высокой активности заболевания применяется рентгенотерапия, из физических факторов — УФ-облучения. При этом УФ-лучи оказывают гипосенсибилизирующее, противовоспалительное и обезболивающее действие, стимулируют функцию коры надпочечников, иммунологические процессы, активизируют функциональную способность ретикулоэн-дотелиальной системы и фагоцитоз. Проводятся эритемные УФ-облуче-
3<J0 ния позвоночного столба (3—4 поля) — 3—4 биодозы, ежедневно по одному полю, повышая на 1 биодозу, всего по 4 облучения каждого поля. А при поражении периферических суставов можно проводить их облучение. Как и при ревматоидном артрите рекомендуется облучение К.УФ-лучами, которые оказывают более выраженное стимулирующее действие на симпатическую нервную систему.
Обезболивающий эффект оказывает электрофорез новокаина (или жидкости Парфенова) на область позвоночного столба продольно. Электроды с прокладками 10 X 15 см располагают на верхней и нижней частях позвоночного столба. Прокладка положительного полюса {или фильтровальная бумага под ней) смачивается 5 % раствором новокаина и располагается в месте (внизу или вверху), где больше выражена боль. Сила тока—10—15 мА, продолжительность воздействия—Н>— 20 мин, ежедневно или через день, на курс лечения до 10 процедур. При поралсении периферических суставов при высокой степени активности назначается также УВЧ-терапия на суставы.
При средней и низкой активности заболевания и при неактивной фазе физические методы лечения назначаются шире. Применяется ипдук-тотермия: индуктор-кабель располагают продольно в виде петли вдоль позвоночного столба или с захватом плечевых или тазобедренных су* ставов; сила анодного тока — около 200 мА (аппарат «ДКВ-2»), или III ступень мощности (аппарат «ИКВ-4»), 20 мин, ежедневно или через День, на курс—10—12 процедур. При поражении периферических су* ставов индуктотермию проводят на область этих суставов.
Микроволновая терапия на область позвоночного столба может проводиться по следующей методике. При воздействии на шейный отдел: положение больного сидя или лежа, излучатель № 1 аппарата «Луч-58» устанавливают на расстоянии 7 см от тыльной поверхности шеи. Мощность — 30—40 Вт, продолжительность — 8—10 мин. Привоз-действии на грудной отдел используется прямоугольный излучатель. Зазор —5—7 см, мощность — до 70 Вт, продолжительность — 15 мин. При воздействии на пояснично-крестцовый отдел: положение больного лежа на животе, излучатель № 2 или № 3 располагают в области поясницы или крестца. Зазор —7 см, мощность — 50 Вт, продолжительность—10—15 мин. Процедуры проводят ежедневно или через день, на курс _ 6—8. Для воздействия на весь позвоночник процедуру проводят в два приема — на
верхний и нижний отделы по 10 мин. В последнее время находит применение также дсциметроволновая терапия.
Широко, с хорошим терапевтическим эффектом применяется ультразвуковая терапия. Ультразвуком воздействуют на паравертебральные зоны по лабильной методике на непрерывном или импульсном режиме, интенсивностью 0,2—0,6 Вт/см2, 5—10 мин, через день, на курс— 12 процедур. При поражении периферических суставов ультразвук назначается на эти суставы. Показан ультрафонофорез гидрокортизона, весьма эффективен ультрафонофорез «кортана 2» (В. К. Савченко, 1978).
Можно применять диадинамотерапию на алгнческие (паравертебральные) зоны точечным электродом, токи ДН (экспозиция—1 мин), КП и ДП (экспозиция — 2—4 мин, через день или ежедневно), на курс лечения 6—8 процедур. Дарсонвализация применяется паравертебраль-но (экспозиция — 8 мин с каждой стороны, на курс—15 процедур).
Грязелечение при средней степени активности необходимо проводить по щадящей методике обязательно в комплексе с противовоспалительной лекарственной терапией, ультразвуком или СВЧ-электротера-пией. При низкой степени активности и неактивной фазе пелоидотерапия проводится по обычным методикам. Показано также иарафино-озо-керитолечение.
Положительный эффект отмечается при применении в комплексном лечении больных анкилозирующим спондилоартритом в неактивной фазе, с низкой и средней активностью процесса бальнеотерапии; при средней степени активности обязательно по щадящим методикам и й комплексе с лекарственной и другой противовоспалительной терапией. Сульфидные ванны рекомендуется применять по ступенчатой методике (50—100—150 мг/л сероводорода, в течение 8—15 мин, температуры 37—35°С, через день, на курс—в среднем 12 ванн). Назначают радоновые ванны (1,5 кБк/л). По данным В. К. Савченко (1978), эффективно сочетание радоновых ванн с ультрафонофорезом «кортана», а также гидрокинезотерапии в бассейне с радоново-азотной водой с ультрафонофорезом «кортана» и механотерапией. Применяются также йодт бромные, азотные, скипидарные, шалфейные, хлоридные натриевые ванны.
С целью закаливания и гипосенсибилизации организма, улучшения функции ряда органов и систем, особенно в курортных условиях, используют все виды климатотерапии и особенно талассотерапию.
Одним из основных методов лечения болезни Бехтерева является лечебная физкультура, которую применяют с целью растяжения и расслабления сиазмированных мышечных групп, укрепления мускулатуры, уменьшающей деформации; увеличения объема движений в различных сочленениях и в первую очередь в неанкплозированных участках позвоночного столба, в тазобедренных, плечевых и других суставах; увеличения амплитуды движения грудной клетки, а если уже наступил анкилоз в реберио-позворючных сочленениях,—то разработка компенсаторного диафрагмального дыхания; улучшения функции кровообращения, дыхания, обмена веществ, повышения общего тонуса организма; выработки приспособительных и компенсаторных движений, восстановление необходимых бытовых и трудовых навыков.
Могут применяться различные формы и средства ЛФК. Лечебная гимнастика проводится индивидуально или малогрупповым способом. Комплекс гимнастических упражнений составляют с учетом анатомической локализации поражения, степени функциональной недостаточности опорно-двигательного аппарата, степени активности заболевания, состояния сердечно-сосудистой и дыхательной систем. При болезни Бехтерева широко применяют специальные дыхательные упражнения для увеличения подвижности грудной клетки и улучшения функции внешнего дыхания, упражнения для различных отделов позвоночника и суставов конечностей, на механотерапевтических аппаратах, элементы игры. N. Fellmann (1969) считает сочетание плавания, ходьбы па лыжах, игры в волейбол идеальной комбинацией для профилактики скованности и образования кифоза
позвоночника у больных анкилозирующим спондилоартритом. Хороший результат дают упражнения в теплой воде, особенно морской. Наиболее подходящий стиль плавания — брасс на спине. Показана гребля, допустимо вытяжение в вертикальной ванне массой собственного тела. Более интенсивное вытяжение (особенно шейного отдела) не показано (опасно из-за остеопороза).
Для предупреждения патологического кифоза и сглаживания лор-Доза рекомендуется лежать на жесткой постели на спине без подушки, подкладывая под поясницу небольшой валик, полезно лежание па животе. Г. Я. Гуобис (1980) рекомендует больным носить обувь на каблуке, что будет несколько подталкивать их вперед и сопротивляясь этому они дольше сохранят правильную осанку. При высокой активности процесса назначают временный покой с функционально наиболее выгодным положением конечностей, с частой сменой поз.
Весьма полезны массаж спины, груди, конечностей, шеи, классический, рефлекторно-сегментарный и гидромассаж.
Лечение больных анкилозирующим спондилоартритом должно быть длительным, упорным, комплексным с учетом степени активности, формы, стадии заболевания.
Деформирующий артроз
Деформирующий артроз, или деформирующий остеоартроз,— хроническое дегенеративно-дистрофическое заболевание суставов, характеризующееся деструкцией суставного хряща с последующей пролиферацией подлежащей костной ткани. Деформирующий артроз — самое частое заболевание суставов, встречающееся у 10—12 % лиц. Различают первичный и вторичный деформирующий остеоартроз. Последний является следствием развития артрита, грубой травмы сустава, аномалий его развития или аномалий статики, асептического некроза кости, врожденной дисплазии, нарушающих целостность или конгруэнтность (соответствие) суставных поверхностей и ведущих к дегенерации, деструкции хряща.
Этиология и патогенез первичного деформирующего остеоартроза окончательно не выяснены. В возникновении заболевания имеет значение ряд факторов, в частности, длительные механические перегрузки определенных суставов, их постоянная микротравматизация, некоторые эндокринные нарушения (повышение активности соматотропного гормона, снижение функций щитовидной железы, половых желез), наследственная предрасположенность, ожирение, метаболические нарушения и сосудистые поражения.
В патогенезе заболевания основное значение имеет поражение суставного хряща, его дегенерация. Одновременно происходят репаратив-ные процессы, которые приводят к перестройке костной ткани эпифизов — образованию остеофитов и субхондрального остеосклероза. Ряд авторов рассматривают остеоартроз как патологический процесс, обусловленный нарушением нормального взаимоотношения между синовиальной оболочкой и хрящом. При этом большое значение придается нарушению процессов клеточного дыхания в синовиальной оболочке и хряще, в частности, снижению аэробного дыхания, уменьшению продукции молочной кислоты и т. п., вследствие чего хрящ находится в состоянии хронического энергетического дефицита (P. Hemmer, 1970).
В синовиальной оболочке различают А- и В-клетки, которые, вероятно, являются различными функциональными состояниями одного и того же типа клеток, так как часто встречаются промежуточные формы (АВ-клетки). А-клеткп синтезируют гиалуроновую кислоту и поглощают различные вещества из полости сустава, В-клетки в основном вырабатывают белковые вещества, содержащиеся в синовиальной жидкости (Н. Klein с соавт., 1978). При остеоартрозе активность этих клеток вначале усиливается, ^а затем ослабевает. Это позволяет считать, что дегенерация хряща обусловлена нарушением его метаболизма. Вследствие нарушения питания хряща разрушаются лизосомы его клеток и активируются протеолитические ферменты, которые вызывают деполимеризацию белковополисахаридных комплексов, в результате чего гибнут клетки хряща, он теряет свою эластичность, истончается, на его поверхности образуются небольшие трещины и создаются условия для проникновения внутрь хряща гиалуронидазы, катепсинов, плазминогена И ДРУГИХ ферментов, разрушающих его матрикс (А. А. Матулис, 1975; J. Stillman, 1975).
Другого мнения о патогенезе деформирующего остеоартроза придерживается F. Lenoch (1970). Он считает, что суставной хрящ получает питание не из синовиальной жидкости, а субхондральным путем — из костной ткани. Автор приводит аналогию с ишемической болезнью сердца — хроническая ишемия эпифиза кости, по его мнению, приводит К дистрофии хряща, причем болезнь длится годами; острая непроходимость сосуда влечет за собой острый некроз субхондральной костной ткани и хряща. Таким образом, проблема деформирующего остеоартроза, по F. Lenoch (1970), сводится к острой или хронической ишемии костной ткани суставов с нарушением питания хрящевых поверхностей и их последующей дистрофией или некрозом. По мнению Д. Э. Эрлих (1978), развитию остеоартроза почти во всех случаях предшествует воспалительный процесс.
При первичном деформирующем остеоартрозе, как правило, наблюдается множественное порал^ение суставов, причем преимущественно суставов
суставов, несущих наибольшую механическую нагрузку: коленных, тазобедренных, суставов позвоночника, мелких суставов кистей, стоп. О значении микротравматизации свидетельствует частота возникновения артроза у спортсменов. Так, поражение в области плечевых суставов чаще наблюдается у гимнастов, дзюдоистов, легкоатлетов; локтевых суставов — у гимнастов и стрелков; лучезапястных — у боксеров, гандболистов и волейболистов; изменения в поясничной области позвоночника — у борцов, гимнастов, прыгунов в воду, гребцов, прыгунов с трамплина, футболистов; в области коленных суставов нарушения — чаще у футболистов, борцов, лыжников; в области голеностопных суставов — у легкоатлетов, футболистов, гимнастов и волейболистов (W. Miiller, 1978). У балерин, по нашим наблюдениям, как правило, определяется поражение голеностопных и мелких суставов стоп.
Весьма часто при первичном деформирующем остеоартрозе, особенно у женщин, наблюдаются поражения дистальных межфаланговых суставов кистей (узелки Гебердена), реже проксимальных межфаланговых суставов кистей (узелки Бушара). Раздралсение синовиальной оболочки продуктами распада хряща может вызвать вторичный реактивный синовит и спазм близлел<ащих мышц, усиливающих боль. Самым тяжелым видом деформирующего остеоартроза является поражение тазобедренного сустава — коксартроз.
Течение заболевания обычно медленно прогрессирующее, но встречаются (чаще при коксартрозе) случаи быстрого прогрессирования. Несмотря на значительные деформации суставов, сужение суставной щели объем движений в них (за исключением коксартроза), как правило ограничен незначительно и никогда не бывает анкилозов.
Различают по Н. С. Косинской (1961) три стадии (I, II, III) деформирующего остеоартроза. М. Г. Астапенко и соавторы (1978) выделяют три формы остеоартроза: компенсированную (без признаков реактивного синовита), декомпенсированную (с признаками вторичного рецидивирующего реактивного синовита) и форму, при которой поражение суставов сочетается с нарушениями сердечно-сосудистой и эндокринной системы (при климаксе).
Профилактика деформирующего остеоартроза заключается в устранении причин, способствующих развитию заболевания: предупреждение бытового и профессионального травматизма, ликвидация воспалительных поражений суставов; лечение эндокринных нарушений, борьба с ожирением, исключение перегрузки и микротравматизации суставов. Большое значение имеют закаливающие, общеукрепляющие (климатические, водные) процедуры, занятие физической культурой и спортом без чрезмерной перегрузки отдельных групп суставов, особенно у лиц с наследственным предрасположением к этому заболеванию.
Лечение больных деформирующим остеоартрозом представляет сложную проблему. Оно должно проводиться дифференцированно, комплексно, длительно, поэтапно (стационар—поликлиника—санаторий), с соблюдением преемственности и учетом индивидуальных особенностей больного (возраста, пола, стадии, формы заболевания, функционального состояния опорно-двигательного аппарата, наличия осложнений и сопутствующих заболеваний и т. п.).
Основные задачи терапии больных деформирующим остеоартрозом: уменьшить механическую нагрузку на пораженные суставы, стимулировать адаптационно-трофическую функцию нервной системы, улучшить кровообращение, мпкронпркуляцпю в суставных тканях, в частности в синовиальной оболочке, улучшив таким образом питание хряща, воздействовать на метаболические процессы в нем, ликвидировать пли уменьшить явления реактивного синовита и болевого синдрома, спазм и атрофию мышц, восстановить функции пораженных суставов.
Во всех стадиях заболевания применяют медикаментозную терапию, физиотерапию, лечебную физкультуру, проводят ортопедическую коррекцию статических нарушений, а в тяжелых стадиях, в случае неэффективности консервативной терапии,— хирургическое вмешательство (корригирующие артродезы, артропластика и пр.). Диетотерапию строят по принципу предупреждения (пли лечения) ожирения.
Из медикаментозных средств J. Stillman (1975) рекомендует в начале заболевания давать больным ацетилсалициловую кислоту (0,6—0,9 г, 4 раза в день), учитывая ее свойство подавлять активность хондролй-тических ферментов. Благоприятное действие оказывает румалон (экстракт из костного мозга и хрящей молодых животных), стимулирующий образование протеогликанов и улучшающий их фиксацию в основном веществе хряща.
Для снижения активности лизосомальных ферментов (борьба с реактивным синовитом) внутрисуставно вводят ингибиторы протеиназ (тра-сйлол, гордокс и др.). С целью улучшения метаболических и, в частности, окислительно-восстановительных процессов в хряще рекомендуется промывать суставную полость изотоническим раствором натрия хлорида (К. Miehlke, 1971) и вводить в нее кислород (Н. Голикова, 1969). При выраженном болевом синдроме можно использовать бруфен, кверсалпн, пндометацин. Рефлекторные спазмы мышц устраняют миоре-лаксантами (мидокалм, скутамил и др.). Больным с поражениями сердечно-сосудистой и эндокринной систем рекомендуются АТФ, витамины группы В, метнонин, никотиновая кислота, никошпан, сердечно-сосудистые средства, половые,
анаболические гормоны (синестрол, неробол, не-роболил и др.). С целью воздействия па иммунные изменения можно применять делагил, резохин, плаквинил (М. Г. Астапенко и соавт., 1978).
Физические методы занимают видное место в лечении больных деформирующим остеоартрозом. Для стимуляции адаптационно-трофической функции нервной системы, особенно у больных пожилого возраста с наличием сопутствующего атеросклероза, рекомендуется электрофорез новокаина по методике Вермеля (5 % свежеприготовленный раствор новокаина, плотность тока — 0,03 мА/см2, продолжительность—10 мин, через 2—3 дня 4 процедуры, затем 14 дней перерыв и еще два таких цикла). Электрофорез новокаина, йода проводят также местно на область суставов (при болевом синдроме). С целью введения серы, дефицит которой отмечается при деформирующем остеоартрозе, рекомендуется электрофорез натрия гипосульфита. Гипосенсибилизирующее, противовоспалительное, обезболивающее действие при наличии реактивного синовита оказывают электрофорез салицила, анальгина (А. В. Холдоби-яа, 1977). Применяется также электрофорез гпалуроппдазы. М. И. Дге-буадзе и соавторы (1979) отмечают эффективность комплексного лечения электрофорезом ронпдазы и сульфидными ваннами больных пожилого возраста, страдающих деформирующим остеоартрозом.
С целью обезболивания, улучшения кровообращения, трофики тканей суставов назначают диадинамотерапию. Электроды накладывают поперечно на сустав, воздействуют токами ДН (2—3 мин), КП (1—2 мин), ДП (2—3 мин), при двух последних переключают полярность, ежедневно, на курс —8—12 процедур.
Амплипульстерапия стимулирует периферическое кровообращение, улучшает трофику тканей, оказывает анальгезирующее действие. Проводится по сегментарной методике. Электроды накладывают при поражении суставов рук на область С5—С- и Di—Dt (I поле) и на область Пораженных суставов (II поле). Применяется переменный режим, глубина модуляций — 50 %, частота — 80 Гц, III и IV род работы, по 5 мин каждый. При поражении суставов нижних конечностей электроды на, кладывают паравертебрально на область D9—D12 и Li—L3 и на пораженные суставы. Режим переменный, глубина модуляций — 75%, частота--, 30 Гц, род работы — III и IV, по 5 мин каждый; продолжительность процедуры— не более 30 мин, на курс—10—12 процедур. У больных деформирующим остеоартрозом (I и II стадии) с наличием межпозвонкового остеохондроза с радикулальгическим и задним шейным симпатическим синдромами целесообразно применять амплипульстерапию в комплексе с радоновыми ваннами (В. Н. Герасименко, А. А. Фивейская, 1976). Благоприятное влияние оказывает также комплексное воздействие амплипульсфорезом ихтиола (30 % раствор местно на область сустава, режим постоянный, III—IV род работы, глубина модуляций — 25— 75 %, частота— 100—30 Гц, по 2—5 мин каждым родом работы, всего — 10 мин ел<едневно, на курс—15—20 процедур) в комплексе с радоновыми ваннами (1,5 кБк/л, 36 °С, 10—15 мин, через день, на курс— 10— 12 ванн, Л. Я. Васильева-Липецкая, 1977). По данным N. Todoroff (1971), положительные результаты наблюдаются при использовании ин-терференцтераппи, особенно в сочетании с ультразвуком.
При I и II стадии заболевания, наличии реактивного синовита эффективна УВЧ-терапия, местно на суставы, в непрерывном или импульсном режимах. По данным Н. П. Медведовского (1969), импульсное электрическое поле УВЧ, особенно в комплексе с внутрисуставными инъекциями гидрокортизона, дает не только высокую терапевтическую эффективность, но и вызывает у большинства больных длительную ремиссию. На большую терапевтическую эффективность импульсного электрического поля УВЧ, особенно в комплексе с лечебной гимнастикой указывает также F. Singer, К- Schieler (1978).
Индуктотермия на поясничную область и на пораженные суставы, при силе анодного тока 180—200 мА (аппарат «ДКВ-2») или III ступень мощности (аппарат «ИКВ-4»), по 10—15 мин, два дня подряд, третий— перерыв, на курс лечения — 14—16 процедур при всех стадиях деформирующего остеоартроза дает благоприятные результаты. При наличии реактивного синовита ее целесообразно комбинировать с радоновыми ваннами (В. Н. Герасименко, А. А. Фивейская, 1976).
Положительное действие оказывает СМВ-терапня — аппарат «ЛУЧ-58», излучатель диаметром 9 или 14 см, с зазором 5—7 см устанавливают над суставом, мощность — 30—60 Вт, продолжительность воздействия — до 20 мин (по 10 мин с двух сторон), на курс—10— 12 процедур.
По данным В. Д. Григорьевой (1979), более эффективно применение СМВ-терапии в импульсном режиме (от аппарата оригинальной конструкции), но пока наша промышленность серийно такую аппарату не выпускает.
С целью улучшения микроциркуляции, противовоспалительного и обезболивающего действия рекомендуется ДМВ-терапия (на область пораженных суставов, аппарат «Волна-2», выходная мощность — 40— 55 Вт, на два поля по 10 мин, ежедневно, на курс— 15—20 процедур). Лри наличии вторичного синовита ДМВ-терапию целесообразно применять в комплексе с радоновыми ваннами. Под влиянием такого комплексного лечения наряду с улучшением клинического течения заболевания отмечаются
благоприятные изменения в показателях протео-гликанподобных соединений крови, отражающих степень деструктивного процесса в хряще (В. Н. Герасименко, 1978).
Под воздействием низкочастотного магнитного поля (аппарат «Полюс-1», индукторы с П-образным сердечником располагают поперечно, индукция магнитного поля — до 30 мТ, время воздействия — 15— 20 мин, на курс — до 30 процедур) улучшается трофика тканей, уменьшается боль, увеличивается амплитуда движений в суставах. При этом улучшаются показатели реовазограммы, снижается содержание в крови суммарных полисахаридов. В начальных стадиях заболевания достигается стойкая ремиссия, задерживается прогрессировать патологического процесса и в ряде случаев наступает его стабилизация (И. М. Мит-брейт и соавт., 1977).
Широкое применение в комплексном лечении больных деформирующим остеоартрозом находит ультразвуковая терапия. Ультразвуком воздействуют на рефлекторно-сегментарные паравертебральные зоны и на сустав (интенсивность — 0,2—0,6 Вт/см2, методика лабильная, во время одной процедуры воздействуют на два поля). При выраженном болевом синдроме показан ультрафонофорез гидрокортизона, «кортана» или «пе-лана» (Н. А. Гавриков, 1977).
А. М. Антонов и соавторы (1976) отмечают положительные результаты при сочетанном применении внутрисуставного введения гидрокортизона и ультразвуковой терапии. Благоприятные результаты наблюдаются при лечении ультрафонофорезом трилона Б (трилон Б — динатриевая соль этилендиаминтетрауксусной кислоты — вступает с кальцием в водорастворимые соединения — хелаты, которые быстро выводятся из организма с мочой). Процедура проводится следующим образом: используется 20 % трилоновая мазь, методика лабильная, режим непрерывный, интенсивность — 0,4 Вт/см2, продолжительность воздействия — 5—7 мин, ежедневно, на курс—10—20 процедур (М. П. Обух, Ю. В. Кирсанов, 1978).
Эритемные УФ-облученпя суставов применяют при выраженном болевом синдроме, наличии вторичного реактивного синовита. В последнее время проводят лазерную терапию больных деформирующим остеоартрозом. При этом посредством лазерного генератора (гелий-неонового лазера ЛГ-75 с мощностью излучения 25 мВт) местно облучают пораженные суставы и соответствующие рефлексогенные зоны в постоянном режиме по 15—30 с каждую, общая продолжительность процедуры — 3— 5 мин, на курс —от 10 до 18 процедур (И. Л. Пшетаковский и соавт., 1979).
