
2 курс / Нормальная физиология / Физиологические_механизмы_компенсации_нарушенных_функций_системы
.pdf
Copyright ОАО «ЦКБ «БИБКОМ» & ООО «Aгентство Kнига-Cервис»
21
При некоторых заболеваниях могут меняться глубина дыхания и продолжительность его фаз – вдоха и выдоха. При воспалении плевры дыхание становится поверхностным и болезненным; при эмболии или тромбозе легочной артерии внезапно наступает резкая смешанная, нередко болезненная одышка с глубоким вдохом и выдохом. Больной в этот момент может занимать вынужденное, иногда сидячее положение. Наиболее тяжелая форма такой одышки называется удушьем, или асфиксией. Удушье, возникающее в виде внезапного приступа, называется астмой. Различают бронхиальную астму, при которой приступ удушья наступает в результате спазма мелких бронхов и сопровождается затрудненным, продолжительным
ишумным выдохом, и сердечную астму, развивающуюся вследствие ослабления работы левых отделов сердца, чаще переходящего в отек легких
иклинически проявляющуюся резким затруднением вдоха (А.Л. Гребенев, 2001; В.И. Маколкин, С.И. Овчаренко, В.А. Сулимов, 2012).
Выделяют варианты патологического дыхания (см. рисунок 2.1):
-дыхание Куссмауля (глубокое дыхание с частым ритмом);
-периодическое дыхание Биота (ритмичные, глубокие дыхательные движения, которые чередуются через равные отрезки времени с дыхательными паузами);
-периодическое дыхание Чейна-Стокса (при этом типе дыхания после продолжительной (до 1 минуты) дыхательной паузы сначала появляется поверхностное дыхание, которое, постепенно углубляясь, становится шумным, достигает максимума на 5-7 вдохе, затем снова убывает до паузы);
-дыхание Грокка (волнообразное дыхание без дыхательных пауз). По своей форме оно несколько напоминает дыхание Чейна-Стокса с той лишь разницей, что вместо дыхательной паузы отмечается слабое поверхностное дыхание с последующим нарастанием глубины дыхательных движений, а затем ее уменьшением.
22
Рисунок 2.1 – Патологические варианты дыхания (спирограммы):
1 – дыхание Грокка; 2 – дыхание Чейна-Стокса; 3 – дыхание Биота; 4 – дыхание Куссмауля
Анамнез заболевания при болезнях органов дыхания.
Продолжающийся расспрос позволяет выявить особенности развития легочной патологии - анамнез заболевания. Общий принцип «не жалеть времени на знакомство с анамнезом» полностью должен быть использован при изучении заболеваний системы органов дыхания. Уточняются временная последовательность появления тех или других признаков болезни, особенности ее начального периода, рецидивов, их частота и наличие провоцирующих факторов, характер и эффективность проводившегося лечения, появление осложнений.
Важным этапом расспроса является попытка установить этиологию болезни (инфекционная, лекарственная, профессиональная). Так, целый ряд серьезных заболеваний легких связан с более или менее длительным контактом с различными производственными (профессиональными) факторами, такими, например, как пыль, содержащая двуокись кремния, асбест, тальк, железо, алюминий и др. Помимо хорошо известных профессиональных пылевых болезней легких (пневмокониозы), в настоящее время все чаще обнаруживается связь такого легочного заболевания, как экзогенный аллергический альвеолит, с многочисленными факторами внешней среды, такими как прелое сено, сырое зерно и др. («легкое фермера», «легкое сыровара», «легкое птицевода» и т.п.). Большое значение для установления причины заболевания имеет уточнение эпидемиологических условий в это время: так, в период эпидемий гриппа нередки гриппозные пневмонии. Имеет значение также выяснение контакта с больным туберкулезом.
Важные сведения можно получить при изучении семейного анамнеза (семейная склонность с бронхолегочным заболеваниям, например бронхиальной астме, туберкулезу), а также вредных привычек: курение является общепризнанным фактором риска рака легкого, злоупотребление алкоголем способствует неблагоприятному течению пневмоний (нагноение, абсцедирование). Курение (особенно курение сигарет) занимает особое место в истории развития легочного заболевания у каждого конкретного пациента, так как вызывает или ухудшает это заболевание. Поэтому врачу важно знать (записать) как число сигарет, выкуриваемых за день, так и время, в течение которого больной курит (так называемые годы «сигаретной пачки»). Именно у злостных курильщиков прежде всего встречаются хронический бронхит и эмфизема легких - тяжелые варианты хронической обструктивной болезни легких; с курением прямо связан бронхогенный рак - одна из распространенных злокачественных опухолей у мужчин и все чаще появляющаяся у женщин (D.R. Taylor, E.D. Bateman, L.P. Boulet et al., 2008).
Анамнез жизни. Условия труда и быта имеют существенное значение при заболевании дыхательных органов. Состояние жилого и рабочего
23
помещения, его гигиенические недочеты, плохая вентиляция, отсутствие света, малая кубатура воздуха - все это отражается на правильной функции дыхательных органов, создает известное предрасположение к заболеванию легких и поддерживает течение болезненного процесса. Заболеваемость бронхитами, бронхиальной астмой, эмфиземой легких больше на производствах, связанных с пылью, - на цементных, фарфоровых заводах, среди каменщиков, мельников, ткачей, в угольных производствах.
ФИЗИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ
ОСМОТР
При осмотре органов дыхания прежде всего следует охарактеризовать форму грудной клетки. Грудная клетка по своей форме бывает нормальной
или патологической. Нормальная грудная клетка наблюдается у всех здоровых людей правильного телосложения. Правая и левая ее половины симметричны, ключицы и лопатки находятся на одном уровне, надключичные ямки одинаково выражены с обеих сторон. Грудная клетка при различных типах телосложения имеет разную форму, свойственную своему конституциональному типу. Нормальная или правильная форма грудной клетки (нормостеническая, астеническая, гиперстеническая) определяется по величине эпигастрального угла (у нормостеников он равен 90°, у астеников – менее 90° и более 90° - у гиперстеников), а также прилеганию лопаток к грудной клетки и т.д. (в частности, у людей нормостенического телосложения лопатки плотно прилегают к грудной клетке и располагаются на одном уровне, грудной отдел туловища по своей высоте примерно равен брюшному; при астеническом телосложении лопатки крыловидно отстают от грудной клетки, грудной отдел больше брюшного; у лиц гиперстенического телосложения лопатки плотно прилегают к грудной клетке, грудной отдел меньше брюшного) (А.Л. Гребенев, 2001).
Среди патологических форм грудной клетки необходимо выделить следующие:
1) Паралитическая грудная клетка присуща людям астенической конституции (или представляет проявление общей астении, то есть слабого телосложения). Форма ее плоская, она удлинена, узка, оба параметра уменьшены, ребра идут вниз, подчревный угол острый; X ребро оканчивается свободно, не соединяясь с реберным краем, лопатки отстают и опускаются; межреберья расширены; над- и подключичные ямки выражены резко; выраженная атрофия мышц грудной клетки, подкожно жировой слой скуден или отсутствует. Помимо здоровых людей астенической конституции, такая форма грудной клетки может иногда встречаться в результате болезненного процесса органов дыхания (при распространенном двустороннем рубцевании легочной ткани или сморщивании плевры, ведущем к спадению и уменьшению легких).
24
2)Эмфизематозная (бочкообразная) грудная клетка является типом грудной клетки, противоположным паралитической. Она встречается при расширении легких, как при хроническом (эмфизема), так и при остром вздутии (например, в период длительных тяжелых приступов бронхиальной астмы). Этот тип грудной клетки представляет собой утрированную грудную клетку: она расширена, форма цилиндрическая или бочкообразная, ребра идут горизонтально, надчревный угол более прямого, над- и подключичные ямки сглажены или выбухают.
3)Рахитическая – встречается при рахите, когда нарушается формирование скелета. Характеризуется резким выступанием вперед грудины, а также четкообразным утолщением реберных хрящей на месте их перехода в кость («рахитические четки»). Передне-задний диаметр такой грудной клетки увеличен, поперечный уменьшен; нижняя часть груди вытянута.
4)Воронкообразная грудная клетка характеризуется углублением в нижней части грудины, особенно мечевидного отростка. Встречается как аномалия развития. Раньше такую деформацию наблюдали у сапожниковподростков; механизм образования «воронки» объясняли ежедневным длительным давлением сапожной колодки: один конец ее упирался в нижнюю часть грудины, а на другой натягивалась заготовка обуви. Поэтому воронкообразную грудную клетку еще называли «грудью сапожника».
5)Ладьевидная грудная клетка отличается тем, что углубление здесь располагается преимущественно в верхней и средней частях передней поверхности грудины и по своей форме сходно с углублением лодки (ладьи).
Деформация грудной клетки наблюдается и при искривлениях позвоночника, возникающих после травмы, туберкулеза позвоночника и др. Различают четыре варианта искривления позвоночника:
1 – искривление в боковых направлениях (сколиоз); 2 – искривление назад с образованием горба (кифоз); 3 – искривление вперед (лордоз);
4 – сочетание искривления позвоночника в сторону и кзади (кифосколиоз).
Деформация грудной клетки приводит к изменению соотношения между внутригрудными органами и оказывает неблагоприятное влияние на функцию дыхательной и сердечнососудистой систем. Важно учитывать нарушение симметричности между правой и левой половинами грудной клетки (может наблюдаться при одностороннем пневмотораксе, при котором между висцеральным и париетальным листками плевры скапливается воздух). Примеры локальной деформации грудной клетки: сердечный горб при пороке сердца, увеличение над- и подключичных лимфатических узлов (В.И. Маколкин, С.И. Овчаренко, В.А. Сулимов, 2012).
Наблюдения за дыхательными движениями также очень важно при исследовании системы дыхания с помощью осмотра. Наблюдения за дыханием устанавливают частоту дыхания: учащение и замедление. В таблице 2.1 представлены типы характера дыхания. Обращают также

25
внимание на то, какова пропорция между частотой дыхания и пульса. Обычно она равна 1:4.
Таблица 2.1 – Типы характера дыхания
Эупное |
Спокойное нормальное дыхание |
|
|||
Диспное |
Затрудненное, напряженное дыхание с одышкой, иногда с цианозом |
|
|||
Ортопное |
Затрудненное |
дыхание, |
при |
котором больной сидит, опираясь на |
руки |
|
(вынужденное положение сидя с опорой на руки). Это положение принимают |
||||
|
больные с тяжелым приступом бронхиальной астмы или отеком легких для |
||||
|
облегчения работы дыхательной мускулатуры |
|
|||
Олипное |
Усиленные дыхательные движения, которые обеспечивают большой объем |
||||
|
вдоха |
|
|
|
|
Олигопное |
Ослабление дыхательных движений, сопровождающееся уменьшением объема |
||||
|
вдоха |
|
|
|
|
Тахипное |
Учащенное быстрое дыхание. Частота дыхания возрастает при таких состояниях |
||||
|
и обстоятельствах, как высокая окружающая температура, усиленная мышечная |
||||
|
работа, возбуждение, лихорадка, заболевания легких с ограничением их |
||||
|
поверхности и снижением газообмена, выпадение функции части дыхательной |
||||
|
мускулатуры, в результате чего оставшиеся мышцы функционируют с |
||||
|
повышенной нагрузкой, заболевания сердца, уменьшение кровотока через |
||||
|
легкие при |
пороках |
сердца |
с шунтированием, гиповолемический |
шок |
|
(недостаточность кровообращения), анемия, чем острее она развивается, тем |
||||
|
более выражено тахипное в покое и при нагрузке |
|
|||
Брадипное |
Редкое медленное дыхание. Характерно для стеноза дыхательных путей, |
||||
|
вызванного крупом, аспирацией инородных тел, сдавлением трахеи опухолью |
||||
|
или зобом, для уремии, диабетической комы (дыхание Куссмауля), для тяжелого |
||||
|
ацидоза различной природы |
|
|
||
Апное |
Остановка дыхания |
|
|
|
|
Гиперпное |
Увеличенная амплитуда дыхания при нормальной частоте. Хорошо заметно при |
||||
|
экскурсии грудной клетки. Глубокое дыхание характерно для тяжелой анемии, |
||||
|
метаболического ацидоза, респираторного алкалоза. |
|
|||
Гипопное |
Уменьшенная амплитуда дыхания при нормальной частоте. Оно характерно |
||||
|
прежде всего для состояний алкалоза, при котором дыхательный центр |
||||
|
возбуждается недостаточно |
|
|
||
Дыхательные движения у здорового человека совершаются за счет сокращения дыхательных мышц: межреберных, диафрагмальных и частично брюшных. Различают грудной, брюшной (рисунок 2.2, а, б) и смешанный типы дыхания.
Рисунок 2.2 – Грудной (а) и брюшной (б) типы дыхания
26
При грудном (реберном) типе дыхания, который чаще встречается у женщин, дыхательные движения осуществляются за счет сокращения межреберных мышц. При этом грудная клетка расширяется и слегка приподнимается во время вдоха, суживается и несколько опускается при выдохе.
При брюшном (диафрагмальном) типе дыхания, чаще встречающемся у мужчин, дыхательные движения осуществляются преимущественно диафрагмой. Во время вдоха диафрагма сокращается и опускается, что увеличивает отрицательное давление в грудной полости, и легкие заполняются воздухом. Внутрибрюшное давление при этом повышается и брюшная стенка выпячивается. Во время выдоха диафрагма расслабляется, поднимается, брюшная стенка возвращается в исходное положение.
Грудной тип дыхания у мужчин может быть обусловлен воспалением диафрагмы или брюшины (перитонит), повышением внутрибрюшного давления (асцит, метеоризм). Брюшной тип дыхания у женщин наблюдается при сухом плеврите, межреберной невралгии, переломе ребер, что делает движения их болезненными. Если вдох или (и) выдох затруднен, в акт дыхания включаются вспомогательные дыхательные мышцы, что не отмечается у здоровых людей. В случае хронического затруднения дыхания грудинно-ключично-сосцевидные мышцы гипертрофируются и выступают в виде плотных тяжей. При частом, длительном кашле гипертрофируются и уплотняются прямые мышцы живота, особенно в верхней части.
При смешанном типе в акте дыхания участвуют межреберные мышцы и диафрагма. В физиологических условиях это можно наблюдать иногда у лиц пожилого возраста и при некоторых патологических состояниях дыхательного аппарата и органов брюшной полости. Например, у женщин при сухих плевритах, плевральных спайках, миозите и грудном радикулите вследствие снижения сократительной функции межреберных мышц дыхательные движения осуществляются с дополнительной помощью диафрагмы. У мужчин смешанное дыхание может быть при слабом развитии мышц диафрагмы, при диафрагматитах, острых холециститах, прободной язве желудка или двенадцатиперстной кишки. В таких случаях нередко дыхательные движения осуществляются только за счет сокращения межреберных мышц.
Подсчет числа дыханий производят по движению грудной или брюшной стенки, незаметно для больного. Это объясняется следующим: больной, зная о том, что его дыхание считают, обычно невольно начинает дышать неравномерно, чаще или реже обычного; поэтому врач должен отвлечь внимание больного и считать дыхание незаметно для него.
У взрослого здорового человека в покое число дыхательных движений составляет 16-20 в минуту, у новорожденного – 40-45, причем это число с возрастом постепенно уменьшается (таблица 2.2). Во сне дыхание урежается до 12-14 в минуту, а при физической нагрузке, эмоциональном возбуждении, после обильного приема пищи учащается.
27
Таблица 2.2 – Частота дыхания в норме у детей в зависимости от возраста
Возраст |
Частота дыханий в 1 минуту |
До 3-ех месяцев |
40-45 |
4-6 месяцев |
35-40 |
7-12 месяцев |
30-35 |
2-3 года |
25-30 |
5-6 лет |
Около 25 |
10-12 лет |
20-22 |
14-15 лет |
18-20 |
Частота дыхания отчетливо изменяется при некоторых патологических состояниях. Учащение дыхания наблюдается, например, при сухом плеврите (в этом случае оно из-за болевого синдрома носит одновременно и поверхностный характер), при воспалении легких, ателектазах (спадение легкого) различного происхождения, эмфиземе, пневмосклерозе, вызывающих уменьшение дыхательной поверхности, при высокой температуре тела, приводящей к раздражению дыхательного центра. Иногда учащенное дыхание обусловливается сразу несколькими причинами.
Урежение дыхания бывает в случае угнетения функции дыхательного центра, что встречается при заболеваниях головного мозга и его оболочек (кровоизлияние, менингит, травма). При воздействии на дыхательный центр токсических продуктов, накапливающихся в организме, при почечной и печеночной недостаточности, диабетической коме и других заболеваниях наблюдается редкое, но шумное и глубокое дыхание (большое дыхание Куссмауля; см. рисунок 2.1 (4)). Если изменяется частота дыхания, меняется и его глубина: частое дыхание обычно бывает поверхностным, уреженное же сопровождается увеличением его глубины. Однако бывают и исключения из этого правила. Например, в случае резкого сужения голосовой щели или трахеи (сдавление опухолью, аневризмой аорты и т. д.) дыхание редкое и поверхностное. При тяжелых поражениях головного мозга (опухоли, кровоизлияния), иногда при диабетической коме дыхательные движения время от времени прерываются паузами (больной не дышит - апноэ), длящимися от нескольких секунд до полминуты - дыхание Биота (см. рисунок 2.1 (3)). При тяжелых интоксикациях, а также при заболеваниях, сопровождающихся глубокими, почти всегда необратимыми нарушениями мозгового кровообращения, наблюдается дыхание Чейна-Стокса (см. рисунок 2.1 (2)). Дыхание Грокка возникает при тяжелых поражениях головного мозга, иногда в агональном состоянии. Оно является результатом нарушения координационной способности дыхательного центра и характеризуется нарушением гармонической работы отдельных групп дыхательных мышц (см. рисунок 2.1 (1)) (А.Л. Гребенев, 2001).

Copyright ОАО «ЦКБ «БИБКОМ» & ООО «Aгентство Kнига-Cервис»
28
ПАЛЬПАЦИЯ
Позволяет уточнить данные осмотра, касающиеся формы грудной клетки и характера дыхания, установить место и степень выраженности болезненности, определить резистентность грудной клетки, феномен «голосового дрожания», шум трения плевры и шум плеска жидкости. В норме грудная клетка упругая, податливая. Пальпацию проводят обеими руками: их кладут ладонями на исследуемые участки груди симметрично с обеих сторон. При таком положении рук можно проследить и дыхательную экскурсию, и отставание одной половины грудной клетки при дыхании.
Резистентность (упругость, эластичность) грудной клетки определяют по сопротивлению ее сдавлению в различных направлениях. Вначале врач ладонь одной руки кладет на грудину, а ладонь другой - на межлопаточное пространство, при этом обе ладони должны располагаться параллельно друг другу и находиться на одном уровне. Толчкообразными движениями сдавливает грудную клетку в направлении сзади наперед. Затем аналогичным образом поочередно производит сдавливание в переднезаднем направлении обеих половин грудной клетки на симметричных участках (рисунок 2.3 (а)). После этого кладут ладони на симметричные участки боковых отделов грудной клетки и сдавливают ее в поперечном направлении (рисунок 2.3 (б)). Пальпация грудной клетки и межреберных промежутков здорового человека дает ощущение их эластичности, податливости. Большое сопротивление грудная клетка оказывает при заполнении плевры жидкостью, при больших опухолях, сильном уплотнении легких.
Рисунок 2.3 – Определение резистентности грудной клетки путем сдавления ее в переднезаднем (а) и поперечном (б) направлениях
(http://bono-esse.ru/blizzard/Socpom/Metod/metod_5_1.html)
Пальпация позволяет установить место и степень болезненности грудной клетки. При этом надо различать болезненность поверхностную, которая зависит от поражения мышц, нервов и костей самой грудной стенки, и болезненность глубокую – плевральную. Плевральные боли отличаются следующими особенностями. Обычно они усиливаются при вдохе, часто отдают в подложечную и подреберную области; они ослабевают, если
29
сдавить грудную клетку и тем самым уменьшить ее подвижность. В отличие от болей при невралгии, усиливающихся при сгибании тела в больную сторону, плевральные боли увеличиваются при сгибании тела в здоровую сторону.
Пальпацию применяют и для определения силы проведения голоса на поверхность грудной клетки – голосового дрожания. Голосовое дрожание представляет собой возникающие при разговоре и ощущаемые пальпаторно колебания грудной клетки, которые передаются на нее с вибрирующих голосовых связок по столбу воздуха в трахее и бронхах. При определении голосового дрожания больной громким низким голосом (басом) повторяет слова, содержащие звук "р", например: "тридцать три", "сорок три", "трактор" или "Арарат". Врач в это время кладет ладони плашмя на симметричные участки грудной клетки, слегка прижимает к ним пальцы и определяет выраженность вибрирующих сотрясений грудной стенки под каждой из ладоней, сравнивая полученные с обеих сторон ощущения между собой, а также с голосовым дрожанием на соседних участках грудной клетки. При выявлении неодинаковой выраженности голосового дрожания на симметричных участках и в сомнительных случаях положение рук следует изменить: правую руку положить на место левой, а левую — на место правой и повторить исследование.
При определении голосового дрожания на передней поверхности грудной клетки больной стоит с опущенными руками, а врач встает перед ним и кладет ладони под ключицами так, чтобы основания ладоней лежали на грудине, а концы пальцев были направлены кнаружи (рисунок 2.4 (а)). Затем врач просит больного поднять руки за голову и кладет свои ладони на боковые поверхности грудной клетки таким образом, чтобы пальцы были расположены параллельно ребрам, а мизинцы лежали на уровне V ребра (рисунок 2.4 (б)). Далее врач встает позади больного и кладет ладони сверху на надплечья так, чтобы основания ладоней лежали на остях лопаток, а кончики пальцев находились в надключичных ямках (рисунок 2.4 (в)). После этого предлагает больному слегка наклониться вперед, опустив голову, и скрестить руки на груди, положив ладони на плечи. При этом лопатки расходятся, расширяя межлопаточное пространство, которое врач пальпирует, положив ладони продольно с обеих сторон от позвоночника (рисунок 2.4 (г)). Затем кладет ладони в поперечном направлении на подлопаточные области непосредственно под нижними углами лопаток так, чтобы основания ладоней находились у позвоночника, а пальцы были направлены кнаружи и располагались по ходу межреберий (рисунок 2.4 (д)).
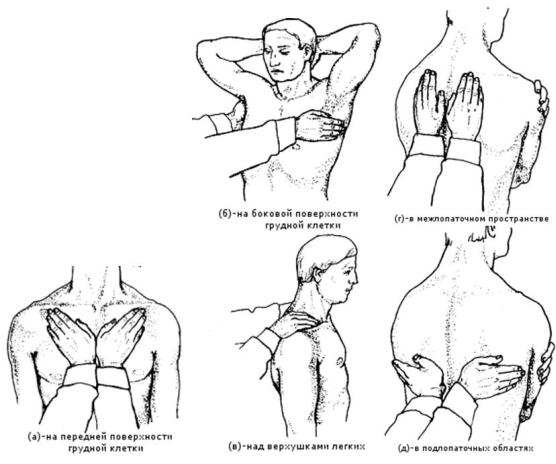
30
Рисунок 2.4 – Определение голосового дрожания
(http://bono-esse.ru/blizzard/Socpom/Metod/metod_5_1.html)
Усиление голосового дрожания наблюдается при уплотнении и безвоздушности части или целого легкого (при пневмонии, туберкулезе, инфаркте легкого, экссудативном плеврите).
Ослабление голосового дрожания наблюдается при скоплении в плевральной полости жидкости или газа, которое оттесняет легкое от грудной клетки; при полной закупорке просвета бронха опухолью; у истощенных больных при снижении у них силы голоса; при ожирении.
В норме голосовое дрожание выражено умеренно, одинаково над симметричными участками грудной клетки. Ввиду анатомического строения правого бронха может быть небольшое усиление голосового дрожания над верхушкой правого легкого. При некоторых патологических состояниях возможно полное исчезновение голосового дрожания, например, при полном закрытии просвета бронха опухолью или сдавлении его извне лимфатическими узлами.
ПЕРКУССИЯ
Для исследования легких в зависимости от поставленной цели применяют все способы и методы перкуссии. Исследование легких обычно начинают со сравнительной перкуссии (рисунок 2.5).
