
- •Глава 1 ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ КИСТИ
- •ЧАСТЬ ПЕРВАЯ Экстренная помощь при открытых повреждениях кисти
- •ЧАСТЬ ВТОРАЯ Диагностика повреждений мягких тканей при открытой травме кисти
- •ЧАСТЬ ТРЕТЬЯ Принципы лечения открытых повреждений кисти
- •ЧАСТЬ ЧЕТВЁРТАЯ Оперативное лечение открытых повреждений кисти
- •ЧАСТЬ ПЯТАЯ Хирургическая обработка раны
- •ЧАСТЬ ШЕСТАЯ Ушивание раны
- •Глава 2 ПОВРЕЖДЕНИЯ ДИСТАЛЬНОЙ ФАЛАНГИ ПАЛЬЦА КИСТИ
- •ЧАСТЬ ПЕРВАЯ Повреждение ногтевой пластинки
- •ЧАСТЬ ВТОРАЯ Дефекты кончика (ногтевой фаланги) пальца
- •ЧАСТЬ ТРЕТЬЯ Дефект кончика (ногтевой фаланги) большого пальца
- •Глава 3 ДЕФЕКТЫ КОЖИ КИСТИ
- •ЧАСТЬ ПЕРВАЯ Дефекты кожи ладонной поверхности пальцев кисти
- •ЧАСТЬ ВТОРАЯ Дефекты тыльной поверхности пальцев кисти и большого пальца
- •ЧАСТЬ ТРЕТЬЯ Дефекты кожи кисти и предплечья
- •ЧАСТЬ ЧЕТВЁРТАЯ Дефект кожи в области кожной складки между 1-м и 2-м пальцами кисти
- •Глава 4 ПОВРЕЖДЕНИЯ КОЖИ
- •ЧАСТЬ ПЕРВАЯ Повреждение кожи указательного и большого пальцев кисти
- •ЧАСТЬ ВТОРАЯ Повреждения, сопровождающиеся отрывом кожи на тыльной и ладонной стороне кисти
- •ЧАСТЬ ТРЕТЬЯ Отрыв кожи на всей кисти
- •ЧАСТЬ ЧЕТВЁРТАЯ Повреждения при отрыве обширных участков кожи конечностей
- •Глава 5 ПРОЧИЕ ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ КИСТИ
- •ЧАСТЬ ПЕРВАЯ Резаные повреждения на уровне запястья
- •ЧАСТЬ ВТОРАЯ Травма кисти вследствие раздавливания
- •Глава 6 РУБЦЫ (ШРАМЫ) КИСТИ РУКИ
- •Глава 7 ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ КИСТИ
- •ЧАСТЬ ПЕРВАЯ Часто используемые способы сшивания сухожилий
- •ЧАСТЬ ВТОРАЯ Восстановление повреждённых сухожилий сгибателей пальцев
- •ЧАСТЬ ТРЕТЬЯ Лечение повреждений сухожилий разгибателей
- •ЧАСТЬ ЧЕТВЁРТАЯ Свободная пересадка сухожилия и искусственное сухожилие
- •Конец ознакомительного фрагмента.
Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
ЧАСТЬ ТРЕТЬЯ Дефекты кожи кисти и предплечья
1. СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Показания
Свободная кожная пластика применяется при неосложнённых дефектах кожи тыльной поверхности кисти без обнажения сухожилия разгибателя пальцев после хирургической обработки раны. При относительно больших дефектах необходимо с осторожностью использовать метод свободной кожной пластики. Только при наличии неповреждённых мягких тканей вокруг сухожилий на дне раны можно пересадить свободный кожный лоскут и не вызвать в будущем ограничений движения сухожилий разгибателя. Чаще всего рекомендовано использование пластики кожным лоскутом на питающей ножке.
Ход операции
1.Выполнить хирургическую обработку раны и гемостаз.
2.Если после ПХО раны немного обнажилось сухожилие, то необходимо мобилизовать окружающие мягкие ткани и закрыть обнажённое место. Этим самым мы создаём оптимальные условия для последующей свободной кожной пластики.
3.Во время выполнения хирургической обработки придать ране ромбовидную форму, чтобы изменить направление краёв раны относительно сухожилий разгибателей и избежать их сращивания в будущем. Если рана расположена вблизи межпальцевых промежутков, то необходимо выполнить дополнительный разрез в направлении ладонной поверхности через межпальцевой промежуток. Это необходимо для предотвращения развития дерматогенной контрактуры в межпальцевом промежутке и нарушений движений пальцев. Небольшие дефекты закрываем расщеплённым лоскутом средней толщины или полнослойным лоскутом. Всё зависит от конкретного случая. При накладывании швов на кожный лоскут оставляем длинные лигатуры для подвязывания давящей марлевой салфетки. Кисть фиксируем на гипсовой лан-
гете (рис. 3–11).
113

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
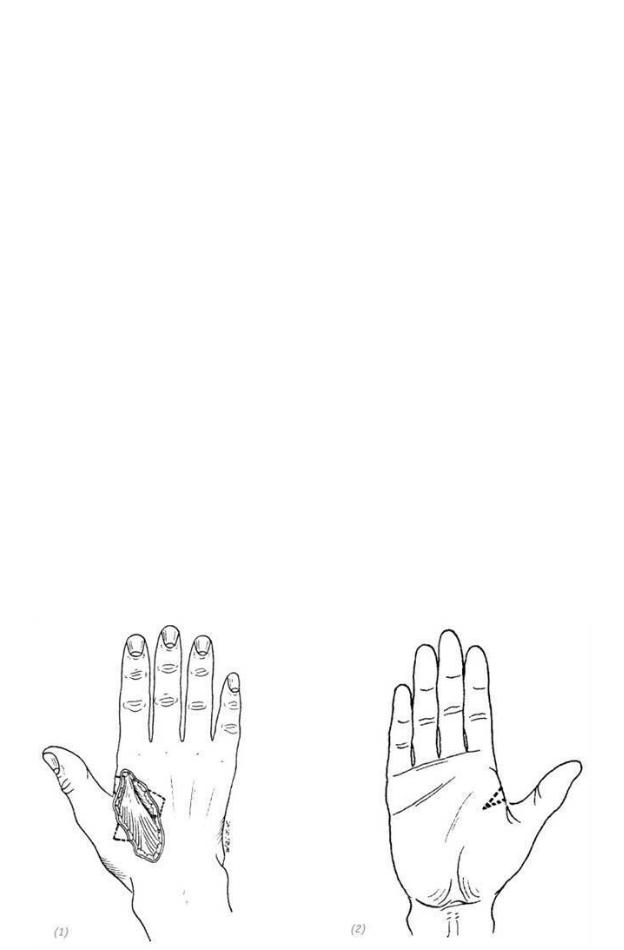
(1), (2) дефект тыльной поверхности кисти вблизи кожной складки между большим и указательным пальцами. Во время хирургической обработки придаём ране ромбовидную
форму (вырезаем по бокам раны треугольники в виде зубца пилы, причём только по тем краям
раны, которые идут параллельно подлежащим сухожилиям разгибателей пальцев). Одновре-
менно делаем разрез в межпальцевом промежутке
(3), (4) дефект кожи закрываем расщеплённым лоскутом средней толщины или полнослойным лоскутом
Рис. 3–11. Восстановление дефекта кожи тыльной поверхности кисти свободной кожной пластикой
2.ПЛАСТИКА КОЖНЫМ ЛОСКУТОМ, ВЫКРОЕННЫМ С БРЮШНОЙ СТЕНКИ
Показания
Данный метод используется для восстановления больших свежих или застарелых дефектов кисти или предплечья, сопровождающихся обнажением глубжележащих тканей.
Обезболивание и положение пациента
Используется блокада плечевого сплетения и люмбальная анестезия или блокада плечевого сплетения и эпидуральная анестезия. Либо общий наркоз. Положение больного – лёжа на спине.
Ход операции
1. Выкраиваем реверсивный лоскут. Место и расположение питающей ножки будет зависеть от размеров дефекта и особенностей строения брюшной стенки пациента. Обычно используют кожу нижней части брюшной стенки, так как она тоньше и мягче. При заборе кожного лоскута избегать зоны роста лобковых волос. Кожный лоскут на брюшной стенке выкраиваем по ходу межрёберной артерии, начинаем сверху и сзади и движемся вперёд и вниз либо по ходу поверхностной надчревной артерии и вены. Формируем лоскут на одной ножке с соотношением длины к ширине 2:1. И если лоскут не привязан к конкретному сосуду, то соотноше-
114

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
ние сторон должно быть 1,5:1. То есть длина лоскута не должна превышать ширину более чем в 1,5 раза. Иначе может развиться некроз лоскута. Так как сосуды передней брюшной стенки не пересекают белую линию живота, то при планировании лоскута на одной питающей ножке он не должен пересекать срединную линию живота. Но лоскут на двух питательных ножках или горизонтальные лоскуты на одной ножке в верхнем или нижнем отделе передней брюшной стенки могут пересекать срединную линию живота (рис. 3–12).
2. Подкожно-жировая клетчатка на передней брюшной стенке относительно толстая, особенно у женщин. При выполнении пластики необходимо отсепарировать излишние ткани, чтобы лоскут не был слишком толстым и неэстетичным. Будьте осторожны в погоне за косметическим эффектом. В некоторых случаях необходимо оставить достаточное количество подкожно-жировой клетчатки. Например, при закрытии дефекта области предплечья с необходимостью пересадки сухожилий достаточное количество подкожной клетчатки сможет предотвратить спаивание сухожилий и кожи.
ГЛАВА 3
(1)направления кожных лоскутов на брюшной стенке по ходу межрёберной артерии
ипо ходу поверхностной надчревной артерии и вены. Соотношение длинны к ширине 2:1; (2) кожные лоскуты, не привязанные к конкретным кровеносным сосудам. Соотношение длинны
115

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
к ширине 1.5:1; (3) лоскут, пересекающий срединную линию живота. В участке, пересекшем срединную линию, может развиться некроз; (4) горизонтальные лоскуты в верхней и нижней
частях передней брюшной стенки могут пересекать среднюю линию живота
Рис. 3–12. Локализация и направление кожных лоскутов на передней брюшной стенке
3.Необходимо выполнить хороший гемостаз в кожном лоскуте, донорской и реципиентной зонах для того, чтобы избежать повторного вмешательства для удаления возникших гематом на брюшной стенке.
4.Донорскую зону закрываем при помощи свободной кожной пластики кожным лоскутом средней толщины. Край свободного кожного лоскута должен немного заходить на питающую ножку донорского лоскута. При подшивании свободного лоскута оставляем длинные концы лигатур для подвязывания давящей марлевой салфетки. При подшивании края свободного лоскута к краю питающей ножки можно использовать как отдельные швы, так и непрерывный шов. В последнюю очередь подшиваем донорский лоскут.
5.После перемещения лоскута на реципиентную зону создаём прокладку из марли между повреждённой конечностью и грудной клеткой или брюшной стенкой. Пластырем фиксируем конечность, дополнительно прибинтовываем её к телу.
6.В послеоперационный период регулярно проверяем состояние кровообращения и жизнеспособность кожного лоскута. Особое внимание уделяем проверке натяжения и давления на свободный лоскут. Очень важен уход за кожным лоскутом: необходимо чтобы он был сухой, особенно через 2 недели после снятия швов, чтобы пот или другие биологические выделения не создавали повышенную влажность в области шва свободного кожного лоскута. Также необходимо следить за тем, чтобы не появлялись изъязвления и места расхождения краёв раны.
7.Через 2 недели снять швы, приблизительно через 4–6 недель пересечь питающую ножку (рис. 3–13).
Кожным лоскутом с передней брюшной стенки можно восстанавливать относительно большие дефекты, например дефекты кожи тыльной поверхности дистальной части предплечья и дефекты тыльной поверхности кисти и пальцев (рис. 3–14, 15).
116

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) дефект кожи тыльной поверхности кисти (2) после проведения хирургической обработки раны с локтевого края выкроить ножку
(3) на передней брюшной стенке выкроить реверсивный лоскут; (4) отсепарировать лоскут; (5) удалить лишнюю подкожно-жировую клетчатку и утончить края лоскута
117

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(6), (7) свободным расщеплённым кожным лоскутом средней толщины укрыть донорскую зону. Край лоскута у питающей ножки оставить длиннее. Для удобства подвязывания давящей салфетки оставить длинные концы лигатур на кожном лоскуте; (8) оставленный
длинным край свободного кожного лоскута и основание питающей ножки реверсивного лоскута сшить непрерывным швом; (9) реверсивный лоскут подшить к реципиентной зоне
Рис. 3–13. Восстановление дефекта кожи тыльной поверхности кисти кожным лоскутом с брюшной стенки
118

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) дефект кожи тыльной поверхности дистальной части предпле чья, тыльной поверх-
ности запястья и тыльной поверхности кисти
(2) горизонтальный лоскут на одной питающей ножке в нижнем отделе передней брюшной стенки; (3) выкраиваем кожный лоскут; (4) пришиваем кожный лоскут
Рис. 3–14. Восстановление дефекта кожи тыльной поверхности дистальной части предплечья, тыльной поверхности запястья и тыльной поверхности кисти горизонтальным лоскутом на одной питающей ножке в нижнем отделе передней брюшной стенки
119

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) дефект кожи тыльной поверхности кисти и пальцев; (2) прилежащие края ран соседних пальцев сшить вместе и закрыть кожным лоскутом с брюшной стенки. Через 3–4 недели после операции пересечь питающую ножку. Через 3–4 месяца провести операцию по разделению пальцев
Рис. 3–15. Восстановление дефекта кожи тыльной поверхности кисти и пальцев лоскутом с передней брюшной стенки
3.КОЖНАЯ ПЛАСТИКА ТРУБЧАТЫМ КОЖНЫМ ЛОСКУТОМ (СТЕБЛЕМ) С БРЮШНОЙ СТЕНКИ
Пластика стеблем на одной питающей ножке («острый» Филатовский стебель)
Показания Данная методика применяется для восстановления относительно небольших дефектов
кожи кисти. Данный метод будет прост в исполнении, если показания к операции определены верно, кожа донорской зоны передней брюшной стенки тонкая и выполнен оптимальный дизайн лоскута. Донорскую зону можно ушить наглухо первичным швом. Из выкроенного кожного лоскута сформировать трубку, а её дистальный конец распластать и подшить к реципиентной зоне. Выполнив тем самым одномоментную пластику кожным стеблем.
Ход операции Основные элементы сходны с операцией с использованием обычного кожного лоскута
с передней брюшной стенки. Вначале выкраиваем плоский реверсивный кожный лоскут на брюшной стенке. Если лоскут не привязан к конкретной артерии, то соотношение длины к ширине должно быть 1,5:1. Если же лоскут привязан к артерии (например: поверхностные надчревные артерии и вены), то соотношение длины к ширине может быть 2:1. После выкраивания лоскута, начиная от ножки, подвернуть и сшить края, формируя трубку. Дистальный конец лоскута распластать и подшить к реципиентной зоне. Донорскую зону можно ушить наглухо
120

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
первичным швом. После операции конечность зафиксировать лейкопластырем. Через 2 недели снять швы, через 6 недель пересечь питающую ножку (рис. 3–16).
(1), (2) дефект кожи тыльной поверхности кисти. После хирургической обработки раны выкроить треугольный лоскут в области предполагаемой ножки реципиентной зоны. Это делается для удобства подшивания донорского лоскута с брюшной стенки
121

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(3) на одной из сторон брюшной стенки по ходу поверхностной надчревной артерии выкроить кожный лоскут с длинной ножкой (4) отсепарировать кожный лоскут; (5) края лоскута подвернуть и сшить, формируя трубку. Донорскую зону ушить наглухо первичным швом. На дополнительные разрезы в дистальном конце трубки наложить матрацные швы
122

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(6) дистальный конец лоскута распластать и подшить к реципиентной зоне
123

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(7) способ подшивания стебля. Через 3 недели после операции начинаем тренировать стебель, периодически накладывая на него зажим. Через 6 недель пересекаем питающую ножку
124

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(8) после отсечения ножки лишнюю кожу подрезаем (9) ушиваем рану
Рис. 3–16. Пластика дефекта кожи тыльной поверхности кисти «острым» Филатов-
ским стеблем с брюшной полости
Пластика кожным стеблем с брюшной стенки на двух питающих ножках
Показания
Применяется при тяжёлых рубцовых контрактурах кожи ладонной поверхности кисти для закрытия больших дефектов, образующихся после иссечения рубцовой ткани или при необходимости дополнительного восстановления нервов и сухожилий. Это двухэтапная операция.
Ход операции
1.На основании размеров дефекта в верхнем отделе передней брюшной стенки выкроить кожный лоскут с двумя питающими ножками. Соотношение длины к ширине 3:1.
2.После рассечения кожи и подкожной клетчатки отсепаровываем лоскут от поверхностного листка глубокой фасции. После удаления излишков подкожно-жировой клетчатки выполняем гемостаз. Далее подворачиваем края лоскута и сшиваем их, формируя трубку. Будьте внимательны при наложении швов у питающих ножек. Мобилизуем мягкие ткани краёв донорской зоны и ушиваем наглухо.
3.После завершения операции оставляем дренаж. Из марли и вазелина делаем валики и лейкопластырем защищаем кожный стебель. Если натяжение кожи краёв раны живота сильное, то накладываем временный бандаж.
4.Через 3–4 недели начинаем тренировать стебель, накладывая на его ножку зажим с резиновыми трубками на рабочих губках. Этим мы ускоряем регенерацию сосудов внутри кожного стебля. Если через 1 час после наложения зажима в стебле не произошло изменений, то можно пересекать питающую ножку.
5.Через 5–6 недель после операции выполняем полное иссечение келоидных рубцов на ладонной поверхности кисти с заходом на кожную складку между большим и указательным пальцами. В области гипотенара выкраиваем язычковый лоскут. Затем пересекаем одну из ножек стебля (ножка, на которую накладывали зажим во время тренировок). На основании длины дефекта на отсечённом конце кожного стебля выполняем продольный разрез. Отсекаем излишки подкожно-жировой ткани.
6.Выполняем гемостаз ран и подшиваем лоскут к реципиентной зоне на ладонной поверхности кисти. Язычковый лоскут на ладони сшиваем с краем треугольной формы проксимального конца кожного стебля.
7.Через 5–6 недель после операции пересекаем питающую ножку. При необходимости можно использовать остаток кожного стебля для закрытия других дефектов, например на тыльной поверхности кисти (рис. 3–17).
125

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) рубцовая деформация ладонной поверхности кисти; (2) вначале в верхнем отделе передней брюшной стенки выкроить кожный лоскут с двумя питающими ножками. Соотношение длины к ширине 3:1
(3) после рассечения кожи и подкожной клетчатки отсепаровываем лоскут от поверхностного листка глубокой фасции, выполняем гемостаз; (4) далее подворачиваем края лоскута и сшиваем их, формируя трубку. Мобилизуем мягкие ткани краёв донорской зоны и ушиваем наглухо
126

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(5), (6) варианты швов в области ножек стебля; (7) окончательный вид сформированного кожного стебля
127

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(8)двумя марлевыми валиками защитить стебель по краям, укрепить лейкопластырем
иналожить бандаж; (9) через 3–4 недели после операции начинаем тренировать стебель,
накладывая на его ножку зажим с резиновыми трубками на рабочих губках. Этим мы уско-
ряем регенерацию сосудов внутри кожного стебля
(10) через 5–6 недель пересекаем одну из питающих ножек
128

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(11), (12) выполняем полное иссечение келоидных рубцов на ладонной поверхности кисти с заходом на кожную складку между большим и указательным пальцами. Гемостаз
129

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(13), (14) на основании длины дефекта на отсечённом конце кожного стебля выполняем продольный разрез, придаём лоскуту необходимую форму. Гемостаз
130

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(15), (16), (17) подшиваем лоскут к реципиентной зоне на ладонной поверхности кисти, через 5–6 недель после операции пересекаем питающую ножку
Рис. 3–17. Пластика дефекта кожи ладонной поверхности кисти кожным стеблем с брюшной стенки на двух питающих ножках
4.РЕТРОГРАДНАЯ ТРАНСПЛАНТАЦИЯ ЛУЧЕВОГО ЛОСКУТА ПРЕДПЛЕЧЬЯ НА СОСУДИСТОЙ НОЖКЕ
Показания
Используя ретроградный лоскут, кровоснабжение которого обеспечивается за счёт лучевой артерии и вены, можно восстанавливать большие дефекты кожи кисти. Достоинства данного метода заключаются в том, что кожный лоскут хорошего качества, широкий просвет питающих сосудов, малое количество анатомических вариаций, лёгкая доступность и т.д. Среди недостатков – некрасивый косметический дефект после закрытия донорской зоны расщеплённым кожным лоскутом, конечность теряет один из основных питающих сосудов, отчего может меняться температура поверхности кожи после операции. Поэтому мы должны очень чётко понимать показания к данной операции в клинической практике и с осторожностью применять её у детей и подростков. Перед операцией необходимо провести тест Аллена, чтобы убедиться в проходимости лучевой, локтевой артерий и поверхностной и глубокой ладонных дуг. Если наблюдаются нарушения кровообращения, то данный метод пластики противопоказан.
Клиническая анатомия
Лучевая артерия (a.radialis) является продолжением плечевой артерии (a.brachialis) и начинается в локтевой ямке, идёт книзу и отклоняется кнаружи. Далее в верхней трети пред-
131

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
плечья проходит по передней поверхности круглого пронатора (m.pronator teres). Достигнув медиального края плечелучевой мышцы (m.brachioradialis), артерия идёт между этой мышцей и круглым пронатором, а далее – в нижней трети предплечья: между плечелучевой мышцей и лучевым сгибателем кисти (m.flexor carpi radialis). В этой области артерия лежит наиболее поверхностно: покрыта только фасцией и кожей. По бокам от лучевой артерии отходят несколько кожных и мышечных ветвей. Там, где артерия проходит глубоко, кожных ветвей мало, около 2–3. А вот в нижней трети предплечья от нее отходит от 4 до 10 кожных ветвей. Эти ветви за счёт анастомозов в подкожной клетчатке образуют развитую сосудистую сеть. А также кожные ветви локтевой артерии (a.ulnaris), передней и задней межкостных артерий (a.interossea anterior, a. interossei posterior), анастомозируя между собой, также участвуют в кровоснабжении всего предплечья. Ретроградное кровоснабжение лоскута предплечья в основном осуществляется нижней третью лучевой артерии и её кожными ветвями. Когда выполняется ретроградная трансплантация лучевого лоскута предплечья на сосудистой ножке дистального отдела лучевой артерии, кровоснабжение идёт через локтевую артерию, поверхностную и глубокую ладонные арки и входит в лоскут. Венозный отток идёт через две сопутствующие вены (рис. 3–18).
Ход операции
1.Выкраивание кожного лоскута. После выполнения хирургической обработки раны на тыльной поверхности кисти и её гемостаза метиленовым синим прочерчиваем линию от середины локтевой ямки до места определения пульсации лучевой артерии в области запястья. Это линия, по направлению которой проходит лучевая артерия на предплечье, она будет являться ориентиром при выкраивании кожного лоскута на сосудистой ножке. На основании размеров дефекта кожи тыльной поверхности кисти на коже предплечья метиленовым синим рисуем границы будущего ретроградного лоскута.
2.Отсепаровывание и перемещение кожного лоскута. После наложения кровоостанавливающего жгута (не обязательно обескровливать) по намеченным линиям выполняем разрезы кожи, подкожной клетчатки и доходим до глубокой фасции. Лигируем сосуды, идущие вне лоскута, и, производя острое разъединение тканей, подходим к его центру. Основываясь на знаниях топографической анатомии, выделяем лучевую артерию и сопровождающую её вену. Выделяем осторожно, стараясь не повредить основные стволы и их ветви. В месте, где лучевая артерия и вена проходят между плечелучевой мышцей и лучевым сгибателем запястья, раздвигаем ткани под фасцией. После того, как лоскут отсепарован, сосудистым зажимом пережимаем проксимальный конец лучевой артерии, снимаем кровоостанавливающий жгут и оцениваем кровообращение в кисти и кожном лоскуте. Если кровоток не нарушен, то проксимальные концы артерии и вены лигируем. Выделение сосудистой ножки можно начинать и с запястья, постепенно двигаясь в направлении кожного лоскута. После того как лоскут и сосудистая ножка мобилизованы, кожный лоскут протягиваем через подкожный туннель на запястье и укрываем дефект на тыльной поверхности кисти. Швы накладываем на кожный лоскут с оставлением дренажа. Чтобы избежать нарушения кровообращения в кожном лоскуте, артерия и вена в области разворота на запястье должны изгибаться по дуге и избегать резкого перегиба.
3.Дефект донорской зоны восстанавливаем расщеплённым кожным лоскутом и подвязываем давящие салфетки. Накладываем свободную повязку.
Послеоперационное ведение
Кисть и предплечье зафиксировать гипсовой шиной. В области тыльной поверхности кисти в повязке оставить окно для удобства контроля за состоянием пересаженного лоскута. Швы снять через 2 недели. Если не было сопутствующих повреждений костей, суставов и сухожилий, то можно начинать проведение ЛФК (рис. 3–19).
132

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
Рис. 3–18. Анатомическое положение лучевой артерии на ладонной стороне предплечья
133

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) дефект кожи на тыльной поверхности кисти
134

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
135

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(2), (3) от середины локтевой ямки до места определения пульсации лучевой артерии в области запястья метиленовым синим прочерчиваем линию, по направлению которой проходит лучевая артерия на предплечье
136

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(4) на основании размеров дефекта кожи тыльной поверхности кисти на коже ладон-
ной поверхности предплечья метиленовым синим рисуем границы будущего ретроградного лос-
кута
137

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(5), (6) по намеченным линиям выполняем разрезы кожи, подкожной клетчатки и доходим до глубокой фасции. Лигируем сосуды, идущие вне лоскута
(7) отсепаровываем лоскут по направлению от краёв к центру
138

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(8) после того, как лучевая артерия и вена мобилизованы, лигируем их проксимальные концы
(9) топографическая анатомия средней трети предплечья в поперечном разрезе
139

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
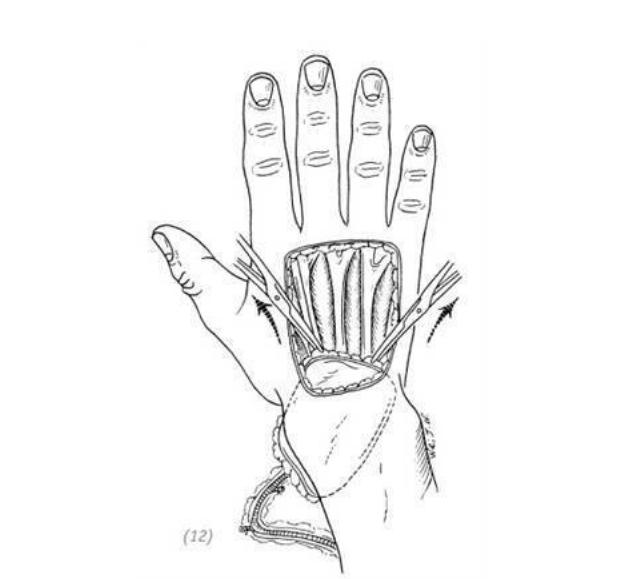
(10) для максимальной гарантии хорошего кровообращения в лоскуте последний отсепаровываем вместе с подлежащей фасцией и на основании знаний топографической анатомии предплечья выделяем дистальный отдел сосудистой ножки
(11)после выделения лоскута и сосудистой ножки донорскую зону восстанавливаем расщеплённым кожным лоскутом
140
Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
141
Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
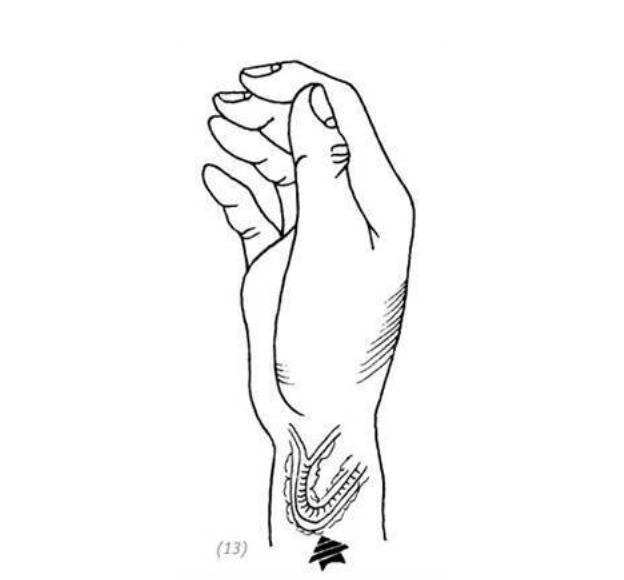
(12) кожный лоскут протягиваем через подкожный туннель на запястье и укрываем дефект на тыльной поверхности кисти (13) чтобы избежать нарушения кровообращения в кожном лоскуте, артерия и вена в области разворота на запястье должны изгибаться по дуг
142

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(14) швы накладываем на кожный лоскут с оставлением дренажа
Рис. 3–19. Восстановление дефекта кожи тыльной поверхности кисти ретроградной трансплантацией лучевого лоскута предплечья на сосудистой ножке
5.СВОБОДНАЯ ПЕРЕСАДКА КОЖНОГО ЛОСКУТА С ТЫЛЬНОЙ ПОВЕРХНОСТИ СТОПЫ
Данный лоскут имеет ряд преимуществ. Кровоснабжение лоскута осуществляется за счёт дорзальной артерии стопы, диаметр артерии довольно большой, сосудистая ножка длинная, цвет лоскута хороший, расположение поверхностное, легкодоступное. В зоне лоскута проходит поверхностный малоберцовый нерв, который можно использовать для наложения анастомоза. После трансплантации достигается относительно хорошее восстановление тактильной функции. Если дефект кожи кисти осложнён травмой сухожилий, то для его восстановления при заборе кожного лоскута одновременно можно взять сухожилие разгибателя пальца стопы.
Показания
Данная методика показана при средних по площади дефектах кожи тыльной, ладонной поверхности кисти, кожи запястья и кожи межпальцевых промежутков с сопутствующим повреждением глубоких слоёв. Выполняющий данную операцию доктор должен обладать определёнными знаниями и опытом в микрохирургии и хирургии кисти. Если трансплантация сво-
143

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
бодного лоскута пройдёт неудачно, рекомендовано как можно раньше удалить некротизированные ткани и выполнить пластику кожным лоскутом на питающей ножке.
Клиническая анатомия
Основной артерией, питающей кожу тыльной поверхности стопы, является дорзальная артерия стопы (a.dorsalis pedis). Данная артерия является конечной ветвью передней большеберцовой артерии (a.tibialis anterior). Дорзальная артерия стопы лежит между сухожилиями разгибателя 1 пальца и длинным разгибателем пальцев. Проекционная точка на коже расположена посредине линии, соединяющей внутреннюю и внешнюю лодыжки. Артерия идёт между вышеназванными сухожилиями, пересекает сзади таранную, ладьевидную и вторую клиновидную кости, короткий разгибатель большого пальца стопы и доходит до промежутка между проксимальными концами 1 и 2 плюсневых костей. В этом месте она делится на глубокую подошвенную артерию (Ramus plantaris profundus) и первую тыльную плюсневую артерию (a. metatarsea dorsalis prima). В области таранной кости от внутреннего края дорзальной артерии отходят 2–3 ветви медиальных предплюсневых артерий (aa.tarseae medialis). Они проходят под сухожилием разгибателя большого пальца ноги и достигают медиального края стопы. От наружного края дорзальной артерии также отходит веточка, которая идёт под коротким разгибателем пальца ноги и доходит до латерального края тыльной поверхности стопы.
Дугообразная артерия (а. arcuata) отходит напротив медиальной клиновидной кости, направляется в латеральную сторону по основаниям плюсневых костей и анастомозирует с латеральными предплюсневыми и подошвенными артериями. Дугообразная артерия отдаёт кпереди три (aa. metatarseae dorsalis), вторую, третью и четвёртую, направляющиеся в соответственные межкостные плюсневые промежутки и делящиеся каждая на две (aa. digitales dorsalis) к обращённым друг к другу сторонам пальцев. Каждая из плюсневых артерий отдаёт прободающие ветви, передние и задние, идущие на подошву. Кровоснабжение кожного лоскута в основном осуществляется за счёт кожных веточек, отходящих от промежутка между собственно дорзальной артерией стопы и глубокой подошвенной артерией. Эти веточки вначале идут под глубокой фасцией и потом прободают фасцию и выходят в подкожное пространство. Для хорошего кровообращения в кожном лоскуте во время операции необходимо сохранять ткани между дорзальной артерией стопы и кожей на участке от голеностопного сустава до первого межплюсневого промежутка. Венозный отток с тыльной поверхности стопы осуществляется двумя сопровождающими дорзальную артерию венами и большой и малой подкожными венами. Иннервация кожного лоскута осуществляется ветвями поверхностного малоберцового нерва – тыльным медиальным кожным нервом и тыльным промежуточным нервом (рис. 3–20).
144

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) артерии тыльной поверхности стопы
145

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
ДЕФЕКТЫ КОЖИ КИСТИ
(2) вены тыльной поверхности стопы (3) нервы тыльной поверхности стопы
Рис. 3–20. Клиническая анатомия тыльной поверхности стопы
Анестезия и положение тела
Блокада плечевого сплетения и эпидуральная проводниковая анестезия
Ход операции
1. Выкраивание кожного лоскута На тыльной поверхности стопы метиленовым синим обозначить места хода дорзальной
артерии стопы, большой и малой подкожных вен и поверхностного малоберцового нерва. Далее взять артерию за центральную ось кожного лоскута, метиленовым синим обозначить контуры будущего лоскута. Размер последнего должен соответствовать размеру дефекта реципиентной зоны. Так как кожа тыльной поверхности стопы после отсепаровывания сжимается больше, чем лоскуты с груди или передней брюшной стенки, то при разметке делаем его границы на 1 см больше, чем дефект реципиентной зоны. Длина лоскута не должна пересекать нижний край удерживателя сухожилий разгибателей и условной линии, соединяющей межпальцевые промежутки. Ширина лоскута не должна пересекать латеральный и медиальный края тыльной поверхности стопы.
2. Отсепаровывание лоскута По намеченным линиям произвести разрезы кожи, подкожной клетчатки и далее до тка-
ней, окружающих сухожилия разгибателей пальцев стопы. С медиальной стороны выделить большую подкожную вену и лигировать отходящие вне лоскута ветви. Оставить нетронутой венозную сеть внутри кожного лоскута. Чтобы избежать отделения кожного лоскута от подлежащих сосудов во время отсечения лоскута, а также для удобства перемещения лоскута можно наложить несколько фиксирующих швов-«держалок».
Для сохранения целостности дорзальной артерии и её кожных ветвей во время отсепаровывания дистального края лоскута необходимо выделить, пересечь и подшить к лоскуту
146

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
проксимальный конец сухожилия короткого разгибателя пальца, так как под этим сухожилием
ипод брюшком мышцы короткого разгибателя пальца проходит первая тыльная плюсневая артерия и глубокая подошвенная артерия. Если первая тыльная плюсневая артерия находится относительно поверхностно, то её можно сохранить в лоскуте вместе с сухожилием короткого сгибателя пальца, перерезав место соединения сухожилия и брюшка мышцы. Брюшко мышцы короткого сгибателя пальца оставить на тыльной поверхности стопы. Если первая тыльная плюсневая артерия находится относительно глубоко, то её можно пересечь и наложить лигатуры. Значительного влияния на кровоснабжение кожного лоскута это не окажет. В области проксимального края кожного лоскута, между сухожилиями разгибателя 1 пальца и длинным разгибателем пальцев, выделить дорзальную артерию стопы и сопровождающие её вены, в области наружной лодыжки выделить поверхностный малоберцовый нерв. При мобилизации дорзальной артерии стопы и сопровождающих её вен она может плотно примыкать к надкостнице и суставной капсуле. Если дорзальная артерия стопы и сопровождающие её вены находятся глубоко с внутренней стороны сухожилия разгибателя большого пальца стопы, то необходимо рассечь мягкие ткани вокруг сухожилия и оттянуть сухожилие разгибателя большого пальца стопы кнутри.
Вразделе клинической анатомии мы уже говорили, что кровоснабжение кожного лоскута в основном осуществляется дорзальной артерией стопы и её ветвями, расположенными между нижним краем удерживателя сухожилий разгибателя и местом отхождения глубокой подошвенной артерии. В связи с этим для хорошего кровоснабжения кожного лоскута необходимо сохранить соединение дорзальной артерии стопы, вен с подкожной клетчаткой. Для мобилизации рекомендуем использовать встречный метод между дистальным и проксимальными концами. В первом межпястном промежутке выделить глубокую подошвенную ветвь дорзальной артерии, перевязать её и пересечь. В таком случае питающая ножка кожного лоскута будет представлена только дорзальной артерией стопы, большой подкожной веной и поверхностным малоберцовым нервом, соединённым с проксимальным концом. Ослабить кровоостанавливающий жгут и оценить качество кровообращения в кожном лоскуте.
3. Пересадка кожного лоскута
Взоне, близкой к реципиентной, выбираем подходящий для наложения анастомоза сосу- дисто-нервный пучок. Находим артерию, вену и нерв, которые мы соединим с артерией, веной
инервом кожного лоскута. Если реципиентная зона находится на тыльной поверхности кисти, то можно произвести косой разрез с лучевой стороны запястья. Выделить лучевую артерию
(A. radialis), сопровождающую её вену (v. comitantes arteriae radialis), латеральную подкожную вену (v. cephalica) и поверхностную ветвь лучевого нерва (R. Superficialis n. radialis). Через уже существующий доступ создать свободный подкожный туннель, идущий до реципиентной зоны. Измеряем расстояние от проксимального края реципиентной зоны до места предполагаемого анастомоза. На основании полученных данных определяем длину сосудистой ножки кожного лоскута. В донорской зоне на стопе пересекаем тыльную артерию стопы (A. dorsalis pedis) и идущую рядом вену, большую подкожную вену ноги (v. saphena magna), поверхностный малоберцовый нерв (N. fibularis superficialis). Трансплантат с сосудистой ножкой полностью отделяем от донорской зоны. Быстро перемещаем кожный лоскут на реципиентную зону, а концы сосудисто-нервного пучка через подкожный туннель подводим к месту предполагаемого анастомоза. Кожный лоскут фиксируем несколькими швами. Далее накладываем анастомоз – конец в конец – между латеральной подкожной веной (v.cephalica) и большой подкожной веной ноги (v. saphena magna), для этого используем атравматические иглы с хирургическим шовным материалом размером 8/0, 9/0. Поверхностный малоберцовый нерв (N. fibularis superficialis) сшиваем с проксимальным концом поверхностной ветви лучевого нерва (R. superficialis n. radialis). Используем атравматическую иглу 8/0. На тыльную артерию стопы (A. dorsalis pedis)
илучевую артерию (A. radialis) наложить анастомоз «конец в конец». Используем атравмати-
147

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
ческую иглу 9/0. Далее ослабляем сосудистые зажимы и наблюдаем за восстановлением кровообращения в пересаженном кожном лоскуте. Если цвет кожного лоскута тёмно-красный, это говорит о слабом наполнении большой подкожной вены ноги (v. saphena magna) и затруднении венозного оттока. В данном случае для улучшения венозного оттока, используя атравматический шовный материал 10/0, 11/0, наложить венозный анастомоз – конец в конец – между веной, сопровождающей лучевую артерию (v. comitantes arteriae radialis), и веной, сопровождающей тыльную артерию стопы (A. dorsalis pedis), либо венозный анастомоз между другими венами края кожного лоскута и края раны. После восстановления нормального кровотока рану ушить с оставлением резиновой дренажной полоски. На место пересадки и послеоперационный шов накладываем стерильную повязку. В области пересаженного кожного лоскута оставляем окно для контроля за кровообращением. Конечность фиксируем гипсовой лангетой.
4. Восстановление донорской зоны После иссечения кожного лоскута выполнить гемостаз реципиентной зоны. Укрыть реци-
пиентную зону расщеплённым кожным лоскутом средней толщины. Наложить швы с оставлением длинных концов лигатур. На лоскут подвязать давящую салфетку и зафиксировать стопу на невысокой гипсовой лангете.
Послеоперационное ведение
Постельный режим в течение 10–14 дней с приподнятой конечностью. Местно использовать инфракрасную лампу для повышения температуры окружающего воздуха. Через 3–4 дня после операции каждые 1–2 часа измерять температуру кожного лоскута. Из лекарственны препаратов рекомендован приём антибиотиков, антикоагулянтов, спазмолитиков в течение 7– 10 дней. Через 2 недели снять швы с тыльной поверхности кисти, с донорской зоны стопы – через 3 недели после операции (рис. 3–21).
148
Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
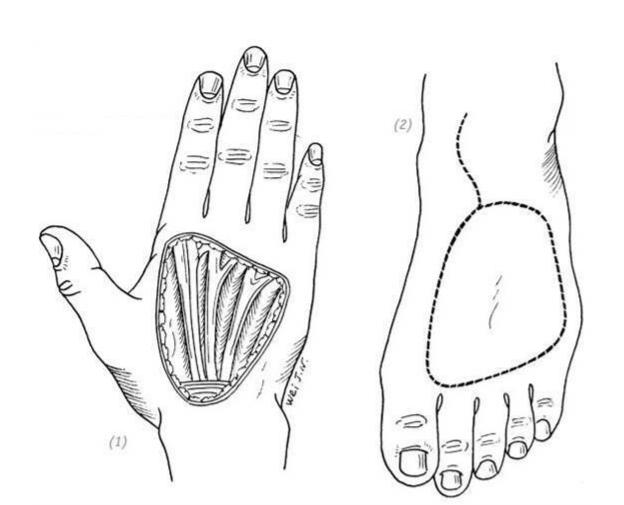
(1)дефект кожи тыльной поверхности кисти (2) выкраивание кожного лоскута на тыльной поверхности стопы
(3), (4) разрез в верхней медиальной части кожного лоскута. Выделить большую подкожную вену и лигировать её ветви.
149

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(5), (6) при разрезе по дистальному краю кожного лоскута выделить и пересечь сухожилие короткого разгибателя пальца. Проксимальный конец сухожилия подшить к кожному лоскуту
150

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
151

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
152

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
153

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(7) в разрезе по проксимальному краю кожного лоскута выделить дорзальную артерию стопы, сопровождающую её вену и поверхностный малоберцовый нерв (8) в проксимальном отрезке первого межпястного промежутка выделить глубокую подошвенную ветвь дорзальной артерии, перевязать её и пересечь. Кожный лоскут, соединённый проксимальным концом с сосудистой ножкой, состоящей из дорзальной артерии стопы, большой подкожной
вены и поверхностным малоберцовым нервом, отделить (9) после отделения кожного лоскута укрыть реципиентную зону расщеплённым кожным лоскутом средней толщины
154

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
155

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(10) лоскут с питающей ножкой поместить на тыльную поверхность кисти, питающую ножку протянуть через подкожный туннель до места разреза на запястье (11) наложить анастомоз «конец в конец» между латеральной подкожной веной и большой подкожной веной ноги. Поверхностный малоберцовый нерв сшиваем с проксимальным концом поверхностной ветви лучевого нерва
156

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(12) наложить венозный анастомоз «конец в конец» между веной, сопровождающей лучевую артерию, и веной, сопровождающей тыльную артерию стопы. На тыльную артерию стопы и лучевую артерию наложить анастомоз – конец в конец
157

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(13) швы на рану, дренаж
Рис. 3–21. Восстановление дефекта кожи тыльной поверхности кисти методом свободной пересадки кожного лоскута с тыльной поверхности стопы
6.СВОБОДНАЯ ПЛАСТИКА КОЖНО-СУХОЖИЛЬНЫМ ЛОСКУТОМ
Показания
Данная методика показана при дефектах кожи кисти или запястья средней площади с сопутствующим повреждением сухожилий. На тыльной поверхности стопы вырезаем нужного размера и формы кожный лоскут вместе с подлежащими к нему сухожилиями длинных разгибателей пальцев. Лоскут перемещаем на реципиентную зону. Данная методика забора лоскута не только проста в исполнении. Лоскут забирается вместе с сухожилиями, обеспечивает эффективную защиту кровообращения в лоскуте и в самих сухожилиях, это, в свою очередь, способствует хорошей приживаемости сухожилий. Обычно при дефектах кожи кисти, сопровождающихся повреждением сухожилий, операцию проводят в два этапа. Сначала восстанавливают дефект кожи, а во втором этапе выполняют свободную тендопластику. Но метод свободной пластики кожно-сухожильным лоскутом позволяет выполнить всё одномоментно. Таким образом мы сокращаем время операции и облегчаем страдания пациента.
Анестезия и положение тела
158

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
Блокада плечевого сплетения и проводниковая эпидуральная анестезия. Положение больного – лёжа на спине, поражённая конечность лежит на операционном столе в отведённом положении.
Ход операции
1.Кожный лоскут отсепаровываем под сухожилиями длинных разгибателей пальцев
стопы
2.Пересекаем сухожилия 2-го, 3-го, 4-го разгибателя пальцев. Длина зависит от длины дефекта сухожилий кисти. Если дефект большой, то пересекаем поперечные и крестообразные связки голени. После забора сухожилий эти связки необходимо восстановить.
3.Чтобы в послеоперационном периоде избежать опущения кончиков пальцев стопы, после отсечения сухожилий их дистальные концы подшиваем к коротким разгибателям пальцев соответственно.
4.Натяжение при сшивании сухожилий такое же, как и при обычной тендопластике.
Послеоперационное ведение
Конечность фиксируем гипсовой шиной на 4 недели. После снятия гипса желательно как можно раньше начать восстановительную гимнастику и вспомогательные физиопроцедуры
(рис. 3–22).
(1) дефект кожи тыльной поверхности кисти и сухожилий разгибателей пальцев; (2) линии предполагаемых разрезов на тыльной поверхности стопы
159

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
160

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(3) после отсечения сухожилий длинных разгибателей пальцев стопы их дистальные концы подшиваем к коротким разгибателям пальцев (4) кожный лоскут поместить на реципиентную зону, питающую ножку, через подкожный туннель протянуть до места разреза на запястье. Наложить сосудистые и нервные анастомозы, наложить сухожильные швы на проксимальные концы сухожилий
161

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
162

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(5)в положении разгибания пястно-фаланговых и межфаланговых суставов пальцев кисти наложить сухожильные швы на дистальные концы сухожилий
(6)швы наложить на рану с оставлением дренажных полосок
Рис. 3–22. Восстановление дефекта кожи и сухожилий разгибателей пальцев кисти
методом свободной пластики кожно-сухожильным лоскутом
7.ТРАНСПЛАНТАЦИЯ КОЖНОГО ЛОСКУТА С ИСКАЛЕЧЕННОГО ПАЛЬЦА С УДАЛЕНИЕМ КОСТИ ДЛЯ ВОССТАНОВЛЕНИЯ ДЕФЕКТА КОЖИ ТЫЛЬНОЙ ИЛИ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ
Показания
Данный лоскут забирают с пальцев кисти, не подлежащих восстановлению после глубоких травм, либо с нефункционирующих пальцев после их восстановления. После удаления пястной и фаланговых костей, иссечения сухожилий сгибателей и разгибателей пальцев васкуляризированному кожному лоскуту придают форму и размеры дефекта и используют для восстановления соседнего пальца, ладонной или тыльной поверхности кисти. Особенно если после удаления костей пальцевые артерии и вены с двух сторон остались неповреждёнными, то такой лоскут можно использовать для восстановления дефекта кожи ладонной или тыльной поверхности кисти. В данном случае пропорции длины и ширины кожного лоскута могут быть не ограничены. Эта методика проста в исполнении и избавляет больного от лишних страданий, как если бы ему была проведена пластика удалённым лоскутом на питающей ножке. Эта методика особенно показана пожилым пациентам.
Ход операции
1.Выполнить хирургическую обработку и гемостаз раневой поверхности кисти и повреждённого пальца.
2.Выполнить ампутацию пястной кости, фаланги пальца, удалить сухожилия сгибателей и разгибателей пальца. Стараемся сохранить сосудисто-нервные пучки неповреждёнными для того, чтобы не нарушить крово обращение в кожном лоскуте.
3.Кожный лоскут сделать плоским, придать форму и размеры дефекта. Переместить его на реципиентную зону, наложить швы с оставлением дренажных полосок (рис. 3–23).
163

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
164

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(1) тяжёлые повреждения указательного пальца с дефектом кожи тыльной поверхности кисти (2) удаление костных остатков указательного пальца, сгибателей и разгибателей пальца, дистальной фаланги пальца
165

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
166

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(3)резекция головки второй пястной кости, придание кожному лоскуту размеров и формы дефекта реципиентной зоны (4) наложить швы на лоскут
167

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
168

Ц. Вэй. «Атлас по оперативной хирургии верхней конечности»
(5), (6) закрытие дефекта кожи тыльной поверхности кисти кожным лоскутом среднего пальца после удаления костей пальца
Рис. 3–23. Трансплантация кожного лоскута с искалеченного пальца с удалением кости для восстановления дефекта кожи тыльной поверхности кисти
ГЛАВА 3
169
