
- •Федеральное государственное бюджетное образовательное учреждение высшего образования
- •Лучевая диагностика повреждений костно- суставного аппарата
- •Методы лучевого исследования при повреждениях костно-суставного аппарата
- •Лучевая диагностика повреждений суставов.
- •На рентгенограмме правого плечевого сустава – полное смещение суставных поверхностей. Головка плечевой кости
- •На рентгенограммах левого локтевого сустава – полное смещение суставных поверхностей. Локтевой отросток смещен
- •Методы исследования позвоночника
- •По данным СКТ – частичное смещение боковых масс первого шейного позвонка вправо. Правосторонний
- •На рентгенограммах поясничного отдела позвоночника – клиновидная деформация тела второго поясничного позвонка, направленная
- •Изменение структуры кости
- •Переломы
- •На рентгенограмме правого бедра в средней трети диафиза – поперечная линия просветления. Отломки
- •На рентгенограмме левого плеча – линия перелома проходит на протяжении проксимальной зоны роста.
- •На рентгенограммах правой голени – спиральный перелом диафиза большеберцовой кости на границе средней
- •Процесс заживления
- •На рентгенограммах правой голени определяется правильно сросшийся перелом средней трети диафиза большеберцовой кости.
- •На рентгенограммах правого плеча – оскольчатый перелом средней трети диафиза плечевой кости с
- •Патологическое заживление переломов
- •Патологическое заживление переломов
- •Патологическое заживление
- •На рентгенограммах левого бедра – сросшийся перелом средней трети диафиза бедренной кости. Сохраняется
- •Лучевая диагностика заболеваний костно- суставного аппарата
- •Остеомиелит
- •Гематогенный остеомиелит
- •Рентгенологическая картина при остеомиелите
- •Рентгенологическая картина при
- •Реакция надкостницы
- •Подострая стадия остеомиелита
- •Последовательность изменений при формировании секвестра
- •Последовательность изменений при формировании секвестра
- •Характеристика и виды свищевых ходов
- •На рентгенограммах левого бедра в средней трети диафиза бедренной кости – участок деструкции
- •На рентгенограммах левого бедра – единичные участки деструкции овальной формы с четкими контурами,
- •На фистулограмме левого бедра определяется протяженный свищевой ход неравномерного калибра, который проникает в
- •Туберкулез костно-суставного аппарата (КСА)
- •Фазы туберкулезного поражения костно-
- •Туберкулез костно-суставного
- •Туберкулез костно-суставного
- •Виды осложненного течения туберкулеза КСА
- •Изменения позвоночника при туберкулезе костно-суставного аппарата
- •Изменения позвоночника при туберкулезе костно-суставного аппарата
- •На рентгенограммах левого коленного сустава – на фоне остеопороза обширный участок деструкции на
- •На прицельных рентгенограммах позвоночника – деструкции по нижнему краю тела 12 грудного и
- •Сифилис костно-суставного аппарата
- •На рентгенограммах левого предплечья на протяжении диафизов отснятых костей определяется сформированный периостит ,
- •На рентгенограммах правой голени по передней поверхности средней трети диафиза большеберцовой кости определяются
- •На прицельной рентгенограмме левой голени в средней трети диафиза большеберцовой кости
- •Лучевая диагностика опухолей скелета
- •Методы лучевой диагностики опухолей
- •Классификация опухолей скелета
- •Лучевые признаки доброкачественных опухолей скелета
- •Тактика лучевого диагноста в спорных и сомнительных
- •Лучевые признаки злокачественных опухолей
- •На рентгенограмме правой плечевой кости по внутреннему контуру проксимального метадиафиза – ограниченное утолщение
- •На рентгенограммах обеих кистей ребенка в фалангах пальцев и пястных костей – многочисленные
- •На рентгенограмме левого плечевого сустава – обширный участок деструкции с нечеткими контурами на
- •На рентгенограммах левого бедра в бедренной кости – обширные патологические оссификации и ограниченные
- •На рентгенограмме правого коленного сустава в дистальном метадиафизе бедренной кости - крупный участок
- •На рентгенограмме правого коленного сустава в дистальном отделе бедренной кости – обширные участки
- •По результатам остеосцинтиграфии скелета грудной клетки на протяжении многочисленных ребер справа и в

Переломы
Прямые рентгенологические признаки перелома:
1.Наличие линии перелома – полоска просветления (толщиной равная человеческому волосу (~250-300 Ангстрем).
2. Смещение костных отломков.
Смещенным при этом является дистальный костный отломок/фрагмент.
Виды смещения отломков:
1.Боковое смещение (кнаружи/ кзади/ кнутри/ кпереди)
2.Смещение по длиннику кости (учитывать продольную ось кости)
-с расхождением костных отломков- продольный диастаз
-с захождением костных отломков
-вколочение костных отломков – на рентгенограмме видим суперпозицию
теней.
•Угловое смещение костных отломков.
•Смещение отломков по периферии. В 95% при переломах проксимальной половины диафиза бедренной кости (стопа поворачивается кнутри). На рентгенограмме: проксимальная половина бедренной кости без изменений (видим шейку, большой вертел, малый вертел, диафиз), а в дистальном отделе мы видим коленный сустав в боковой проекции.
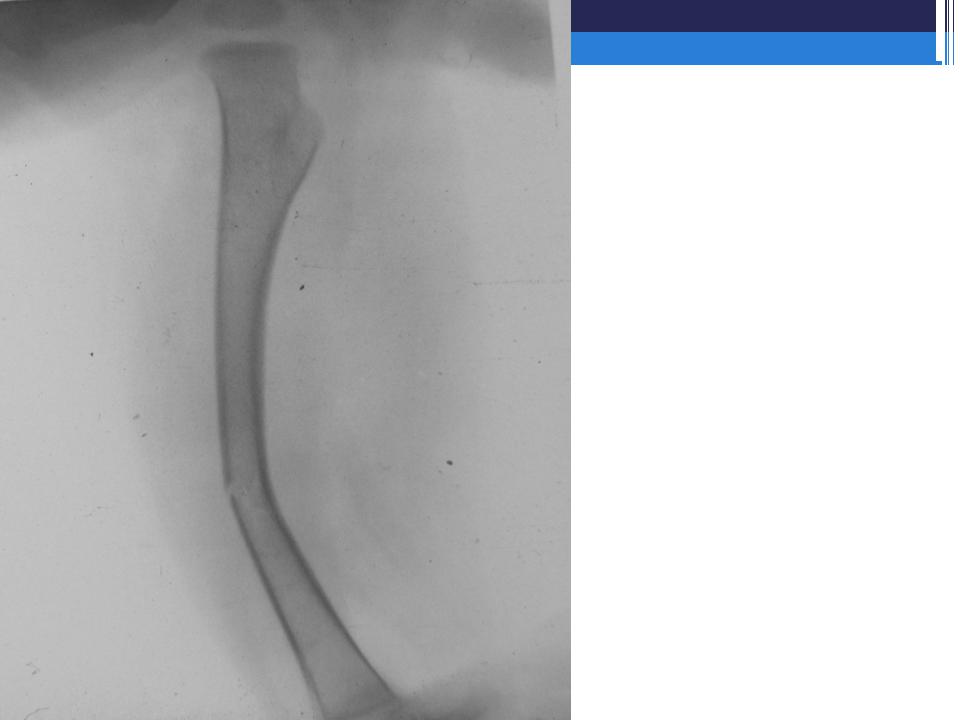
На рентгенограмме правого бедра в средней трети диафиза – поперечная линия просветления. Отломки бедренной кости смещены под углом кнаружи. Поперечный перелом средней трети диафиза бедренной кости с угловым смещением отломков.

На рентгенограмме левого плеча – линия перелома проходит на протяжении проксимальной зоны роста. Диафизарный отломок плечевой кости смещен медиально. Полный травматический эпифизеолиз проксимального отдела левой плечевой кости.

На рентгенограммах правой голени – спиральный перелом диафиза большеберцовой кости на границе средней и дистальной трети с боковым смещением отломков кнаружи. Определяется оскольчатый перелом средней трети диафиза малоберцовой кости с угловым смещением отломков.

Процесс заживления
переломовСтадии образования костной мозоли при неосложненном заживлении:
1) соединительно-тканная стадия, занимает 7-10 дней (у детей ~ 7 дней).
В зоне перелома происходит рассасывание мелкой костной крошки и мелких костных отломков (зоны вколочения, если она есть исчезает). В зоне перелома вместо кровоизлияния, мелкой костной крошки интенсивно образуется грубая волокнистая соединительная ткань.
2) Остеоидная стадия (костеподобная), занимает 7-10 дней.
Из фиброзной ткани образуется остеоидная (подобие кости, рыхлое аморфное вещество, но не рубец, а предстадия костной ткани)
3) Истинно-костная стадия 7-10 дней
Остеоид начинает активно ассимилировать соли кальция (соли накапливаются в этом веществе), и могут обнаруживаться в виде точек /эпицентров обызвествления.
Со временем эти эпицентры увеличиваются в размерах и начинают объединяться- образуются массивы обызвествления.
Из массивов обызвествления начинают формироваться грубые массивные деформированные костные структуры. Они формируют костные «мостики», которые соединяют костные отломки, что увеличивает прочность. Затем костные мостики увеличиваются в объеме и уже прочно соединяют костные отломки.
В результате со временем будет сформирована костная мозоль. Сформированная костная мозоль (при условии сохранения продольной оси кости) свидетельствует о правильно сросшемся переломе.

На рентгенограммах правой голени определяется правильно сросшийся перелом средней трети диафиза большеберцовой кости.

На рентгенограммах правого плеча – оскольчатый перелом средней трети диафиза плечевой кости с угловым смещением отломков кнаружи. В динамике через 1,5 и 2,5 месяца определяется выраженный процесс консолидации перелома в основном за счет периостальной костной мозоли.

Патологическое заживление переломов
Виды патологического заживления переломов:
I.По темпу консолидации:
1) если процесс консолидации увеличивается в 2 раза (через месяц не видим эпицентры обызвествления; через 2 месяца в зоне перелома обнаруживаются точки\участки обызвествления)→
замедленно срастающийся перелом.
2) если процесс консолидации увеличивается в 4 раза (через 4 месяца в области перелома обнаруживаются массивы обызвествления, единичные массивные деформированные костные структуры) →
длительно не срастающийся перелом.
3) если похожая картина через 6 и более месяцев (может быть с большим количеством костных балок, единичные костные мостики) →
несросшийся перелом.

Патологическое заживление переломов
Виды патологического заживления переломов:
II. По характеру консолидации:
1) неправильно сросшийся перелом/ неправильно срастающийся перелом (когда процесс консолидации уже довольно выраженный при сохранении смещения костных
отломков).
2) образование ложного сустава (pseudoartrosis) – наличие патологической подвижности в необычном месте в зоне ранее существовавшего перелома.
При отсутствии должной иммобилизации концевой отдел одного отломка начинает трансформироваться под суставную головку, а второй начинает наоборот уплощаться и формировать из себя подобие суставной впадины. Все вместе формирует подобие элементов сустава. , снаружи обрастает соединительно-тканной капсулой, что еще больше ограничивает зону патологической подвижности. В дальнейшем в «суставной капсуле» начинает образовываться синовиальная жидкость, и патологическая подвижность улучшается.
Начальными признаками формирования ложного сустава будет появление в зоне перелома массивных участков остеослероза через 4-5 недель после начала консолидации, что препятствует формированию костной мозоли.

Патологическое заживление
переломов
3) посттравматический синостоз – объединение отломков нескольких костей единой костной мозолью. Предрасположены, особенно при раздробленных переломах, кости стопы, кисти, предплечья, голени, ребра.
4) посттравматический остеонекроз ( чаще у взрослых лиц, в старческом возрасте).
Условиями для формирования являются наличие крупнооскольчатого перелома и нарушение артериального кровоснабжение одного из костных осколков.
1 этап: потеря структурности костной осколка, его гомогенизация (он становится однородным) при сопоставлении с другими.
2 этап: повышается плотность этого осколка, но уменьшается его размер за счет остеолиза. Плотность этого костного отломка доходит до металлической плотности. Иногда они рассасываются и превращаются в грубый участок рубцовой ткани.
3 этап: нагноение и возможно осложнение в виде посттравматического остеомиелита.
