
- •Дополнительные методы исследования.
- •2)Гипертрофическая кардиомиопатия (гкмп) – это заболевание сердца, характеризующееся необъяснимой гипертрофией миокарда, преимущественно межжелудочковой перегородки.
- •8. Рентгенограмма больного гкмп (гипертрофия левого желудочка)
- •Диагноз
- •2)Рестриктивная кмп. Этиология и патогенез
- •Диагностика
- •Лечение
2)Рестриктивная кмп. Этиология и патогенез
Рестриктивная кардиомиопатия (РКМП) – это заболевание сердца неизвестной этиологии, при котором его желудочки теряют способность к диастолическому растяжению из-за фиброза эндокарда, субэндокарда и миокарда
Эпидемиология. Среди всех кардиомиопатий на долю РКМП приходится около 5%. Наиболее часто это заболевание встречается в тропических регионах земного шара. Так, среди умерших от сердечной недостаточности в странах экваториальной Африки, больные с РКМП составляют от 10% до 25% случаев.
Этиология. Большинство исследователей связывают развитие РКМП с эозинофилией. Предполагают, что основной белок дегранулированных эозинофилов обладает выраженным кардиотоксическим действием. Помимо эозинофилии, в генезе РКМП обсуждается роль:
1) вирусной инфекции;
2) паразитарной инвазии;
3) дефицита витамина Е;
4) избыточного потребления продуктов, содержащих серотонин;
5) обструкции лимфатических путей сердца;
6) иммунологических нарушений и некоторых других причин.
Патогенез. Под воздействием патологического фактора при РКМП возникает фиброз эндокарда, субэндокарда и (реже) миокарда желудочков, их стенки становятся жесткими, малоподатливыми и постепенно теряют способность к диастолическому расслаблению. Это затрудняет наполнение камер желудочков кровью, увеличивает в них конечное диастолическое давление, повышает нагрузку на предсердия, снижает сердечный выброс (несмотря на нормальную систолическую функцию сердца) и приводит к развитию застойных явлений в большом и малом кругах кровообращения вследствие диастолической сердечной недостаточности. Особенно тяжелые гемодинамические нарушения у больных РКМП возникают при присоединении митральной и трикуспидальной недостаточности (вследствие фиброза створок клапанов) и облитерации желудочков массами фиброзной ткани и тромбов.
Патологическая анатомия. Макроскопически толщина стенок желудочков нормальна или незначительно увеличена, ткань эндокарда плотная, створки клапанов, папиллярные мышцы и хорды фиброзированы, предсердия дилатированы, полости желудочков уменьшены. Как правило, в камерах сердца находят пристеночные тромбы, которые в сочетании с массами фиброзной ткани могут приводить к облитерации желудочков.
При гистологическом исследовании находят фиброз эндокарда, миокарда. В зонах миокарда с сохраненными мышечными волокнами выявляют дистрофические и некротические изменения (рис. 10).
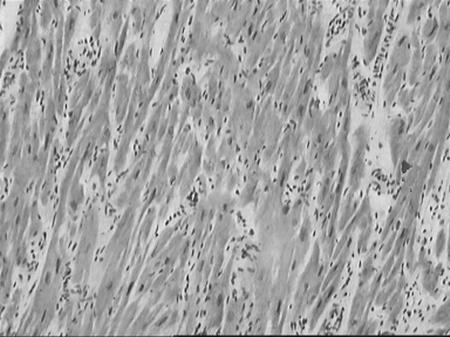
Рис. 10. Гистологический препарат миокарда больного РКМП: дискомплексация мышечных волокон по типу ветвления, признаки миоцитолиза и очагового истончения мышечных волокон. Стромальный компонент миокарда представлен различными видами фиброза.
Классификация. Чаще всего выделяют две формы РКМП:
- с эозинофилией (эозинофильный фибропластический эндокардит Леффлера);
- без эозинофилии (эндомиокардиальный фиброз)
Клиника. В клинической картине РКМП преобладают симптомы, обусловленные тяжелой застойной сердечной недостаточностью, нарушениями ритма сердца и тромбоэмболическими осложнениями, что делают ее весьма похожей ДКМП. Однако в отличие от ДКМП при РКМП нет кардиомегалии.
Дополнительные методы исследования.
Лабораторные данные. В ряде случаев, в частности при эндокардите Леффлера, выявляется стойкая гиперэозинофилия.
Электрокардиография. Изменения ЭКГ при РКМП неспецифичны: выявляются различные нарушения ритма и проводимости, крупно- и мелкоочаговые изменения в миокарде (патологический зубец Q, депрессия сегмента ST и инверсия зубца Т), признаки гипертрофии предсердий.
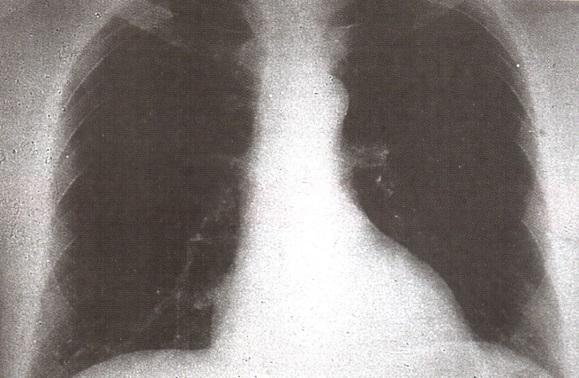
Рентгенография. Рентгенологически находят застойные явления в легких при нормальных (или незначительно увеличенных) размерах сердца (рис. 11).
Диагноз
Эхокардиография. При ЭхоКГ выявляют утолщение эндокарда и уменьшение размеров полостей желудочков, дилатацию предсердий, тромботические образования в камерах сердца. Как правило, систолическая функция желудочков не нарушена (фракция изгнания левого желудочка обычно близка к норме), однако всегда имеет место выраженная диастолическая их дисфункция (в частности, при допплеровском исследовании трансмитральный кровоток в момент систолы предсердия либо резко снижен, либо вообще отсутствует из-за высокого диастолического давления в левом желудочке).
Другие методы. Для исключения констриктивного перикардита применяется рентгенокомпьютерная или магнитно-резонансная томография. В специализированных клиниках для уточнения диагноза РКМП используют биопсию миокарда, катетеризацию сердца с измерением давления в его полостях.
Диагноз. Диагноз РКМП считается достаточно обоснованным при наличии у больных с застойной сердечной недостаточностью: нормальных размеров сердца; признаков диастолической дисфункции желудочков и отсутствии заболеваний, которые могут вызвать такую дисфункцию.
Дифференциальный диагноз. РКМП дифференцируют с заболеваниями, которые проявляются:
- тяжелой сердечной недостаточностью (миокардиты, кардиомиопатии, пороки сердца, ИБС);
- и диастолической дисфункцией сердца (ГКМП, сдавливающий перикардит, поражения сердца при амилоидозе, гемохроматозе, саркоидозе, склеродермии и карциноидном синдроме).
Лечение. Медикаментозная терапия РКМП разработана слабо. При наличии выраженной эозинофилии используют кортикостероиды или цитостатики. Для борьбы с сердечной недостаточностью осторожно назначают диуретики, антагонисты альдостерона, β-адреноблокаторы и ингибиторы АПФ. Для профилактики тромбообразования и тромбоэмболий используют антикоагулянты или антиагреганты.
Трансплантация сердца считается единственным радикальным методом лечения при РКМП.
Некоторые исследователи считают, что устранение гиперэозинофилии, особенно у молодых лиц, может предотвратить развитие РКМП.
Течение и прогноз. Как правило, прогноз при РКМП неблагоприятный – ежегодная летальность среди больных с симптомами сердечной недостаточности достигает 25-35%.
|
|
Дистрофия миокарда (ДМ) – это заболевание миокарда, возникающее вследствие нарушения процессов его метаболизма, воздействия токсических, химических и физических факторов.
Эпидемиология. ДМ относятся к весьма распространенным заболеваниям, однако серьезных эпидемиологических исследований по этой проблеме нет.
Этиология. ДМ могут вызываться многими причинами, наиболее частыми из которых являются:
1) эндокринные (поражения щитовидной железы, гипофиза, надпочечников) заболевания;
2) нервно-мышечные (прогрессирующая мышечная дистрофия, миопатия) заболевания;
3) токсические (алкоголь) факторы;
4) химические (бытовые и промышленные яды, двуокись углерода) факторы;
5) физические (ионизирующие реакции, вибрация, высокочастотные излучения, травмы) факторы;
6) медикаментозные (цитостатики, гормоны) воздействия.
Нередко ДМ развиваются вследствие анемии, физических перегрузок, полного или неполного голодания, нарушения обмена (железа, гликогена) и т.д.
Патофизиология. В результате воздействия различных патологических факторов при ДМ происходит дегенерация и гибель кардиомиоцитов с последующим их замещением жировой или соединительной тканью, гипертрофия неповрежденных мышечных волокон. Следствием этих процессов могут быть различные нарушения ритма и проводимости сердца, дилатация его полостей, снижение сократительной функции миокарда и сердечная недостаточность.
Клиника
Патологическая анатомия. Патоморфологические признаки ДМ чрезвычайно вариабельны и во многом зависят от этиологического фактора заболевания и степени выраженности процесса.
При этом макроскопически миокард выглядит бледным и дряблым, масса сердца обычно увеличена, его полости нередко дилатированы. Гистологически выявляются очаги миоцитолиза,
фиброзного или жирового замещения миокарда. Гистохимически отмечается резкое уменьшение активности ряда ферментов, участвующих в окислительном метаболизме.
Классификация. ДМ разделяют в зависимости от:
- этиологии заболевания;
- его течения (острое, хроническое);
- степени тяжести (легкая, среднетяжелая, тяжелая);
- распространенности (очаговое, диффузное).
Клиника. Клинические проявления ДМ чрезвычайно вариабельны и весьма многообразны. В легких случаях заболевания его симптоматика может ограничиваться только инструментальными признаками (например, неспецифическими изменениями конечной части комплекса QRST на ЭКГ), в тяжелых – к ним присоединяются серьезные нарушения ритма и проводимости сердца, кардиомегалия, дисфункция желудочков и застойная сердечная недостаточность. В связи с этим наиболее важным и значимым в диагностике ДМ является установление этиологического фактора заболевания, без чего диагноз ДМ всегда остается сомнительным.
