
Рак предстательной железы
.pdfЗаболеваемость
Рак предстательной железы (РПЖ) - злокачественная опухоль, которой с каждым годом уделяется все больше внимания. Это обусловлено тем, что быстрыми темпами увеличивается заболеваемость, особенно у мужчин пожилого возраста. В структуре онкологических заболеваний в ряде стран РПЖ выходит на 2-3 место после рака легких и желудка, а в США - на первое место. Если принять во внимание, что в экономически развитых странах продолжительность жизни увеличивается и имеется общемировая тенденция к старению населения, соответственно вырастает и заболеваемость. Вместе с тем смертность от РПЖ среди прочих онкологических заболеваний занимает второе место после рака легких.
В России в структуре заболеваемости злокачественными новообразованиями РПЖ находится на 3 месте (11,0%), уступая опухолям легких и кожи. При этом за последние 10 лет заболеваемость на 100 000 населения увеличилась с 17,03 до 40,02 человек, демонстрируя среднегодовой темп прироста в 9,83%, что является самым высоким показателем среди всех онкологических заболеваний у мужчин. Средний возраст заболевших РПЖ в России составил 70 лет.
Анатомия предстательной железы.
Предстательная железа (простата) — является одним из органов репродуктивной системы мужчины. Простата имеет форму каштана, располагается в малом тазу книзу от мочевого пузыря, кзади от костей лона, кпереди от прямой кишки. У взрослого мужчины предстательная железа в поперечном размере достигает 4 см, длина ее около 3 см и толщина ее до 2,5 см. Различают основание предстательной железы, обращенное вверх, и верхушку простаты, направленную вниз.
Простата охватывает начальные отделы мочеиспускательного канала. К задней поверхности простаты подлежат семенные пузырьки. Заднюю поверхность простаты можно прощупать пальцем через переднюю стенку прямой кишки, что и используется урологом при пальцевом ректальном обследовании
Простата, являясь железой, вырабатывающей собственный секрет, который по протокам попадает в просвет мочеиспускательного канала.
В анатомическом строении простаты принято различать пять анатомофизиологических зон:
1) передняя фиброзно-мышечная зона; 2) периферическая зона; 3) центральная зона; 4) транзиторная (переходная) зона; 5) периуретральная зона.
Выделение соответствующих зон предстательной железы имеет важное клиническое значение, и имеет связь с заболеваниями простаты. Основные функции простаты заключаются в том, что она:
1) участвует в продукции части семенной жидкости (около 30% объема эякулята); 2) принимает участие в механизме выброса спермы во время полового акта; 3) принимает участие в механизме удержания мочи.
Основной функцией предстательной железы является выработка специфического секрета, необходимого для поддержания активности и жизнедеятельности сперматозоидов. Количество секрета предстательной железы, вырабатываемого здоровым мужчиной за сутки, составляет от 0,1 до 2 мл.
Активность выработки секрета напрямую связана с активностью центральной нервной и эндокринной систем. Секрет предстательной железы обнаруживает в себе ферменты, органические кислоты, протеины, иммуноглобулиновые фракции и другие биологически активные вещества. Эти составляющие обусловливают в секрете простаты концентрацию водородных ионов (рН) на уровне 6.3-6.4 и относительную плотность, равную 1022. Опалесцирующий, беловатый цвет секрета предстательной железы обусловлен наличием в ней светопреломляющих лецитиновых зерен. Разжижение спермы зависит от содержания в секрете ферментов — амилазы, фиброгеназы и
фибролизина.
Впроцессе развития мужчины, особенно с момента полового созревания
всекрете предстательной железы резко возрастает содержание фермента кислой фосфатазы и органической лимонной кислоты. Увеличение их содержания протекает параллельно с повышением активности андрогенов мужчины. В связи с этим по количеству щелочной фосфатазы и лимонной кислоты секрета предстательной железы можно судить об активности андрогенной функции.
Всекрете предстательной железы также обнаруживаются иммуноглобулины классов IgA и IgG, которые обеспечивают его специфические защитные свойства. Андрогены оказывают стимулирующее влияние на генетические структуры железистых клеток предстательной железы, активизируя образование ферментов, необходимых для продукции белков, лимонной кислоты и др.
Под влиянием фермента 5-альфа-редуктазы происходит трансформация гормонов в предстательной железе — переход тестостерона в 5-альфа- дегидротестостерон, который во много раз активнее тестостерона
Этиология
В этиологии РПЖ, помимо приведенных данных, большую роль играют и многие другие факторы, например, возраст больного, гормональный статус организма, диета, половое поведение, факторы внешней среды и генетические особенности. Коротко остановимся на значении каждого из них.
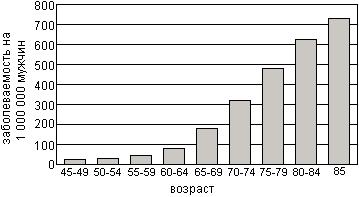
Пожилой возраст. Возраст - это один из главных факторов, оказывающих большое влияние на развитие РПЖ. Общеизвестно, что заболевание с клиническими проявлениями редко возникает у мужчин до 50 лет, и вместе с увеличением возраста резко возрастает заболеваемость. Микроскопические очаги РПЖ находят у 30% мужчин от 50 до 60 лет (Кирби Р., 1997).
Таблица 1. Заболеваемость РПЖ в зависимости от возраста на 100000 человек.
Гормональные изменения организма. Гормональная гипотеза в этиологии РПЖ появилась давно, после известных работ Huggins. Было установлено, что тестостерон и его известный метаболит дигидротестостерон необходимы для нормального роста и развития предстательной железы. Подтверждением гормональной гипотезы служили успехи в лечении РПЖ эстрогенами, которые подавляют образование андрогенов. Кроме того, в экспериментах была показана возможность индуцирования рака предстательной железы в результате длительного воздействия на животных андрогенами.
Однако убедительных эпидемиологических работ в поддержку гормональной гипотезы РПЖ практически нет, хотя проведено достаточное количество исследований. Интерес представляет сообщение Long с соавт. (1990). Было проведено изучение гормонального статуса японцев и голландцев. При этом было показано, что уровень тестостерона и эстрадиола были достоверно ниже у японцев. Однако, в этом же исследовании не было обнаружено разницы в содержании этих же гормонов в крови больных раком предстательной железы и контрольной группой. Hill P. с соавт. (1980) предполагает, что разница в гормональном профиле у европейцев и японцев связана с особенностями их питания. Так, например, Hamalaisnen Е. с соавт. (1984), изучали гормональный профиль у двух групп мужчин с различным уровнем потребления животных жиров. При этом установили, что содержание тестостерона в плазме было значительно ниже у мужчин с низким потреблением жира.
Появились отдельные сообщения о значении 5-альфа редуктазы в развитии опухолевого процесса. Klein Н. с соавт. (1988) показал, что опухолевая ткань обладает значительно меньше выраженной активностью 5-альфа редуктазы, чем нормальная ткань предстательной железы и доброкачественная гиперплазия простаты. Однако недостаточность 5-альфа редуктазы скорее всего снижает риск рака предстательной железы, в связи с чем делаются попытки применять ингибиторы 5-альфа редуктазы для профилактики рака. Эти исследования еще не закончены. Тем не менее следует отметить, что хотя прямой зависимости между уровнем андрогенов в крови и риском развития РПЖ не выявлено, все же предполагается связь между повышенным уровнем 5- альфа редуктазы и заболеваемостью.
Питание. Значение питания в этиологии РПЖ обсуждается много лет. В ряде исследований была установлена корреляция заболеваемости рака предстательной железы и питания, богатого животными жирами. (Armstrong В. с соавт., 1975 , Boyle P. и Zaridze D., 1993 и др). Однако в ряде исследований эта связь не подтвердилась (Rohan Т. с соавт., 1995), хотя отмечено, что риск заболеть РПЖ повышается в случаях употребления высококалорийной пищи. Отмечается более частое возникновение рака у полных мужчин, и меньшая вероятность заболеть - у мужчин, занимающихся физическим трудом (Talamini
R. с соавт., 1986). Теоретически влияние питания на развитие РПЖ объясняется следующим образом. Предполагается, что жирная пища снижает всасывание витамина А, что приводит к снижению уровня бета-каротина в крови. В то же время считается, что бета-каротин защищает организм от возникновения некоторых злокачественных опухолей. В рационе жителей Азиатских стран, где заболеваемость раком предстательной железы самая низкая, содержится много витамина А и эстрогенов растительного происхождения, которые нейтрализуют действие андрогенов на предстательную железу. За последние годы заболеваемость РПЖ в Японии и Китае стала увеличиваться, и предполагается, что это обусловлено растущей популярностью западной диеты. Однако в исследовании Rohan Т. с соавт. (1995), проведенном в Канаде, показана защитная роль ретинола, но не бета-каротина, против РПЖ. В ряде исследований показано, что потребление витамина А и бета-каротина повышает риск заболеть раком предстательной железы в основном для больных в возрасте старше 70 лет (West D. с соавт., 1996). Таким образом, как видно из приведенных данных, единой точки зрения о влиянии питания на развитие РПЖ нет.
Генетический фактор. Роль генетической предрасположенности к РПЖ как фактора риска установлен многими специалистами. Риск заболеть РПЖ примерно в 2-3 раза выше у мужчин, у ближайших родственников которых рак предстательной железы был выявлен в относительно молодом возрасте. Однако риск еще больше увеличивается при наличии более одного родственника, больного РПЖ. В исследовании методом случай-контроль, которое было проведено в Канаде (Ihadirian P. с соавт., 1991), установлено, что риск РПЖ увеличился в 8 раз у мужчин, кровные родственники которых болели раком простаты. Согласно оценкам специалистов, примерно 9% случаев РПЖ обусловлено генетическими причинами, хотя локализация генетического дефекта еще не установлена.
Внешние и профессиональные факторы. Данные о влиянии вредных профессиональных условий на риск заболеть РПЖ весьма противоречивы. Было предположено, что некоторые вещества способствуют развитию РПЖ. В частности утверждалось, что у мужчин, находящихся в контакте с кадмием и работающих на атомных электростанциях, риск заболеть РПЖ повышен. Однако в эпидемиологическом исследовании по изучению влияния кадмия на развитие РПЖ эта версия не подтвердилась.
Выдвигалось предположение, что риск заболевания повышается при избыточном воздействии ультрафиолетовых лучей. В доказательство приводился тот факт, что на юге США заболеваемость РПЖ выше, чем в северной части страны. Не подтвердились предположения о возможном повышении риска заболеваемости РПЖ среди работников резиновой промышленности и сельскохозяйственных рабочих.

Роль инфекции в этиологии РПЖ изучалась многократно. В качестве инфекционных факторов изучали вирус гепатита, цитомегаловирус, вирус простого герпеса. Предполагалось, что они способствуют развитию РПЖ, однако их роль еще не нашла должного подтверждения. Проводимые эпидемиологические исследования показали лишь, что больные РПЖ чаще болеют венерическими заболеваниями, и что рак шейки матки чаще встречается у жен больных раком простаты (Boyle P. и Zaridze D., 1993).
Не получило подтверждения значение в этиологии РПЖ половое поведение мужчин. Предполагалось, что риск заболеть выше у тех мужчин, которые рано начинают половую жизнь и имеют много партнеров. Однако доказательства правильности этого предположения противоречивы. Также не нашло подтверждения предположение о роли вазэктомии в развитии опухоли.
Неоднократно обсуждался вопрос взаимосвязи доброкачественной гиперплазии и РПЖ. Является ли ДГПЖ предшественником рака простаты? Проводимые гистологические и эпидемиологические исследования противоречивы. Как считает Boyle P. и Zaridze D., основным аргументом против этой гипотезы является то, что рак чаще развивается в наружном сегменте простаты, в то время как ДГПЖ встречается во внутреннем сегменте органа. Вместе с тем в 1,5-24% случаев рак и доброкачественная гиперплазия предстательной железы встречаются одновременно.
Классификация
TNM-классификация редакции 2009 г. представлена в табл.
Таблица 3. TNM-классификация РПЖ*
Т – первичная опухоль
Тх 
 Недостаточно данных для оценки первичной опухоли Т0
Недостаточно данных для оценки первичной опухоли Т0 
 Первичная опухоль не определяется
Первичная опухоль не определяется
Т1 Клинически не определяемая опухоль, непальпируемая и невидимая при визуализации (невизуализируемая)
Т1а Опухоль, случайно выявленная при патоморфологическом исследовании не более чем в 5% удаленной ткани
Т1b Опухоль, случайно выявленная при патоморфологическом исследовании в более 5% удаленной ткани
Т1c Опухоль занимает обе доли предстательной железы
Т2 
 Опухоль локализована в предстательной железе1
Опухоль локализована в предстательной железе1 

 Т2а
Т2а 
 Опухоль занимает не более половины одной доли предстательной железы
Опухоль занимает не более половины одной доли предстательной железы
Т2b Опухоль занимает более половины одной доли предстательной железы, но не распространяется на 2-ю долю
T2c Опухоль занимает обе доли предстательной железы
T3 
 Опухоль прорастает за пределы капсулы предстательной железы2
Опухоль прорастает за пределы капсулы предстательной железы2

 Т3а
Т3а 
 Экстракапсулярное распространение (1-стороннее или 2-стороннее), включая
Экстракапсулярное распространение (1-стороннее или 2-стороннее), включая




 микроскопическое прорастание в шейку мочевого пузыря
микроскопическое прорастание в шейку мочевого пузыря 
 Т3b
Т3b 
 Опухоль прорастает в один или оба семенных пузырька
Опухоль прорастает в один или оба семенных пузырька
Опухоль прикрепляется к окружающим тканям (распространяется на окружающие T4 ткани), помимо семенных пузырьков (к наружному сфинктеру, прямой кишке, мышцам, поднимающим задний проход, и/или передней брюшной стенке), или
прорастает в них
N – Регионарные лимфатические узлы3
Nх 
 Недостаточно данных для оценки регионарных лимфатических узлов N0
Недостаточно данных для оценки регионарных лимфатических узлов N0 
 Метастазы в регионарных лимфатических узлах отсутствуют
Метастазы в регионарных лимфатических узлах отсутствуют
N1 Метастазы в регионарных лимфатических узлах
М – Отдаленные метастазы4
Мх
 Недостаточно данных для оценки отдаленных метастазов М0
Недостаточно данных для оценки отдаленных метастазов М0
 Отдаленные метастазы отсутствуют М1
Отдаленные метастазы отсутствуют М1
 Отдаленные метастазы
Отдаленные метастазы

 М1а
М1а
 Метастазы в 1 или более нерегионарных лимфатических узлах
Метастазы в 1 или более нерегионарных лимфатических узлах

 М1b
М1b
 Метастазы в кости (-ях)
Метастазы в кости (-ях)

 М1c
М1c
 Метастазы в других тканях и органах
Метастазы в других тканях и органах
1Опухоль, выявленная в одной или обеих долях предстательной железы при помощи пункционной биопсии, но непальпируемая и невидимая при визуализации, классифицируется как T1c.
2Инвазия опухоли в верхушку или капсулу (но не за ее пределы) предстательной железы классифицируется как pT2, а не как pT3.
3Метастазы до 0,2 см можно обозначить как pN1 mi.
4При наличии более 1 локализации метастазов используют более тяжелую стадию (стадирование следует проводить с учетом наиболее распространенного процесса).
Прогностическая классификация |
|
|
|||
|
|
|
|
|
|
Группа I |
T1a–c |
N0 |
M0 |
ПСА < 10 |
Сумма баллов по Глисону <= 6 |
|
|
|
|
|
|
|
|
N0 |
M0 |
ПСА < 10 |
Сумма баллов по Глисону <= 6 |
|
|
|
|
|
|
Группа |
|
N0 |
M0 |
ПСА < 20 |
Сумма баллов по Глисону 7 |
IIA |
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
N0 |
M0 |
ПСА >=10 < 20 |
Сумма баллов по Глисону <= 6 |
|
|
|
|
|
|
|
|
N0 |
M0 |
ПСА < 20 |
Сумма баллов по Глисону <= 7 |
|
|
|
|
|
|
Группа IIb |
|
N0 |
M0 |
Любой уровень ПСА |
Любая сумма баллов по Глисону |
|
|
|
|
|
|
|
|
N0 |
M0 |
ПСА >= 20 |
Любая сумма баллов по Глисону |
|
|
|
|
|
|
|
|
N0 |
M0 |
Любой уровень ПСА |
Сумма баллов по Глисону >= 8 |
|
|
|
|
|
|
Группа III |
T3a, b |
N0д |
M0 |
Любой уровень ПСА |
Любая сумма баллов по Глисону |
|
|
|
|
|
|
Группа IV |
T4 |
N0 |
M0 |
Любой уровень ПСА |
Любая сумма баллов по Глисону |
|
|
|
|
|
|
|
Любая |
N1 |
M0 |
Любой уровень ПСА |
Любая сумма баллов по Глисону |
|
стадия T |
|
|
|
|
|
|
|
|
|
|
|
Любая |
Любая |
M0 |
Любой уровень ПСА |
Любая сумма баллов по Глисону |
|
|
|
|
|
|


 стадия T
стадия T 
 стадия N
стадия N

Примечание. Если нет данных об уровне ПСА, либо о сумме баллов по Глисону, прогностическая группа определяется на основании стадии cT и имеющихся данных (уровня ПСА или суммы баллов по Глисону). Если отсутствуют оба показателя, то прогностическую группу определить невозможно; в таком случае следует использовать классификацию по стадиям.
Сумма баллов по Глисону Сумма баллов по Глисону является наиболее распространенной системой
стадирования аденокарциномы предстательной железы. Сумму баллов по Глисону можно определить только при исследовании морфологического материала (материала толстоигольной биопсии или послеоперационного материала). Цитологические препараты для данного исследования не подходят. Сумма баллов по Глисону определяется сложением баллов (по 5-балльной шкале) 2 самых характерных участков биоптата опухоли. Сумма баллов по Глисону может варьироваться от 2 до 10, где 2 обозначает наименее агрессивную опухоль, а 10 – наиболее агрессивную. При пункционной биопсии рекомендуется всегда выбирать худший балл, даже если он присутствует в объеме морфологического материала < 5%.
Клинические проявления рака предстательной железы.
Как правило, начальные стадии РПЖ протекают бессимптомно, и первые признаки появляются уже при распространенных стадиях заболевания. Стоит отметить, что большое число мужчин пожилого возраста имеют различные длительные нарушения мочеиспускания, что в основном вызвано ДГПЖ, и соответственно не придают особого значения этим симптомам.
Проявления РПЖ можно разделить на местные, вызванные опухолью в простате, регионарные, вызванные поражением регионарных лимфатических узлов и системные, вызванные наличием отдаленных метастазов.
К первым можно отнести:
1.Частые позывы к мочеиспусканию, особенно ночью.
2.Трудности в начале и в конце мочеиспускания.
3.Слабая или прерывистая струя мочи.
4.Недержание мочи.
5.Боль или чувство жжения во время мочеиспускания или семяизвержения.
6.Наличие крови в моче или сперме.
7.Длительное отсутствие мочеиспускания говорит о нарушении оттока мочи из мочевого пузыря в результате сдавления мочеиспускательного канала опухолью.
8.Тупые непрерывные боли в глубине малого таза может свидетельствовать о распространении рака простаты на окружающие ткани.
9.Запоры, кровь в стуле при прорастании опухоли в прямую кишку. При поражении регионарных лимфатических узлов проявления могут
быть в виде:
1.Гидронефорз
2.Отек нижних конечностей (односторонний, двусторонний)
3.Боли в тазу, нижних конечностях.
Проявления метастатического рака предстательной железы:
1.Боли в костях (в первую очередь таза, позвоночнике, ребрах)
2.Одышка, боли в грудной клетке (при поражении легких)
3.Боли в правом подреберье, желтуха (при поражении печени_
4.Неврологическая симптоматика (при метастазах в головной мозг) Необходимо отметить, РПЖ метастазирует чаще всего именно в кости, и
появление очагов в других органах без поражения костей бывает достаточно редко.
Диагностика рака предстательной железы.
Основными методами диагностики РПЖ являются:
1.Пальцевое исследование прямой кишки является наиболее доступным методом диагностики рака простаты. Во время этого исследования врач ощупывает предстательную железу через стенку прямой кишки. С помощью пальцевого исследования врач определяет размеры и плотность предстательной железы, а также выявляет наличие опухоли простаты.
2.Простатоспецифический антиген (ПСА) является наиболее ценным опухолевым маркером, исследование которого в сыворотке крови необходимо для диагностики и наблюдения за течением гиперплазии и РПЖ. ПСА — это гликопротеин, вырабатываемый секреторным эпителием простаты. Установлено, что при РПЖ уровень его в сыворотке крови может значительно повышаться. Доказано, что 1 г ткани предстательной железы при ее доброкачественной гиперплазии секретирует 0,35 нг/мл ПСА, в то время как при раке простаты этот показатель возрастает в 10 раз и составляет 3,5 нг/мл. В связи с этим при малом объеме ракового поражения в предстательной железе небольших размеров повышение уровня ПСА может быть таким же, как и у больного с доброкачественной гиперплазией большого размера.
В сыворотке крови ПСА находится в двух формах: свободной и связанной
сразличными антипротеазами. Содержание свободной формы составляет около 10% от общего количества антигена. Под понятием «общий» ПСА подразумевается сумма концентраций свободного и связанного ПСА. В норме содержание ПСА в сыворотке крови не превышает 4,0 нг/мл.
Существует и другая точка зрения, что норма уровня ПСА различна для разных возрастных групп :
40 - 49 лет - 2,5 нг/мл
50 - 59 лет - 3,5 нг/мл
60 - 69 лет - 4,5 нг/мл
70 - 79 лет - 6,5 нг/мл
Повышение уровня ПСА в крови обусловлено тем, что нарушается барьер между системой протоков предстательной железы и кровеносным руслом. Это
может быть связано с воспалительным или инфекционным процессом (простатит, абсцесс), ДГПЖ, ишемией или инфарктом простаты, злокачественным новообразованием предстательной железы, эякуляцией накануне исследования а также с урологическими манипуляциями: массаж предстательной железы, катетеризация мочевого пузыря и цистоскопия. Однако, наиболее выраженное и стабильное повышение ПСА, как правило, связано с наличием РПЖ.
ПСА используется не только для первичной диагностики РПЖ, но и для мониторинга пациентов во время и после проведения лечения.
3.УЗИ простаты широко применяется в диагностике РПЖ. Существует 2 основных способа проведения УЗИ: через переднюю брюшную стенку (трансабдоминальное УЗИ) и через прямую кишку (трансректальное УЗИ). Трансректальное УЗИ (или ТРУЗИ) является более эффективным методом диагностики, так как позволяет выявить даже небольшие опухоли в простате. Также при УЗИ оценивается состояние семенных пузырьков, мочевого пузыря, регионарных лимфатических узлов.
4.Биопсия предстательной железы должна выполняться во всех случаях, когда по данным обследования существует подозрения о наличие у пациента РПЖ. Существует несколько способов осуществления биопсии при раке предстательной железы: через стенку прямой кишки, через кожу промежности, либо через уретру (мочеиспускательный канал). Как правило, биопсия производится под контролем УЗИ.
5.В некоторых случаях рак предстательной железы выявляется случайно, при манипуляциях, направленных на лечение ДГПЖ, например трансуретральной резекции (ТУР) или аденомэктомии. В этих случаях данные операции носят не только лечебный, но и диагностический характер.
6.Если в результате исследований был установлен рак простаты, назначаются дополнительные исследования, которые помогают выяснить стадию заболевания. К таким исследованиям относят: рентгенографию костей,
впервую очередь таза, сцинтиграфию скелета, рентгенографию органов грудной клетки, УЗИ печени.
Лечение рака предстательной железы.
С усилением скринингового контроля населения и внедрением современных методов диагностики (определение ПСА, ТРУЗИ, магнитнорезонансной томографии с использованием ректальных датчиков и т.д.) число впервые диагностированных случаев заболевания РПЖ быстро увеличивается. Естественно, что при этом значительно возросло количество больных с локализованным РПЖ, причём задолго до того, как у них появятся клинические проявления болезни. Увеличение количества вновь выявленных больных, однако, не привело к увеличению смертности.
Приводимая статистика вызвала много вопросов, но основной из них: не породила ли ранняя диагностика риск “сверх лечения”, так как многие из вновь выявленных случаев РПЖ, даже не леченные, не вызовут смерти больного. Этот же вопрос возникает при сравнении выживаемости у леченных и не леченных
