
- •Частота повреждений органов при травме живота
- •Глава 1
- •Объем оперативного вмешательства при травме печени
- •IV сегмента определяется «холодный» очаг размером 5,0x4,0 см
- •Обсуждение
- •Глава 2
- •Глава 3 повреждения селезенки
- •Обсуждение
- •Глава 4
- •Частота повреждений органов брюшной полости у пострадавших с травмой поджелудочной железы
- •Обсуждение
- •Глава 5
- •Обсуждение
- •Глава 6
- •Глава 7
- •Обсуждение
- •Глава 8
- •Обсуждение
- •Глава 9
- •Коэффициенты функции тяжести и критические значения дискриминантных моделей у пострадавших с сочетанной закрытой травмой
- •Количественная оценка тяжести повреждений по наиболее часто применяемым шкалам
- •Расчет периода нестабильной гемодинамики
- •Обсуждение
- •Глава 10 ранения живота
- •Обсуждение
- •Глава 11 торакоабдоминальные ранения
- •Симптоматика торакоабдоминальных ранений
- •Обсуждение
- •Глава 12
- •Обсуждение
Симптоматика торакоабдоминальных ранений
Повреждения груди |
Повреждения живота |
||||
Симптомы |
Абс число |
% |
Симптомы |
Абс число |
% |
Боль в груди |
102 |
41,8 |
Боль в животе |
95 |
38,9 |
Одышка |
32 |
13,1 |
Рвота кровью |
3 |
1,2 |
Кровохарканье |
7 |
2,9 |
Выпадение сальника в рану груди |
35 |
14,3 |
Подкожная эмфизема |
13 |
5,3 |
Выпадение петли киш- |
4 |
1,6 |
Гемоторакс |
52 |
21,3 |
ки в рану груди |
|
|
Пневмоторакс |
23 |
9,4 |
Выделение содержимо- |
1 |
0,4 |
Гемопневмоторакс |
21 |
8,6 |
го желудка в рану груди |
|
|
|
|
|
Напряжение брюшной стенки |
118 |
48,4 |
|
|
|
Болезненность при пальпации брюшной стенки |
81 |
33,2 |
|
|
|
Симптом Блюмберга — Щеткина |
62 |
25,4 |
|
|
|
Свободная жидкость в брюшной полости |
29 |
11,9 |
|
|
|
Свободный газ в брюшной полости |
11 |
4,5 |
плевральных осложнений, перемещение органов брюшной полости в плевральную (желудка — 3, ободочной кишки — 2, селезенки — 1), высота стояния и подвижность соответствующего купола диафрагмы, наличие свободного воздуха в брюшной полости (рис. 38).
Ревизия наружной раны, при ее локализации в VIII—XI межреберье по подмышечным линиям, также часто (в 73% наблюдений) позволяет обнаружить повреждение диафрагмы.
Из инструментальных методов исследования наиболее эффективна торакоскопия, с помощью которой удается не только распознать торакоабдоминальный характер ранения, уточнить наличие и тяжесть повреждений органов груди, развившиеся внутриплевральные осложнения, но и обеспечить гемостаз, если поврежден сосуд малого диаметра, аспирировать излившуюся в плевральную полость кровь, устранить свернувшийся гемоторакс; под визуальным контролем осуществляется дренирование плевральной полости. В диагностически неясных ситуациях применяли лапароцентез и лапароскопию. Пострадавших с клиникой шока, генез которого обычно был обусловлен кровотечением, доставляли непосредственно в операционную, где диагностические поиски и противошоковые мероприятия проводились
223
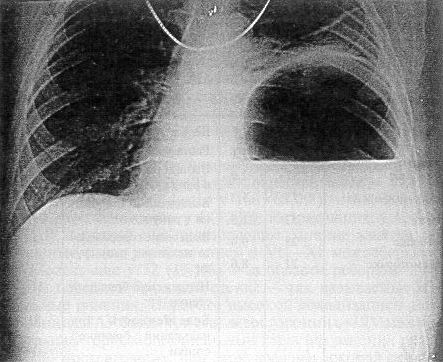
Рис. 38. Обзорная рентгенограмма груди и живота больной К., 45 лет, с левосторонним торакоабдоминальным ранением; желудок в плевральной полости
одновременно. Обследование таких больных осуществлялось максимально ускоренно и имело целью не только установление факта наличия торакоабдоминального ранения, но и выявление ведущего, определяющего тяжесть состояния пострадавшего, повреждения, что крайне важно для выбора правильного хирургического доступа. И все же у 48 (19,7%) пострадавших ранение диафрагмы обнаружено уже во время лапаротомии, а у 4 (1,6%) больных — в различные сроки после оперативного вмешательства в связи с развившимися осложнениями. Примером цепочки диагностических ошибок и обусловленных ими осложнений может быть следующее наблюдение.
Больная С., 21 лет, госпитализирована 11 07.79 г. в один из стационаров областного центра по поводу болей в животе схваткообразного характера и рвоты. Оперирована с предположительным диагнозом: острая непроходимость кишечника. При ревизии брюшной полости выявлена апоплексия яичника (?). После операции у больной возобновились боли в животе, задержка стула и газов, появилась одышка. Диагностирован плеврит слева; пункцией удален 1 л жидкости соломенно-желтого цвета. На следующий день плевральная полость дренирована во II и VII межреберьях. По нижнему дренажу одномоментно выделилось 700 мл коричневой с колибациллярным запахом жидкости. Заподозрено повреждение ободочной кишки, что подтвердилось при контроле за пассажем бария. Лишь после этого хирург обратил внимание на наличие свежего рубца длиной 1,5 см в VII межреберье по лопаточной линии. Выяснилось, что за месяц до госпитализации больная уже поступала в ургентное хирургическое отделение города в связи с ранением в грудь и через двое суток была выписана, так как ранение считалось непроникающим. В клинику больная переведена 19.07 и в этот же день оперирована с диагнозом: ущемленная диафрагмальная грыжа слева,
224
ятрогенное повреждение селезеночного изгиба ободочной кишки, острая эмпиема плевры. Переднебоковая торакотомия по VII межреберью. Выделилось большое количество гноя в смеси с кишечным содержимым. Через рану диафрагмы длиной 6 см пролабирует сегмент ободочной кишки и прядь сальника. Кишка багрово-фиолетового цвета, по свободному ее краю рана 2,0x1,0 см. Наложены провизорные швы на рану кишки, после чего она выделена из сращений с диафрагмой и погружена в брюшную полость. Восстановлена целостность диафрагмы. Произведена плеврэктомия с декортикацией легкого. Плевральная полость санирована и дренирована. Через разрез в левом подреберье выведен поврежденный селезеночный изгиб ободочной кишки. Больная выписана 24.08 с функционирующей колостомой, которая впоследствии (04.12.79 г.) была закрыта внутрибрюшинным способом.
Данное наблюдение убедительно демонстрирует возможное несоответствие между размерами раны груди и диафрагмы и коварность таких, на первый взгляд, безобидных ранений. Клиника кишечной непроходимости и обнаруженный рубец на левой половине груди после ножевого ранения уже позволяли предположить наличие ущемленной диафрагмальной грыжи; диагноз мог быть подтвержден при рентгенологическом исследовании.
Частота повреждений органов груди относительно невелика — 20,1%, а живота — 86,1%. При левосторонних ТАР наиболее часто повреждаемыми органами оказались селезенка (52) и желудок (42), правосторонних — печень (73). Изолированное ранение диафрагмы при левосторонних ТАР выявлено у 34 (13,9), правосторонних — у 5 (6,4%) больных (табл. 23).
Таблица 23 Частота повреждений органов при торакоабдоминальных ранениях
Поврежденный орган |
|
Сторона |
ранения |
|
правая |
(78 чел) |
левая (166 чел ) |
||
кол-во |
% |
кол-во |
% |
|
Сердце |
2 |
2,6 |
9 |
5,4 |
Легкое |
12 |
15,4 |
19 |
11,4 |
Крупные сосуды груди |
2 |
2,6 |
5 |
3,0 |
Печень |
73 |
93,6 |
22 |
13,2 |
Желчный пузырь |
1 |
1,3 |
1 |
0,6 |
Общий желчный проток |
— |
— |
1 |
0,6 |
Селезенка |
— |
— |
52 |
31,3 |
Поджелудочная железа |
1 |
1,3 |
8 |
4,8 |
Крупные сосуды живота |
1 |
1,3 |
3 |
1,8 |
Брыжейка |
|
— |
8 |
4,8 |
Сальник |
1 |
1,3 |
3 |
1,8 |
Почки |
2 |
2,6 |
4 |
2,4 |
Желудок |
2 |
2,6 |
42 |
25,3 |
Двенадцатиперстная кишка |
— |
— |
1 |
0,6 |
Тонкая кишка |
2 |
2,6 |
10 |
6,0 |
Ободочная кишка |
2 |
2,6 |
27 |
16,2 |
Изолированное ранение |
5 |
6,4 |
34 |
20,5 |
диафрагмы |
|
|
|
|
225
Именно выявление доминирующего повреждения служило основным критерием при выборе оперативного доступа и последовательности вмешательства. У 200 пострадавших с клиникой внутрибрюшного кровотечения или перитонита операция начата с лапаротомии; при наличии гемо- или пневмоторакса предварительно дренировали плевральную полость. Лапаротомный доступ оказался достаточным для устранения выявленных повреждений у 185 раненых. У 15 пострадавших продолжающееся кровотечение в плевральную полость, не устраняемый дренированием напряженный пневмоторакс служили показанием к последующей торакотомии; у 1 раненого с повреждением печеночных вен срединная лапаротомия дополнена торакотомией по VIII межреберью с рассечением диафрагмы. Торакотомия первоначально выполнена 43 больным; показанием к торакотомии считали большой гемоторакс, напряженный пневмоторакс, ранение сердца или обоснованное подозрение на его повреждение. 29 раненым, завершив коррекцию повреждений в плевральной полости, расширили рану диафрагмы по типу трансдиафрагмальной лапаротомии, что позволило провести ревизию органов верхнего этажа брюшной полости и при обнаружении их повреждения необходимый объем вмешательства 22 пострадавшим: ушивание ран селезенки (9), печени (8), желудка (3), селезеночного изгиба ободочной кишки (1), спленэктомию (1). Необходимость последующей лапаротомии возникла у 7 больных: при общем перитоните, большом количестве крови в животе, огнестрельном ранении. 14 раненым после выполнения корригирующего вмешательства на поврежденных органах груди, ушивания раны диафрагмы (без ее предварительного расширения) и дренирования плевральной полости предприняли лапаротомию; это были больные с отчетливой клиникой внутрибрюшной катастрофы и имеющие еще отдельное проникающее ранение живота. Оперативные доступы и последовательность вмешательства с учетом стороны ранения представлены в таблице 24.
Таблица 24
Оперативные доступы и последовательность вмешательства при торакоабдоминальных ранениях
|
Локализация ранения |
|
|
||
Доступ |
двусторон |
справа |
слева |
раненых |
% |
|
нее (4 чел) |
(74 чел) |
(166 чел) |
|
|
Лапаротомия |
4 |
57 |
124 |
185 |
75,8 |
Лапаротомия, торакотомия |
— |
3 |
12 |
15 |
6,1 |
Торакотомия, трансдиафрагмальная |
— |
8 |
14 |
22 |
9,0 |
лапаротомия |
|
|
|
|
|
Торакотомия, трансдиафрагмальная |
— |
2 |
5 |
7 |
2,9 |
лапаротомия, лапаротомия |
|
|
|
|
|
Торакотомия, лапаротомия |
— |
3 |
11 |
14 |
5,7 |
Торакофренолапаротомия |
— |
1 |
— |
1 |
0,4 |
226
Таким образом, у 75,8% пострадавших с ТАР удалось ограничиться лапаротомным доступом с ушиванием раны диафрагмы со стороны брюшной полости; для устранения развившихся внутриплевральных осложнений у большинства раненых оказалось достаточным только дренирование плевральной полости.
Ошибки в выборе доступа и последовательности вмешательства допущены у 11 пострадавших: у 5 больных операцию следовало начать с торакотомии, а у 6 — с лапаротомии, что позволило бы у 8 человек избежать одновременного вскрытия двух серозных полостей, уменьшив тем самым травматичность операции, а также быстрее выполнить корригирующее вмешательство при повреждении жизненно важного органа, когда дорога каждая минута. Такая критическая ситуация возникла у больного, доставленного в клинику в крайне тяжелом состоянии с наличием раны в области левой реберной дуги. Хирург, предположив, что тяжесть состояния больного обусловлена массивным внутрибрюшным кровотечением, выполнил лапаротомию, а не обнаружив внутрибрюшной катастрофы, не ушивая операционной раны, торакотомным доступом вскрыл плевральную полость; оказалось, что имеется ранение сердца, с развитием острой тампонады; восстановить работу сердца не удалось.
Причиной ошибочного выбора доступа являлись не распознанный до операции торакоабдоминальный характер ранения (3), неправильная оценка тяжести повреждений органов груди и живота (8).
Послеоперационный период имел осложненное течение у 62 (25,4%) больных. Наиболее частым осложнением был травматический серозно-геморрагический плеврит — у 17 человек. У всех больных плеврит был излечен плевральными пункциями. Эмпиема плевры развилась у 8 больных, из них 5 раненых первично оперированы в районах области. Оперированы двое больных: у одного эмпиема сочеталась с травматической диафрагмальной грыжей, у другого — с желчно-плевральным свищом; оба больных выздоровели. Со свернувшимся инфицированным гемотораксом оперированы трое больных, доставленных из районов области; вмешательство выполнялось на следующие сутки после госпитализации и заключалось в удалении инфицированных сгустков крови, декортикации легкого, санации и дренировании плевральной полости.
Травматический серозный перикардит развился у трех больных. Больных лечили ежедневными пункциями перикарда из точки Лар-рея; количество удаляемого экссудата составляло 100—120 мл; требовалось 3—4 пункции.
Грозным осложнением ТАР был перитонит, развитие которого нередко являлось следствием неадекватно выполненной коррекции поврежденных органов брюшной полости. Приводим одно из наблюдений.
Больной С, 48 лет, оперирован 16 03 94 г в ЦРБ по поводу огнестрельного (пулевого) ТАР слева, с клиникой внутрибрюшного кровотечения и перитонита Во время операции установлено, что в брюшной полости около 1 л крови, имеется ранение левой доли печени, желудка, двенадцатиперстной и поперечной ободочной киш-
227
ки, общего желчного протока, правой желудочной артерии. Ушиты раны поврежденных органов, реинфузировано 450 мл крови, перелито 1,5 л донорской крови. К концу третьих суток по дренажам стала поступать желчь. Дежурным хирургом санавиации предпринята релапаротомия. Выявлена несостоятельность швов ушитой раны двенадцатиперстной кишки; рана повторно ушита. Кроме того, обнаружено, что ниже ранее ушитой раны общего желчного протока имеется еще дефект на передней стенке протока, который был тоже ушит, наложена инвагинационная холецистостома Через двое суток, 21.03, больной доставлен в клинику. Состояние тяжелое. Интоксикационный психоз, обусловленный общим перитонитом. Через правую контрапертуру выделяется дуоденальное содержимое. Релапаротомия — 2. Обнаружены множественные межпетлевые абсцессы, скопление инфицированной желчи под печенью, несостоятельность швов ушитой раны холедоха в его супрадуоденальном отделе, а также раны двенадцатиперстной кишки — на уровне гепатодуоденальной связки и раны печеночного изгиба ободочной кишки. Двенадцатиперстная кишка пересечена ниже раны, ушивание культи открытым способом Резекция желудка, гастроэнтероанастомоз на длинной петле с межкишечным соустьем по Брауну. В рану общего желчного протока введен дренаж Кера. Сформирована колостома на месте несостоятельности швов раны ободочной кишки. Больной умер через сутки после операции
В лечении раненого допущено несколько ошибок. Хотя мы и считаем, что повреждение полого органа не является абсолютным противопоказанием к реинфузии, но в данной конкретной ситуации ее применение является грубейшей ошибкой и дискредитирует метод. Далее, при огнестрельном ранении двенадцатиперстной кишки ушивание раны следовало дополнить выключением кишки из пассажа, а рану общего желчного протока ушить на Т-образном дренаже Кера; к сожалению, этого не сделано и при релапаротомии, выполненной хирургом санавиации.
Из 244 лечившихся в клинике пострадавших с ТАР умерли 20 (8,2%); после ножевых ранений — 13 (5,7%), огнестрельных — 6 (27,3%). От шока и кровопотери погибли 11 человек, из них 4 — во время операции. Причиной смерти 9 больных были тяжелые гнойные осложнения: перитонит (7) и эмпиема плевры (2).
