
- •Генез флогогенного фактора
- •Зона первичной альтерации
- •Зона вторичной альтерации
- •Структурные изменения
- •Изменения обмена веществ
- •Углеводы
- •Ионы и вода
- •Гиперосмия
- •Медиаторы воспаления
- •Нейромедиаторы
- •Пептиды и белки
- •Эффекты
- •Циклооксигеназы
- •Нуклеотиды и нуклеозиды
- •Значение и последствия
- •Причины венозной гиперемии и предстаза
- •Состав и диагностическое значение экссудата
- •Значение экссудации
- •Эмиграция лейкоцитов
- •Направленная миграции лейкоцитов
- •Фагоциты
- •Поглощение объекта и образование фаголизосомы
- •Внутриклеточное «переваривание»
- •Незавершённый фагоцитоз
- •Фагоцитоз и иммунные реакции
- •Пролиферация
- •Регуляция процесса пролиферации
- •Причины хронического воспаления
- •Условия, способствующие хроническому течению воспаления
Нуклеотиды и нуклеозиды
Нуклеотиды и нуклеозиды обладают высокой биологической активностью, некоторые их них принимают непосредственное участие в развитии воспалительной реакции. К числу наиболее значимых для развития воспаления относятся АТФ, АДФ и аденозин.
АТФ обеспечивает энергетическую «поддержку» и тем самым функции клеток и пластических процессов в них, регуляцию тонуса сосудов, изменения агрегатного состояния крови, регуляцию местного кровотока.
АДФ стимулирует адгезию, агрегацию и агглютинацию форменных элементов крови. Это вызывает тромбообразование, формирование сладжа, нарушение крово и лимфотока в сосудах микроциркуляторного русла.
• Если указанные процессы протекают преимущественно в артериолах, то развивается ишемия, если в венулах — венозная гиперемия.
• Оба эти состояния чреваты развитием стаза (ишемического, венознозастойного, истинного).
Аденозин, высвобождающийся из клеток, оказывает существенный сосудорасширяющий эффект, сопровождающийся развитием артериальной гиперемии.
ПЛАЗМЕННЫЕ МЕДИАТОРЫ ВОСПАЛЕНИЯ
К плазменным медиаторам воспаления относятся кинины, факторы системы комплемента и факторы гемостаза (рис. 5–11).
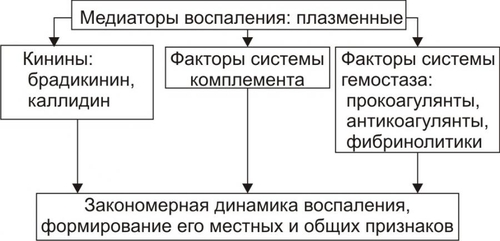
Рис. 5–11. Основные классы плазменных медиаторов воспаления.
КИНИНЫ
Кинины обнаруживаются во всех тканях и жидкостях организма. Им свойственен широкий спектр биологических эффектов. Эти вещества образуют кининовую систему.
Компоненты кининовой системы (рис. 5–12)
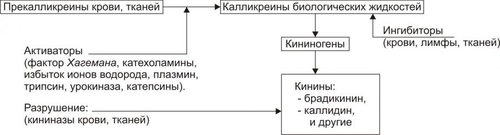
Рис. 5–12. Компоненты кининовой системы.
Кининогены — cубстраты, из которых образуются кинины — синтезируются в основном в печени. В небольших количествах они образуются также в тканях лёгких, почек, сердца, кожи и некоторых других органов.
Кининогеназы (калликреины) — протеолитические ферменты, при участии которых образуются кинины.
Калликреиногены (прекалликреины) — предшественники калликреинов.
Кинины (к ним относятся многие вещества; при развитии воспаления наибольшее значение имеют брадикинин и каллидин).
Каллидин — декапептид, образуется главным образом под влиянием тканевых калликреинов. Под действием тканевых и плазменных аминопептидаз каллидин превращается в брадикинин.
Брадикинин — нонапептид, образуется преимущественно под влиянием плазменных калликреинов.
Кининазы — ферменты, специфически разрушающие кинины (карбоксипептидазы).
В норме в плазме крови и тканях определяется небольшое количество кининов, но при действии флогогенного фактора и развитии последующих вторичных изменений в очаге воспаления появляется большое количество агентов, активирующих образование кининов: избыток Н+, катехоламины, катепсины, фактор Хагемана и многие другие.
Эффекты кининов
• Повышение проницаемости стенок микрососудов (в этом отношении брадикинин в 10–15 раз активнее гистамина).
• Потенцирование развития отёка и микрогеморрагий.
• Расширение просвета артериол за счёт непосредственного воздействия на ГМК. Этот эффект, в свою очередь, способствует развитию артериальной гиперемии,
• Стимуляция миграции фагоцитов в очаг воспаления.
Факторы системы комплемента
При воспалении факторы системы комплемента играют существенную роль в неспецифической инактивации и деструкции флогогенного агента, повреждённых и погибших клеток тканей.
Происхождение в очаге воспаления
• Факторы системы комплемента синтезируются преимущественно клетками печени, а также костного мозга и селезёнки и поступают в очаг воспаления с кровью.
• Другая часть факторов комплемента продуцируется и выделяется местно — мононуклеарными фагоцитами, находящимися в воспалённой ткани.
• Лейкоциты продуцируют компоненты комплемента C1C9, а также инактиватор C3b.
Эффекты
• Активация хемотаксиса.
• Потенцирование опсонизации объекта фагоцитоза.
• Цитолитические эффекты.
• Бактерицидные эффекты.
• Регуляция образования кининов, факторов системы гемостаза, а также активности T- и B-лимфоцитов.
Факторы гемостаза
Факторы системы гемостаза можно подразделить на три группы: прокоагулянтные, антикоагулянтные и фибринолитические.
Причины активации прокоагулянтных факторов в очаге воспаления:
• Повреждение флогогенным агентом и вторичными факторами альтерации тканевых клеток.
• Повреждение эндотелия
Одновременно с этим активируются антикоагулянтные и фибринолитические факторы.
Последствия активации
• Образование тромбов.
• Нарушения кровообращения в очаге воспаления — ишемия, венозная гиперемия и стаз.
Медиаторы воспаления обусловливают развитие и/или регуляцию как процессов альтерации (включая изменение обмена веществ, физикохимических параметров, структуры и функции), так и сосудистых реакций, экссудации жидкости и эмиграции клеток крови, фагоцитоза, пролиферации и репаративных процессов в очаге воспаления.
ИЗМЕНЕНИЯ ФУНКЦИЙ ТКАНЕЙ И ОРГАНОВ
Воздействие на ткань флогогенного агента и следующие за этим изменения крово и лимфообращения, метаболизма, физикохимических параметров и структуры вызывают существенные функциональные нарушения. Этот признак воспаления впервые выделил Клавдий Гален, обозначивший его как functio laesa — потеря, нарушение функции. Проявления functio laesa представлены на рис. 5–13).

Рис. 5–13. Изменения функций органов и тканей при воспалении.
Расстройства как специфических, так и неспецифических функций клеток, органов и тканей нередко приводит к расстройствам жизнедеятельности организма в целом.
Таким образом, альтерация, как инициальный этап и компонент воспалительного процесса, характеризуется развитием закономерных изменений метаболизма, физикохимических свойств, образованием и реализацией эффектов БАВ, отклонением от нормы структуры и функции тканей в очаге воспаления.
Указанные изменения,
• с одной стороны, обеспечивают экстренную активацию процессов, направленных на локализацию, инактивацию и деструкцию патогенного агента,
• с другой стороны, являются базой развития других компонентов воспаления — сосудистых реакций, экссудации жидкости, эмиграции лейкоцитов, фагоцитоза, пролиферации клеток и репарации повреждённой ткани.
СОСУДИСТЫЕ РЕАКЦИИ
Компонент воспаления «сосудистые реакции и изменения крово и лимфообращения» является результатом альтерации ткани. Понятие «сосудистые реакции» подразумевает изменения тонуса стенок сосудов, их просвета, крово и лимфообращения в них, проницаемости сосудистых стенок для клеток и жидкой части крови (рис. 5–14, см. также рис. 22–45 и рис. 22–54).

Рис. 5–14. Сосудистые реакции, изменение крово и лимфообращения как компонент воспаления.
При воспалении на разных стадиях сосудистых реакций происходят следующие важные и последовательные процессы.
• Повышение тонуса стенок артериол и прекапилляров, сопровождающееся уменьшением их просвета и развитием ишемии.
• Снижение тонуса стенок артериол, сочетающееся с увеличением их просвета, развитием артериальной гиперемии, усилением лимфообразования и лимфооттока.
• Уменьшение просвета венул и лимфатических сосудов, нарушение оттока крови и лимфы по ним с развитием венозной гиперемии и застоя лимфы.
• Дискоординированное изменение тонуса стенок артериол, венул, пре и посткапилляров, лимфатических сосудов, сочетающееся с увеличением адгезии, агрегации и агглютинации форменных элементов крови, её сгущением и развитием стаза.
Закономерный характер течения воспаления в значительной мере определяется именно стереотипной сменой тонуса стенок и просвета микрососудов, а также крово и лимфотока в них. Сосудистые реакции подразделяют на последовательно развивающиеся в данном участке воспаления стадии ишемии, венозной гиперемии, артериальной гиперемии и стаза. Эти стадии, наблюдающиеся при них изменения и их последствия рассмотрены в разделе «Нарушения регионарного кровотока» главы 22 «Патофизиология сердечнососудистой системы».
ИШЕМИЯ
При воздействии на ткань флогогенного агента, как правило, развивается кратковременное (на несколько секунд) повышение тонуса ГМК стенок артериол и прекапилляров, т.е. локальная вазоконстрикция. Эта первая стадия сосудистых реакций в виде местной вазоконстрикции приводит к нарушению кровотока — ишемии.
ПРИЧИНЫ
Причина вазоконстрикции — высвобождение под влиянием альтерирующего фактора БАВ с сосудосуживающим эффектом: катехоламинов, тромбоксана А2, Пг. Преходящий характер вазоконстрикции и ишемии объясняется быстрой инактивацией катехоламинов ферментами (главным образом, моноаминоксидазой), разрушением Пг в реакциях окисления.
ЗНАЧЕНИЕ
Значение ишемии состоит в локализации повреждающего влияния флогогенного агента и в препятствии его распространению за пределы очага непосредственного контакта с тканью. Проницаемость стенок микрососудов на этом этапе сосудистых реакций ещё не увеличена.
Ишемия рассмотрена в разделе «Нарушения регионарного кровотока» главы 22 «Патофизиология сердечнососудистой системы», в том числе на рисунках 22–49, 22–50 и 22–51 и в сопровождающем их тексте.
АРТЕРИАЛЬНАЯ ГИПЕРЕМИЯ
Вторая стадия сосудистых реакций в виде расширения просвета артериол и прекапилляров приводит к артериальной гиперемии — увеличению притока артериальной крови и кровенаполнения ткани.
МЕХАНИЗМЫ
Из механизмов, приводящих к развитию артериальной гиперемии, ведущее значение имеют нейрогенный, гуморальный и миопаралитический.
Нейрогенный механизм
Нейрогенный (холинергический по своему существу) развития артериальной гиперемии характеризуется:
• увеличением высвобождения парасимпатическими нервными окончаниями ацетилхолина.
• Повышением чувствительности холинорецепторов к ацетилхолину, что, как правило, наблюдается в условиях избытка внеклеточного содержания K+ и H+ (характерно для очага воспаления).
Гуморальный механизм
Гуморальный компонент механизма развития артериальной гиперемии заключается в местном увеличении образования медиаторов с сосудорасширяющим действием: кининов, ПгЕ, ПгI, аденозина, оксида азота, гистамина.
Миопаралитический механизм заключается в уменьшении базального тонуса артериол.
Пролонгированный характер артериальной гиперемии, нередко наблюдающийся при воспалении, обусловлен избыточным синтезом указанных веществ, повышением чувствительности тканей в очаге воспаления к ним, замедленной инактивацией БАВ при воспалении, снижением базального тонуса артериол (так называемый миопаралитический эффект).
