
- •Краткая характеристика основных возбудителей вирусных инфекций человека и вызываемых ими заболеваний
- •Ентеровіруси людини
- •Вирусные гепатиты
- •Серологические маркеры в диагностике hbv – инфекции
- •Гепатит f (гf)
- •Гепатит g
- •Вирус гепатита тт (ttv)
- •Парагрипп
- •Аденовирусная инфекция
- •Парамиксовирусы– возбудители респираторно-синцитиальной инфекции (рс-инфекции)
- •Риновирусы
- •Классификация вирусов герпеса человека
- •Цитомегаловирусная инфекция
- •Время наступления основных этапов инфекции цмв и впг.
- •Эпштейн-барр вирусная инфекция (инфекционный мононуклеоз)
- •Натуральная оспа
- •Паротит
- •Онкогенные вирусы
- •Вирусные энцефалиты
- •Геморрагические лихорадки
- •Геморрагическая лихрадка с почечным синдромом
- •Конго - крымская геморрагическая лихорадка
- •Бешенство
- •Возбудители медленных инфекций
- •Тестові питання
- •Між близькими по походженню днк-вміщуючими вірусами
- •Література
Вирусные гепатиты
Вирусы гепатита в настоящее время насчитывают восемь самостоятельных форм (A, B, C, D, E, F, G, ТТ), для большинства из которых отсутствуют качественные тест-системы, обеспечивающие своевременную диагностику. Для большинства гепатитов (за исключением B и D, частично А) не разработаны способы специфической профилактики. Помимо «строгих» вирусов гепатита, мишенью которых являются
преимущественно гепатоциты, гепатиты вирусного происхождения могут быть вызваны также вирусами герпеса, Коксаки и др.
Вирусные гепатиты с фекально-оральным механизмом передачи.
Вирус гепатита А (ВГА) впервые был выявлен в 1973 году С. Фейнстоуном, хотя еще в 1888 году С.П. Боткин впервые высказал предположение об инфекционной природе “катаральной желтухи” человека. Збудника віднесено до родиниPicornaviridae роду Enterovirus за номером 72.
Культивирование. Вирусы гепатита А размножаются в организмах южноамериканских обезьян мармозет и шимпанзе, в культурах клеток почек обезьян макак-резус, трансформированных клетках эмбриона обезьян, клетках лимфобластов и первичной гепатоцеллюлярной карциномы человека. Репродукция вируса в культурах клеток длительна (4-10 недель), без цитопатического действия.
Резистентность. ВГА более термостабилен чем другие представители рода, Температура 60о в течение 10 часов не приводит к полной его инактивации, Полная утрата инфекционности происходит при кипячении в течение 5 минут, под действием препаратов, содержащих хлор в концентрации 2,0-2,5 мг/л на протяжении 15 мин., сухого жара (180о в течение 1 часа) и ультрафиолетового облучения.
Эпитемиология и патогенез заболевания. Возбудитель гепатита А (инфекционной желтухи, болезни Боткина) передается через при контакте с вирусоносителем, через бытовые предметы и при употреблении загрязненных возбудителем питьевой воды и продуктов питания (фекально-оральный путь передачи). Передача вируса возможна и парентеральным путем при производстве прививок и различного рода инъекций. В отдельных случаях заражение может происходить воздушно-капельным путем. Инкубационный период от 2 до 6 недель.
В организм попадает алиментарным путем и первично размножается к клетках слизистой оболочки тонкого кишечника. Затем через кровь попадает в печень и в ней размножается, что и вызывает симптомы заболевания, Наиболее восприимчивы к ВГА дети в возрасте от 2 до 14 лет. При заражении этим типом вируса инфекционный процесс зачастую (особенно у детей) проходит бессимптомно, но возбудитель в течение 3-4 недель после заражения с фекалиями выделяется в окружающую среду. Заболевание характеризуется низкой вероятностью смертельного исхода и отсутствием хронического носительства.
Основные этапы патогенеза вируса гепатита А включают следующие моменты:
Заражение и проникновение вируса в печень
Репликация вируса в клетках печени
Включение реакций Т-клеточного цитолиза приводит к усилению в гепатоцитах прооксидантных систем (появление свободных радикалов). Уменьшению в гепатоцитах антиоксидантных систем.
4. Усиление перекисного окисления липидов
5.Повышение
проницаемости клеточных мембран
гепатоцитов: Движение биологически
активных веществ по градиенту концентрации
(потеря ферментов, замена калия ионами
Nа, Са, сдвиг рН в кислую сторону)
Падение синтеза
ингибиторов протеолиза
Активизация
лизосо-мальных гидролаз (катепсинов
Д, В, С, РНК-азы, ДНК-азы и других)
6. Аутолитический распад некротизированных гепатоцитов с высвобождением вирусных антигенов и ауто-антигенов.
7. Стимуляция макрофагов, Т- и В-лимфоцитов с образованием специфических антител и ауто-антител
8. Образование и фиксация на тканях печени иммунных комплексов.
9. Элиминация вирусных антител и аутоантигенов.
10. Выздоровление.
Лабораторная диагностика.Воссоздание инфекции на животных (шимпанзе, мармозетки и др.) осуществляется при заражении их материалом, содержащим ВГА.Имеется ряд первичных и перевиваемых клеточных культур (клетки почек эмбриона обезьян макак-резус – FRhK-4, FRhK-6, трансформированные клетки печени эмбриона обезьян – Mel, лимфобласты человека, клетки первичной гепатоцеллюлярной карциномы человека – PLC/PRF/5 и Нер-3В, 2, 17 и др.). Репродукция вируса в клеточных культурах весьма длительна (от 4 до 8-10 недель), без цитопатического действия. Вирус обнаруживается в клетках при помощи электронной микроскопии, иммунофлюоресцентногоЮ радиоиммунологического и иммуноферментного анализа.
Вирус выделяют из кала начиная со 2-й недели инкубационного периода и в течение 2-3 недель после появления желтухи. С момента появления желтухи частота выявления вируса в кале резко снижается.
Сложность выявления вируса в выделениях и низкая частота обнаружения его у больных гепатитом А после появления желтухи снижают диагностическую ценность этих методов (рис. 1). Размножаясь в печени, ВГА является сильным антигенным раздражителем, вследствие чего происходит быстрое и интенсивное образование специфических (анти-ВГА) антител.
На острой стадии инфекции в организме человека появляются IgM, в дальнейщем их замещают IgG. С помощью иммуноферментного и радиоиммунного анализов IgM можно обнаружить на протяжении 3-6 месяцев после перенесенного заболевания, тогда как IgG – в течение всей жизни.
Наиболее специфическим и ранним диагностическим тестом гепатита А является обнаружение IgM с помощью ИФА или РИА (радиоиммунный анализ), так они формируются у всех инфицированных, независимо от клинической формы заболевания: желтушной, безжелтушной, иннапарантной. Обнаружение IgM дает возможность не только подтвердить (исключить) клинический диагноз, но и выявить бессимптомные случаи заболевания, что имеет большое значение в иммунологических исследованиях во время изучения степени распространения инфекции в коллективах, определения источника инфекции.
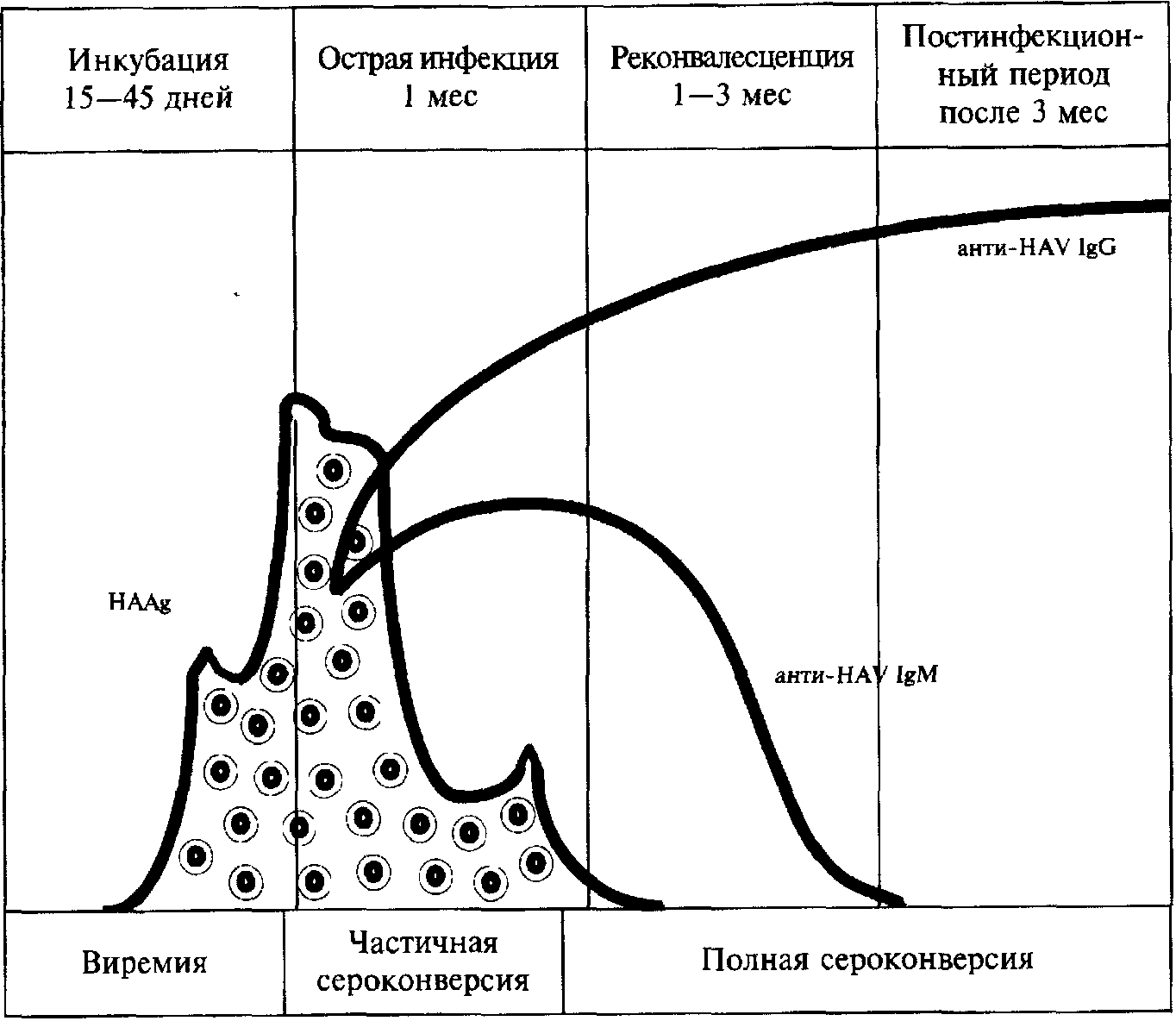
Рис. 1. Специфические маркеры при гепатите А
Иммунитет. Заболевание вирусным гепатитом А сопровождается выработкой прочного и длительного постинфекционного иммунитета. Пассивная иммунизация нормальным человеческим иммуноглобулином может обеспечить невосприимчивость к ВГА на период до 4 месяцев. Для создания активного иммунитета используется инактивированная вакцина, обеспечивающая поствакцинальный иммунитет на протяжении 10 лет.
Лечение. Специфическая терапия отсутствует.
Гепатит Е.
В 1980 году М. Гуро сообщил о больных гепатитом с энтеральным способом заражения, в сыворотке крови которых лабораторно не определялись специфические маркеры известных гепатитов. Заболевание получило название - фекально-оральный гепатит ниА, ниВ. В 1982 году С.С. Балаян, обладавший напряженным иммунитетом к ВГА заразил себя материалом, полученным от 9 больных повторно заболевших вирусным гепатитом (первый гепатит у них был связан с ВГА), и заболел. В сыворотке крови появились антитела, отличные от антител к ВГА, Это наблюдение послужило экспериментальным доказательством существования этиологически самостоятельного возбудителя, передающегося фекально-оральным механизмом.
Инкубационный период после заражения составляет от 2 до 9 недель. Заболевание особенно опасно для женщин в период беременности.
Особенности морфологии и физико-химических свойств вириона позволили отнести его к семейству Caliciviridae.
Возбудитель диагностируют на основании клинико-эпидемиологических особенностей, путем исключения других гепатитов (прежде всего, отсутствия маркера ВГА - анти-ВГА IgM) и путем выявления антител к антигену вируса (anti-HEV IgM) в сыворотке крови.
Вирусные гепатиты с трансфузионным мезанизмом передачи.
Открытию гепатита В (ВГВ) предшествовало выявление в 1965 году в крови австралийского аборигена так называемого австралийского антигена, представляющего собой, как позже было установлено, поверхностные капсидные белки вируса гепатита В человека. Позднейшими исследованиями были установлены аналогичные вирусы и у животных (сурков, земляных и лесных белок, кенгуру, цапель, пекинских уток, гремучих змей и пр.). В 1986 году эта группа вирусов выделена в семейство Hepadnaviridae.
Морфология. Вирион ВГВ сложно организованный, сферической за счет суперкапсидной оболочки формы диаметром 42 нм. Капсид вируса представляет собой икосаэдр (рис. 2.). Геном вируса - двухцепочечная молекула ДНК, одна из нитей которой замкнута в кольцо. Полная цепь в кольце ДНК состоит из 3200 нуклеотидов (“-” цепь), а “+” цепь составляет 50-80% от “-” цепи. Кольцевая структура генома поддерживается благодаря соединению оснований двух цепей на одном из концов. Геном вируса состоит из четырех сильно перекрывающихся генов. В сердцевине вириона располагается ДНК-зависимая ДНК-полимераза, одной из функций которой является достройка “+” цепи ДНК в процессе репродукции ВГВ. ДНК-полимераза выполняет функции обратной транскриптазы.
Антигенная структура. На разных стадиях инфекционного процесса в организме зараженных ВГВ могут быть выявлены четыре антигена вируса (поверхностный антиген - Hbs, сердцевинный - HBc, антигены инфекционности - HBe и Hbx), антитела к этим антигенам и вирусспецифическая ДНК. HBsAg находится во внешней оболочке вируса. HBs-Ag представляет собой антигенный комплекс, включающий группоспецифическую детерминанту "а" и две взаимоисключающие субтиповые детерминанты "w" или "у" и "d" или "г" (субтипы ayw, аут, adw, adr). Крайне редко, как результат фенотипического и генотипического смешивания. Встречаются смешанные субтипы, например adyw или adyr.
HBcAg является нуклеопротеидом, находится в сердцевине вириона и обнаруживается только в пунктатах печени.
HBeAg отщепляется от HBcAg, играет важную роль в репликации вируса, обнаруживается в крови.
HBxAg недостаточно изучен, предполагают, что он оказывает влияние на трансформацию гепатоцитов в раковые клетки.
Цикл репродукции вируса в клетке включает этап интеграции вирусной ДНК в состав клеточного генома, однако следует иметь ввиду, что интегрирует с хромосомой не ДНК вируса, попавшего в клетку, а ее копия, Образование вирусной ДНК-копии проходит по следующей схеме:
Вирионная ДНК достройка недостающей цепи ДНК прогеномная РНК ДНК- ДНК+ интеграция ДНК вируса в клеточную хромосому.
Эпидемиология. Вирусный гепатит В относится к антропонозным инфекциям: единственным источником заражения является человек. При этом основным резервуаром являются "здоровые" вирусоносители; меньшее значение имеют больные острыми и хроническими формами заболевания.
На территории стран СНГ число вирусоносителей также колеблется в широком диапазоне. Большое число носителей регистрируется в Средней Азии, Казахстане, Восточной Сибири, Молдове — около 10-15%, в Москве, Прибалтике,— 4-5%.
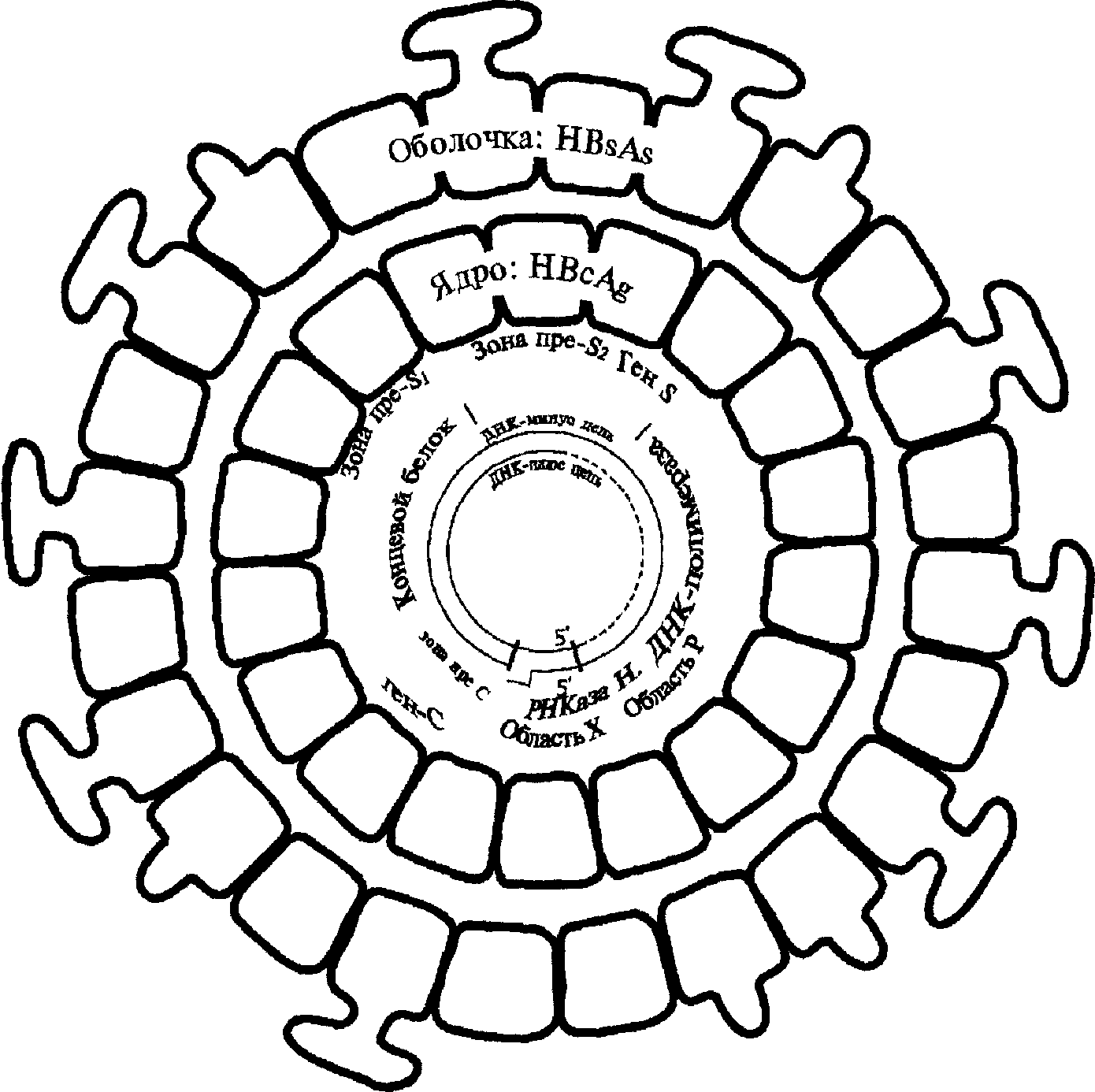
Рис. 2. Структура вируса гепатита В
По
данным ВОЗ в мире около 500 млн человек
являются носителями вируса; ежегодно
50 млн человек заражается ВГВ и около 2
млн погибает (причем около 100 тысяч
человек в год погибает от молниеносной
формы гепатита и около 300 тысяч - от
карциномы печени). К гиперэпидемичным
районам относятся большинство
экваториальных и тропических стран,
вирусоносительство у населения которых
достигает 80%. Страны Восточной и Южной
Европы относятся к среднеэндемичным
районам с вирусоносительством 1 - 7%
населения.
У всех инфицированных вирусом гепатита В, независимо от характера течения процесса ("здоровые" носители, больные острым, хроническим гепатитом), НВвА§ — основной маркер инфекции — обнаруживается практически во всех биологических средах организма' в крови, семени, слюне, моче, желчи, слезах, грудном молоке, вагинальном секрете, ликворе, синовиальной жидкости. Однако реальную эпидемиологическую опасность представляет лишь кровь, семя и слюна, где концентрация вируса значительно выше пороговой. Наибольшую опасность представляет кровь больного и вирусоносителя.
Передача НВV-инфекции осуществляется исключительно парентеральным путем: при переливании инфицированной крови или ее препаратов (плазма, эритроцитарная масса, альбумин, протеин, криопреципитат, антитромбин и др.), использовании плохо стерилизованных шприцев, игл, режущих инструментов, а также при скарификациях, татуировках, оперативных вмешательствах, лечении зубов, эндоскопическом исследовании, дуоденальном зондировании и других манипуляциях, в ходе которых нарушается целостность кожных покровов и слизистых оболочек. Для заражения достаточно 10-6 - 10-7 вируссодержащей крови. Возможны также половой и вертикальный пути передачи. Инкубационный период от 2 до 6 суток.
Сезонные колебания заболеваемости для гепатита В не характерны.
Патогенез заболевания. В механизме развития патологического процесса при гепатите В можно выделить несколько ведущих звеньев патогенетической цепи.
1. Внедрение возбудителя — заражение.
2. Фиксация на гепатоците и проникновение внутрь клетки
ВОЗ
рекомендует тотальную вакцинацию
населения и групп высокого риска в
странах, где вирусоносительство
превышает 2%, а маркеры ВГВ обнаруживают
у 20% населения. В странах с вирусоносительством
0,5% и инфицированностью населения 5-6%
рекомендуется вакцинация новорожденных,
рожденных матерями-вирусоносителями
и представителей групп высокого риска.
Иммунитет после вакцинации сохраняется
более 5-12 лет.
4. Включение иммунологических реакций, направленных на элиминацию возбудителя.
5. Поражение внепеченочных органов и систем
6. Формирование иммунитета, освобождение от возбудителя, выздоровление.
Поскольку заражение при гепатите В всегда происходит парентеральным путем, можно считать, что момент инфицирования практически равнозначен проникновению вируса в кровь; с током крови вирус сразу попадает в печень.
Тропизм вируса гепатита В к ткани печени предопределен наличием в составе HbsAg специального рецептора — полипептида с молекулярной массой 31 000 дальтон (РS1), обладающего альбуминсвязывающей активностью. Аналогичная зона полиальбумина находится и на мембране гепатоцитов печени человека и шимпанзе, чем по существу и определяется тропизм вируса гепатита В к печени человека и шимпанзе.
При заражении гепатоцита процесс может развиваться двумя путями — репликативному и интегративному. В первом случае развивается картина острого или хронического гепатита, а во втором — вирусоносительство.
Конечным итогом репликативного взаимодействия является сборка структур коровского антигена (в ядре) и сборка полного вируса (в цитоплазме) с последующей презентацией полного вируса или его антигенов на мембране или в структуре мембраны гепатоцитов.
В дальнейшем печень обязательно включается в иммунопатологический процесс При этом поражение гепатоцитов связано с тем, что в результате экспрессии вирусных антигенов в мембране гепатоцитов и выхода вирусных антигенов в свободную циркуляцию происходит включение цепи последовательных клеточных и гуморальных иммунных реакций, направленных в конечном итоге не удаление из организма вируса. Этот процесс осуществляется в полном соответствии с общими закономерностями иммунного ответа при вирусных инфекциях. Для элиминации возбудителя включаются клеточные цитотоксические реакции, опосредованные различными классами клеток-эффекторов: К-клеток, Т-клеток, естественных киллеров, макрофагов. В ходе этих реакций происходит разрушение инфицированных гепатоцитов, что сопровождается высвобождением вирусных антигенов (НВсАg, НВеАg, НВsАg), которые запускают систему антителогенеза, вследствие чего в крови накапливаются специфические антитела, прежде всего к коровскому — анти-НВс и е-антигену — анти-НВе. Следовательно, процесс освобождения печеночной клетки от вируса происходит путем ее гибели за счет реакций клеточного цитолиза.
HВsAg часто образует сферические или палочковидные агрегаты, лишенные антигенных свойств. В цитоплазме зараженных клеток создается избыток HBsAg, связанного с эндоплазматической мембраной и эндоплазматической сетью. Антиген постоянно циркулирует в крови инфицированных лиц.
Причины,
предопределяющие два вида взаимодействия
вирусной ДНК и гепатоцита, точно не
установлены Вероятнее всего тип
реагирования генетически детерминирован.
Острый гепатит В у взрослых в хроническую форму переходит в 5-10% случаев, а у детей - в 90%. В 50% случаев инфекция протекает инапарантно.
Резистентность. Вирус чрезвычайно устойчив во внешней среде. В цельной крови и ее препаратах сохраняется годами. Вирус устойчив к лиофилизации, воздействию эфира, ультрафиолетовому облучению, действию кислот и др. Теряет свою активность при автоклавировании (120о, 5 минут), стерилизации сухим жаром (160о, 120 минут), обработке перекисью водорода, хлорамином, формалином.
Иммунитет. В противовирусной защите организма работают и гуморальный и клеточные системы иммунитета. Гуморальный иммунитет защищает гепатоциты от вирусов, а клеточный - освобождает организм от инфицированных клеток. Для предупреждения гепатита В у лиц, подвергающихся особой опасности заражения, считается применение специфического иммуноглобулина, приготовленного из крови лиц, с высоким титром антител. Лицам с повышенным риском заражения вводится также рекомбинантная дрожжевая вакцина. Новорожденным от HBsAg-положительных матерей одновременно с вакциной может вводиться в первые часы после рождения специфический иммуноглобулин.
Mетоды лабораторной диагностики основаны на определении в сыворотке крови антигенов вируса гепатита В (НВsAg, НВеАg) и антител к ним (анти-НВс, анти-НВе, анти-
НВs) (рис. 3, табл. 2).
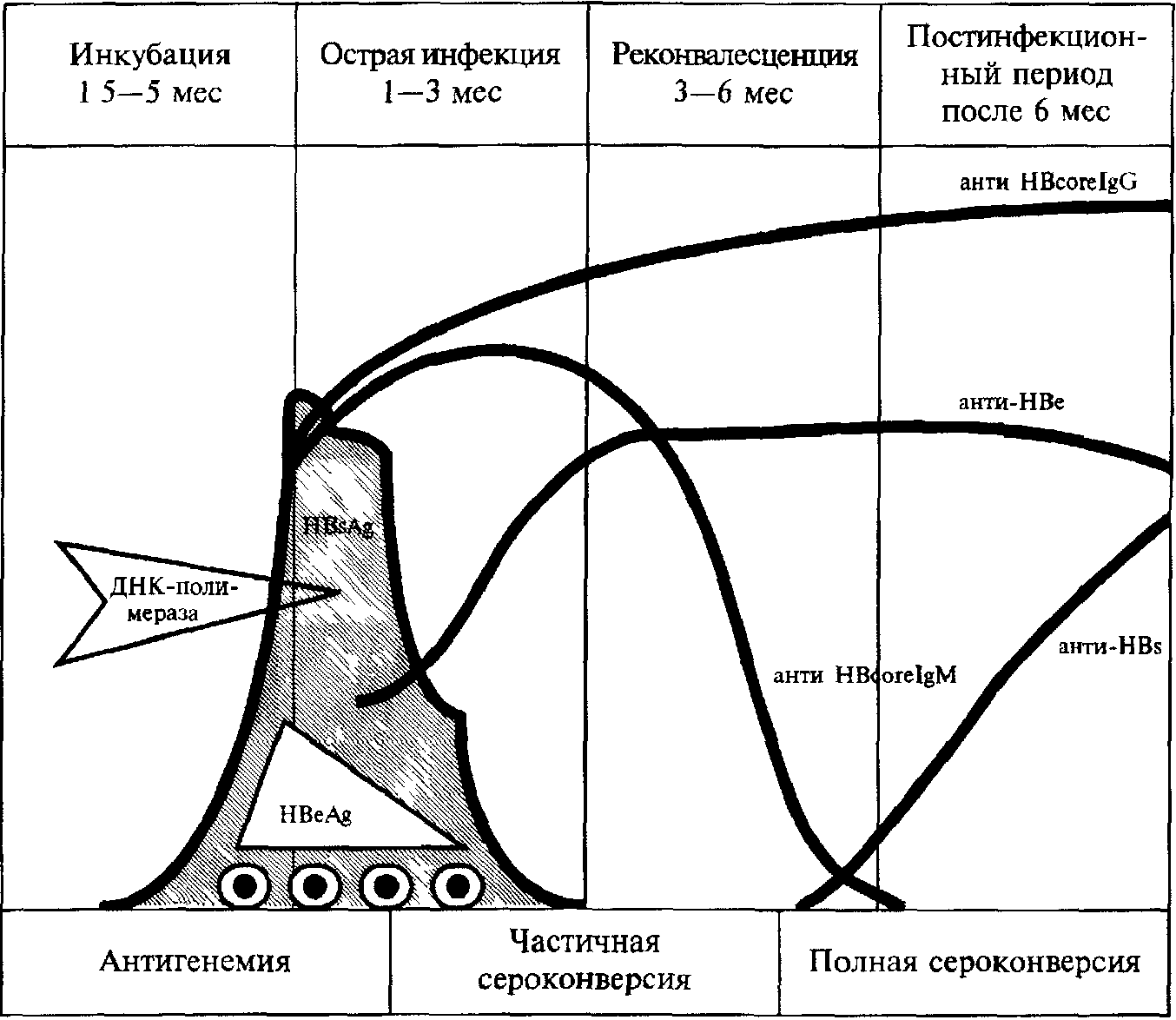
Рис 3. Специфические маркеры гепатита В
Выявление вирусных антигенов в фекалиях, крови и биопсийном материале печени проводят с помощью антител, меченых флюоресцеином.
Более чувствительный метод – выявление ДНК ВГВ в образцах.
Серологические исследования включают определение антигенов и антител с помощью методов ИФА.
Таблица 2
