- •Обмен холестерола
- •Ассимиляция пищевого холестерола
- •Синтез эндогенного холестерола в печени и транспорт его в ткани
- •2 Способа регуляции действия гмг-КоА-редуктазы:
- •1) Регуляция активности фермента:
- •2) Регуляция количества фермента:
- •«Обратный» транспорт холестерола
- •1) Лпонп и лппп под действием лп-липазы превращаются в лпнп, которые доставляют хс в печень;
- •2) Лпвп2 взаимодействуют со "скэвенджер"-рецепторами печени и эхс переносятся непосредственно с лпвп2 в гепатоциты после действия на лпвп2 печеночной липазы;
- •3) В меньшей степени: Взаимодействие лпвп2 со специфическими рецепторами печени, комплементарными белкам апо e и апо a-I и поглощение их путем рецептор-опосредованного эндоцитоза.
- •Синтез желчных кислот
- •Конъюгация желчных кислот:
- •Энтерогепатическая циркуляция желчных кислот
- •Гиперлипопротеинемии
- •Основные гиперлипопротеинемии:
- •Типы химических модификаций:
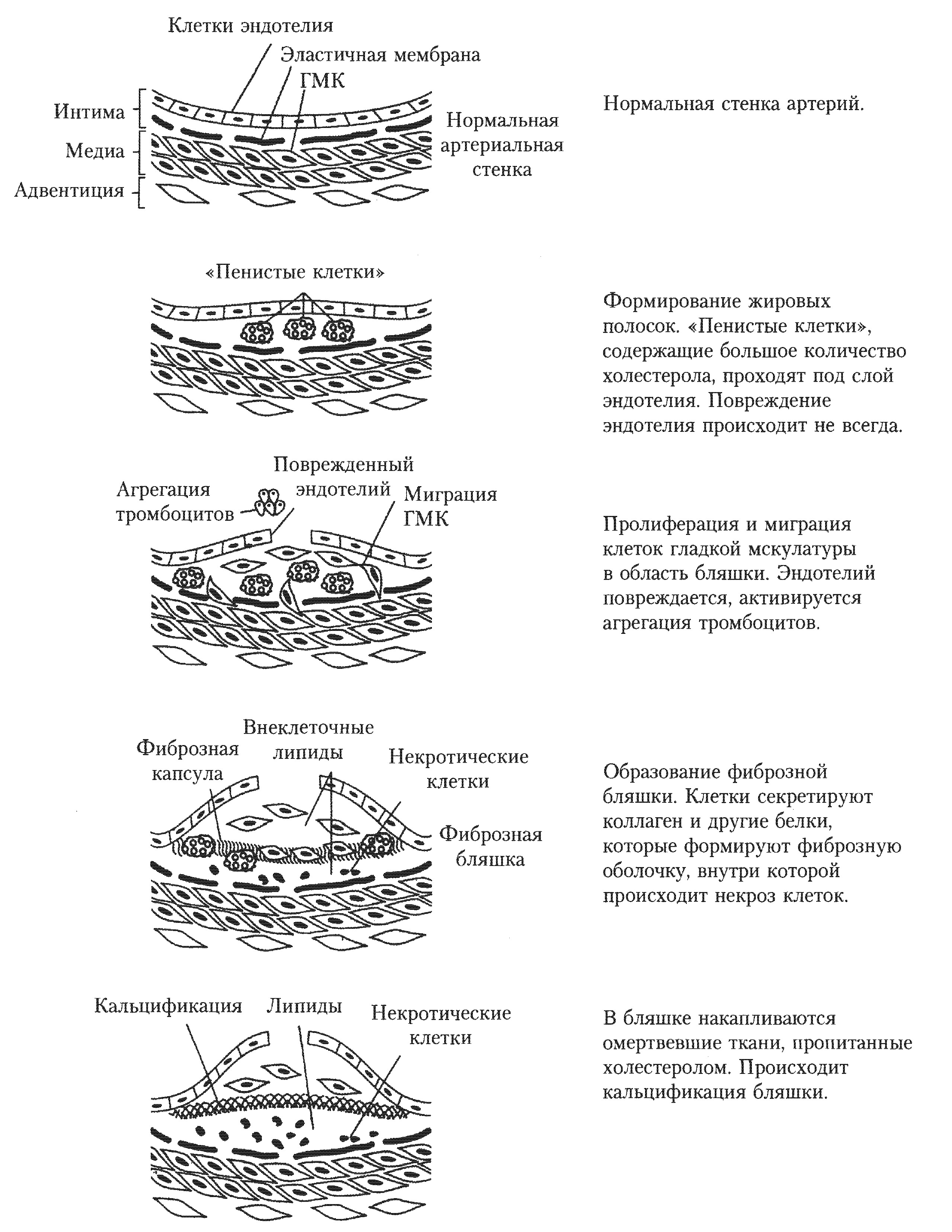
- •Атеросклероз
- •Патогенез развития атеросклероза:
- •Способы лечения атеросклероза:
Атеросклероз
Гиперхолестеролемии создают повышенную опасность заболевания атеросклерозом.
Атеросклероз – заболевание, при котором поражается внутренний слой артерий за счет отложения ХС в интиме сосуда.
Для оценки риска развития атеросклероза рассчитывают коэффициент атерогенности:
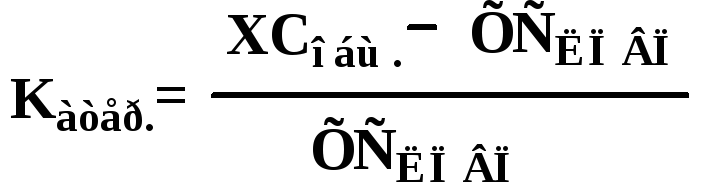
Утром натощак:
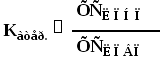
В норме:
Для людей в возрасте 20-30 лет: Катер. = 2.0 – 2.8
Для людей старше 30 лет: Катер. = 3.0 – 3.5
При ишемической болезни сердца (осложнение атеросклероза): Катер. = 4.0 – 7.0
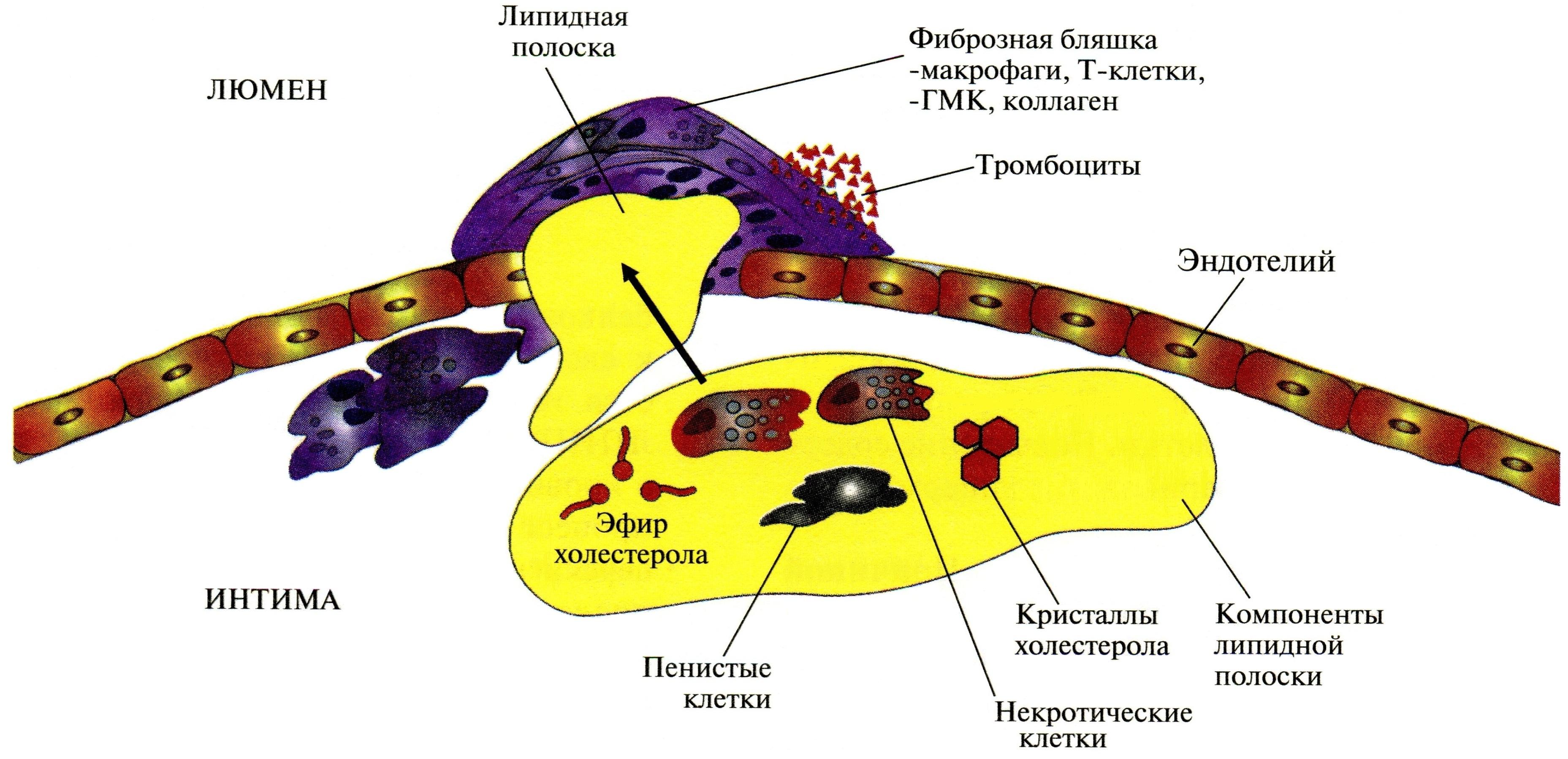
Патогенез развития атеросклероза:
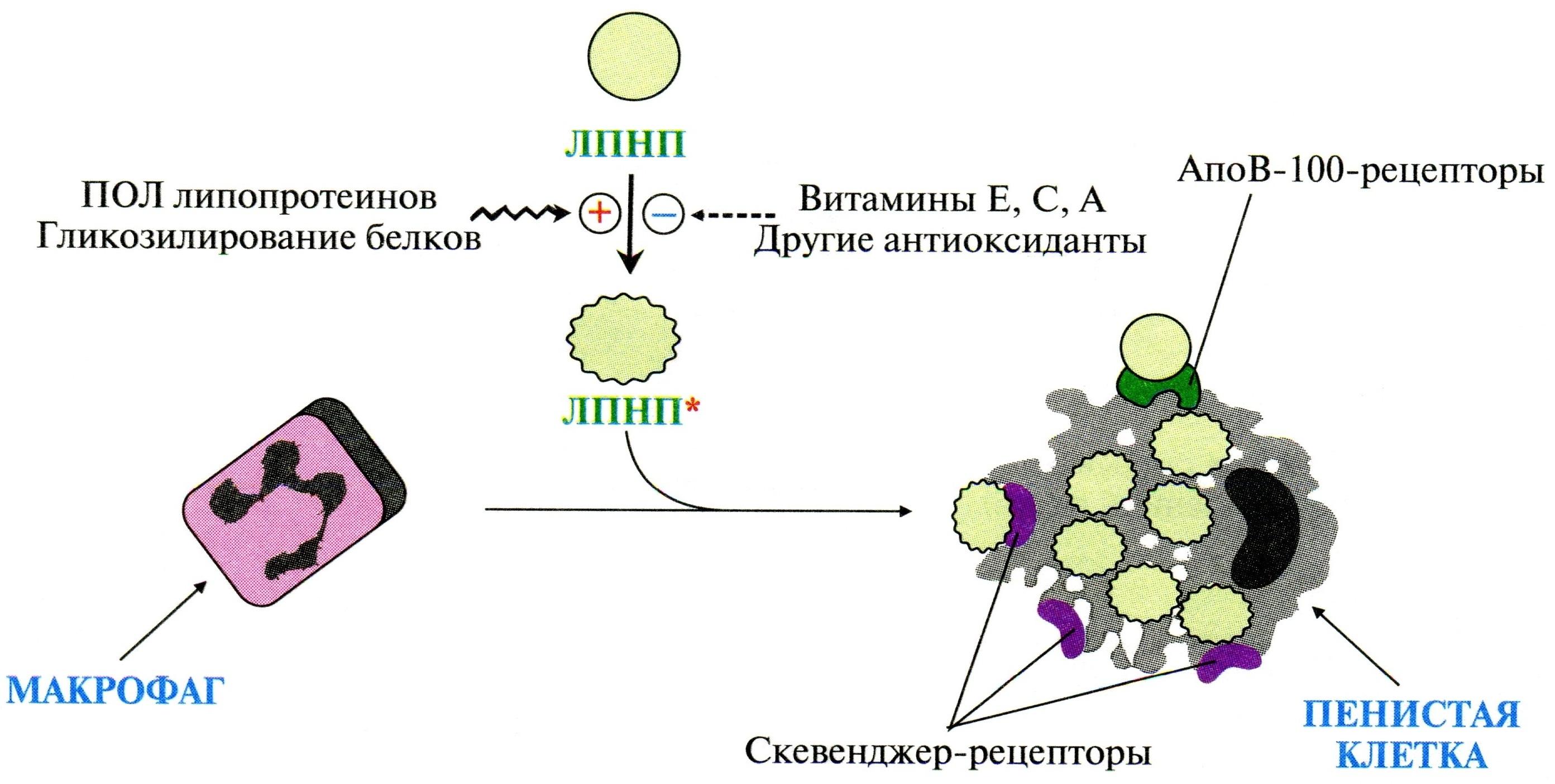
Вследствие гиперхолестеролемий содержание ЛПНП в крови => время жизни ЛПНП;
содержание в крови поврежденных в результате ПОЛ и гликозилирования ЛПНП*;
поглощение ЛПНП* клетками тканей;
поглощение ЛПНП* макрофагами с помощью скэвенджер-рецепторов;
перегруженные холестеролом макрофаги превращаются в «пенистые» клетки:
«пенистые клетки» проникают через промежутки между клетками эндотелия в интиму сосудов;
при кол-ва «пенистых» клеток происходит повреждение эндотелия;
=> происходит активация тромбоцитов.
Тромбоциты:
а) секретируют ТХА2, который агрегацию тромбоцитов и вызывает сокращение стенки сосуда
=> может образоваться тромб в области атеросклеротической бляшки.
б) начинают продуцировать пептид – тромбоцитарный фактор роста, который пролиферацию ГМК.
ГМК мигрируют из медиального слоя во внутренний слой артериальной стенки и способствуют росту бляшки;
бляшка прорастает фиброзной тканью (коллагеном, эластином);
Происходит некроз клеток под фиброзной оболочкой, отложение ХС в межклеточном пространстве.
В центре бляшки образуются даже кристаллы ХС.
Накопление в бляшке омертвевших тканей. Бляшка пропитывается солями Ca и становится очень плотной.
Разрыв оболочки бляшки вызывает кровотечение, происходит быстрое образование тромба, закрывающего сосуд.
Если эти события произошли в коронарной артерии, развивается инфаркт миокарда, в артериях мозга – инсульт, в сосудах десны – пародонтоз.
Способы лечения атеросклероза:
Подходы к снижению уровня холестерола в крови:
Диета с низким кол-вом ХС;
Гипокалорийная диета с низким содержанием углеводов и липидов => синтез ХС в печени и [ЛПНП] в крови;
Прием витаминов С, Е, А, которые снижают ПОЛ и замедляют образование ЛПНП* с повышенной атерогенностью;
Использование препаратов, например, «Омакор», содержащих ω-3 жирные кислоты – эйкозапентаеновую (С20:5) и доказапентаеновую (С22:5), так как они являются предшественниками простациклинов (РGI3) и тромбоксанов (ТХА3), которые снижают риск тромбообразования.
Использование препаратов, адсорбирующих желчные кислоты в кишечнике и «размыкающих» цикл энтерогепатической циркуляции, например «Холестид», «Холестирамин» («секвестранты желчных кислот»).
Использование ниацина (никотиновой кислоты и ее производных), который уменьшает образование ЛПОНП и липолиз в жировой ткани => [ЛПНП] в крови и замедляется ПОЛ;
Фибраты, которые, действуя через рецепторы, катаболизм ЛПОНП, увеличивая синтез ЛП-липазы; синтез апоА-I, апоА-П, содержание ТАГ в крови и содержание ЛПВП.
При хронической гиперхолестеролемии и атеросклерозе назначают статины – обратимые конкурентные ингибиторы ГМГ-КоА-редуктазы (Мевакор, Закор и др.).
Статины полностью подавляют синтез ХС в печени.
=> в печени образование ЛПОНП и =>
образование из них ЛПНП в крови.
Также, в печени синтез RЛПНП и эндоцитоз ЛПНП.
Дополнение к лекции: «Развитие атеросклеротической бляшки в клетках эндотелия кровеносных сосудов» (схема из большого синего (зеленого) учебника):