
Черноусов А.Ф., Богопольский П.М. - Хирургия пищевода
.pdf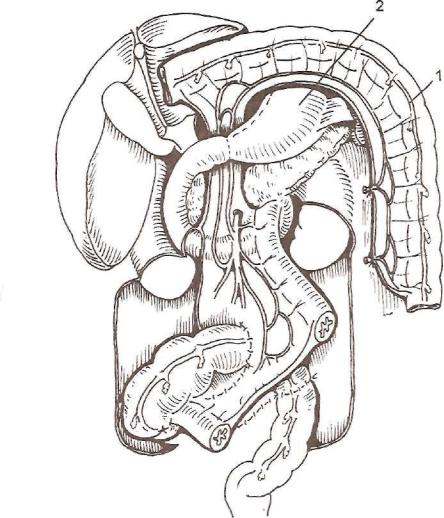
Рис. 22. Топография брюшных органов после формирования антиперистальти ческого толстокишечного трансплантата на средней и правой толстокишечных артериях. Трансплантат проведен за культей желудка, остатки толстой кишки со единены между собой анастомозом «конец в конец» после проведения их через окно в корне брыжейки тонкой кишки.
1 — трансплантат; 2 — культя желудка.
тельных преимуществ: хорошее устойчивое кровоснабжение позволяет, используя ряд приемов, специальные инструменты и сшивающие аппара ты, сформировать из большой кривизны изоили антиперистальтический трубчатый трансплантат необходимой длины (рис. 23, 24). Пассаж пищи после этого вида пластики бывает более физиологичным; обеспечивается участие в акте пищеварения всех отделов кишечника. Кроме того, форми руется только один анастомоз с пищеводом — тем самым устраняется
61
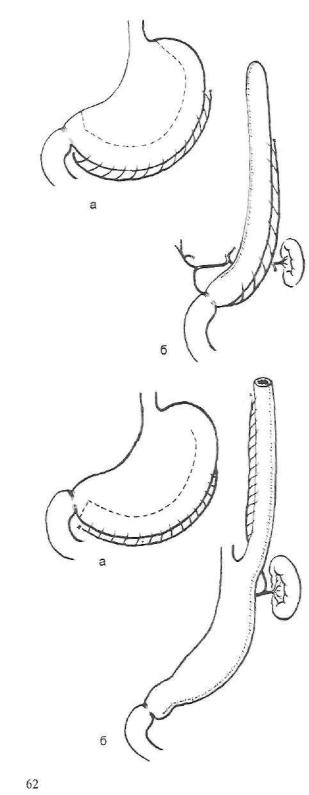
Рис. 23. Формирование ис кусственного пищевода из большой кривизны желуд ка (а). Изоперистальтическая трубка с питанием за счет правой желуд очно -сальнико вой артерии (б).
Рис. 24. Формирование анти перистальтического трубчато го трансплантата из большой кривизны желудка по Гаврилиу (а) с питанием за счет се лезеночной артерии (б).
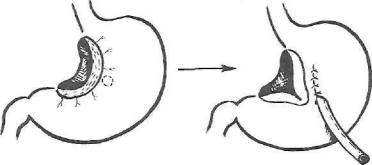
Рис. 25. Гастростомия в модификациях РНЦХ РАМН.
опасность многих осложнений. Трансплантат проводят на шею в ложе уда ленного пищевода. Иногда используют также и ретростернальный путь. Всю операцию обычно выполняют из трансдиафрагмального (трансхиатального) и шейного доступов — без торакотомии. К сожалению, исполь зовать желудок для эзофагопластики удается не всегда из-за предшест вовавших операций, таких как гастроэнтеростомия или резекция желудка. Грубо сформированная гастростома на большой кривизне с повреждением сосудистой аркады также может явиться непреодолимым препятствием к желудочной эзофагопластике. Для избежания подобных ситуаций мы предложили формировать гастростому по Витцелю (если она необходима в качестве первого этапа у истощенного больного) на передней стенке тела желудка, ближе к малой кривизне, после предварительной ее мобилизации по типу селективной проксимальной ваготомии. Мобилизованную таким образом малую кривизну можно легко подтянуть и подшить к передней брюшной стенке (рис. 25). При последующей операции — эзофагопласти ке — сформировать изоперистальтический трансплантат из полностью со храненной большой кривизны не составляет большого труда, при этом гастростома вместе с малой кривизной и кардией отходит в препарат.
Результаты эзофагопластики изоперистальтической желудочной труб кой с анастомозом на шее в большинстве случаев хорошие.
Глава 8
НЕРВНО-МЫШЕЧНЫЕ ЗАБОЛЕВАНИЯ ПИЩЕВОДА
К нервно-мышечным заболеваниям относят кардиоспазм, ахалазию кардии (ахалазию пищевода), диффузный эзофагоспазм (синдром Барсони — Тешендорфа) и некоторые другие моторные расстройства, связан ные с нарушением иннервации пищевода. Долгое время все нервномышечные заболевания пищевода расценивались как «кардиоспазм». В 1918 г. Fajer высказал предположение о том, что это название является
63
собирательным, объединяющим несколько заболеваний, общими призна ками которых являются дисфагия и нарушение нормального пассажа пищи по пищеводу. В 1921 г. Plammer и Vinson сочли возможным выделить две большие группы с симптоматикой этого заболевания. Для первой ха рактерны постоянная дисфагия и значительное расширение пищевода, для второй — периодическая дисфагия и небольшое расширение пищевода.
Кардиоспазм — стойкое спастическое сужение терминального отдела пищевода, проявляющееся дисфагией и в далеко зашедших стадиях со провождающееся органическими изменениями его вышележащих отде лов — сначала гипертрофией, а затем атонией мускулатуры и значитель ным расширением просвета.
Термин «кардиоспазм» введен в 1882 г. Mikulich и наиболее распро странен в русской и немецкой литературе. В англоязычных странах в ос новном используется термин «ахалазия», предложенный C.Perry, введен ный в 1914 г. A.Hurst и обозначающий отсутствие расслабления кардии. Во французской литературе кардиоспазм нередко описывается как «мегаэзофагус» или «долихоэзофагус». Могут встретиться и другие обозначения болезни, например дискинезия или дистония пищевода, кардиосклероз, хиатоспазм, френоспазм. Большое количество названий создает не только определенную путаницу в терминологии, но говорит о недостаточном знании природы страдания. Между тем каким-либо одним термином на зывать всю группу нейромышечных заболеваний нельзя — следует четко выделять собственно кардиоспазм, ахалазию кардии и диффузный эзофагоспазм (синдром Барсони — Тешендорфа).
После первого описания кардиоспазма T.Willis в 1679 г. прошло более 300 лет, но патогенез заболевания до сих пор окончательно не выяснен. Существует много теорий причин кардиоспазма (теория врожденного спазма, теория эссенциального спазма, френоспазма, патологических из менений в окружающих органах, рефлекторная, психогенная теория и др.). В настоящее время кардиоспазм и ахалазия кардии рассматриваются как два различных заболевания. Вместе с диффузным эзофагоспазмом и другими моторными расстройствами их относят в группу нейромышеч ных заболеваний пищевода.
При кардиоспазме наблюдается повышенное давление кардии, гради ент пищеводно-желудочного давления может достигать 20 мм рт.ст. и более при норме 10 ± 3 мм рт.ст. («нормальные» цифры пищеводно-желу дочного градиента давления могут несколько различаться в разных лабо раториях, но соответственно различаются и патологические показатели). Для начальных стадий кардиоспазма характерна усиленная непропульсивная моторика пищевода. Морфологически находят дегенеративно-ди строфические изменения в преганглионарных нейронах дорсальных ядер блуждающих нервов и в меньшей степени — постганглионарных нейро нах ауэрбахова сплетения пищевода. Считается, что в связи с нарушением центральной иннервации при кардиоспазме гладкая мускулатура нижнего пищеводного сфинктера становится более, чем обычно, чувствительной к своему физиологическому регулятору — эндогенному гастрину. Таким образом, при данном варианте течения заболевания наблюдается истин ный спазм кардии.
При ахалазии кардии, напротив, поражаются преимущественно постганглионарные нейроны, в результате выпадает рефлекс раскрытия кар-
64
дии на глоток. Манометрически находят нормальный или даже снижен ный градиент пищеводно-желудочного давления, наблюдается значитель ное ослабление моторики пищевода. При ахалазии нет условий для возникновения повышенной чувствительности гладкой мускулатуры нижнего пищеводного сфинктера к гастрину — сохраняется центральная иннервация.
Итак, основными причинами различий кардиоспазма и ахалазии кар дии являются разный уровень поражения парасимпатической нервной системы и связанные с этим изменения чувствительности гладкой муску латуры нижнего пищеводного сфинктера к своему основному физиологи ческому гормональному регулятору — эндогенному гастрину.
Необходимо отметить, что нарушение рефлекса раскрытия кардии на глоток и нарушение моторики пищевода — два параллельных процесса, идущих одновременно.
Нейромышечные заболевания — наиболее часто встречающаяся после рака и рубцовых стриктур хирургическая патология пищевода. Мужчины и женщины болеют примерно одинаково часто, причем в лю бом возрасте — от детского до старческого.
Согласно наиболее распространенной в нашей стране классифика ции Б.В.Петровского, различают четыре стадии кардиоспазма: I стадия (начальная) — пищевод не расширен, рефлекс раскрытия кардии сохра нен, но моторика пищевода усилена и дискоординирована; II стадия — рефлекс раскрытия кардии отсутствует, отмечается расширение пищевода до 4—5 см; III стадия — значительное расширение пищевода до 6—8 см, задержка в нем жидкости и пищи, отсутствие пропульсивной моторики; IV стадия — резкое расширение, удлинение и искривление пищевода с атонией стенок, длительной задержкой жидкости и пищи.
В 1927 г. Barsony и Polgar, а в 1928 г. Teschendorf выделили так назы ваемые псевдодивертикулез и штопорообразный пищевод как отдельные формы нервно-мышечных заболеваний пищевода. В 1934 г. Moersh и Camp описали распространенный спазм нижней трети пищевода. Рентге нологически при этом различали три типа моторики: 1) непостоянный распространенный спазм нижней половины или трети пищевода; 2) диф фузное постоянное сужение этих отделов; 3) множественные сегментар ные непродолжительные сокращения.
К л и н и к а и д и а г н о с т и к а . У большинства больных первые симптомы заболевания проявляются в возрасте от 20 до 40 лет. В ряде случаев бывает трудно установить, когда именно началась болезнь: она может возникать внезапно в связи с какой-либо психической травмой или развивается постепенно, и больные обращаются за медицинской по мощью уже в запущенной стадии кардиоспазма. Характерные симпто мы — дисфагия, отрыжка, срыгивание. Дисфагия, часто интермиттирующая, может усиливаться при волнении, нередко имеет парадоксальный характер: хорошо проходит твердая пища, жидкость задерживается. Боль ные отмечают, что для того, чтобы пища проходила, им приходится запи вать ее водой или прибегать к другим приемам, например к повторным глотательным движениям. Часто предъявляют жалобы на регургитацию, вначале сразу после еды, а при прогрессировании заболевания, особенно в IV стадии, через более или менее значительное время после приема пищи. Регургитация может наблюдаться во время сна (симптом «мокрой
65
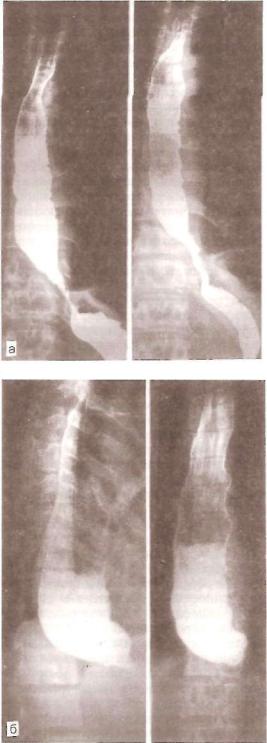
Рис. 26. Кардиоспазм.
а— II стадия (прямая проекция); б III стадия (прямая проекция).
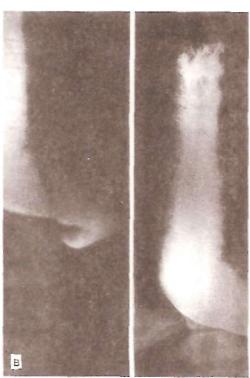
Рис. 26. П р о д о л ж е н и е .
в — IV стадия, S-образная деформа ция пищевода (прямая проекция).
подушки»), что грозит опасностью аспирации и развитием легочных ос ложнений (хронический бронхит, пневмония). В рвотных массах обнару живается непереваренная пища, иногда с неприятным запахом из-за развития процессов гниения в пищеводе.
Многие больные часто жалуются на боль распирающего характера, появляющуюся после еды по ходу пищевода, обычно с иррадиацией в спину, между лопатками. Натощак она ощущается более остро (сегмен тарные спазмы пищевода). При развитии застойного эзофагита отмечают ся чувство жжения за грудиной, тупая ноющая боль, усиливающаяся во время еды, особенно при приеме раздражающей пищи. Застойный эзофагит может приводить к развитию язвы в пищеводе и образованию рубцов, повышается опасность развития рака пищевода на фоне хронического эзофагита. В далеко зашедших стадиях кардиоспазма могут наблюдаться симптомы сдавления соседних органов (сердцебиение, одышка, цианоз, чувство удушья после еды), обычно исчезающие после срыгивания про глоченной пищи. Иногда сильный спазм пищевода во время приема пищи может быть расценен как приступ стенокардии. В некоторых слу чаях боль является главным симптомом, а дисфагия бывает выражена слабо. Часто наблюдаются слюнотечение, бессонница, плохой аппетит, астенизация.
Основные методы диагностики кардиоспазма — рентгеновское, эндо скопическое и манометрическое исследования.
Рентгеновское исследование при кардиоспазме в большинстве случа-
67
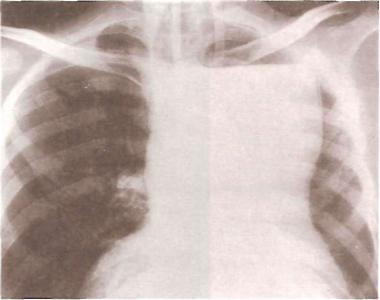
Рис. 27. Кардиоспазм IV стадии. Резко расширенный пищевод занимает большую часть грудной полости (прямая проекция).
ев позволяет точно поставить диагноз. Характерным рентгенологическим признаком кардиоспазма является расширение пищевода в той или иной степени с наличием «узкого сегмента» в терминальном его отделе (рис. 26, а,б,в). Стенки пищевода, в том числе и в суженной части, при этом сохраняют эластичность. В супрастенотическом отделе натощак опреде ляется значительное количество жидкости. При эзофагите складки слизи стой грубые, зернистые, при изъязвлении могут иметь пятнистый вид. Газовый пузырь желудка натощак обычно отсутствует, но может форми роваться в процессе исследования. Контуры пищевода в дистальном отде ле, как правило, ровные, форма сужения воронкообразная. Контрастная взвесь поступает в желудок тонкой струйкой (симптом «редиски» или «мышиного хвоста»). При заполнении пищевода бариевой взвесью в оп ределенный момент под действием силы гидростатического давления кардия раскрывается, столб контрастного вещества «проваливается» в желу док широкой струей вне акта глотания (проба Хурста). В этот момент кардия представляется достаточно широкой, с сохраненными складками сли зистой оболочки, что говорит о функциональном характере сужения. Для дифференциальной диагностики с органическим сужением кардии целе сообразно применять пробу с нитроглицерином.
Нередко в начальных стадиях кардиоспазма определяются сегментар ные непропульсивные сокращения пищевода. В IV стадии пищевод пред ставляется в виде атоничного мешка, перистальтика отсутствует, он удлинен и искривлен в дистальных отделах, часто имеет S-образную фор му. Контрастная масса при этом может задерживаться в пищеводе 40— 50 мин и более. Иногда резко расширенный пищевод может занимать большую часть грудной полости (рис. 27).
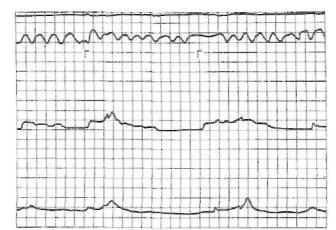
Рис. 28. Нормальная эзофагоманограмма.
Верхняя кривая — глотательные движения. Ниже — кривая записи дыхательных движений. Две нижние кривые — запись давления в пищеводе, кардии и желудке.
При эзофагоскопии в начальных стадиях заболевания каких-либо ха рактерных изменений в пищеводе не выявляется. Кардия обычно бывает сомкнута, эндоскоп может проходить через нее свободно или же с неко торым сопротивлением. В далеко зашедших стадиях болезни видна боль шая зияющая полость пищевода, иногда с жидкостью, слизью, остатками пищи. Слизистая оболочка пищевода обычно воспалена, утолщена, могут выявляться эрозии, язвы, участки лейкоплакии. Изменения нарастают в дистальном направлении. При S-образно искривленном пищеводе иногда бывает трудно достигнуть кардии, но через нее эндоскоп проходит в же лудок всегда. Если этого не происходит, следует думать об органическом стенозе (пептическая стриктура, рак). Таким образом, еще раз становится очевидной крайне важная роль эндоскопии для дифференциальной диа гностики кардиоспазма и рака кардии.
Такое же значение в диагностике и определении тактики лечения имеет эзофагоманометрия, приводимая как при первичном обследовании больного, так и в процессе лечения (кардиодилатация) для контроля его эффективности (рис. 28, 29, а,б).
Л е ч е н и е . Попытки лечения кардиоспазма и ахалазии кардии пред принимались очень давно. Так, Th. Willis в труде «Pharmaceutice rationalis» описал палочку из китового уса с укрепленным на ее конце кусочком губки для проталкивания пищи в желудок. С помощью этого нехитрого приспособления больной питался в течение 15 лет. А.Р. Cooper в 1821 г., a J. Guizetz в 1824 г. сообщили о применении бужирования при кардио спазме. В 1936 г. G. Lotheissen проводил бужирование «без конца» по ме тодике Гаккера.
В 1898 г. J. Russel ввел в практику простейший кардиодилататор, ко торый представлял зонд с резиновым баллоном на конце. С его помощью Руссель лечил 6 больных, у 4 был получен хороший эффект. В 1906 г. Н. Plummer из клиники Мэйо предложил усовершенствованный зонд с оливой на конце, над которой располагался резиновый баллон. Под кон-
69
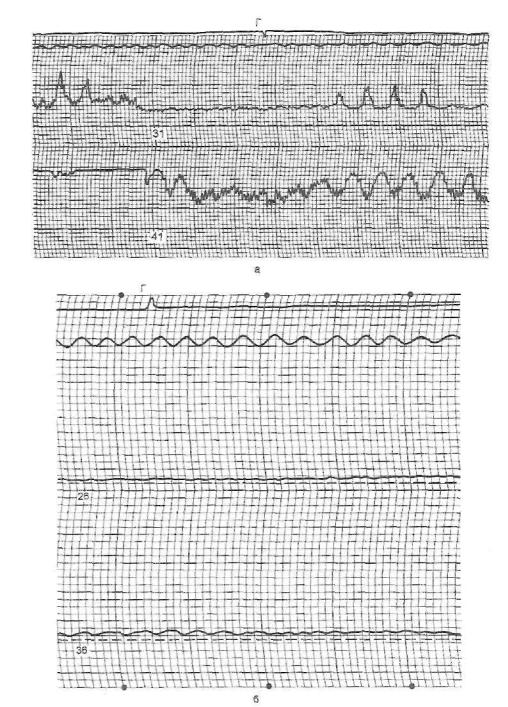
Рис. 29. Эзофагоманограм.ма при кардиоспазме.
а — I—II стадия — беспорядочная непропульсивная гипермоторика пищевода, кардия не рас крывается на глоток, давление в ней в 2 раза выше нормы (24 мм рт.ст.); б — IV стадия — практически полное отсутствие сокращений пищевода.
70
