
- •Методичні вказівки для самостійної роботи студентів під час підготовки до практичного заняття
- •Тема: Курація хворого з ускладненим гіпертонічним кризом, серцевою астмою та набряком легень
- •2. Конкретні цілі:
- •3. Базові знання, вміння, навички, необхідні для вивчення теми. (міждисциплінарна інтеграція)
- •4. Завдання для самостійної роботи під час підготовки до заняття.
- •4.2 Теоретичні питання до заняття
- •4.3 Практичні завдання, які виконуються на занятті:
- •Парентеральна терапія ускладнених кризів
- •Діагностика набряку легень:
- •Диференційна діагностика серцевої та бронхіальної астми:
- •Лікування набряку легенів спрямовано на:
- •Порядок надання допомоги при набряку легень:
- •Вибір терапії визначається клінікою, рівнем ат і типом порушення гемодинаміки!
- •Лікування набряку легень у хворих на інфаркт міокарду:
- •Тактика лікування набряку легень при інфаркті міокарда:
- •Послідовність введення ліків визначається патогенетичними механізмами набряку легень:
- •Серцеві глікозиди противопоказані, так як підвищують скоротливу здатність правого шлуночка, що веде до збільшення притоку крові до легень. Методика лікування:
- •Лікування набряку легень при анафілактичному шоці, гострих вірусних і бактеріальних пневмоніях:
- •Про затвердження протоколів медичної допомоги за спеціальністю "Медицина невідкладних станів"
- •Серцева астма та набряк легень
- •VI. Література:
4.2 Теоретичні питання до заняття
- визначення ускладненого ГК; серцевої астми та набряку легень;
- сучасні погляди на етіологію, патогенез ускладнених ГК||; серцевої астми та набряку легень;
- класифікація ГК та види його ускладення;
- основні клініко-лабораторні синдроми при різних видах ускладнення ГК;
- критерії діагнозу різних видів ускладнення ГК, серцевої астми та набряку легень;
- диференціальна діагностика;
- основні принципи терапії, реабілітації, профілактики ускладнених ГК;
- невідкладна допомога при різних видах ускладнення ГК, серцевій астмі та набряку легень;
- прогноз і працездатність.
4.3 Практичні завдання, які виконуються на занятті:
- детально зібрати|повизбирувати| анамнез хворого;
- провести фізикальне обстеження хворого, виявити і дати оцінку змінам в його стані;
- скласти план додаткового обстеження, оцінити його результати;
- обґрунтувати, сформулювати попередній і клінічний діагноз ускладненого ГК в типовому випадку згідно |із|класифікації;
- призначити відповідне лікування;
- опанувати навичками надання невідкладної медичної допомоги при різних видах ускладнення ГК, серцевій астмі та набряку легень;
- оцінювати результати загальноклінічного аналізу крові, біохімічного аналізу крові, електрокардіографії (ЕКГ), ехокардіоскопії (ЕхоКС), добового моніторування ЕКГ та АТ, ультразвукового дослідження судин, органів черевної порожнини, комп’ютерної томографії відповідного органа (у тому числі голови), ангіографії
Зміст теми:
Гіпертензивний криз (гіпертонічний криз, ГК) - це раптове значне підвищення артеріального тиску від нормального або підвищеного рівня, яке майже завжди супроводжується появою чи посиленням розладів з боку органів мішеней або вегетативної нервової системи.
Етіологія. Причиною різкого підвищення АТ є фактори, що сприяють розвитку ГК (надмірне вживання кухонної солі, різні зміни кліматометеорологічних факторів, гостра відміна β-адреноблокаторів (β-АБ), клофеліну, допегіту після тривалого їх застосування; зловживання міцними кавою та чаєм, тютюнопалінням, алкоголем; сонячна гіперінсоляція; зміна гормонального спектру у жінок під час клімаксу, перед менструацією тощо). Чинники, що провокують розвиток гіпертонічного кризу (стрес, емоційні перевантаження, переживання, зміна погоди, фізичне навантаження, нерегулярний прийом ліків, регулюючих артеріальний тиск, недостатній контроль артеріального тиску, неадекватна медикаментозна терапія, зміна місця проживання, зловживання алкоголем напередодні.
Патогенез. Основні патогенетичні ланки розвитку ГК: 1. Гіперактивація симпатико-адреналової системи. 2. Гостра та постійно наростаюча затримка натрію та води. 3. Накопичення кальцію в ендотелію судин, ендотеліну, тромбоксану, ангіотензину ІІ, альдостерону, що призводить до спазму судин, підвищення АТ. 4. Зниження вазодилатуючих факторів (простацикліну та оксиду азоту). 5. Відбувається формування системних і гемодинамічних порушень (церебральних, коронарних, ренальних, периферичних, макро- і мікроциркулярних) із розвитком тканинної та органної ішемії, пошкодження ендотелію. 6. Судинний механізм: підвищення загального периферичного опору судин (ЗПОС) у результаті збільшення вазомоторного (нейрогуморальні впливи) та базального (при затримці натрію) тонусу артеріол. 7. Кардіальний механізм у відповідь на збільшення частоти серцевих скорочень (ЧСС), обсяг циркулюючої крові (ОЦК), скоротливості міокарда (збільшення фракції викиду).
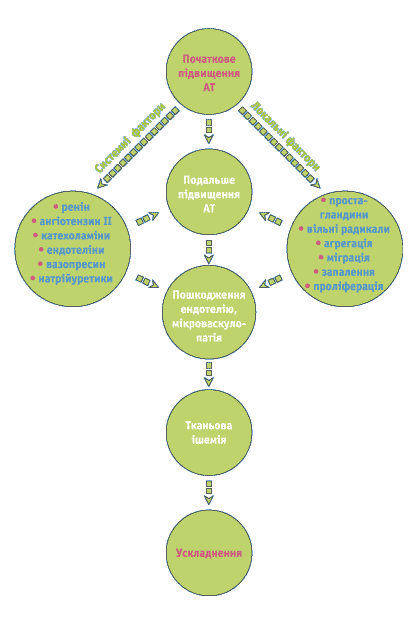
Провідна роль у розвитку ГК належить взаємодії системних та локальних факторів, що призводить до підвищення АТ, формування системних та локальних гемодинамічних порушень, у тому числі церебральних, коронарних, ренальних, периферичних макро- та мікроциркуляторних. Основним наслідком цього є розвиток тканинної та органної ішемії. Основні симптоми ГК будуть залежати від органа-мішені, втягнутого в процес у кожному конкретному випадку. Схематично основні ланки патогенезу ГК представлено на рисунку 1.
Рисунок 1
Схематично основні ланки патогенезу ГК
Критеріями гіпертензивного кризу є:
- раптовий початок;
- значне підвищення артеріального тиску: САТ на 20-100 мм рт.ст., ДАТ на 10-50 мм рт.ст.;
- поява або посилення симптомів з боку органів мішеней.
Класифікація кризів робочої групи Українського товариства кардіологів (1999). Залежно від наявності чи відсутності ураження органів мішеней і необхідності термінового зниження АТ, виділяють:
-ускладнені кризи (з гострим або прогресуючим ураженням органів
мішеней, становлять пряму загрозу життю хворого, потребують негайного,
протягом однієї години, зниження АТ);
- неускладнені кризи (без гострого або прогресуючого ураження органів мішеней, становлять потенційну загрозу життю хворого, потребують швидкого – протягом кількох годин – зниження АТ).
Ускладнені гіпертензивні кризи
1. Інфаркт міокарда
2. Інсульт
3. Гостра розшаровуюча аневризма аорти
4. Гостра недостатність лівого шлуночка
5. Нестабільна стенокардія
6. Аритмії (пароксизми тахікардії, фібріляції та тріпотіння передсердь, шлуночкова екстрасистолія високих градацій)
7. Транзиторна ішемічна атака
8. Еклампсія
9. Гостра гіпертензивна енцефалопатія
10. Кровотеча (в т. ч. носова)
ДІАГНОСТИЧНІ ДОСЛІДЖЕННЯ
Симптоми, що виникають у хворих з ГК, можна умовно поділити на загальні та локальні. До загальних симптомів належать: почервоніння або блідість шкіри і обличчя, пітливість, запаморочення, серцебиття, сухість у роті, шум у вухах, страх, збудження, тремор тощо. Локальні симптоми залежать від ураження конкретного органа-мішені: цереброваскулярні (від головної болі до порушень свідомості, а також вогнищевих симптомів), серцеві, судинні (тахікардія, порушення ритму серця, стенокардія, гостра серцева недостатність), ниркові (від протеїнурії до ниркової недостатності), очні (від потемніння в очах до випадіння полів зору та сліпоти), кровотеча (зокрема носова).
Для уточнення ступеня залучення органів-мішеней при ГК проводиться ряд обов’язкових діагностичних заходів, у тому числі повний медичний анамнез, фізикальне обстеження, додаткові інструментальні та лабораторні дослідження. При зборі анамнезу слід уточнити, який АТ був у пацієнта до теперішньої ситуації, чи були симптоми ураження органів-мішеней, які лікарські препарати, у тому числі некардіологічного профілю, приймав пацієнт. При обстеженні слід звернути особливу увагу на наведені нижче симптоми, що свідчать про ураження органів-мішеней. Для ураження органа зору характерні скарги на диплопію або/та появу сітки туману перед очима. При фізикальному обстеженні — порушення руху очних яблук, при офтальмоскопії — звуження артерій і вен сітківки, ексудати, набряк диска зорового нерва, геморагії на очному дні. При ураженні мозку з’являються головний біль, нудота, блювота, судоми, порушення чутливості або рухів, безсоння, порушення свідомості аж до коми. Хворий із ГК повинен проконсультуватися у невропатолога та окуліста.
При ГК значне навантаження лягає на серцево-судинну систему, що часто призводить до розвитку загрозливих симптомів: ангінозних болей, задишки, серцебиття, аритмій, набряків. При аускультації серця з’являється глухість тонів, третій тон на верхівці; з’являється або підсилюється акцент другого тону на аорті, систолічний шум на верхівці й аорті. Клінічна симптоматика залежить від ступеня порушення коронарного кровообігу й виразності лівошлуночкової недостатності. Під час кризу може відбутися зрив ритму на пароксизмальну тахікардію або фібриляцію передсердь, що значно погіршує клінічну ситуацію. Реєстрація електрокардіограми є обов’язковою діагностичною процедурою при ГК, що допомагає верифікувати порушення серцевого ритму, ознаки ішемії та некротизації міокарда, гіпертрофії та перевантаження різних відділів серця. При розшаровуючій аневризмі аорти можливе зникнення пульсу з білатеральною появою, поява грубих систолічних шумів у проекції передбачуваної аневризми. Важливими діагностичними дослідженнями при ГК є рентгенографія органів грудної клітки та ехокардіографія. За допомогою рентгенографії визначають контури серця, аорти і легеневої артерії, наявність ознак застою у легенях. У випадках, коли хворий не може прийняти вертикальне положення, рекомендують використання портативних рентгенографічних установок.
За допомогою ехокардіографії уточнюють розміри камер серця, аорти, стан внутрішньосерцевої гемодинаміки. За допомогою доплерографії визначають кровотік в аорті та її гілках. Діагноз розшаровуючої аневризми аорти верифікують за допомогою аортографії.
Таким чином, до обов’язкових лабораторних та інструментальних досліджень при ГК належать: гемоглобін крові та гематокрит, глюкоза крові, калій і натрій у сироватці, креатинін сироватки, еритроцити, лейкоцити та білок у сечі, електрокардіографія, обстеження очного дна. За необхідності проводиться: ехокардіографія, ультразвукове дослідження судин, органів черевної порожнини, комп’ютерна томографія відповідного органа (у тому числі голови), ангіографія. Слід пам’ятати, що проведення діагностичних процедур не повинно затягуватися, їх необхідно проводити паралельно з терапевтичними заходами.
Перебіг характеризується клінічними ознаками гострого або прогресуючого ураження органів мішеней. Останнє може бути незворотним (інфаркт міокарда, інсульт, розшарувння аорти) або зворотним (нестабільна стенокардія, гостра недостатність лівого шлуночка та ін.). Такі кризи завжди супроводжуються появою або посиленням симптомів з боку органів мішеней. Вони загрозливі для життя хворого і потребують зниження тиску у проміжок часу від кількох хвилин до однієї години. Лікування здійснюється в умовах палати інтенсивної терапії із застосуванням парентерального введення антигіпертензивних препаратів. До цієї категорії відносять також ті випадки значного підвищення артеріального тиску, коли загроза для життя виникає не через ураження органів мішеней, а через кровотечу, найчастіше – в післяопераційному періоді.
ЛІКУВАННЯ Ускладнені КРИЗІВ. Будь-яка затримка лікування у разі ускладненого кризу може викликати необоротні наслідки або смерть. Лікування повинне починатися з внутрішньовенного введення одного із препаратів, вказаних в табл. 1. З огляду на те, що ринок медикаментів в Україні безперервно поповнюється новими препаратами, в таблиці наведені практично всі сучасні засоби, що рекомендуються для лікування гіпертензії в екстрених ситуаціях, навіть ті, які ще не зареєстровані в Україні. Поряд з цим, з огляду на дефіцит ліків згаданої групи, наведено також засоби, які вже виходять з ужитку і зарубіжними авторами не наводяться в рекомендаціях щодо лікування екстрених станів (клонідин, дибазол). У разі неможливості негайно здійснити внутрішньовенну інфузію до її початку можна застосувати сублінгвальний прийом деяких ліків: нітратів, ніфедипіну, клонідину,
каптоприлу, бета-блокаторів та/чи внутрішньом'язову ін'єкцію клонідину, фентоламіну або дибазолу. Ніфедипін у деяких хворих може викликати інтенсивний головний біль, а також неконтрольовану гіпотензію, особливо у поєднанні з сульфатом магнію, тому його застосування слід обмежити хворими, які добре реагували на цей препарат раніше (під час планового лікування). Перевагу слід надавати препаратам з короткою тривалістю дії (нітропрусид натрію, нітрогліцерин), оскільки вони дають керований антигіпертензивний ефект. Препарати тривалої дії небезпечні можливим розвитком некерованої гіпотензії. Оптимальне зниження АТ – на 25 % від початкового рівня. Більш різке зниження АТ підвищує ризик ускладнень:
зменшення мозкового кровообігу (аж до розвитку коми), коронарного кровообігу (виникає стенокардія, аритмія, інколи інфаркт міокарда). Особливо великий ризик ускладнень при раптовому зниженні АТ у хворих похилого віку з вираженим атеросклерозом судин мозку.
Таблиця 1
