
Гінекологічна патологія
.pdf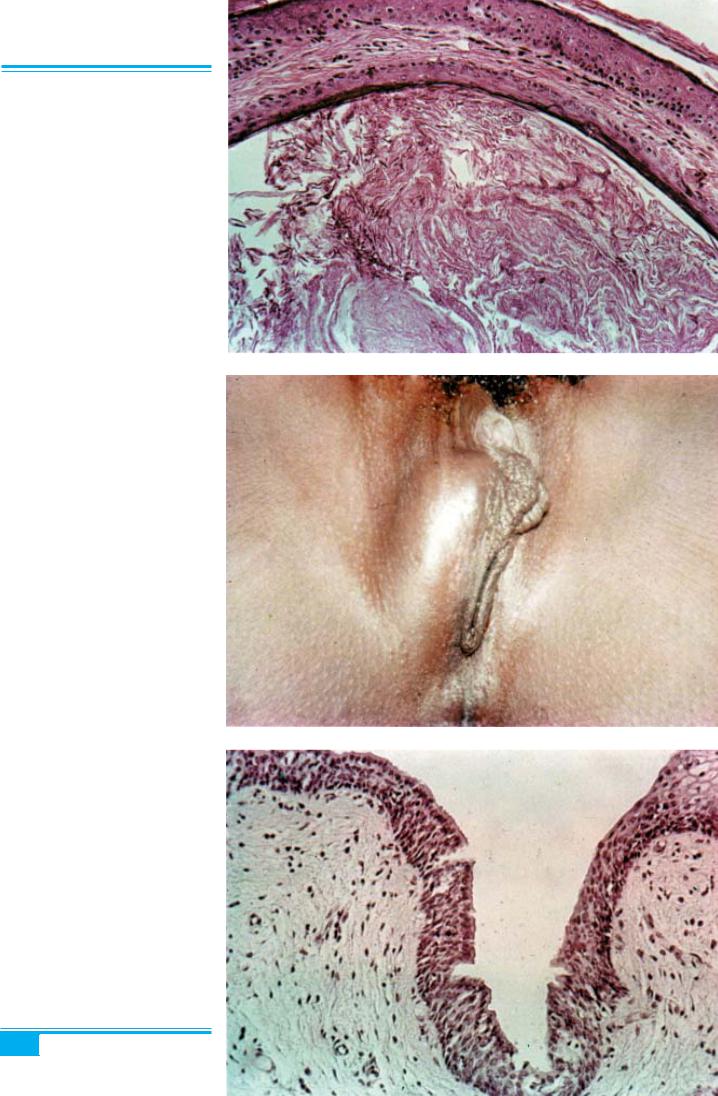
1. Вульва
Рис. 1.27. Епідермальна кіста вульви
Рис. 1.28. Кіста бартолінової залози
Рис. 1.29. Кіста бартолінової за- лози. Стінка кісти вистелена пере- хідним епітелієм
19

Гінекологічна патологія
5
2 |
|
3 |
6 |
|
|||
|
1 |
4 |
|
|
|
||
|
|
|
|
|
|
9 |
8 |
7
них залоз помірно тверді, відносно рухливі і можуть бути безсимптомними за відсутності інфікування; при приєднанні вторинної інфекції вони стають болісними, червоніють, можливе утворення фурункулів.
Лікування хірургічне.
Муцинозна та війчаста вестибулярна кіста — зви-
чайно поодиноке, часом болісне підшкірне утворення в присінку піхви, що може розвиватися з малих вести- булярних (присінкових) залоз (похідних урогеніталь- ного синуса). Кісти трапляються переважно в репро- дуктивному віці. Їхній діаметр менш ніж 3 см, вони ви- стелені одним шаром циліндричного муцинозного чи війчастого епітелію або утворені з епітелію обох типів (рис. 1.32). У вестибулярній кісті можлива локальна плоскоклітинна метаплазія епітелію.
Мезотеліальна кіста (кіста каналу Nuck) виникає внаслідок дилатації не повністю облітерованого вагі- нального відростка очеревини. Мезотеліальна кіста звичайно розташовується у верхній половині великої статевої губи в пахвинному каналі, але може простя- гатися вздовж круглої зв’язки матки (див. рис. 1.26). Мезотеліальна кіста може поєднуватися з пахвинною
Рис. 1.30. Гістологічні компоненти бартолінової зало-
зи:
1 — піхва; 2 — багатошаровий плоский епітелій; 3 — перехідний епітелій; 4 — вивідна протока залози; 5 — му- цинозний циліндричний епітелій; 6 — ацинус; 7 — міоепі- теліальні клітини; 8 — кубоїдальний епітелій проток; 9 — гладком’язові волокна
грижеюабопотребуєдиференційної діагностикизнею.
Мезонефральна кіста, схожа на мезонефральну кісту піхви, дуже рідко може виникати в латеральних відділах вульви.
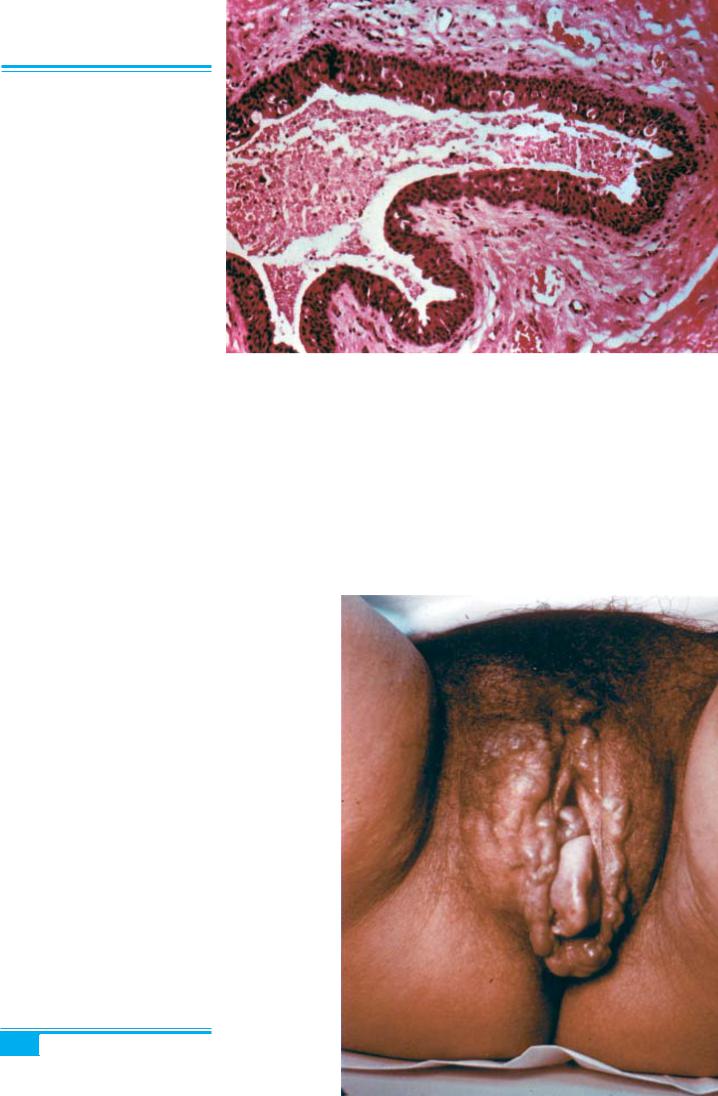
Кіста з ектопічної тканини грудної залозитеоретич-
но може виникати в будь-якому місці вздовж ембріо- нальних молочних ліній, включаючи вульву. В біль- шості випадків ектопічна тканина грудної залози ло- калізується в товщі великої статевої губи (унілате- ральноабобілатерально) іпредставленасоліднимиабо кістозними підшкірними масами, діаметр яких може досягати 8 см. Захворювання виявляється в пубертат- ному періоді, але найчастіше діагностується під час вагітності. У післяпологовому періоді може спостері- гатися регресія кісти. У жінок 50–60 років доброякісні і злоякісні пухлини можуть утворюватися з ектопічної тканини грудної залози.
Лікування полягає в ексцизії кісти.
Іншікістизектопічноїтканини. Описанокістувуль-
ви з ектопічної тканини слинної залози з компонентом респіраторного епітелію і хрящової тканини (хористо-
Рис. 1.31. Кіста бартолінової зало- зи з абсцедуванням
20
1. Вульва
Рис. 1.32. Муцинозна кіста при- сінка піхви, вистелена одним шаром циліндричного муцинсекретуючого епітелію
ма), а також кісту вульви з тканини ободової кишки (слизова оболонка з підлеглими гладкими м’язами й гангліозними клітинами).
Циркуляторні розлади
Варикоз вульви (рис. 1.33) трапляється переважно у вагітних жінок в останні місяці вагітності і має зв’я- зок із загальною хронічною венозною недостатністю. Захворювання може супроводжуватися значною кро- вовтратою при травмі вульви під час пологів. У та- ких пацієнток часто відзначається супровідний вари- коз вен нижніх кінцівок. Варикоз вульви в більшості випадківзменшуєтьсяабозникаєпісляпологів, алепри наступних вагітностях звичайно повторюється і може бути виражений більшою мірою.
Лікування полягає в призначенні препаратів, що зміцнюють судинну стінку, еластичному бинтуванні нижніх кінцівок.
Набряк вульви — рідкісне ускладнення в жінок у репродуктивному періоді, яке може бути проявом за- гального набряку (анасарки) при прееклампсії тяжко- го ступеня (рис. 1.34); клінічно вузького таза при три- валих пологах; гематоми в післяпологовому та після- операційному періодах після гінекологічних операцій; тяжкого кандидозного або алергічного вульвовагіні- ту, нерідко при цукровому діабеті.
Збільшення вульви спочатку може бути ледь вира- жене і поступово зростає. Особливо розпухають і на- пружуються малі статеві губи, які можуть набувати синювато-багрового забарвлення. Зникає чітка межа між великими і малими статевими губами (див. рис. 1.34).
Мікроскопічне дослідження: відзначається едема-
тозна трансформація м’яких тканин вульви (переваж- но сполучної тканини).
Лікуванняполягаєвкураціїосновногозахворювання.
Рис. 1.33. Варикоз вульви
Доброякісні пухлини
Гемангіома звичайно єприродженою. Різні типи ге- мангіом можуть уражати вульву. Найчастіше це капі- лярна або кавернозна гемангіома.
Клініка і діагностика. Пухлина має вигляд малень- кого м’якого червоного утворення, що підвищується над поверхнею шкіри. Діаметр його від кількох мілі- метрів до кількох сантиметрів. Кавернозна гемангіо- ма діагностується в перші місяці життя і звичайно збільшується в розмірах до 1,5–2-річного віку дитини. Можлива спонтанна інволюція. Кавернозні гемангіо- ми вульви можуть досягати великих розмірів, бути ба-
21
гаточасточковими, багрового кольору, але вбільшості випадків вони є безсимптомними. У разі травмування може виникнути кровотеча.
Гістологічне дослідження: відзначаються численні великі, нерівномірні, наповнені кров’ю простори, що розміщуються на одному шарі ендотеліальних клітин (рис. 1.35). Стінки кровоносних судин стовщені за ра- хунок надмірного росту адвентиційних клітин. Суди- ни мають тенденцію до розгалуження в підшкірному жировому шарі, підлеглій фасції та м’язах.
Лікування полягаєухірургічномувидаленні, кріокау- теризації або лазерній вапоризації пухлини. Хірургічне лікування звичайно відкладається, тому що спроба ви- далення кавернозної гемангіоми може призвести до катастрофічної крововтрати. В окремих випадках для лікуванняможебутивикористанийаргоновийлазер.
Лімфангіома — рідкісна пухлина, яка в 2/3 ви- падків локалізується у шкірі або на слизових оболон- ках. Мікроскопічне дослідження свідчить, що вона ут- воренаваріабельнимизарозмірамилімфатичнимипро- сторами (каналами), заповненими світлою рідиною з еозинофільнимзернистимосадом, якірозміщуютьсяна одному шарі ендотеліальних клітин (рис. 1.36).
Гінекологічна патологія
Рис. 1.34. Набряк вульви при пре- еклампсії
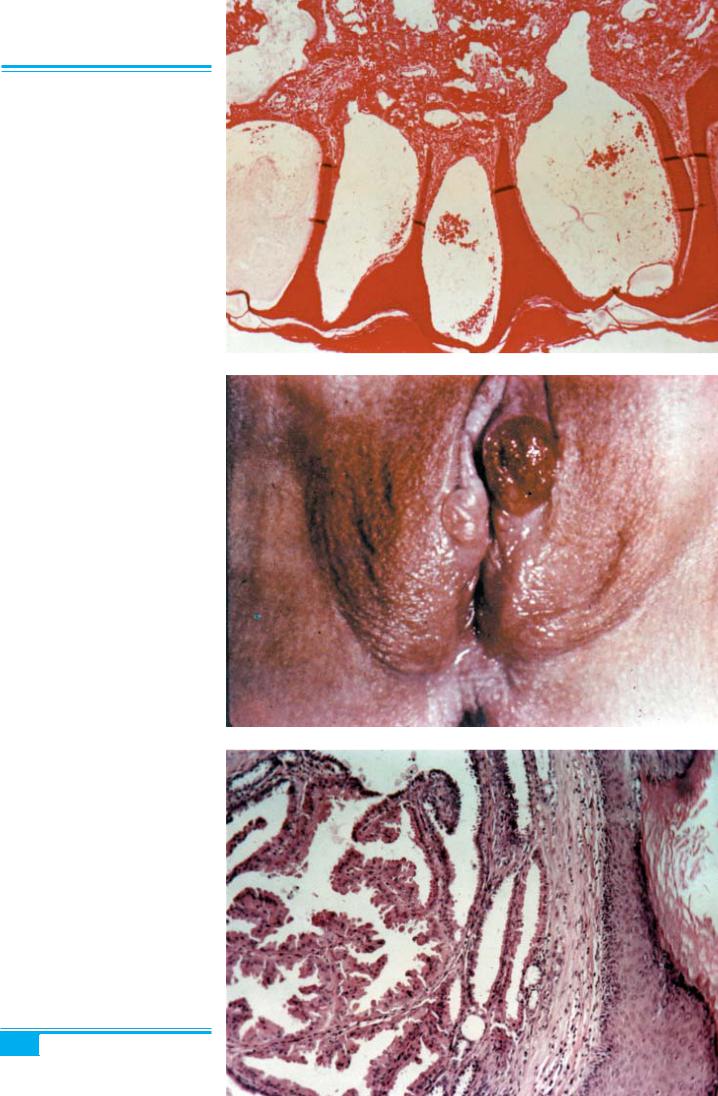
Папілярна гідраденома (hidradenoma papilliferum)
— відносно рідкісна доброякісна пухлина апокринних залоз. Виявляється в жінок у репродуктивному та пре- менопаузальному віці. Типовою локалізацією гідраде- номи є статеві губи або складка між великою і малою статевими губами (рис. 1.37). Пухлина звичайно без- симптомна, має вигляд вузлика, діаметр якого рідко перевищує 1–2 см (хоча може досягати 8 см), і розмі- щується в дермі, але може випинатися через отвір про- токи апокринної залози. Діагноз базується на даних гістологічного дослідження.
Мікроскопічне дослідження: пухлина має папіляр-
ну структуру з різною кількістю залозистих елементів, що вкриті внутрішнім шаром світлих кубоїдальних епітеліальних клітин і зовнішнім — міоепітеліальних клітин (рис. 1.38). Епітелій апокринного типу скла- дається з великих клітин, інтенсивно забарвлених у ро- жевийколір, зеозинофільною цитоплазмою(рис. 1.39). В епітеліальних клітинах можуть спостерігатися деякі атипові риси (мітози), стратифікація епітелію.
Лікуванняполягає в ексцизії пухлини.
Гранулярно-клітинна пухлина (шваннома) — доб-
роякіснапухлина, щопоходитьзоболонкипериферич-
Рис. 1.35. Кавернозна гемангіома вульви. Вистелені ендотелієм, напов- нені кров’ю канали
22
1. Вульва
Рис. 1.36. Лімфангіома вульви. Лімфатичні канали, наповнені світ- лою рідиною з еозинофільним зерни- стим осадом
Рис. 1.37. Папілярна гідраденома вульви
Рис. 1.38. Папілярна гідраденома вульви. Внутрішній шар кубоїдаль- них клітин і зовнішній шар міоепіте- ліальних клітин
23
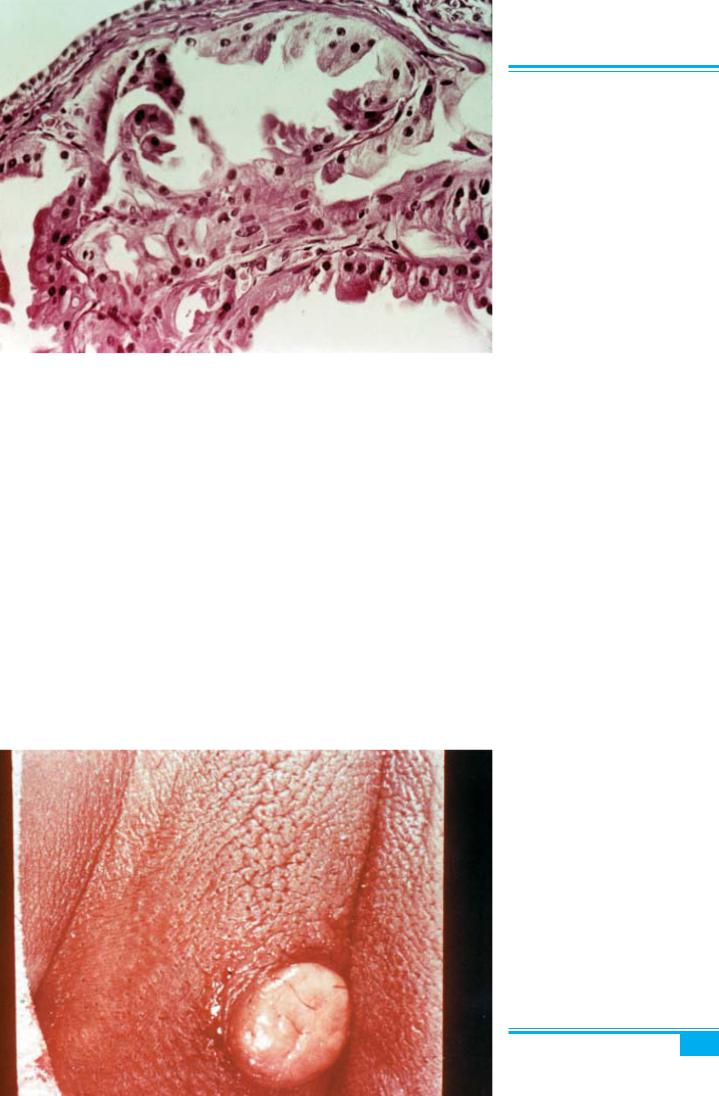
них нервів (оболонки Шванна) і може локалізуватися вділянці вульви. Пухлинавиявляється вжінокурепро- дуктивному і постменопаузальному віці і представле- на одним або групою підшкірних вузликів діаметром до 4 см, що звичайно розміщуються на великих стате- вих губах, але можуть уражати клітор або промежину
(рис. 1.40).
Мікроскопічне дослідження: пухлина складається з «гнізд» і смуг великих багатогранних клітин, цито- плазма яких виповнена численними еозинофільними гранулами (рис. 1.41). Ядра темні, розміщені централь- но, можуть бути великими або маленькими. Групи клітин відмежовані смугами колагенових волокон. Епітелій, що вкриває пухлину, може виявляти риси псевдоепітеліоматозної(псевдокарциноматозної) гіпер- плазії, що часом потребує проведення диференційної діагностики з високодиференційованим плоскоклітин- ним раком вульви.
Лікування полягає у широкій ексцизії пухлини (на 2 см від межі нормальної шкіри).
Фіброма і ліпофіброма — доброякісні пухлини, які можуть варіювати за розмірами. Фіброма вульви, або фіброепітеліальний поліп, звичайно має ніжку, білува- тий або сіруватий колір, м’яка на дотик. Утворена
Гінекологічна патологія
Рис. 1.39. Папілярна гідраденома вульви. Епітелій апокринного типу
фіброзноютканиною, вкритоюзморщенимепідермісом
(рис. 1.42).
Мікроскопічне дослідження: виявляються пакети фіброцитів, нерідко разом із ліпоцитами. В деяких ви- падкахміжфібрознимиволокнамирозміщуєтьсяжиро- ва тканина, яка може переважати над фіброзним ком- понентом(ліпофіброма).
Лікування хірургічне.
Плоскоклітинна папілома (акрохордон) — м’яка,
поліпоподібна пухлина, що частіше локалізується на верхньо-внутрішній поверхні стегна, латеральній ча- стині великих статевих губ або в ділянці лобка.
Гістологічне дослідження: пухлина вкрита зрілим багатошаровим плоским епітелієм з ознаками гіперке- ратозу, під яким розміщується слабо виражена, трохи едематозна фіброзна строма, яка може містити судини і жир (рис. 1.43).
Лікування за відсутності симптомів (подразнення, вторинне запалення) звичайно не потребує.
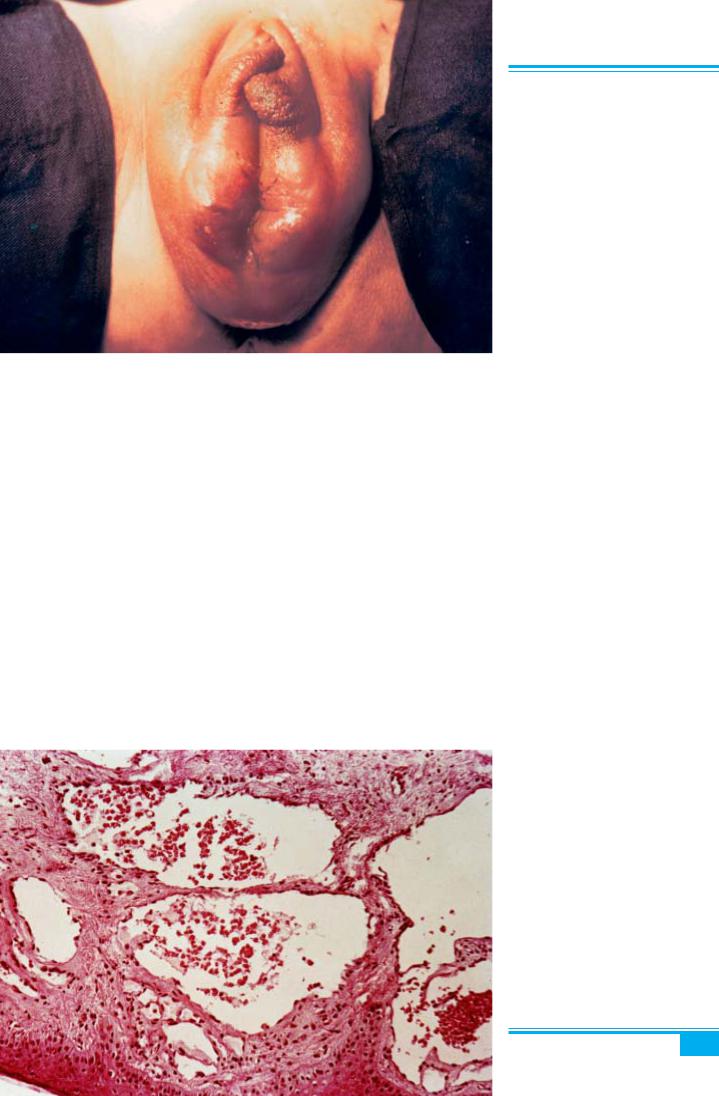
Карункула сечівника (уретри) — виникає в жінок у постменопаузі внаслідок пролапсу слизової оболон- ки уретри з подальшим запаленням (ектропіон задньої стінки сечівника). Розвивається вторинно на фоні ат-
Рис. 1.40. Гранулярно-клітинна пухлина вульви (шваннома)
24
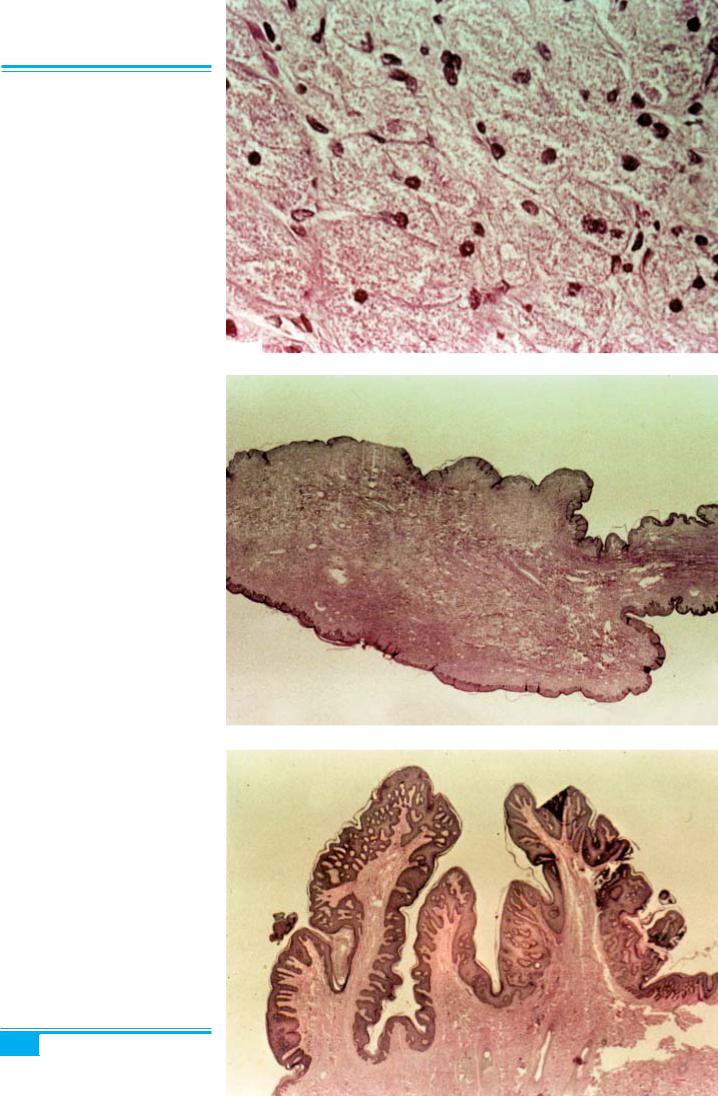
1. Вульва
Рис. 1.41. Гранулярно-клітинна пухлина вульви (шваннома). «Гнізда» і смуги великих багатогранних клітин з еозинофільними гранулами
Рис. 1.42. Фіброма вульви (фібро- епітеліальний поліп)
Рис. 1.43. Плоскоклітинна папіло- ма вульви. Зрілий багатошаровий плоский епітелій і фіброзна строма
25

рофії вульвовагінальної тканини. Зовнішній отвір се- чівника набуває червоного забарвлення, його діаметр збільшується від кількох міліметрів до 1 см. У більшості випадків є безсимптомною, але може спри- чиняти постменопаузальні кровотечі («мазанину»).
Мікроскопічне дослідження: карункула вкрита ба-
гатошаровим плоским або перехідним епітелієм. Ви- являються втрата сполучної тканини, численні розши- рені капіляри і запальні клітини (рис. 1.44).
Лікування за відсутності симптомів не потребуєть- ся. За необхідності призначають системну або місцеву замісну естрогенну терапію (естрогенний крем тощо). При неефективності замісної естрогенної терапії мож- лива локальна ексцизія карункули або кріокаутериза- ція.
Клітинна ангіофіброма — рідкісна пухлина, що складається з фібробластів і товстостінних гіалізова- них судин, коротких клубків ніжних колагенових во- локон і поодиноких частинок зрілого жиру. Більшість цих пухлин виявляє мітотичну активність (понад 11 мітозів у 10 полях зору). Стромальні клітини є імуно- реактивними до віментину і в деяких випадках до CD34, але негативні до актину, десміну й епітеліаль- ного мембранного антигену.
Диференційний діагноз проводять з ангіоміофібро- бластомою, веретеноклітинною ліпомою, фібромою, периневромою, лейоміомою.
Лікування хірургічне.
Агресивна ангіоміксома таза і м’яких тканин про-
межини — понад 90 % цих пухлин виявляється у жінок переважно в репродуктивному віці (середній вік 32 роки, від 11 до 70 років).
Клініка і діагностика. Пухлина спочатку може на- гадувати кісту бартолінової залози або грижу. Лока- лізація її різноманітна: вульва, промежина, піхва, пах- вина, сідниці, ішіоректальний, ретроперитонеальний простір. Пухлина об’ємна, гумоподібна, часто більш розповсюдженаіглибока, ніжуявляєтьсяпригінеколо- гічному обстеженні. Ангіоміксома не має капсули, і ін- фільтрат, який оточує м’які тканини, часто розповсю- джується на жирову тканину, скелетні м’язи та нерви. На розрізі пухлина має блискучий, желатиноподібний
Гінекологічна патологія
Рис. 1.44. Карункула сечівника (уретри). Ульцерація поверхневого епітелію, телеангіектазії і виразна лімфоцитарна та плазмоцитарна інфільтрація
вигляд, відносно гомогенну структуру, хоча інколи трапляються кісти й осередки крововиливів.
Мікроскопічне дослідження: виявляються пооди-
нокі маленькі веретеноподібні та зіркоподібні клітини, відокремлені від строми. Строма містить щільну сітку ніжних колагенових волокон і численні тонко- та тов- стостінні судини різного діаметра. Часто виявляється також периваскулярний колагеновий конденсат. Ядра веретеноподібних і зіркоподібних клітин маленькі, уні- формні, здрібниминевиразнимиядерцями. Інколитрап- ляються багатоядерні клітини. Мітози не спостеріга- ються. У стромі — екстравазати еритроцитів і стовп- часті клітини. При ультраструктурному дослідженні виявляється, що веретеноподібні клітини зазнали фібробластного, міофібробластного абообохтипівди- ференціації.
Імуногістохімічне дослідження: пухлинні клітини звичайноєімунореактивнимидовіментину, гладком’я- зового актину, м’язового специфічного актину, естро- генних і прогестеронових рецепторів, інколи — до дес- міну і зрідка — до CD34.
Лікування хірургічне. Рецидиви можливі через не- радикально проведену операцію.
Ангіоміофібробластома виникає в репродуктивно-
му і постменопаузальному періоді, її діаметр може до- сягати 12 см, хоча звичайно не перевищує 5 см.
Мікроскопічне дослідження: чітко обмежена пухли-
назхарактернимигіперцелюлярними ігіпоцелюлярни- ми едематозними зонами, численними маленькими та середніми тонкостінними деревоподібними судинами (переважно капілярами). Веретеноподібні, овальні, плазмоцитоїдні й епітеліоїдні клітини з еозинофільною цитоплазмою, розділені смужками колагену, накопи- чуються навколо кровоносних судин, інколи утворю- ють щільні групи або розсіюються в гіпоцелюлярних зонах. Часто трапляються поодинокі лімфоцити та стовпчасті клітини. Ядра клітин звичайно невиразні, але в 40 % випадків можуть бути розширені й гіпер- хроматичні. Рідко трапляються двоядерні та багато- ядерні клітини. Мітози майже не спостерігаються.
Імуногістохімічне дослідження: пухлина є імуно-
реактивною до віментину і десміну, інколи до актину і CD34, але імунонегативною до цитокератину і S-100.
26

1. Вульва
Диференційний діагноз проводять з агресивною ан- |
плоскоклітинної гіперплазії з інтраепітеліальною нео- |
гіоміксомою, ангіофібромою. На відміну від ангіомі- |
плазією вульви діагностується інтраепітеліальна нео- |
ксоми, ангіоміофібробластома має чіткі межі, містить |
плазія вульви. Якщо плоскоклітинна гіперплазія існує |
більше клітинної маси і судин, які звичайно не мають |
разомзіншимидерматозами, визначаютьспецифічний |
товстих стінок. Ангіофіброма характеризується наяв- |
діагноз хвороби шкіри. |
ністю численних судин з гіалінізованою стінкою і |
|
відсутністю периваскулярних епітеліоїдних клітин. |
Склерозний лишай вульви (стара назва «крауроз |
До інших рідкісних мезенхімальних пухлин вульви |
вульви») — захворювання вульви, яке характеризуєть- |
належать лейоміома, рабдоміома, ліпома, нейрофібро- |
ся стоншенням епітелію з втратою підшкірних придат- |
ма, парагангліома тощо. |
кових структур, гіалінізацією поверхневого шару дер- |
|
ми та лімфоцитарною інфільтрацією під зоною дер- |
|
мальної гіалінізації. |
Непухлинні епітеліальні |
Етіологія і патогенез. Причина захворювання зали- |
захворювання |
шаєтьсянез’ясованою. Вважають, щопевнурольуроз- |
виткусклерозноголишаюможутьвідіграватигенетичні, |
|
|
ендокринні й автоімунні фактори. У деяких пацієнток |
Клінічнаінтерпретаціянепухлинних(ненеопластич- |
виявляють автоантитіла й автоімунні захворювання |
них) епітеліальних захворювань вульви зазнала дра- |
іншихлокалізацій. Ухворихвідзначаютьсянизькісиро- |
матичних змін протягом ХХ ст. Раніше, переважно за |
ватковірівнідегідротестостерону, вільноготестостеро- |
клінічними даними, їх вважали «дистрофією вульви». |
нуйандростендіону, атакожвиразнийклінічний ефект |
Термін «лейкоплакія» вперше було запропоновано |
відлокальногозастосуваннятестостерону. |
Hulke (1869) відносно уражень ротової порожнини і |
Частота виникнення становить 30–40 % усіх не- |
Weir (1875) щодо захворювань вульви. Пізніше |
неопластичних епітеліальних захворювань вульви. |
Hallopeau (1887) описав “lichen planus atrophicus”, що |
Може зустрічатися в будь-якому віці, навіть у дитячо- |
сьогодні відповідає поняттю «склерозний лишай». |
му, але найчастіше уражує жінок після менопаузи. |
Термін «крауроз вульви» був вперше визначений |
Клініка і діагностика. Склерозний лишай (рис. |
Breiski (1885). У 1909–1929 рр. крауроз і лейкоплакію |
1.45) має вигляд пергаментоподібних білуватих враз- |
вульви описували як передракові захворювання. У |
ливих «плям», що часто супроводжуються свербінням. |
1961 р. ці захворювання об’єднали під назвою «дист- |
Може уражати будь-яку частину вульви: малі та ве- |
рофія вульви». З 1976 р. Міжнародним товариством з |
ликі статеві губи, клітор, задню спайку і промежину. |
вивчення хвороб вульви було рекомендовано не вжи- |
Наявність судинних телеангіектазій і включень мела- |
вати термінів «лейкоплакія», «крауроз», «нейродерма- |
ніну може призводити до появи червонуватих і корич- |
тит», «лейкоплакічний вульвіт», «лейкератоз», «гіпер- |
нюватих «клаптиків». Майже в 90 % випадків уражен- |
пластичний вульвіт», “lichen sclerosus et atrophicus”, |
|
«гіперпластична дистрофія вульви». |
|
Класифікація. Згідно з новою класифікацією, прий- |
|
нятою Міжнародним товариством гінекологічних па- |
|
тологів і узгодженою із Всесвітньою організацією охо- |
|
рони здоров’я (ВООЗ) у 1987 р., непухлинні епітелі- |
|
альні захворювання вульви розподіляють на три гру- |
|
пи: склерозний лишай(lichen sclerosus), плоскоклітин- |
|
на гіперплазія, інші дерматози. |
|
Ці захворювання звичайно не мають атипових змін |
|
і в цьому випадку не вважаються передраковими. По- |
|
ява атипових неопластичних клітин у цих ураженнях |
|
переводить їх до категорії пухлинних і відповідно кла- |
|
сифікується. Проте деякі автори відзначають слабкий |
|
премалігнізуючий потенціал плоскоклітинної гіпер- |
|
плазії та склерозного лишаю (ризик розвитку плоско- |
|
клітинного раку вульви 4,5 % через 4 роки) і пропону- |
|
ють об’єднати ці захворювання разом з інтраепітелі- |
|
альною неоплазією вульви в групу так званихатипій |
|
вульви. |
|
У разі змішаних уражень (наприклад, склерозний |
|
лишай разом із плоскоклітинною гіперплазією) в діаг- |
|
нозі згадуються обидва захворювання. При поєднанні |
|
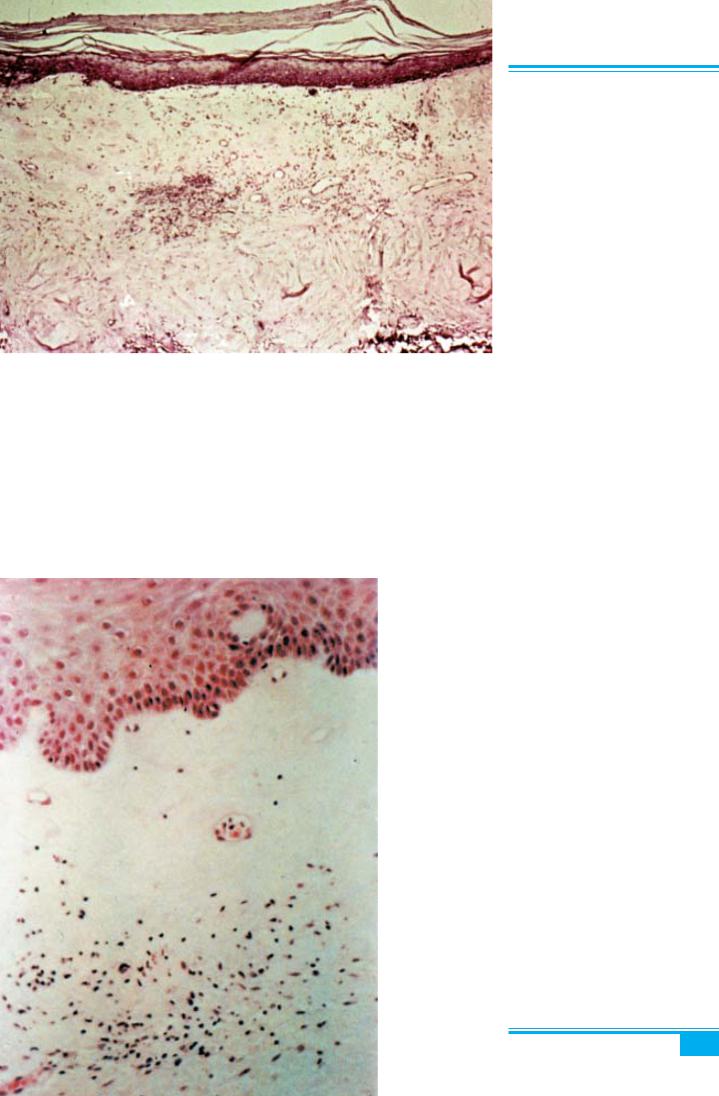
Рис. 1.45. Склерозний лишай вуль-
ви (lichen sclerosus). Пергаменто-
подібні плями на шкірі
27
Гінекологічна патологія
|
Рис. 1.46. Склерозний лишай вуль- |
|
ви (lichen sclerosus). Гіперкератоз, ат- |
|
рофія епітелію, підепітеліальна едема- |
|
тозна гомогенна колагенова зона |
ня є мультицентричним, у 80 % — білатеральним і си- |
еластичних волокон, які звичайно оточені кільцем із |
метричним. При тривалому перебігу захворювання |
лімфоцитів і декількох плазматичних клітин. Можуть |
уражена шкіра стоншується, вкривається зморшками |
спостерігатися локальна псоріазиформна гіперплазія |
і нагадує «цигарковий папір». Спостерігаються атро- |
епітелію (рис. 1.47), спонгіоз, субепітеліальні тріщини, |
фія малих статевих губ, клітора, звуження входу в |
набряк сосочків дерми й еозинофілія. |
піхву. Ускладненнями, особливо у дітей, можуть бути |
Диференційний діагнозпроводять зплоским лишаєм |
тріщини заднього проходу, періанальні та генітальні |
(немає епітеліальних «сосочків»), хронічними запаль- |
виразки. |
нимизмінами, фізіологічною атрофією. Призапальних |
Гістопатологічне дослідження: патогномонічною |
змінах відсутня атрофія епітелію, при віковій інво- |
мікроскопічною рисою склерозного лишаю є підепіте- |
люції не спостерігаються гіперкератоз і стромальний |
ліальна гомогенна едематозна колагенова зона у спо- |
гіаліноз. |
лученні з атрофією епітелію й гіперкератозом (рис. |
Лікування склерозного лишаю за відсутності ати- |
1.46). У цій зоні спостерігається втрата або відсутність |
пових змін (за даними біопсії) полягає у місцевому за- |
|
стосуванні кортикостероїдів і тестостерону; кріокау- |
|
теризації або хірургічній ексцизії. |
|
Прогноз. Склерозний лишайможеспонтанно регре- |
|
сувати в пубертатному або післяпологовому періоді. |
|
Плоскоклітинна гіперплазія вульви (стара назва |
|
«гіперпластична дистрофія», «лейкоплакія вульви») є |
|
відносно частим ускладненням у жінок віком 30–60 |
|
років. |
|
Етіологія і патогенез плоскоклітинної гіперплазії |
|
можуть бути подібними до таких при склерозному ли- |
|
шаї; можлива неспецифічна реакція вульви на різні |
|
подразники. |
|
Клініка і діагностика. Плоскоклітинна гіперплазія |
|
має вигляд білувато-сіруватих, червоних, бронзуватих |
|
або яскраво-рожевих плям з потовщенням шкіри вуль- |
|
ви або без, які спричинюють свербіння. |
|
Мікроскопічне дослідження: виявляються неспе- |
|
цифічні зміни шкіри вульви з різним ступенем аканто- |
|
зу і гіперкератозу або паракератозу (рис. 1.48). Стов- |
Рис. 1.47. Склерозний лишай вуль-
ви (lichen sclerosus). Локальна гіпер-
плазія епітелію
28
