
Руководство-2003
.pdf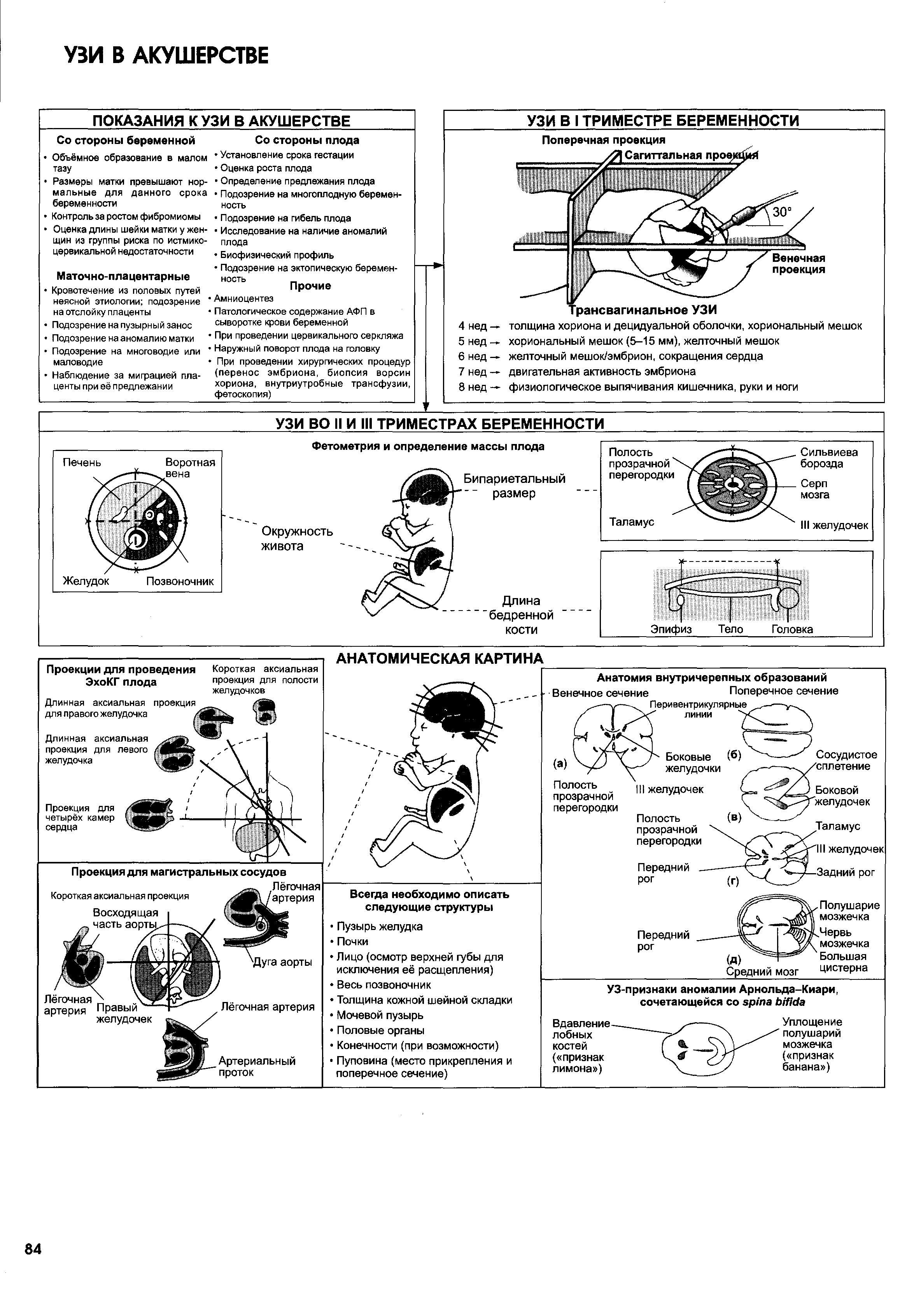
собных привести к заболеванию или смерти плода, но |
• Биофизический профиль позволяет оценить состояние плода с |
||
потенциально |
предотвратимых, |
особенно |
помощью специально разработанной шкалы. |
обусловленных |
маточно-плацентарной |
• Оригинальная шкала оценки биофизического профиля была |
|
недостаточностью. |
|
|
основана на пяти признаках: НСТ, движения плода, выслуши- |
• Применение методов антенатальной диагностики |
вание сердечных тонов плода, объём амниотической жидкости |
||
основывается на следующих соображениях: |
|
и дыхательные движения плода. Если конкретный признак при- |
|
-Беременность может осложниться прогрессирующей сутствует или нормален, его оценивают в 2 балла; если признак асфиксией плода, которая способна привести к смерти отсутствует или есть какие-либо отклонения от нормы, его оцеплода или выраженному нарушению его развития. нивают в 0 баллов. Наиболее важный показатель из вышепере-
-Антенатальное тестирование позволяет достаточно численных — объём амниотической жидкости. С недавнего точно дифференцировать наличие или отсутствие времени биофизический профиль стали оценивать без НСТ.
асфиксии у плода. |
|
|
|
|
• Тактика ведения, рекомендованная на основании оригиналь- |
||||||
— Выявление асфиксии на ранних стадиях позволяет |
ной шкалы оценки биофизического профиля: |
|
|||||||||
провести мероприятия, уменьшающие вероятность |
— 8—10 баллов — состояние плода удовлетворительное. В ка- |
||||||||||
неблагоприятного перинатального исхода. |
|
ких-либо мероприятиях необходимости нет. |
|
|
|||||||
15% случаев детского церебрального паралича обус- |
— 6 баллов — предполагаемая асфиксия. Необходимо оценить |
||||||||||
ловлено асфиксией в родах. |
|
|
|
биофизический профиль повторно в течение 4—6 ч. При нали- |
|||||||
Примечание: результаты всех антенатальных тестов |
чии маловодия рассмотреть необходимость родоразрешения. |
||||||||||
плода необходимо интерпретировать с учётом срока |
— 4 балла — предполагаемая асфиксия. На сроке 36 нед и бо- |
||||||||||
гестации, наличия или отсутствия врождённых |
лее или при получении подтверждения зрелости лёгких плода |
||||||||||
аномалий и сопутствующих клинических факторов |
показано родоразрешение. На сроке менее 36 нед необходимо |
||||||||||
риска. |
|
|
|
|
|
повторить исследование в течение 4—6 ч; при получении |
|||||
АНТЕНАТАЛЬНАЯ |
|
ДИАГНОСТИКА |
подтверждения |
зрелости |
лёгких |
плода |
показано |
||||
СОСТОЯНИЯ ПЛОДА |
|
|
|
|
родоразрешение. Если биофизический профиль постоянно |
||||||
Нестрессовый тест |
|
|
|
|
составляет 4 балла и менее, необходимо родоразрешение. |
||||||
• Нестрессовый тест (НСТ) позволяет оценить |
— 0—2 балла — высокая вероятность асфиксии. Следует рас- |
||||||||||
изменения сердечного ритма плода и отражает зрелость |
смотреть возможность немедленного родоразрешения. |
|
|||||||||
вегетативной |
нервной |
системы |
плода. |
НСТ |
Виброакустичесая стимуляция |
|
|
|
|||
неинвазивен, прост в исполнении, доступен и |
• Позволяет оценить реакцию ЧСС плода на виброакустические |
||||||||||
недорогостоящ. Интерпретация в значительной степени |
стимулы. Появление |
акцелерации при |
проведении НСТ |
||||||||
субъективна. |
|
|
|
|
|
(увеличение ЧСС >15 в минуту в течение >15 с) расценивают |
|||||
• Можно ли считать реактивный НСТ хорошим |
как положительный результат. |
|
|
|
|||||||
прогностическим признаком? |
|
|
|
Контрактильный стрессовый тест |
|
|
|||||
— Под термином «реактивный НСТ» понимают |
• Оценивает реакцию сердечного ритма плода на искусственно |
||||||||||
результат НСТ, при котором ЧСС в покое (120—160 в |
индуцированные сокращения матки. Для интерпретации ре- |
||||||||||
минуту) и вариабельность ЧСС нормальны, а в течение |
зультатов теста необходимо наличие хотя бы трёх сокращений |
||||||||||
20 мин зарегистрировано по меньшей мере два эпизода |
матки, регистрируемых в течение 10 мин. |
|
|
||||||||
увеличения ЧСС (акцелерации), каждый из которых |
• Отрицательный стрессовый тест (отсутствие децелерации сер- |
||||||||||
длится более 15 с и характеризуется ускорением ЧСС |
дечного ритма при сокращениях матки) — признак, свидетель- |
||||||||||
более чем на 15 в минуту по сравнению с базальным |
ствующий об удовлетворительном состоянии плода. |
|
|||||||||
ритмом. Было показано, что при еженедельном |
• Положительный стрессовый тест (выраженные вариабельные |
||||||||||
выявлении реактивного НСТ после 32-й недели |
или поздние децелерации более чем при 50% сокращений |
||||||||||
перинатальная смертность ниже. Таким образом, |
матки) приводит к неблагоприятным перинатальным исходам в |
||||||||||
выявление реактивного НСТ можно считать хорошим |
35—40% случаев. Частота ложноположительных результатов |
||||||||||
прогностическим признаком. |
|
|
|
превышает 50%. |
|
|
|
|
|
||
• Можно ли считать ареактивный НСТ не вполне |
• При неопределённых результатах стрессового теста следует |
||||||||||
благоприятным прогностическим признаком? |
|
повторить его в течение 24—72 ч. Повторный тест отрицателен |
|||||||||
— При интерпретации ареактивного НСТ следует |
более чем в 80% случаев. |
|
|
|
|||||||
учитывать срок гестации: на сроке 28 нед реактивный |
График двигательной активности плода |
|
|
||||||||
НСТ выявляют в 65% случаев, на сроке 32 нед — в 95%. |
• Беременная практически безошибочно ощущает движения |
||||||||||
Как только при данной беременности был |
плода. |
|
|
|
|
|
|||||
зарегистрирован реактивный НСТ, он должен |
• Двигательная активность плода уменьшается при увеличении |
||||||||||
оставаться таковым вплоть до родоразрешения. |
срока гестации, развитии маловодия, курении и терапии |
||||||||||
Ареактивный НСТ, выявленный на доношенных сроках, |
бетаметазоном. |
|
|
|
|
|
|||||
только в 20% случаев связан с неблагоприятным |
• Для построения графика двигательной активности плода или |
||||||||||
перинатальным исходом. Значение ареактивного НСТ |
подсчитывают «толчки» плода в течение 1 ч, или определяют |
||||||||||
зависит от клинической «конечной точки» (конечного |
время, за которое плод сделает 10 «толчков». Подсчёт необхо- |
||||||||||
исхода). Если в качестве «конечной точки» выступает |
димо проводить по меньшей мере дважды в день. |
|
|||||||||
рождение ребёнка с оценкой по шкале Апгар на 5-й |
• Наблюдение за графиком двигательной активности плода у |
||||||||||
минуте жизни менее 7 баллов, ареактивный НСТ, |
беременныхможетснизитьперинатальнуюсмертностьв4 раза. |
||||||||||
зарегистрированный на доношенных сроках, обладает |
Допплерография |
|
|
|
|
|
|||||
чувствительностью |
57%, |
|
положительной |
• Диаметр пупочной |
артерии, измеренный при допплерогра- |
||||||
прогностической ценностью 13% и отрицательной |
фии, отражает сопротивление току крови в плаценте. |
|
|||||||||
прогностической |
ценностью |
98% |
(допустимое |
• Отсутствие диастолического кровотока или обратный |
|||||||
отклонение 4%). Если в качестве «конечной точки» |
диастолический ток крови сопряжён с неблагоприятным |
||||||||||
выступает постоянное повреждение головного мозга, |
перинатальным исходом, однако в настоящее время всё ещё |
||||||||||
тогда ареактивный НСТ на доношенных сроках в 99,8% |
неясно, каким образом можно использовать эти данные в |
||||||||||
ложноположителен. |
|
|
|
|
клинической практике. |
|
|
|
|
||
Биофизически профиль |
|
|
|
|
|
|
|
|
|
|
|

правильного определения срока беременности, так как |
новорождённых имеют массу тела более 4000 г и 0,5% — более |
||||||||||||
масса тела при рождении определяется как сроком |
4500 г. |
|
|
|
|
|
|||||||
гестации, так и скоростью роста плода. |
|
|
|
• Факторы риска. Хотя развитие макросомии плода связано с |
|||||||||
ЗАДЕРЖКА |
ВНУТРИУТРОБНОГО |
РАЗВИТИЯ |
множеством факторов, у большинства женщин, имеющих |
||||||||||
ПЛОДА |
|
|
|
|
|
|
|
факторы риска, рождаются дети с нормальной массой тела. |
|||||
• Определение. О задержке внутриутробного развития |
— Сахарный диабет у беременной (35—40% всех |
||||||||||||
(ЗВУР) говорят в том случае, если плод не сумел |
новорождённых с макросомией) — наиболее часто |
||||||||||||
полностью реализовать возможности своего роста. |
|
|
наблюдаемый фактор риска. |
|
|
|
|
||||||
Распространённость: ЗВУР диагностируют в 4—8% |
— Переношенная беременность (10—20%) — второй по |
||||||||||||
случаев. |
|
|
|
|
|
|
|
частоте фактор риска. При родах на 42-й неделе беременности |
|||||
Классификация. ЗВУР подразделяют на симметричную |
(и позже) масса новорождённого превышает 4500 г в 2,5% |
||||||||||||
(при которой плод пропорционально небольшого размера, |
случаев. |
|
|
|
|
|
|||||||
что позволяет предполагать долговременное воздействие |
— Ожирение у матери (10—20%), которое диагностируют при |
||||||||||||
на него |
неблагоприятных |
факторов) и |
асимметричную |
массе тела женщины до беременности свыше 90 кг, также |
|||||||||
(при которой головка плода относительно больше тела, |
предрасполагает к развитию макросомии плода. Кроме того, |
||||||||||||
что позволяет предполагать кратковременное воздействие |
клиническое и ультразвуковое определение массы плода у |
||||||||||||
неблагоприятных факторов с «щажением» головного |
женщин с ожирением затруднено. |
|
|
||||||||||
мозга) формы. Тем не менее, это разделение с |
— Другие факторы риска включают большое количество родов |
||||||||||||
клинической точки зрения не имеет большого значения. |
в анамнезе, рождение в прошлом новорождённого с мак- |
||||||||||||
• Причины. ЗВУР — конечный результат различных |
росомией, высокий рост беременной, возраст беременной |
||||||||||||
патологических состояний плода, беременной, плаценты. |
больше 35 лет, синдром Бекуита—Видемана (гиперплазию |
||||||||||||
Необходимо попытаться выявить причину ЗВУР ешё до |
островковых клеток поджелудочной железы). |
|
|
||||||||||
разрешения родов путём проведения консультаций (в т.ч. |
• Диагностика. Клинические методы оценки, основанные на |
||||||||||||
неонатолога), наблюдения за ростом плода и |
приёмах Леопольда или измерении высоты стояния дна матки, |
||||||||||||
исследования его основных анатомических структур с |
зачастую ненадёжны. Для оценки массы плода обычно |
||||||||||||
помощью УЗИ. Зачастую причина легко выявляется. |
|
используют УЗИ (см. главу 39). Доступные в настоящее время |
|||||||||||
• Факторы риска. К развитию ЗВУР предрасполагают |
ультразвуковые методики позволяют определить массу плода с |
||||||||||||
многочисленные состояния, развившиеся как до |
точностью ±15—20%. |
|
|
|
|
||||||||
беременности, так и во время неё. |
|
|
|
Профилактика. Тщательный контроль проявлений сахарного |
|||||||||
• Диагностика. Диагностика ЗВУР по данным |
диабета в течение беременности уменьшает частоту макросо- |
||||||||||||
клинического обследования не вполне надёжна, однако |
мии плода. Женщинам с ожирением необходимо порекомен- |
||||||||||||
выявление высоты стояния дна матки, достоверно меньше |
довать снизить массу тела до зачатия. При первой беременно- |
||||||||||||
ожидаемой (на 3—4 см) для данного срока беременности, |
сти таким пациенткам советуют избегать большой прибавки |
||||||||||||
может навести на мысль о ЗВУР. Диагноз подтверждают |
массы тела; в этом отношении может быть эффективным на- |
||||||||||||
путём измерения размеров плода с помощью УЗИ. |
|
|
правление к диетологу. |
|
|
|
|
||||||
• Патогенез. ЗВУР наиболее часто возникает при |
Тактика ведения. |
|
|
|
|
||||||||
нарушениях фетоплацентарного кровообращения. |
|
|
— Беременным с высоким риском макросомии плода и тем |
||||||||||
• Профилактика: у беременных из группы высокого |
женщинам, у которых уже выявлен плод с высокой для данного |
||||||||||||
риска для предупреждения ЗВУР применяли постельный |
срока гестации массой тела, необходимо проведение серии |
||||||||||||
режим и аце-тилсалициловую кислоту в малых дозах, |
повторных УЗИ для динамической оценки роста плода. |
|
|||||||||||
однако подобное лечение не было эффективным во всех |
— Так как при макросомии плода повышена частота родовых |
||||||||||||
случаях. |
|
|
|
|
|
|
|
травм и кесарева сечения, во многих случаях рекомендуют |
|||||
• Тактика ведения. Основные принципы ведения |
раннее родовозбуждение с целью увеличения вероятности |
||||||||||||
включают: |
|
|
|
|
|
|
родов через естественные родовые пути. Тем не менее, ро- |
||||||
— выявление беременных с высоким риском ЗВУР; |
|
довозбуждение при «угрожающей макросомии» не уменьшает |
|||||||||||
— раннюю дородовую диагностику; |
|
|
|
частоту кесаревых сечений. Поэтому этот подход в целом не |
|||||||||
— определение этиологии; |
|
|
|
|
рекомендован. |
|
|
|
|
|
|||
— регулярную (обычно дважды в неделю) оценку |
— Плановое кесарево сечение следует предлагать женщинам с |
||||||||||||
состояния плода с помощью различных тестов; |
|
|
сахарным диабетом при массе плода более 4500 г, а также бе- |
||||||||||
— выбор оптимального времени родоразрешения. |
|
|
ременным без сахарного диабета и массой плода более 5000 г. |
||||||||||
• Осложнения. Новорождённые с наличием ЗВУР имеют |
• Родоразрешение через естественные родовые пути при |
||||||||||||
более высокие показатели перинатальной заболеваемости |
макросомии плода должно происходить под строгим на- |
||||||||||||
и смертности при любом сроке гестации, но прогноз у них |
блюдением, с возможностью немедленного анестезиологи- |
||||||||||||
лучше, чем у новорождённых с такой же массой тела, но |
ческого пособия и наличием ряядом бригады неонатологов- |
||||||||||||
рождённых на более раннем сроке. Неонатальная |
реаниматологов. В этой ситуации желательно избегать |
||||||||||||
патология (синдром аспирации ме-кония, гипогликемия, |
применения |
щипцов |
и |
вакуум-экстракции |
плода. |
||||||||
полицитемия, лёгочное кровотечение) возникает у 50% |
Перинатальная заболеваемость и смертность. При |
||||||||||||
новорождённых со ЗВУР. Долгосрочными наблюдениями |
макросомии повышен риск внутриутробной и неонатальной |
||||||||||||
было продемонстрировано 2-кратное увеличение частоты |
смерти, родовой травмы, особенно дистоции плечиков и по- |
||||||||||||
церебральной дисфункции (от незначительных наруше- |
вреждения плечевого сплетения. Другие неона-тальные |
||||||||||||
ний способности к обучению до детского церебрального |
осложнения |
включают |
|
гипогликемию, |
полицитемию, |
||||||||
паралича) у новорождённых со ЗВУР, рождённых в срок; |
гипокальциемию и желтуху. |
|
|
|
|
||||||||
если ребёнок был рождён преждевременно, эти |
Материнская смертность. Увеличение материнской смертнос- |
||||||||||||
показатели ещё выше. |
|
|
|
|
|
ти при родах крупным плодом в основном обусловлено более |
|||||||
МАКРОСОМИЯ ПЛОДА |
|
|
|
|
высокой частотой кесарева сечения. Другие осложнения у |
||||||||
• Определение. Макросомию плода диагностируют, если |
матери включают послеродовое кровотечение, травму про- |
||||||||||||
абсолютная масса тела новорождённого превышает 4000 г межности и послеродовую инфекцию. |
|
|
|||||||||||
(или, |
по |
другим |
источникам, |
4500 |
г). |
• |
|
|
|
|
|
|
|
Распространённость. |
В |
Тульской |
области |
4% |
|
|
|
|
|
|
|||
Медицинская помощь при развитии гипертензии, вызванной беременностью, различных степеней тяжести
Гипертензия, вызванная беременностью, без значительной Протеинурии
(М КБ-10 – 0.13)
Вызванная беременностью гипертензия, без дополнительных уточнений. Легкая презклампсия [нефропатия легкой степени] Критерии степени тяжести
Артериальное давление выше или равное 140/90 мм рт.ст., но менее 160/110 мм рт.ст., измеренное через 6 часов отдыха. Или повышение систолического давления более, чем на 30 мм рт.ст., а диастолического более, чем на 15 мм рт.ст. от исходного (исходным считается давление измеренное до 16 недель гестации). Нет отеков лица и рук, суточная протеинурия менее 0,3 г.
Дневной стационар (при сроке беременности 36 нед и более: Алгоритм ведения включает следующие действия:
1.При выявлении ГВБ выдать официальное освобождение от работы.
2.Провести обучение пациентки самостоятельному мониторингу основных признаков развития ГВБ: АД, отеков, белка в моче, числа шевелений плода, суточного диуреза.
3.Убедиться (протестировать), что пациентка немедленно обратится в круглосуточный стационар при развитии следующих жалоб: головная боль, расстройства зрения, боли в правом подреберье, внезапное появление отеков на лице или руках, снижение активности плода
(уменьшение шевелений), и у нее есть транспортная возможность экстренно добраться до
стационара.
Провести первичное лабораторное обследование: общий анализ мочи, определить суточную протеинурию, клиренс креатинина, креатинин плазмы, гемоглобин, гематокрит, число тромбоцитов, провести функциональные пробы печени, тест на отсутствие стресса плода (КТГ, допплерометрия).
Дальнейшее наблюдение и ведение включает:
Охранительный режим:
° с ограничением физического и психического напряжения; ° положение на левом боку при отдыхе, минимум по 1 часу 3 раза в день;
° корригирующая гимнастика (в течение 2 часов в день) с чередованием положений: ° на правом и левом боку, ° коленно-локтевого
° и положения на спине с приподнятым тазовым отделом.
Рациональное питание: пища с повышенным содержанием белковых продуктов, без ограничения соли и воды, не вызывающая жажду.
Комплекс витаминов для беременной, препараты железа. Минимум
медикаментозного лечения! Не назначаются диуретики, гипотензивные препараты или седативные препараты.
Ежедневно:
измеряется АД, определяется белок в моче, при его наличии определяется суточное содержание (суточная протеинурия), проводится подсчет тромбоцитов.
проводится мониторинг плода: развитие плода определяется (косвенно) измерением высоты стояния дна матки и окружности живота, подсчетом числа шевелений, частоты сердцебиений, проводится оценка объема амниотических вод и биофизический профиль при наличии возможности.
проводится тест на отсутствие стресса плода (при наличии фетального монитора).
9
При сроке беременности 28–30 нед и появлении клиники ГВБ для оценки прогноза беременности и сроков родоразрешения показана госпитализация в стационар высокой группы риска.
Критерии перехода к ведению беременной по алгоритмам для других степеней
тяжести ГВБ
Диагноз более тяжелой степени ГВБ выставляется при изменении хотя бы одного из классификационных признаков тяжести ГBБ в сторону нарастания.
Гипертензия, вызванная беременностью, со значительной Протеинурией (МКБ10 – 014). Преэклампсия средней тяжести (МКБ-10 – 0.14.0)
Критерии
Артериальное давление выше или равно 140/90 мм рт.ст., но менее 160/110 мм рт.ст., при проведении измерения после 6 часов отдыха. Или повышение систолического давления более чем на 30 мм рт.ст., а диастолического более чем на 15 мм рт.ст. от исходного (исходным считается давление, измеренное до 16 недель гестации). Протеинурия более 0,3 г, но менее 3 г в сутки. Могут быть отеки лица и рук.
Где и кто оказывает помощь.
При сроке гестации 36 нед и более госпитализация в круглосуточный стационар средней степени риска, при сроке гестации менее 35 недель в стационар высокой группы риска.
В стационаре помощь оказывают врач акушер-гинеколог, терапевт, анестезиолог, реаниматолог, неонатолог, офтальмолог, акушерка (прошедшая подготовку по ведению терапии сульфатом магния).
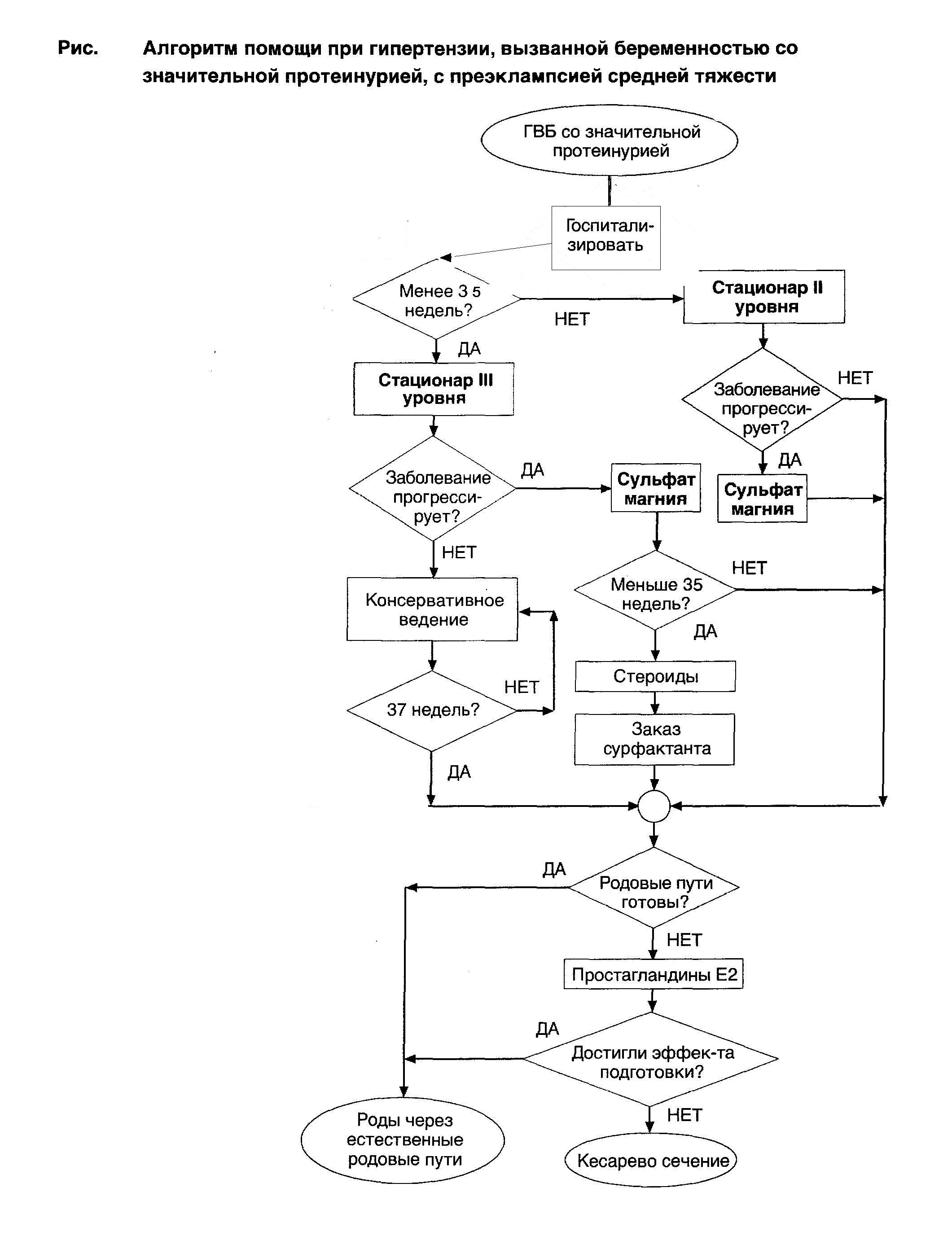
Алгоритм ведения беременной с ГВБ со значительной протеинурией, с преэклампсией средней тяжести представлен на рис. 1.
Лечение в стационаре (консервативное)
При поступлении в стационар в стабильном состоянии осуществляется консервативное ведение:
При поступлении:
Определить срок беременности.
Провести первичное лабораторное обследование: общий анализ мочи, определить суточную протеинурию, клиренс креатинина, креатинин плазмы, гемоглобин, гематокрит, число тромбоцитов, фибриноген и продукты его распада, провести функциональные пробы печени, ЭКГ, осмотр глазного дна, тест на отсутствие стресса плода
Охранительный режим (полупостельный):
°с ограничением физического и психического напряжения;
°положение на левом боку при отдыхе, минимум по 1 часу 3 раза в день;
°корригирующая гимнастика (в течение 2 часов в день) с чередованием положений:
°на правом и левом боку,
°коленно-локтевого
°и положения на спине с приподнятым тазовым отделом.
3.Рациональное питание: пища с повышенным содержанием белковых продуктов, без ограничения соли и воды, не вызывающая жажду.
4.Комплекс витаминов для беременной, препараты железа.
5.Ведение без гипотензивных препаратов, при условии, что артериальное давление стабилизировано в рамках клинической формы. Не назначаются диуретики, гипотензивные препараты или седативные препараты.
6.При устойчивой гипертензии (или хронической) необходимо в комплекс терапии включить гипотензивные препараты (по согласованию с терапевтом) – атенолол, метилдофа, анаприлин.
7.При сроке беременности до 35-36 недель назначить стероиды с целью профилактики
10
РДС у новорожденного (дексаметазон 24 мг в/вено, возможно дробное введение по 12 мг через 12 часов).
8. Исследования выполнять с соблюдением установленной кратности динамического наблюдения показателей:
°Контроль артериального давления – каждые 6 часов.
°Аускультацию плода проводить каждые 4 часа.
°Анализ мочи повторять ежедневно.
°Повторять 1 раз в 3 дня следующие исследования: гемоглобин, гематокрит, подсчет тромбоцитов, функциональные пробы печени, креатинин плазмы.
°Ежедневно проводить мониторинг плода: развитие плода определить (косвенно) измерением высоты стояния дна матки и окружности живота, подсчетом числа шевелений, частоты сердцебиений.
°Оценивать объем амниотических вод и биофизический профиль, допплерометрия при наличии возможности.
°Проводить тест на отсутствие стресса плода при ухудшении показателей ежедневного мониторинга плода и, обязательно, перед родоразрешением (фетальный монитор).
Тактика ведения беременной с ГВБ со значительной протеинурией, с преэклампсией средней тяжести.
Тактика лечения и ведения беременной с ГВБ со значительной протеинурией, с преаклампсией средней тяжести зависит от наличия нарастания тяжести заболевания, срока беременности и готовности родовых путей.
Для беременных с ГВБ со значительной протеинурией, с преэклампсией средней тяжести со сроком гестации менее 37 недель и с недоношенным плодом, но находящихся в стабильном состоянии (без нарастающей гипертензии и протеинурии, при соответствующих данных исследований, при продолжении роста плода, адекватном объеме амниотических вод, адекватном количестве движений плода и отсутствие головной боли, нарушений зрения, болей
вверхнем правом квадранте живота/эпигастральной боли) лечение и наблюдение проводить консервативно с надлежащим мониторингом.
При таком же статусе беременной и плода (предыдущий пункт), но при достижении срока гестации в 37 недель – готовить к родоразрешению.
При прогрессировании признаков ГВБ и неустойчивом статусе плода при сроке беременности менее 37 недель (стационар III уровня) беременности:
Начать терапию сульфатом магния, При сроке менее 35 недель – одновременно начать и стероидную терапию для подготовки
легочной ткани плода.
При недостаточной готовности родовых путей – провести подготовку к родам простагландинами Е2.
При прогрессировании признаков ГВБ и неустойчивом статусе плода при сроке беременности 37 недель и более (стационар II уровня):
Начать терапию сульфатом магния, При готовности родовых путей провести родоразрешение через естественные родовые
пути;
При недостаточной готовности родовых путей провести подготовку к родам простагландинами Е2.
Метод родоразрешения (при любом сроке гестации) определяется готовностью родовых путей. Если подготовка родовых путей простагландинами не достигла своей цели, то провести кесарево сечение.
При стабильном состоянии и показателях АД, не выходящих за пределы критериев, характерных для ГВБ средней тяжести, в процессе родов следует воздержаться от применения магнезиальной терапии.
11
При ухудшении общего состояния, характерного для ГВБ тяжелой степени, при нестабильных показателях АД и АД постоянно на уровне максимального значения для средней тяжести преаклампсии – провести магнезиальную терапию в родах для профилактики судорог.
Критерии перехода к ведению беременной по алгоритмам других степеней тяжести
ГВБ
При изменении хотя бы одного из классификационных признаков тяжести ГВБ в сторону нарастания: стойкая гипертензия, головная боль, нарушение зрения, боль в верхнем правом квадранте живота/апигастральная боль, почечная или печеночная недостаточность, олигурия менее 25 мл/час, уменьшающееся количество тромбоцитов, появление признаков ДВСсиндрома, признаков возникновения HELLP-синдрома, развивающаяся или проявившаяся эклампсия выставляется соответствующий диагноз и применяется соответствующий алгоритм действий.
Гипертензия, вызванная беременностью, со значительной Протеинурией (МКБ-10 – 014). Тяжелая Преэклампсия (МКБ-10 – 014.1)
Критерии:
Артериальное давление выше или равно 160/110 мм рт.ст., измеренное через 6 часов после отдыха. Протеинурия более 3 г в сутки. Могут быть отеки лица и рук.
Где и кто оказывает помощь.
Обязательна госпитализация в стационар III уровня. Помощь оказывают: врач акушергинеколог, анестезиолог, неонатолог, терапевт, офтальмолог, акушерка, обученная технике выполнения магнезиальной терапии.
Лечение в стационаре.
При гипертензии, вызванная беременностью, со значительной протеинурией, при тяжелой преаклампсии, цель оказания медицинской помощи – родоразрешение. С момента госпитализации необходимо начать интенсивное наблюдение и интенсивную терапию с лечением сульфатом магния и готовить беременную к родам. Необходимо развернуть ПИТ, организовать пост круглосуточного наблюдения акушерки и врача, начать лечение сульфатом магния. Параллельно выполнять следующие действия:
При поступлении: Определить срок беременности.
Провести первичное лабораторное обследование: общий анализ мочи, определить суточную протеинурию, клиренс креатинина, креатинин плазмы, гемоглобин, гематокрит, число тромбоцитов, фибриноген и продукты его распада, провести функциональные пробы печени, ЭКГ, осмотр глазного дна, тест на отсутствие стресса плода, допплерометрия, при возможности гемостазиограмма.
Провести консультации терапевта, невропатолога. Определить тактику и экстренность дальнейших действий.
Обеспечить охранительный режим (постельный):
°с исключением физического и психического напряжения;
°положение на левом боку (при необходимости – позиция на правом боку); Обеспечить рациональное питание: пища с повышенным содержанием белковых
продуктов, без ограничения соли и воды, не вызывающая жажду.
Обеспечить комплекс витаминов для беременной, препараты железа и кальция
Вести беременную бее гипотенаивных препаратов, при условии, что артериальное давление стабилизировано в рамках клинической формы. Не назначаются диуретики, гипотензивные препараты или седативные препараты.
Но! при устойчивой гипертенаии (или хронической) в комплекс терапии необходимо включить гипотензивные препараты (по согласованию с терапевтом) – атенолол, метилдофа, анаприлин;
7. Проводить инфузионную терапию. Объем инфузионной терапии вместе с растворами сульфата магния за сутки не должен превышать 1000 – 1500 мл жидкости. Для инфузионной
12
