
Хронічний калькульозний холецистит.
Після припинення нападу печінкової кольки хворі можуть почувати себе здоровими, не пред'являючи ніяких скарг. Але частіше в них зберігається важкість і тупі болі в правому підребер'ї, що підсилюються після прийому їжі (при погрішності в дієті), метеоризм, пронос (особливо після жирної їжі), почуття гіркоти в роті й печія (пов'язані з дуоденогастральним і гастроезофагеальним рефлексом). Первинно хронічний холецистит протікає із зазначеними симптомами без нападів печінкової кольки.
Ускладненнями жовчнокам'яної хвороби і калькулезного холециститу є: холедохолітіаз, рубцеві стриктури термінального відділу загальної жовчної протоки, розвиток внутрішніх біліодегестивних нориць, холангіт, холецистопанкреатит, водянка жовчного міхура, емпієма жовчного міхура. Для зручності до ускладнень жовчнокам'яної хвороби і хронічного калькульозного холециститу можна віднести й гострий холецистит, хоча етіопатогенетично це не зовсім вірно, тому що гострий холецистит може розвитися й при відсутності каменів у жовчному міхурі (це буває досить рідко).
Холедохолітіаз.
Холедохолітіаз - одне з найбільш частих ускладнень ЖКХ (в 20% хворих). У людей літнього й старечого віку холедохолітіаз спостерігається частіше в 2-3 рази. Камені в загальну жовчну протоку попадають у більшості хворих з жовчного міхура. Міграція каменів з жовчного міхура можлива при короткій, широкій міхуревій протоці, внаслідок пролежня в області шийки жовчного міхура або кишені Гартмана з утворенням широкої нориці між жовчним міхуром і загальною жовчною протокою. Міграція каменів у загальну жовчну протоку сприяє також порушенню моторної функції жовчного міхура і, в першу чергу, сфінктера Люткенса. У деяких хворих (1-5%) можливо первинне утворення каменів у жовчовивідних шляхах.
Холедохолітіаз може тривалий час протікати безсимптомно. Навіть при множинних каменях гепатикохоледоха порушення пасажу жовчі виникає далеко не завжди. Жовч як би обтікає камені, що перебувають у просвіті позапечінкових жовчних шляхів, і якщо немає перешкоди в термінальному відділі холедоху вільно надходить у дванадцятипалу кишку. При міграції каменів у найбільш вузькі відділи гепатикохоледоха, його термінальний відділ і особливо в ампулу великого дуоденального соска, виникає перешкода відтоку жовчі в кишечник, що клінічно проявляється механічною жовтяницею. Жовтяниця - основна клінічна ознака холедохолітіазу. Іноді жовтяниця носить ремітуючий характер при наявності так званого "вентильного" каменю термінального відділу холедоха або великого дуоденального соска. При оклюзії каменем термінального відділу холедоха виникає жовчна гіпертензія, що клінічно виражається тупими болями в правом підребер'ї і механічною жовтяницею. При подальшому підвищенні тиску в позапечінкових жовчних протоках просвіт останніх розширюється й камінь як би спливає в проксимальні відділи гепатикохоледоха, жовтяниця зменшується й може зникнути.
Холангіт - гостре або хронічне запалення внутрішньо - і позапечінкових жовчних шляхів. Виникає при холедохолітіазі за рахунок холестазу і наявної в жовчі інфекції. За характером морфологічних змін у стінках жовчних проток виділяють катаральний і гнійний холангіт.
Клінічні прояви холангіту характеризують раптове підвищення температури тіла до фібрильної, що супроводжується ознобом, важкістю і тупою біллю в області правого підребер'я, нудотою і блювотою. При гнійному холангіті біль має інтенсивний характер, рано з'являється жовтяниця, що пов'язана з ураженням печінкової паренхіми, а також з холестазом. При фізикальному дослідженні хворих відзначають болючість у правому підребер'ї, помірно виражений м'язовий захист (при гнійному холангіті); симптоми подразнення очеревини при цьому негативні. У більшості хворих можна пропальпувати нижній край збільшеної в розмірах печінки. При прогресуючому бурхливому перебігу гнійного холангіту утворюються дрібні гнійники в стінках жовчних проток, у товщі паренхіми й на її поверхні, що приводить до утворення множинних абсцесів печінки. Прогноз у таких випадках несприятливий.
При защемленні каменю в ампулі великого дуоденального соску поряд з порушенням відтоку жовчі може відбуватися порушення відтоку панкреатичного соку, і часто розвивається гострий панкреатит.
Рубцеві стриктури великого дуоденального сосочка і термінального відділу загальної жовчної протоки виникають при пошкодженні слизової оболонки дуоденального сосочка каменями, запальним процесом. Стриктури можуть бути обмеженими по довжині від декількох міліметрів до 1-1,5 см і тубулярними, при яких концентричне звуження термінального відділу загальної жовчної протоки буває на протязі 2-2,5 см і більше. Такий умовний підрозділ стриктур зручний в відношенні вибору оптимального способу корекції даного ускладнення під час операції.
Рубцеві стриктури, як правило, не мають патогномонічних клінічних симптомів. При вираженому стенозі термінального відділу холедоха з порушенням пасажу жовчі і панкреатичного соку з'являються симптоми холецистопанкреатиту, гострого або хронічного панкреатиту, механічної жовтяниці, холангіту. Нерідко стриктури поєднуються з холедохолітіазом.
Внутрішні біліодегестивні нориці. Тривале знаходження каменів (особливо великих) у жовчному міхурі може привести до утворення пролежня його стінки і прилеглого порожнинного органа, тісно спаяного з жовчним міхуром за рахунок перихолецистита. Найбільш часте формування нориць відбувається між жовчним міхуром і дванадцятипалою кишкою або печінковим вигином товстої кишки. Значно рідше формуються нориці між жовчним міхуром і шлунком або між жовчним міхуром і гепатикохоледохом. Клінічні прояви внутрішніх біліодегестивних нориць незначні, тому поставити діагноз до операції вдається далеко не у всіх хворих. Великі камені, що мігрували в просвіт дванадцятипалої кишки, можуть викликати гостру обтураційну непрохідність кишечника. Камені менших розмірів вільно проходять по кишці й виходять разом з калом, що може бути виявлено самим хворим. При рефлюксі інфікованого кишкового вмісту в просвіт жовчного міхура виникають симптоми холангіту. При холецисто-холедохеальній нориці відбувається міграція каменів з жовчного міхура в просвіт загальної жовчної протоки з розвитком симптомів холедохолітіазу. Оглядова рентгенографія органів черевної порожнини у хворих з міхурево-дуоденальною або міхурево-товстокишковою норицями дозволяє виявити характерний симптом аерохолії (наявність газу в жовчному міхурі або жовчних протоках).
ДІАГНОСТИКА. Методики контрастної холецисто-холангіографії на сучасному етапі практично не використовуються.
В останні
роки в діагностиці жовчнокам'яної
хвороби на провідні позиції виходить
ультразвуковий спосіб дослідження.
Важливість даного способу дослідження
полягає в тому, що порушення функціонального
стану гепатоцитів і жовтяниця не є
протипоказаннями до виконанню эхографії.
За своєю інформативністю ультразвукове
дослідження (УЗД) перевершує
холецисто-холангіографію, на відміну
від останньої є неінвазивним способом
дослідження, що дозволяє виявити мілкі
камені в жовчному міхурі й жовчних
шляхах (1-2 мм), визначити товщину стінки
жовчного міхура, ширину жовчних проток,
розміри підшлункової залози. УЗД можна
виконати і при гострому запальному
процесі. Ефективність даного способу
досягає 90% і вище.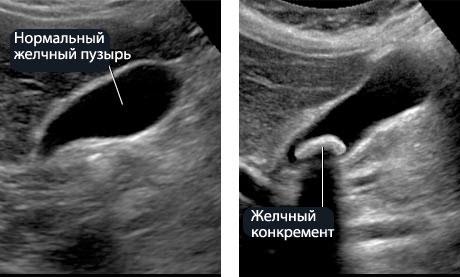
При механічній жовтяниці, обумовленої холедохолітіазом, стенозом великого
дуоденального сосочка, новоутвореннями жовчовивідних шляхів і підшлункової залози, показано виконання ендоскопічної ретроградної панкреатохолангіографії (ЕРПХГ). Суть цього методу дослідження полягає в наступному. Хворому проводять гастродуоденоскопію, у вертикальній гілці дванадцятипалої кишки знаходять великий дуоденальний сосочок, у просвіт якого через біопсійний канал ендоскопа вводять тонкий гнучкий катетер. Через цей катетер під контролем рентгентелевізійного екрана вводиться контрастна речовина (тріомбраст, кардиотраст і ін.) і роблять серію рентгенівських знімків. При цьому можна одержати заповнення як позапечінкових і внутрішньопечінкових жовчних шляхів, так і протоки підшлункової залози (Вірсунгової протоки). Цей спосіб дослідження є досить інформативним, але може бути використаний тільки в певних умовах - під контролем рентгентелебачення, при високій кваліфікації ендоскопіста.
При
неможливості виконання ЕРПХГ може бути
використана черезшкірно-черезпечінкова
холангіографія. Цей метод дослідження
застосовується при механічній жовтяниці
і значному розширенні жовчовивідних
шляхів. Роблять черезшкірну пункцію
правої частки печінки. Просуваючи голку
по напрямку до воріт печінки, пунктують
розширену внутрішньопечінкову жовчну
протоку, евакуюють жовч і вводять 100-120
мл контрастної речовини, після чого
роблять рентгенівський знімок. При
даному методі дослідження можна одержати
досить чітке зображення жовчовивідних
шляхів, виявити причину механічної
жовтяниці. Більш надійно і точно пункція
розширених внутрішньопечінкових жовчних
ходів здійснюється під візуальним
контролем ультра – або комп’ютерно-томографічного
дослідження. У цьому випадку голка точно
попадає в жовчний хід. При необхідності
у голку вводять провідник, по якому
після витягу голки в жовчний хід
просувають катетер для рентгенконтрастного
дослідження або дренування жовчних
шляхів. Після видалення голки з печінки
можливе витікання жовчі за рахунок
жовчної гіпертензії, що може привести
до розвитку жовчного перитоніту і
необхідності екстреного хірургічного
втручання. Введення в жовчовивідні
шляхи контрастної речовини шляхом
пункції жовчного міхура під контролем
лапароскопії дає можливість не тільки
одержати зображення жовчних шляхів,
але й оцінити макроскопічні зміни в
печінці,жовчному міхурі й ін. Цей спосіб
застосовують при неможливості виконання
більше простих методів дослідження -
холангіографії, УЗД, ЕРПХГ.Диференційну
діагностику слід проводити з виразковою
хворобою ДПК, ускладненої пенетрацією;
дуоденітом; правобічною пневмонією;
правобічним плевритом. При наявності
холедохолітіазу слід проводити
диференційний діагноз із захворюваннями
панкреатодуоденальної зони: пухлиною
головки підшлункової залози, пухлиною
великого дуоденального сосочка, пухлиною
позапечінкових жовчних протоків,
хронічним панкреатитом, стриктурою
великого дуоденального сосочка.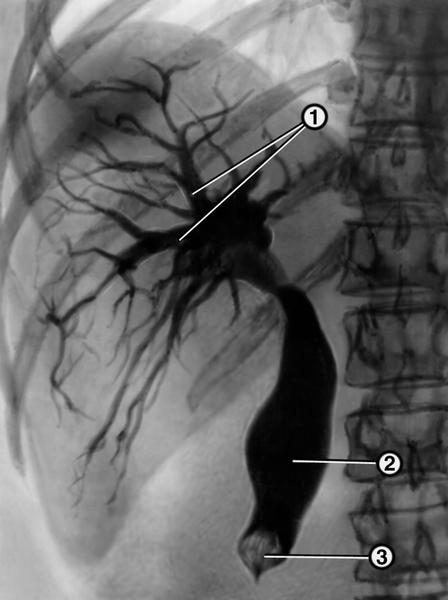 Рентгенограма,
отримана при черезшкірної чрезпеченочной
холангіографії у хворого жовчнокам'яної
хворобою: жовчні протоки (1) і загальний
жовчний протік (2) розширені, в дистальної
частини загальної жовчної протоки є
обтуруючий його камінь (3).
Рентгенограма,
отримана при черезшкірної чрезпеченочной
холангіографії у хворого жовчнокам'яної
хворобою: жовчні протоки (1) і загальний
жовчний протік (2) розширені, в дистальної
частини загальної жовчної протоки є
обтуруючий його камінь (3).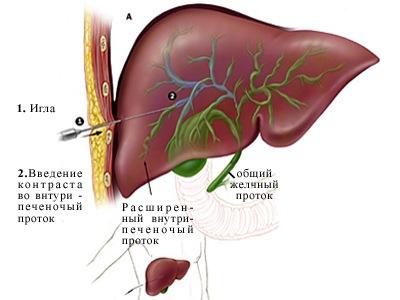
ЛІКУВАННЯ. Хірургічне лікування – єдино-можливий спосіб лікування хворого із хронічним калькульозним холециститом. Поки ще не існує лікарських препаратів, здатних викликати розчинення каменів у жовчному міхурі й жовчних протоках. Хоча в останні десятиліття й з'явилися роботи про успішне розчинення дрібних холестеринових каменів препаратами, синтезованими на основі солей жовчних кислот, кардинальних змін у цьому питанні поки ще немає. Показанням до хірургічного лікування є безуспішність і безперспективність медикаментозного лікування, реальна можливість розвитку ускладнень, в тому числі й раку жовчного міхура, що розвивається майже в 3% хворих, які страждають калькульозним холециститом.
Методом
вибору хірургічного лікування хронічного
неускладненого калькульозного холециститу
є холецистектомія. Операцію виконують
під загальним знеболюванням із
застосуванням міорелаксантів. Жовчний
міхур виділяють частіше "від шийки"
з роздільною перев'язкою міхурової
артерії й міхурової протоки. При виражених
запальних і рубцевих процесах в області
шийки жовчного міхура і печінково-дванадцятипалої
зв'язки, коли важко диференціювати її
елементи, прибігають до видалення
жовчного міхура "від дна".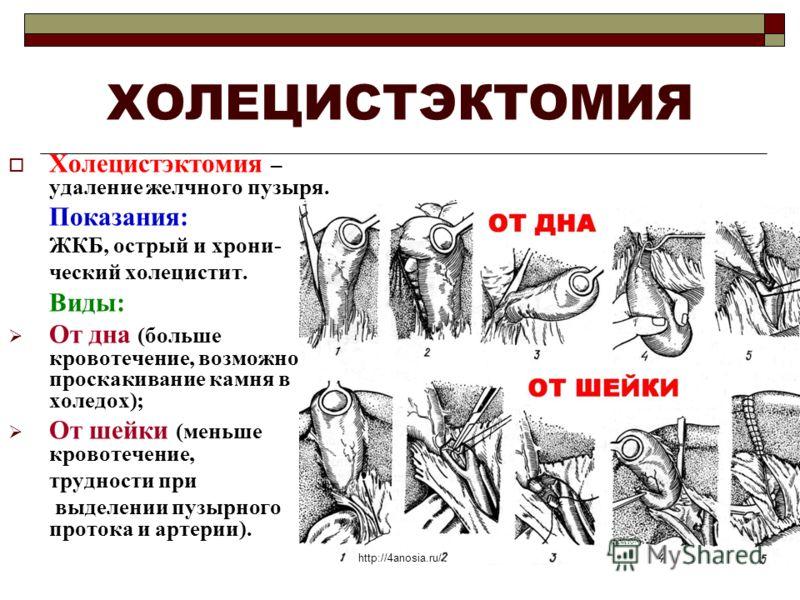 У всіх випадках треба прагнути до
субсерозного видалення жовчного міхура
з наступною перитонізацією залишками
його очеревинного покрову ложа жовчного
міхура. Ця міра необхідна як профілактика
кровотечі і піддіткання жовчі з додаткових
жовчних ходів в області ложа жовчного
міхура.
У всіх випадках треба прагнути до
субсерозного видалення жовчного міхура
з наступною перитонізацією залишками
його очеревинного покрову ложа жовчного
міхура. Ця міра необхідна як профілактика
кровотечі і піддіткання жовчі з додаткових
жовчних ходів в області ложа жовчного
міхура.
Під час холецистектомії повинна бути проведена ретельна ревізія позапечінкових жовчних протоків у зв'язку з можливістю наявності холедохолітіазу, стриктури великого дуоденального сосочка і ін. Дослідження позапечінкових жовчних шляхів починають із огляду й вимірювання ширини загальної жовчної протоки. Відомо, що при його ширині до 8 мм патологічні зміни (холедохолітіаз, стеноз дуоденального сосочка) зустрічаються в 0,8% випадків, при його ширині до 11 мм — в 36%, до 15 мм — в 95% випадків. Іноді камені в просвіті загальної жовчної протоки, особливо в його супрадуоденальному відділі, можна виявити пальпаторно.
Досить інформативним способом інтраопераційного дослідження є холангіографія. Для цього через куксу міхурової протоки в загальну жовчну протоку вводять спеціальну голку або поліетиленовий катетер, через які вводять контрастну речовину (верографін, кардіотраст, тріомбраст і ін.). Після введення в просвіт жовчних шляхів контрастної речовини виконують знімок на пересувному рентгенівському апараті. В нормі на знімку можна відзначити, що загальний жовчний проток не розширений (діаметр його не перевищує 1 см), тінь його однорідна, без дефектів наповнення, контрастна речовина вільно надходить в дванадцятипалу кишку. При холедохолітіазі виявляють розширення просвіту загальної жовчної протоки, округлі або поліциклічні дефекти наповнення контрастної речовини в його просвіті. При вклиненні каменю в області ампули великого дуоденального сосочка або його рубцевій стриктурі контраст погано надходить у дванадцятипалу кишку або не надходить зовсім. У цих випадках не можна обмежитися тільки холецистектомією, необхідне втручання на позапечінкових жовчних шляхах. Однак не завжди інтраопераційна холангіографія дозволяє скласти повне враження про характер змін у жовчовивідних протоках. От чому при підозрі на порушення пасажу жовчі, симптомами якого є розширення просвіту загальної жовчної протоки, жовтяниця до моменту операції, прибігають до інших інтраопераційних способів дослідження.
Більшу інформацію про стан позапечінкових жовчних шляхів можна одержати при інтраопераційній холангіоскопії, при якій проходження контрастної речовини по жовчних шляхах контролюють на рентгентелевізійному екрані переносного рентгенівського апарата з електронно-оптичним перетворювачем. Цей метод дослідження дозволяє вивчити всі фази проходження контрастної речовини й чітко визначити навіть дрібні камені, які можуть бути не видні на фоні наповненої контрастом загальної жовчної протоки при звичайній інтраопераційній холангіографії.
У цей час є пристосування для інтраопераційного ультразвукового сканування печінки, жовчних проток, підшлункової залози. Цей метод простіший й безпечніший, ніж рентгенівські методи, а по вірогідності й повноті інформації він перевершує їх, тому що дозволяє візуалізувати не тільки жовчні ходи й камені, але й поруч розташовані судини, кісти, пухлини й ін.
Показаннями до холедохотомії є: 1) механічна жовтяниця на момент операції; 2) знайдені пальпаторно або на інтраопераційній холангіограмі камені в загальній жовчній протоці; 3) діаметр загальної жовчної протоки більше 1,5 см. Холедохотомію роблять у супрадуоденальній частині холедоха розсіченням передньої його стінки на протязі 1-1,5 см. Іноді камені загальної жовчної протоки добре відчуваються на зонді, який вводиться в його просвіт при холедохотомії. За допомогою спеціального набору зондів різного діаметра можна відновити прохідність термінального відділу загальної жовчної протоки й великого дуоденального сосочка. Вільне проходження зонда N4, 5 (номер зонда відповідає діаметру його оливи в міліметрах) підтверджує відсутність стриктури термінального відділу холедоха.
Найбільший ступінь вірогідності виявлення каменів гепатикохоледоха може бути досягнута фіброхоледохоскопією. Для цього через холедохотомічний отвір вводять спеціальний гнучкий оптичний прилад - фіброхоледохоскоп (зовнішній діаметр робочої частини апарата 5-6 мм) і оглядають просвіт жовчовивідних шляхів, вводячи в їхній просвіт стерильний ізотонічний розчин хлориду натрію. За допомогою цього приладу можна оглянути правий і лівий печінкові протоки, весь гепатикохоледох, включаючи й великий дуоденальний сосочок. Крім каменів, стриктур загальної жовчної протоки, можна виявити макроскопічно ознаки холангіту: гіперемію, набряклість, фібринозні нальоти або виразки слизової оболонки протоків в залежності від характеру запальних змін (катаральний, гнійний холангіт). При наявності пухлини в просвіті жовчних шляхів можна взяти біопсію.
Застосування оптимальних методів дослідження жовчовивідних шляхів дозволяє скласти правильне уявлення про характер наявних в них змін, що впливає подальшу оперативну тактику. При холедохолітіазі необхідно виконання супрадуоденальної холедохотомії, видалення каменів спеціальними щипцями, вікончастими зажимами, зондом Фогарті. Після видалення каменів необхідно переконатися в адекватності проведеної процедури - чи всі камені, що були, вилучені. Для цієї мети найбільше інформативні холангіографія, холангіоскопія і особливо - фіброхоледохоскопія. Якщо хірург впевнений, що всі камені вилучені й збережена прохідність жовчних шляхів, а також немає явищ холангіту, хірургічне втручання може бути завершене "глухим" швом загальної жовчної протоки. Однак така тактика можлива далеко не завжди, якщо буде мати місце підтікання жовчі між швами. Передумовою до підтікання жовчі є жовчна гіпертензія, що неминуче виникає після маніпуляцій на загальній жовчній протоці. От чому більш доцільно операцію завершувати тимчасовим зовнішнім дренуванням загальної жовчної протоки через куксу міхурової протоки або через холедохотомічний отвір.
Якщо в просвіт великого дуоденального сосочка вклинений камінь, видалення його через холедохотомічний отвір, як правило, неможливе, тому прибігають до дуоденотомії й розсіченню дуоденального сосочка, що дозволяє витягти камінь. Вклинення каменю часто поєднується зі стриктурою великого дуоденального сосочка й термінального відділу загальної жовчної протоки. При невеликих обмежених стриктурах оптимальною операцією являється папілосфінктеротомія з папілосфінктеропластикою.
