
- •1. Введение
- •2. Механизмы физиологического и лечебного действия физических факторов
- •2.1. Особенности действия физических факторов на организм ребенка и основные методические приемы при их лечебном применении
- •3. Характеристика физических факторов, применяемых с лечебной целью в офтальмопедиатрии
- •3.1. Электролечение
- •3.1.1. Тестовые задания для контроля уровня знаний
- •3.1.2. Эталоны ответов
- •3.2.1. Тестовые задания для контроля уровня знаний
- •3.2.2. Эталоны ответов
- •3.3. Ультразвуковая терапия
- •3.3.1. Тестовые задания для контроля уровня знаний
- •3.3.2 Эталоны ответов
- •3.4. Светолечение
- •3.4.1. Тестовые задания для контроля уровня знаний
- •3.4.2 Эталоны ответов
- •4. Физиотерапевтические методы лечения миопии у детей
- •5. Физиотерапевтические методы лечения атрофии зрительного нерва у детей
3. Характеристика физических факторов, применяемых с лечебной целью в офтальмопедиатрии
В лечении детей с глазной патологией используют все физические факторы, что и у взрослых, но с иными параметрами. В таблице 1 представлен оптимальный возраст начала применения физиотерапии у детей (по В.С. Улащику, 1993 г).
Таблица 1
Возраст детей на начало применения физиотерапии
Физический метод лечения |
Возраст ребенка |
Период между повторными курсами лечения |
Гальванизация местная и электрофорез |
4-6 недель |
1 месяц |
Гальванизация общая и электрофорез |
5 лет |
1 месяц |
Диадинамотерапия |
2-3 года |
10 дней |
Амплипульс-терапия (амплипульсфорез) |
3 месяца |
6 дней |
ТЭС- терапия |
5 лет |
2-3 месяца |
Чрескожная электростимуляция |
2-3 года |
2 месяца |
УВЧ-терапия |
Первые дни жизни |
2-3 месяца |
Магнитотерапия |
1-1,5 года |
1-2 месяца |
Магнитостимуляция «Оголовье» |
2-3 месяца |
2-3 месяца |
Светотерапия |
Первые месяцы жизни |
2-3 месяца |
Лазеротерапия |
1,5-2 года |
2—3 месяца |
Ультразвуковая терапия |
2—3 года |
2-3 месяца |
3.1. Электролечение
Электролечение получило наибольшее распространение при различной глазной патологии у детей и составляет около 20-25 % от всех физиотерапевтических воздействий.
Под электролечением понимают применение с лечебной и профилактической целями различных видов электрического тока.
Электрические процессы составляют одну из интимнейших сторон жизнедеятельности организма. Большинство тканей тела человека содержат до 70 % воды и являются проводниками тока второго рода — электролитами, в связи с этим электропроводность тканей различна:
- хорошо проводят ток кровь, моча, лимфа, спинномозговая жидкость, а также мышцы и паренхиматозные органы, обильно снабжаемые кровью;
- плохо проводят ток - жировая ткань, сухожилия, нервы, кости; легкие, желудок и кишечник при наличии в них большого количества воздуха;
- не проводят электрический ток роговой слой сухой кожи, ногти, волосы. Таким образом, многослойность и различная электропроводность тканей организма обусловливают прохождение тока не прямолинейно, а по пути наименьшего сопротивления - по межклеточным пространствам, кровеносным и лимфатическим сосудам. Но прежде чем ток достигнет тканей, в которых может разветвляться, он должен преодолеть сопротивление кожи и подкожно-жирового слоя. При этом ток не может миновать тканей с большим сопротивлением. На преодоление этого сопротивления расходуется энергия, необходимая для преодоления этого сопротивления; и именно здесь будет проявляться в наибольшей степени непосредственное действие тока.
Ответные реакции организма при электролечении
В организме под действием электрического тока возникают реакции местного, сегментарного и генерализованного характера. Они зависят от параметров воздействия, исходного функционального состояния организма и расположения электродов.
Местные изменения возникают реже. В зоне воздействия отмечается гиперемия, более выраженная в области катода, что способствует улучшению обмена веществ и усилению процессов репарации, оказывает рассасывающее действие. Кроме того, под катодом увеличивается содержание гистамина, ацетилхолина, адреналина, гепарина, натрия, калия, снижается активность холинэстеразы и содержание хлора, что повышает активность тканей. Под анодом происходят противоположные сдвиги, и возбудимость тканей, наоборот, снижается. Под анодом отмечается также уменьшение отчетности тканей.
Перераспределение ионов, накопление продуктов электролиза, образование биологически активных веществ, а также непосредственное действие тока па нервные окончания и рецепторы ведут к возникновению нервной афферентной импульсации. При малоинтенсивных воздействиях в рефлекторную ответную реакцию вовлекаются органы и системы, принадлежащие к тому же сегменту спинного мозга, что и раздражаемая кожная поверхность.
Интенсивное раздражение, воздействие на большие рецепторные зоны, а также проведение электролечения с расположением электродов на голове приводят к возникновению афферентной импульсации, достигающей центральной нервной системы - лимбико-ретикулярного комплекса и коры головного мозга. В результате изменяется их функциональное соотношение и ряд других процессов. Это проявляется усилением регуляторной функции нервной системы, улучшением кровоснабжения и обмена веществ в мозге, ускорением регенерации нервных структур.
В ответной реакции организма на воздействия постоянного тока важная роль принадлежит эндокринной системе. Терапевтические дозировки тока стимулируют функцию надпочечников, гипофиза, щитовидной железы, причем максимальные сдвиги отмечаются при расположении электродов в области накожной проекции.
Изменения функционального состояния ЦНС и эндокринной системы оказывают нормализующее действие на состояние внутренних органов и обмен веществ.
В тканях увеличивается содержание АТФ и напряжение кислорода, активизируются процессы окислительного фосфолирования, уменьшается содержание в крови холестерина и др. Под влиянием постоянного тока возрастает фагоцитарная активность макрофагов и лейкоцитов, стимулируется ретикулоэндотелиальная система, повышается активность гуморальных факторов неспецифического иммунитета, усиливается выработка антител.
Различают постоянный и переменный электрический ток.
Постоянный ток характеризуется тем, что его электрические заряды перемещаются только в одном направлении. Если такой ток не меняет своей величины (силы), его называют гальваническим (рис. 2 а); если же сила тока периодически меняется, то это пульсирующий ток (рис. 2 б). Электрический ток, который периодически прерывается, — импульсный', при этом различают несколько форм импульсов: треугольные, прямоугольные, экспоненциальные (рис. 2 в-д).
Переменным является ток, периодически меняющий свое направление на обратное. Это ток промышленно-осветительной сети с частотой 50 Гц (рис. 2, е). Его называют синусоидальным. Синусоидальный ток, амплитуда которого изменяется с определенной закономерностью, - синусоидальный, модулированный по амплитуде (рис. 2 з).

Из низкочастотных токов для лечебных и диагностических целей в офтальмопедиатрии чаще применяют токи с частотой до 100 Гц; из токов средних частот - синусоидальные модулированные с частотой 4-5 Гц. Движущиеся электрические заряды (ток) создают магнитное поле. Пересекая при своем движении какой-либо проводник, наводит (индуцирует) в нем электрический ток. Это явление носит название электромагнитной индукции, а возникающий в результате ток называют наведенным, или индуцированным.
Токи, наводимые в незамкнутых проводниках, в том числе в тканях организма, имеют вихреобразный характер и вызывают образование значительного количества тепла, поэтому их используют с лечебной целью при индуктотермии.
Таким образом, методы электролечения различают по величине напряжения подводимых к больному токов или полей - токи или поля низкого и высокого напряжения; по количеству колебаний - токи или поля низкой, высокой, ультра- или сверхвысокой частоты (рис. 3).

Гальванизация - воздействие с лечебно-профилактической целью постоянным непрерывным током малой силы (до 50 мА) и низкого напряжения (.М-80 В) через контактно наложенные на тело больного электроды. Такой ток в честь известного итальянского ученого Луиджи Гальвани принято называть гальваническим, что дало название лечебному методу.
Механизм действия. Специфической особенностью постоянного тока является направленное перемещение положительно и отрицательно заряженных ионов, содержащихся в сложных растворах тканей тела человека между электродами. Под электродами происходят явления электролиза в результате чего образуются вторичные продукты — кислоты, щелочи, вызывающие ощущение легкого покалывания или жжения. Клеточные мембраны с их белковой субстанцией под влиянием постоянного тока изменяют свою проницаемость, при этом усиливаются процессы диффузии и осмоса, интенсивнее происходит обмен веществ.
Физико-химические реакции под катодом и анодом протекают различно. Более выраженное ощущение от прохождения постоянного тока, более яркая гиперемия на коже, повышение проницаемости клеточных мембран, усиление обменных процессов, повышение возбудимости нервов резче проявляются под катодом (-), что объясняется скоплением легких и подвижных одновалентных ионов калия и натрия. Под анодом (+) ощущение от прохождения тока менее сильное, гиперемия на коже неяркая, отмечаются уплотнения клеточных мембран, снижение интенсивности процессов обмена и понижение возбудимости нервов. Все это связано с преобладанием медленно перемещающими тяжелых двухвалентных ионов кальция и магния.
Кроме физико-химических реакций, появляющихся при прохождении тока через ткани, происходит интенсивное раздражение рецептором. Вследствие этого в ЦНС поступает поток нервных импульсов, под влиянием которых возникает сложнейший комплекс как местных, гак и общих реакций организма в виде изменения кровообращения, обмена веществ, трофики тканей и целого ряда других сдвигов.
Под электродами появляется гиперемия, которая держится около I часа в результате выделения гистаминоподобных веществ. Отмеченные реакции на гальванический ток обусловлены также сдвигами в кислотно-щелочном равновесии в результате перемещения кислотных ионов к катоду и щелочных ионов к аноду. Это отражается на деятельности ферментов, тканевом дыхании и приводит к изменению биоколлоидного состояния, определяющего функциональное состояние клеток.
Для проведения гальванизации обычно используют портативные аппараты «Радиус-01», «Поток-1» (ЭМА, Россия), «Микроток» (г. Николаевск, Россия), «Элфор» (НПФ «Пулос», Россия), представляющие собой электронные выпрямители переменного тока осветительной сети, либо портативные аппараты с автономным питанием.
При проведении процедур на участок тела, подлежащий воздействию, накладывают электроды, которые соединяют с различными полюсами аппарата для гальванизации. Электрод состоит из электропроводящей пластинки, изготовленной из листового свинца, или углеродистой ткани и несколько большей по площади прокладки из гидрофильного материала (марля, фланель, байка) толщиной не менее 1 см. В качестве электродов могут также применяться стержни из прессованного угля, обернутые марлей (в гинекологии), специальные электроды-ванночки (в офтальмологии), марлевые тампоны, концы которых соединены с токонесущими электродами (при гальванизации носа). За рубежом при гальванизации часто используются специальные резиновые электроды или электроды из пористых токопроводящих материалов. Гидрофильные прокладки предназначены для предупреждения повреждения кожи продуктами электролиза и уменьшения ее начального сопротивления.
Процедуры гальванизации дозируют по силе (или плотности) тока и продолжительности воздействия. Максимально допустимой величиной плотности тока (тока, приходящегося на 1 см2 площади гидрофильной прокладки электрода) считается 0,1 мА/см . При общих сегментарно-рефлекторных воздействиях она обычно меньше, чем при местных процедурах (0,01-0,08 мА/см2). Однако главным критерием нормальной или оптимальной интенсивности воздействия являются ощущения больного: чувство «ползания мурашек», легкое покалывание или очень слабое равномерное жжение на месте наложения электродов. В случае же пониженной чувствительности больного к току и в детской практике приведенные показатели плотности могут служить критерием рекомендуемой и допустимой величины данного параметра. Продолжительность процедуры может колебаться от 10-15 мин. (при общих и сегментарно-рефлекторных воздействиях) до 30-40 мин. (при местных процедурах). На курс лечения назначают обычно от 10-12 до 20 процедур, проводимых ежедневно или через день. Повторные курсы проводятся не ранее чем через месяц.
Лечебный эффект постоянного тока низкого напряжения отражен на рисунке 4.

Особенности проведения гальванизации у детей
Особенности нервной системы ребенка и строения кожи, а также высокая чувствительность детского организма к внешним воздействиям требуют соблюдения некоторых дополнительных предостороженностей при проведении гальванизации у детей. Они могут быть сформулированы следующим образом:
1. Гальванизацию детям можно проводить начиная с 4-6 недели после рождения.
2. До процедуры надо тщательно проверить, нет ли на коже ребенка проявления диатеза, пиодермии, царапин.
3. Электроды на теле ребенка обязательно фиксируют эластическими бинтами.
4. Необходимо внимательно следить за поведением ребенка и отслеживать общие реакции (сон, вес, аппетит, беспокойство) к процессе курсового электролечения.
5. У детей используют электроды меньших размером, чем у взрослых.
6. Плотность тока при лечении детей в возрасте до 4 5 месяце» должна составлять не более 0,02 мА/см2, с 5 до 12 месяцев - 0,03 мА/см", в дальнейшем с увеличением возраста она может постепенно возрастать до 0,07-0,08 мА/см2.
7. Продолжительность процедуры у детей по сравнению со взрослыми уменьшают на 1/3-1/4; на курс лечения детям назначают от 8-10 до 16-20 процедур.
В офтальмологии с лечебно-профилактической целью используются противовоспалительный, вазоактивный, метаболический и регенераторный эффекты гальванизации.
Лекарственный электрофорез - сложный электрофармакотерапевтический метод, сочетающий действие постоянного тока и вводимых с его помощью лекарственных веществ.
Особенности лекарственного электрофореза обусловлены воздействием как применяемого лекарственного средства (ЛС), гак и постоянного электрического тока.
При прохождении через ткани от одного электрода к другому электрический ток встречает сопротивление, которое зависит от электропроводности тканей. В глазном яблоке наибольшей электропроводностью обладает внутриглазная жидкость, а наименьшей — его оптические среды: роговица, хрусталик, стекловидное тело.
При гальванизации усиливается крово- и лимфообращение, повышается резорбционная способность тканей, стимулируются обменно-трофические процессы, повышается секреторная функция желез, проницаемость гемато-офтальмического барьера. Благодаря электрофорезу продлевается действие ЛС в дозе меньшей, чем обычно применяют при парентеральном введении. Кроме того, роговая оболочка служит идеальной полупроницаемой мембраной, через которую ионы проникают внутрь глаза лучше, чем при инъекционном введении их в ткани глазного яблока. Кроме того, в тканях происходит накопление ЛС, что обусловливает пролонгированное воздействие их на патологически измененные ткани.
Таким образом, гальванический ток, являясь активным биологическим раздражителем и вызывая разнообразные клеточно-тканевые и молекулярно-метаболические реакции, создает определенный фон, благодаря которому лекарственный электрофорез приобретает ряд особенностей и преимуществ перед другими способами фармакотерапии. Из них наибольшее клиническое значение имеют следующие:
1.с помощью метода электрофореза в патологическом очаге, особенно расположенном поверхностно, можно создать высокую концентрацию лекарственных веществ, насыщая ими весь организм;
2.метод электрофореза обеспечивает подведение лекарственного вещества к патологическому очагу, в районе которого имеются нарушения кровообращения в виде капиллярного стаза, тромбоза, некроза и инфильтрации;
3.вводимые в организм с помощью постоянного тока лекарства практически не вызывают побочных реакций, что обусловлено рядом причин: поступлением их в чистом, лишенном примесей виде, минуя желудочно-кишечный тракт, невысокой концентрацией их в крови, десенсибилизирующим действием самого тока и его активным влиянием на общую и местную иммунную реактивность;
4. метод электрофореза обеспечивает пролонгированное действие лекарства, что вызвано его медленным (от 1-3 до 15-20 дней) поступлением из кожного «депо» во внутренние среды организма;
5.введение препаратов с помощью электрофореза безболезненно, не сопровождается повреждением кожи и слизистых, не вызывает неприятных ощущений;
6.фармакотерапевтическая активность лекарств, введенных методом электрофореза, может заметно усиливаться вследствие введения их в ионизированном состоянии и действия на фоне гальванизации.
Важное значение в лекарственном электрофорезе имеет правильный выбор растворителя. Для большинства лекарств наилучшим растворителем является вода, способствующая их хорошей диссоциации. Если лекарственное вещество плохо растворимо в воде, то при его электрофорезе в качестве растворителя можно использовать димексид (диметилсульфоксид, ДМСО).
Лекарственные вещества, предназначенные для электрофореза, при растворении должны хорошо диссоциировать на ионы. При этом лекарственный раствор наносится на прокладку электрода, имеющего ту же полярность, что и подлежащие введению ионы. Ионы всех металлов, алкалоиды, большинство антибиотиков и сульфаниламидов имеют положительный заряд и вводятся в организм с анода. Ионы всех металлоидов и кислотные остатки подлежат введению с катода, так как имеют отрицательный заряд.
Полярность белков и других атмосферных соединений зависит от рН раствора: в кислотных растворах они приобретают положительный заряд, а в щелочных — отрицательный.
Лекарственные вещества для электрофореза должны быть максимально чистыми, свободными от примесей. Поэтому не следует применять для лекарственного электрофореза препараты в виде таблеток или других лекарственных форм, содержащих заполняющие и связующие вещества.
Лекарственные растворы для электрофореза рекомендуется заготтавливать не более чем на 7-10 дней. Дозируется лекарственный электрофорез так же, как и используемый для него электрический ток.
Значительный интерес к электрофорезу в офтальмопедиатрии обусловлен возможностью получить более продолжительное фармакологическое действие при малой дозе и значительно меньшей концентрации лекарственного вещества, чем при приеме внутрь или других способах его введения. Кроме того, в офтальмологии электрофорез более ценен, чем и других областях медицины, что связано с физиологическими особенностями глаза. Роговица является идеальной полупроницаемой мембраной через которую ионы проникают внутрь глаза. Под влиянием же гальванического тока проницаемость гемато-офтальмического барьера для ионов ЛС увеличивается. Повышение проницаемости гемато-офтальмического барьера приводит к проникновению в ткани глаза большего количества лекарственных веществ. Этому же способствует и непосредственный контакт медикоментозного средства с патологически измененным органом. Лекарственные средства, введенные методом электрофореза долго задерживаются в передней камере глаза - до 2-2,5 часов.
В качестве источника постоянного тока для проведения электрофореза в офтальмологии чаще используют аппараты типа «Поток-1», «Поток-2», «Эл-фор», генерирующие непрерывный постоянный ток.
В то же время действие физических факторов не может быть сведено только к тепловому эффекту, а тепловая теория имеет известные ограничения. Эти ограничения обусловлены тем, что применение некоторых физических факторов не сопровождается значительным изменением температуры тканей, а их действие на организм осуществляется за счет более высокоценных, чем тепло, видов энергии. Об ограниченности тепловой теории свидетельствует и то, что при одном и том же температурном эффекте различных физических факторов в организме наблюдаются далеко не равнозначные сдвиги во многих системах.
Ионные сдвиги. Ионный гомеостаз является системой, определяющей ответ клетки на внешние воздействия. Это обусловлено, прежде всего, универсальным участием ионов в жизнедеятельности организма. Вполне резонно рассмотрение механизма первичного действия лечебных физических факторов с этих позиций. Согласно ионной теории, действие физических факторов на организм определяется изменением концентрации и соотношения ионов в клетках и тканях. Воздействие постоянными электрическими полями и токами сопровождается направленным перемещением ионов, накоплением их у мембран, перераспределением их между клетками и средой, усиленным накоплением их в отдельных структурах клетки. Ионная теория весьма удовлетворительно объясняет и полярные различия в действии постоянного тока. После гальванизации, например, наблюдается повышение активности ионов не только в подэлектронных тканях, но и в органах, расположенных на пути прохождения тока. Увеличение термодинамической концентрации ионов должно способствовать повышению физиологической активности тканей, поэтому рассматривается в качестве одного из механизмов, стимулирующих
действие постоянного тока. Изменение активности ионов в тканях отмечается и под действием других факторов (ультразвук, микроволны), но оно носит качественно и количественно иной характер.
При применении других физических факторов ионные сдвиги носят менее отчетливый характер и чаще являются вторичными. Поэтому ионную теорию нельзя считать универсальной, пригодной для объяснения механизма первичного действия всех физических факторов.
Образование свободных форм веществ. Биологически важные вещества (неорганические ионы, гормоны, гистамин и др.) в организме могут находиться в двух формах - свободной (легкообмениваемой) и связанной (труднообмениваемой). Последняя форма является механизмом биотранспорта и инактивации веществ. В биохимические реакции и в физиологические процессы вещества вступают, в основном, в свободном состоянии. Образование свободных форм веществ предполагает повышение их биологической активности. Связывание и высвобождение биологически активных веществ считается важным механизмом физиологической регуляции в живых функциональных системах. Через этот механизм может реализовываться действие физических факторов на организм.
Перечень лекарственных веществ, которые применяются с помощью электрофореза у детей с глазной патологией, представлен в таблице 2.
Лекарственные средства |
Концентрация раствора |
Полярность |
Ограничение в применении по возрасту |
1. Антибактериальные и противовоспалительные средства |
|||
Пенициллин |
1 0.000 Ед/мл |
- |
нет |
Гентамицин |
0,10% |
- |
нет |
Хлорамфеникол |
0,50% |
+ |
нет |
Тетрациклин |
10 000 Ед/мл |
- |
до 8 лет |
Сульфациламид натрия |
5% |
- |
до 1 месяца |
Димедрол |
0,10% |
+ |
нет |
Хлорид кальция |
2% |
+ |
нет |
Дексаметазон |
0,05-0,1 % |
+/- |
до 6 лет |
Преднизалон |
0,05-0,3 % |
- |
до 6 лет |
Флоксал |
0,03% |
+ |
до 1 года |
Димексид |
2% |
+/- |
нет |
2.Ферменты и антиферменты |
|||
Лидаза |
8-16 Ед на процедуру |
+/- |
до 1-2 мес |
Трипсин |
2,5мг на процедуру |
+/- |
до 1 2 мсс |
Хемотрипсин |
2,5мг на процедуру |
I/ |
до 1 2 мес |
Коллализин |
25 КЕ на процедуру |
1 |
нет |
Фибринолизин |
500 Ед на процедуру |
+/- |
пет |
Гепарин |
3000 Ед на процедуру |
— |
ист |
3-аминокапроновая кислота |
1% |
+ |
нет |
Гордокс (контрикал) |
20 000 Ед на процедуру |
— |
пет |
3. Витамины и витаминоподобные препараты |
|||
Тиамина бромид |
0,50% |
+ |
нет |
Цианкобаламин |
10мг на процедуру |
+ |
нет |
Токоферола ацетат |
2% |
+ |
нет |
Аскорбиновая кислота |
1-2 % |
+ |
нет |
Рибофлавин |
0,50% |
- |
нет |
Никотиновая кислота |
0,1-05 % |
- |
нет |
4.Иммунотропные вещества |
|||
Интерферон человеческий лейкоцитарный |
1000Ед на процедуру |
+ |
нет |
Деринат-дезоксирибонук-леиновая кислота |
0,25% |
+/- |
нет |
Полиоксидоний |
1,5-3 мг на процедуру |
+/- |
до 6 мес |
5.Вазоактивные вещества и корректоры микроциркуляции |
|||
Курантил |
0,1-0,5% |
+ |
до 1 2 лет |
Дибазол |
0,1-0,5 % |
+ |
нет |
Пентоксифиллин |
0,1-0,5 % |
+ |
до 1 года |
Кавинтон |
0,1-0,5 % |
+ |
до 1 года |
Эуфиллин |
0,1-0,5 % |
- |
нет |
Кофеин-бензоат натрия |
0,1-0,5% |
+ |
до 2 лет |
Папаверин |
0,1-0,5 % |
+ |
до 6 лет |
5.Ноотропные вещества |
|||
Пирацетам (ноотропил) |
2-5 % |
+ |
до 1 года |
Семакс |
0,10% |
+ |
до 1 года |
Кортексин |
3-5 мг на процедуру |
+ |
до 1 года |

Методика 3. Эндоназальный электрофорез применяют детям с 5 лет и старше, преимущественно при локализации патологического процесса в стекловидном теле, хориоидее, сетчатке и зрительном нерве (рис. 6).
Турунду, смоченную лекарственным раствором, вводят в одну ноздрю (при одностороннем поражении) или в обе. Концы турунды помещают на клееночку на верхней губе. Поверх турунды накладывают листок фильтрованной бумаги, смоченной тем же препаратом. Металлический электрод закрывают нижним краем клеенки.

Электростимуляция
Электростимуляция - это воздействие слабыми импульсами электрического тока определенной структуры и последовательности на сенсорный аппарат глаза. У детей электростимуляцию можно выполнять с 2-х лет.
Лечебное воздействие электростимуляции обусловлено функциональной индукцией избыточного анаболизма, которая проявляется в активации репаративных процессов внутриклеточной и тканевой регенерации. В результате этих процессов в зрительном нерве и сетчатке восстанавливается работоспособность тех элементов, которые сохраняют жизнеспособность на фоне снижения проводимости нервных импульсов. Эффекты электростимуляции используют при заболеваниях, сопровождающихся повреждениями нейрорецепции и рефлекторной дуги.
Электростимуляцию в глазной практике широко применяют при атрофиях зрительного нерва, дистрофиях сетчатки различного генеза, амблиопиях, нейрогенных кератитах, парезах глазодвигательных мышц.
Для проведения электростимуляции применяют следующие аппараты: «ЭСУ-2», «ЭСО-2», «Фосфен», «Сердолик».
К настоящему времени разработан широкий спектр методических приемов проведения электростимуляции, которые можно систематизировать в 3 основных вида:
- чрескожная электроофтальмостимуляция;
- трансконъюнктивальная электроофтальмостимуляция;
- имплантационная электроофтальмостимуляция.
В представленной классификации виды электростимуляции сгруппированы по принципу общности одного, главного признака - месту наложения электрода.
Так, при чрескожной электростимуляции электрод накладывается на кожные покровы вокруг глаза. При трансконъюнктивальной — на конъюнктиву глазного яблока. При имплантационной электростимуляции — при помощи хирургического вмешательства, непосредственно на оболочки зрительного нерва.
Однако наибольшее распространение в глазной практике получила чрескожная электростимуляция ввиду простоты и доступности выполнения, отсутствия осложнений и необходимости тщательной стерилизации электродов. Существует несколько методик ее проведения.
Методика 1. Предложена Е.Б. Компанеец в 1985 году. При этой методике активный электрод накладывают на верхнее веко пациента поочередно темпорально и назально. Индифферентный электрод с большой контактной поверхностью крепят на предплечье. Оба электрода покрывают марлевыми прокладками, смоченными физиологическим раствором. Функциональное состояние больного глаза при стимуляции контролируют по возникновению зрительных ощущений - фосфенов.
Перед началом электростимуляции в целях определения уровня стимулирующего тока с больным проводятся диагностические исследования электрической чувствительности зрительного анализатора по порогам возникновения электрофосфенов и определения критической частоты снижения и исчезновения электрофосфенов.
Через активный электрод подаются ионофазные отрицательные прямоугольные импульсы длительностью 10 мс, частотой следования импульсов 5— (О Гц, амплитудой 10-88 мкА. Электростимуляция осуществляется в пачечном режиме (по 4-8 импульсов) при частоте следования паттернов 0,5-2,0 Гц. На каждое глазное яблоко подается 4-6 серий импульсов продолжительностью 15 45 секунд с интервалами между сериями 1 мин. Курс лечения включает в себя 5-10 сеансов, проводимых ежедневно. При необходимости через 3-6 месяцев можно повторить лечение.
Методика 2. Разработанная А.Н. Шандурниной в 1985 году. Активный электрод размещается непосредственно на глазном яблоке (при сомкнутых веках). Электрод изготовлен в виде эллипсоидной пластины, повторяющей форму орбиты, на которой расположено 9 точечных контактов. Пассивный электрод располагают на передней поверхности предплечья. Оба электрода покрывают марлевыми тампонами, смоченными физиологическим раствором. Электростимуляция осуществляется поочередно по каждому из 9 каналов универсальными, модулированными по частоте и амплитуде токами в течение 10—15 мин..Курс лечения включает в себя 10-15 сеансов стимуляции.
Методика 3. Предложенная Ю.П. Мироненко в 1985 году, методика заключается в том, что два электрода диаметром по 3 см каждый со смоченными гидрофильными прокладками размещают в орбитальных пространствах в непосредственном контакте с глазным яблоком (веки сомкнуты). Индифферентный электрод располагают на предплечье. Стимуляцию проводят модулированным по частоте и амплитуде током. Мощность стимулирующего сигнала постепенно увеличивают до появления светового восприятия голубого тона, радужных искр и ощущения видимости сосудов глазного дна.
Курс лечения состоит из 10-20 процедур продолжительностью 10-15 мин., проводимых 2-3 раза в неделю.
Методика 4. Предназначена для электростимуляции глазодвигательных мышц. Предварительно осуществляется инстилляционная анастезия I % раствором инокаина. Электрод располагают на конъюнктиве в 5-6 мм от лимба у места прикрепления глазодвигательной мышцы. Частота импульсов - от 20 до 100Гц, глубина модуляций 10-50 %, сила тока от 0,5 до 1,5 мА. Продолжительность процедуры 10-15 мин. На курс лечения требуется 10-15 процедур. Лечение можно повторить через 1,5-2 месяца. Лучший результат наблюдается при углах косоглазия не более 15 градусов.
Методика 5. Разработана в ФГБУ «МНТК „Микрохирургии глаза" им. акад. С.Н. Федорова» для повышения возбудимых нервных волокон сетчатки, при которой широко используется неинвазивный метод фармакоэлектростимуляции. Суть его сотоит в том, что за 30-40 мин. до проведения электростимуляции в полость носа (оба носовых хода) инстиллируется по 2 капли 0,1 % раствора семакса либо вводится парабульбарно по 0,5 мл даларгина. Электростимуляция проводится на аппарате «ЭСОМ». Токи импульсные с амплитудой от 120-880 мкА (по ощущениям пациента). Частота колебаний от 20 до 55 Гц. Продолжительность сеанса по 1 минуте на каждую точку (2-темпоральные, 2-назальные). Сеансы проводятся ежедневно в количестве 10. Повторный курс через 6 месяцев.
Методика 6. Имплантационная электроофтальмостимуляция. Отличительной особенностью данного вида электростимуляции является то, что ее осуществление обязательно предваряет хирургическое вмешательство, при помощи которого активный электрод подводится к стимулируемой структуре глазного яблока. В подавляющем большинстве случаев этой структурой является зрительный нерв. При атрофиях зрительного нерва наиболее широко используется прямая электростимуляция зрительного нерва, когда электрод подводится к стимулируемой структуре глазного яблока. В подавляющем большинстве случаев этой структурой является зрительный нерв. По этой причине, характеризуя далее методические приемы имплантационной электроофтальмостимуляции, речь будет идти о прямой электростимуляции зрительных нервов. При атрофиях зрительного нерва наиболее широко используется прямая электростимуляция зрительного нерва по методу С.Н. Федорова с соавт. (1989). Данная методика может быть реализована двумя способами:
I.Во время операции трансконъюнктивальной орбитотомии при помощи специального инструментария, который обеспечивает визуальный контроль, устанавливается электрод на зрительный нерв.
II.Пункционным методом под визуальным контролем (орбитоскопия) подводится гибкий электрод к зрительному нерву.
Электростимуляция осуществляется при помощи прибора «Сердолик 10-04». Курс лечения состоит из 10 ежедневных сеансов. После окончания курса печения электрод удаляется.
Показанием для проведения лечения по указанной методике является атрофия зрительного нерва с исходной остротой зрения не ниже 0,05. Для повышения терапевтической эффективности лечения атрофии зрительного нерва в последние годы разработана методика прямой электрофармакостимуляции. Суть ее заключается в следующем. После анестезии 0,5 % р-ром новокаина -0,5 мл в стерильных условиях в нижний наружный угол глазницы вводится металлическая игла длиной 40 мм с внутренним диаметром 0,3 мм на глубину 35— К) мм по направлению к вершине орбиты. Через просвет иглы вводится мягкий полихлорвиниловый катетер, после чего игла удаляется. Катетер закрывается резиновой заглушкой и закрепляется на коже лейкопластырем. Через катетер осуществляется введение фармакопрепаратов в объеме до 1 мл. Для проведения прямой электростимуляции зрительного нерва через внутренний диаметр катетера в ретробульбарное пространство вводится игольчатый электрод. Электростимуляция проводится синусоидальным модулированным током частотой 5,0-100 Гц при коэффициенте модуляции 75-100 %. Серии модулированных колебаний чередуются с паузами при соотношении длительности серий и пауз 2:3. Сила тока подбирается индивидуально, в зависимости от болевого порога пациента, в среднем 1-2,5 мкА. Длительность стимуляции - около 20 мин. Стимуляция проводится через 40 мин. после введения через катетер в ретробульбарное пространство 0,5 мл 10 % раствора пирацетама.
Методика 7. Прямая управляемая электростимуляция. Существенным недостатком традиционных методов физиотерапии, в том числе электростимуляции зрительного нерва, является то, что они основаны на случайном подборе селективных частот, что значительно ограничивает их эффективность. Известно, что все жизненные процессы в организме, от биохимических реакций в клетках до функционирования органов и систем, регулируют биоритмы. При нарушении фаз ритмов возникает их десинхронизация, приводящая к развитию различных патологических состояний. Без учета периодов биоритмов организма на всех уровнях (молекулярном, клеточном, тканевом и органном) невозможно прогнозировать эффективность лечебного действия у конкретного пациента. Указанных недостатков практически лишен метод биоуправляемой хронофизиотерапии, который позволяет оперативно учитывать индивидуальные биоритмологические особенности пациента и дозирован, воздействия по типу биологической обратной связи с ритмами энергетики клеток и капиллярного кровотока в тканях. Для этих целей используют управляющие сигналы с датчиков пульса и дыхания. Они модулируют амплитуду физиотерапевтического воздействия, которое достигает максимума в момент вдоха и систолы. При этом датчик регистрирует ритм тремора мышц («периферическое сердце») и элонгации (работы рибосом) 7-13 Гц. Это приводит к восстановлению к 3-4 сеансу естественного внутриорганизменного контура саморегуляции кровотока в месте патологии в результате образования внешнего контура авторегуляции. Для лечения атрофии зрительного нерва применяется прямая биоуправляемая электростимуляция (БПИОЭС). Она проводится на аппарате «Амплипульс-5», в котором благодаря «согласующему устройству» с «Синхромодулем» электрическое воздействие осуществляется в импульсном режиме с плавающей частотой от 7 до 13 Гц (с помощью активного платиноиридиевого электрода, который через катетер проводится к зрительному нерву на глубину 4,5-5 см) и согласовывается с параметрами обратной биологической связи посредством датчиков пульса и дыхания. Параметры работы аппарата «Амплипульс-5» следующие. Режим работы - 2, частота импульсов - 10 Гц, амплитуда тока - 1-6 мА, длительность импульса - 1-15 м/сек. Сила тока устанавливается в момент вдоха пациента, индивидуально по ощущениям на высоте вдоха, легкого покалывания или мышечного сокращения в области глаза. Время воздействия - 15 мин., курс лечения состоит из 5—7 сеансов.
Особое место среди методик электростимуляции занимает ТЭС-терапия. Показаниями к ее применению в офтальмопедиатрии являются: спазм аккомодации слабой степени, острая глазная боль при кератитах, иридоциклитах, невралгиях, повреждения тканей придатков глаза. Возраст ребенка на начало ее проведения должен быть не менее 5 лет.
ТЭС-терапия - это метод избирательной транскраниальной электростимуляции защитных механизмов мозга. Метод разработан в Санкт-Петербургском институте физиологии им. И.П. Павлова. Результаты экспериментальных исследований показали, что ТЭС-терапия активизирует эндорфинергические и серотонинергические механизмы, антиноцицептивные системы мозга. Благодаря этому снижается чувствительность периферических болевых рецепторов, блокируется проведение болевых импульсов в спинном мозге и на уровне ядер таламуса.
Под влиянием ТЭС-терапии нормализуется психофизиологическое состояние человека при его нарушениях вследствие различных видов стресса — бытового, профессионального, травматического. Отмечено положительное влияние ТЭС-терапии при депрессиях, фобиях, реактивных психозах.
На многочисленных экспериментально-патологических моделях показано, что при проведении ТЭС-терапии достоверно ускоряется репаративная регенерация поврежденных тканей: соединительной, мышечной, нервной. К настоящему времени считается признанным, что лечебные эффекты ТЭС-терапии имеют гомеостатическую направленность.
На рисунке 7 отражены основные лечебные эффекты ТЭС-терапии.
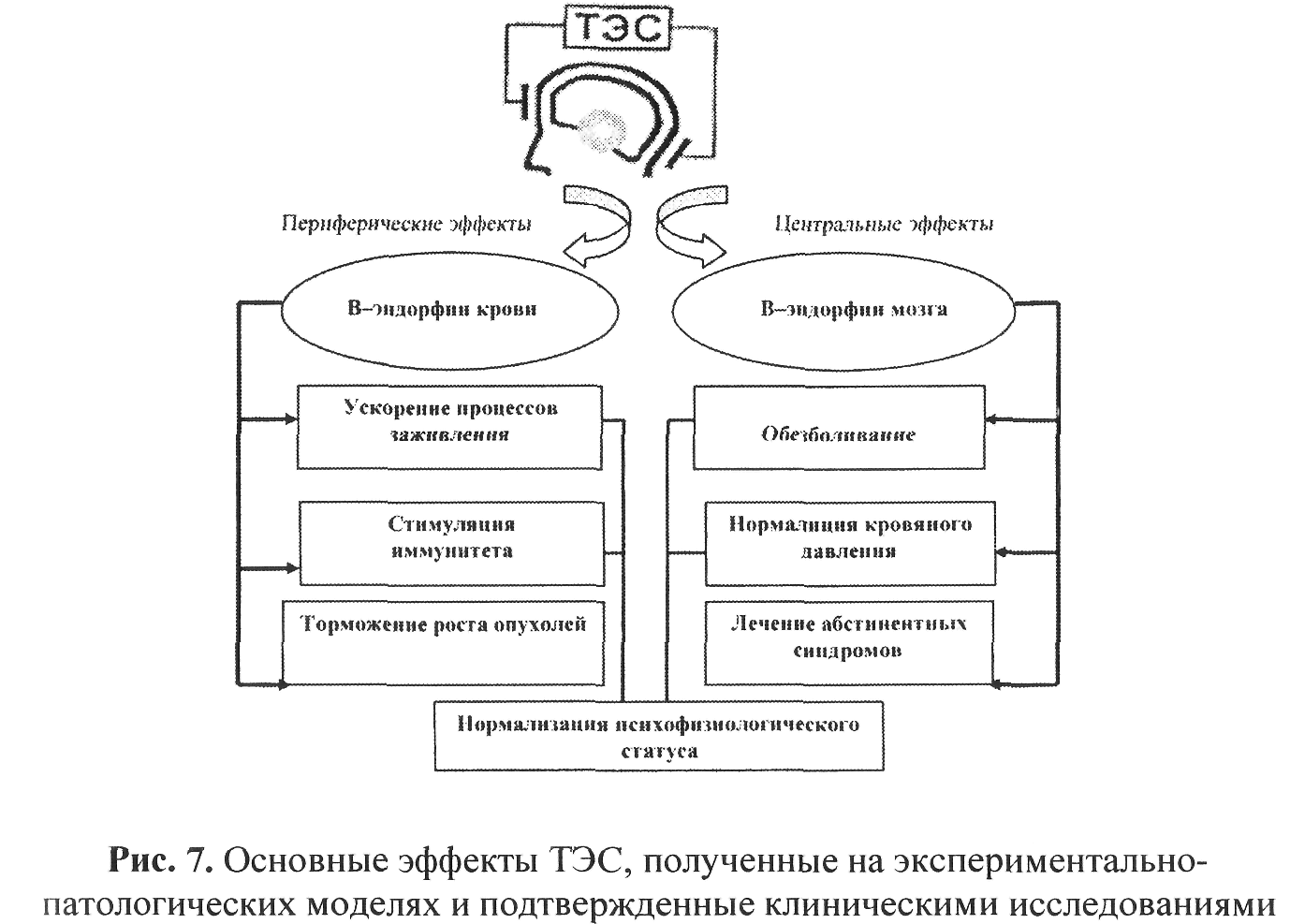
Необходимо выделить наиболее важные эффективные направления ТЭС-терапии:
1.Купирование болевого синдрома. Под влиянием ТЭС-терапии снижается чувствительность периферических болевых рецепторов, блокируется проведение болевых импульсов в спинном мозге за счет эндорфинного торможения, выделение болевого медиатора-субстанции Р, блокируется проведение болевых импульсов на уровне ядер таламуса.
В клинических исследованиях было показано, что анальгетический эффект ТЭС-терапии имеет следующие особенности:
-не зависит от причины и локализации боли;
-наступает уже через 10-15 мин. после начала электростимуляции; имеет длительное последействие, не менее 8-12 часов после окончания первой процедуры, и увеличивающееся по мере проведения следующих процедур.
2. Нормализация психофизиологического статуса при разных видах его нарушений, связанных со стрессом. ТЭС-терапия уменьшает центральные и периферические проявления стресса, вызывая активацию эндорфинергических защитных механизмов мозга.
3.Стимуляция процессов репарации. Под влиянием ТЭС-терапии достоверно ускоряется репаративная регенерация при повреждениях тканей любого типа (кожи, слизистой, мышечной, соединительной, нервной) и разной этиологии (механической, химической, лучистой). В основе такого эффекта лежит эндорфинергический механизм.
4.Иммунотропный эффект. ТЭС-терапия обладает иммуномодулирующим эффектом в индуктивную фазу антителообразования, особенно в условиях угнетения иммунного ответа. Отмечена стимуляция фагоцитарной активности нейрофилов, активация Т-лимфоцитов — хелперов и натуральных киллеров и угнетение супрессоров.
Имеются сообщения об успешном использовании методики транскраниальной стимуляции в лечении спазмов аккомодации и миопии слабой степени. Лечебный эффект выражается в повышении резервов аккомодации на 1,5-2,0 дптр, в уменьшении миопической рефракции в среднем на 0,67 ±0,17 дптр.
Механизмы лечебного действия обычно связаны с восстановлением нормального функционирования вегетативной и аккомодационно-конвергентно-зрачковой системы глаза.
Снятие глазных болей и психоэмоционального напряжения с помощью ТЭС-терапии осуществляется посредством электродов (затылочных и лобных), подсоединенных к аппарату «ТРАНСАИР-О1». Сначала с помощью регулируемого оголовья закрепляют затылочные электроды, помещая их за ушами на сосцевидных отростках, затем лобные электроды - на лбу пациента. Под каждый электрод помещается прокладка, обильно смоченная теплой водой. Первый сеанс ТЭС-терапии обычно является ознакомительным для лучшей адаптации пациента к процедуре. Для первого сеанса выбирается, как правило, минимальная величина стимулирующего тока, которая находится в пределах 0,5 — 1,0 мА, длительность сеанса - 20 мин. В последующих сеансах увеличивают силу тока на 0,4-0,8 мА, длительность процедур - до 30-40 мин. По окончании сеанса ток автоматически плавно снижается до нуля и раздается звуковой сигнал.
Для лечения больных со спазмом аккомодации и миопией транскраниальную электростимуляцию рекомендуют проводить на аппарате «ЭТРАНС». Пороговая сила электрических импульсов постоянного и переменного тока при этом составляет от 0,7 до 1,5 мА с частотой 78 Гц. Продолжительность процедуры — 15 мин. Количество сеансов — 3—5.
Амплипульстерапия в офтальмопедиатрии
Амплипульстерапия - метод электролечения, при котором на больного воздействуют переменными синусоидальными модулированными токами (СМТ) малой силы. СМТ сочетают в себе достоинства токов высокой и низкой частот.
С лечебной целью применяют переменный синусоидальный ток с частотами от 10 до 150 Гц. В результате модуляции образуются как бы «пачки», или серии импульсов тока, отдаленных друг от друга промежутками с нулевой амплитудой. Воздействие таких серий колебаний на ткани, носящее прерывистый характер, значительно повышает их возбуждающее действие и уменьшает привыкание к ним организма. В свою очередь, диапазон регулируемых час-ют 10-150 Гц был выбран с учетом лабильности нервно-мышечного аппарата человека.
В современных аппаратах типа «Амплипульс» несущая частота 5000 Гц, модулированная низкой частотой, подвергается, кроме того, еще трем видам модуляции, что обеспечивает набор токов для пяти родов работы (РР) (рис. 8).

НК - немодулированные колебания; I РР (первый род работы) - колебания какой-либо одной частотой, модулированной в пределах 10-150 Гц: а - неполная (около 50 %) глубина модуляции, б - полная (100 %) глубина модуляции; II РР - чередование посылок модулированных колебаний тока с паузами; III РР - чередование посылок модулированных колебаний с посылками немодулированных колебаний; IV РР - чередование посылок тока с разной частотой модуляции, одна из которых 150 Гц, а другая выбирается; V РР -чередование посылок тока, входящих в IV РР, с паузами (последний РР только на аппарате «Амплипульс-5»)
1.При I РР несущая частота переменного синусоидального тока 5000 Гц модулируется одной из частот, выбираемых из диапазона 10-150 Гц.
Оказывает слабое возбуждающее действие, сила которого нарастает с уменьшением частоты модуляции и увеличением ее глубины. Применяется обычно как вводный ток для улучшения электропроводности, потенцирует действие других токов, обладает нежным обезболивающим действием.
2.При II РР чередуются посылки синусоидального тока, модулированного определенной частотой в пределах 10-150 Гц, и пауз. При этом длительность посылок тока и пауз может регулироваться раздельно, в пределах 1-6 сек. II РР проявляет выраженное нейростимулирующее действие, можно применять для электростимуляции поперечнополосатой и гладкой мускулатуры.
3. При III РР чередуются посылки модулированного тока с произвольно выбранной частотой 5000 Гц. Длительность посылок также может регулироваться дискретно в пределах 1-6 сек. Стимулирующее действие выражено слабее, чем у II РР. Оказывает выраженный обезболивающий эффект, поэтому применение этого тока целесообразно при выраженных болевых синдромах. Показан также при сосудистых нарушениях. Часто комбинируется с другими (IV РР) токами.
4.При IV РР осуществляется чередование посылок тока с разными частотами модуляции. В одной из посылок частота модуляции выбирается из диапазона 10-150 Гц, во второй она остается постоянной - 150 Гц. Этот ток оказывает наибольшее обезболивающее действие, активно влияет на кровообращение, лимфоотток, активизирует трофические процессы.
5. V РР отличается от IV РР тем, что произвольно модулированный ток чередуется с током, модулированным частотой 150 Гц и последующей паузой. Проявляет мягкое нейростимулирующее и трофическое действие.
Влияние СМТ на организм человека определяется их физическими свойствами и способностью свободно проходить через кожные покровы. Переменный синусоидальный ток частотой 5000 Гц является средством для преодоления сопротивления кожного покрова тела. Он вызывает лишь очень слабое ощущение мелкой вибрации вследствие возбуждения экстерорецепторов. В то же время СМТ оказывает выраженное раздражающее действие на проприо- и интерорецепторы, что может обеспечить как ощущение вибрации тканей, так и титаническое сокращение гладкой и поперечнополосатой мускулатуры. Действие амплипульстерапии многообразно.
СМТ дают выраженный обезболивающий эффект похожий по механизму на анальгезирующее действие диадинамических токов. Вызываемый воздействиями СМТ ритмический, упорядоченный поток импульсации, прежде всего с глубоко расположенных рецепторов, прекращает или уменьшает на несколько часов боли периферического происхождения. Причем из-за слабой адаптации к синусоидальным токам для них характерна более эффективная блокада проведения болевых импульсов и формирование более стойкой доминанты ритмического раздражения. Болеутоляющий эффект, по-видимому, также связан с выделением в ЦНС эндорфинов и других медиаторов антиноцицептивной системы. Немаловажное значение придается повышению лабильности и улучшению трофической функции нервно-мышечного аппарата. СМТ также оказывает ганглиоблокирующее действие, что объясняет их болеутоляющий эффект при симпаталгиях. Обезболивающее действие СМТ способствует улучшению кровоснабжения и уменьшению венозного застоя, ишемии, отечности тканей, поэтому амплипульстерапия наиболее эффективна в тех ситуациях, когда в генезе болевого синдрома присутствует ишемический компонент. По данным различных авторов, обезболивающий эффект при амплипульстерапии можно получить у 90-98 % больных.
Применение СМТ ведет к нормализации центральной и периферической гемодинамики, кровоснабжения тканей, тонуса мозговых, спинальных и периферических артерий. Это происходит рефлекторно вследствие возбуждающего влияния тока на чувствительные и вегетативные нервные волокна и в результате притока крови к сокращающимся под действием СМТ мышцам. Наряду с увеличением притока крови к области воздействия, усиливается венозный отток от нее, а также лимфоотток. В зависимости от локализации воздействия активизация кровообращения может быть достигнута в любых органах и тканях. В частности, под влиянием воздействий СМТ на область воротниковой зоны или шейные симпатические узлы отмечается нормализация кровенаполнения сосудов мозга, снижение или нормализация начально повышенного или неустойчивого тонуса сосудов у больных артериальной гипертензией и церебральным атеросклерозом, а также у пациентов, перенесших ишемический инсульт.
Гемодинамические сдвиги сопровождаются нарастанием температуры на 0,8-1,0 °С, активизацией обменных диффузионных процессов. Усиление кровообращения и трофики тканей сопровождается повышением интенсивности обменных и окислительно-восстановительных процессов, увеличением энергетического потенциала и функциональных возможностей нервной ткани. СМТ нормализуют функцию симпатоадреналовой и холинергической систем, активизируют компенсаторно-приспособительные процессы при заболеваниях, сопровождающихся снижением резервных возможностей организма.
СМТ нашли широкое применение в клинической офтальмологии. Амплипульстерапия прежде всего действует синхронно, с колебаниями собственных биотоков организма, восстанавливая нормальные функции органов и тканей, в том числе и глаза. Под влиянием СМТ улучшается внутриглазное кровообращение и трофика тканей, стимулируются процессы регенерации. Кроме того, амплипульстерапия оказывает противовоспалительное, рассасывающее и обезболивающее действие.
В связи со способностью СМТ не вызывать неприятных ощущений и ожогов, амплипульстерапии отдается предпочтение в педиатрической практике, особенно при воздействии на слизистые оболочки.
Воздействие СМТ у детей с глазной патологией обычно проводят с помощью аппаратов «Амплипульс». При этом чаще используют переменный (невыпрямленный режим). Именно эти токи обладают противовоспалительным, миалгезирующим, сосудорасширяющим действием и положительно влияют на состояние нервной системы. Показано применение СМТ с положительным лечебным эффектом у детей при аллергических конъюнктивитах, склеритах, эписклеритах, кератитах, увеитах, поражениях зрительного нерва и после офтальмологических операций. Применение амплипульстерапии возможно у детей в возрасте старше 3-х месяцев. В зависимости от лечебной направленности существуют разные методики использования СМТ в офтальмологии.
Методика 1. Обычно применяется для лечения воспалительных заболеваний переднего сегмента глаза. При этом один электрод размещается на больном глазу, второй - на коже щеки перед ухом. Набор токов для лечения из трех РР-1, III и IV, по 2 минуте каждый, длительность посылок 1,0-1,5 секунды, частота- 100 Гц, сила тока- 1—1,5 мА, глубина модуляции 50 %. Курс лечения состоит из 3-10 процедур.
Методика 2. Применяется при сосудистых и трофических нарушениях сетчатки и зрительного нерва. СМТ воздействуют на область шейных симпатических узлов. Пластинчатые электроды располагают на боковой поверхности шеи с обеих сторон ниже сосцевидных отростков. СМТ назначают со следующими параметрами РР-1 - 2 мин., РР-1У - 2-4 мин. Частота модуляции - 50-100 Гц. Глубина модуляции - 25-50 %. Длительность посылок в периоде 1-1,5 сек. Процедуру проводят ежедневно. На курс назначают до 8-10 процедур. При хориоретинитах, нейроретинитах, атрофии зрительного нерва применение СМТ способствует уменьшению отечности сетчатки, ангиоспазма, стимулирует восстановительные процессы в зрительном нерве. Курс лечения СМТ можно повторять через 10-12 дней при воспалительных заболеваниях глаза и через 1—1,5 месяца — при дистрофической патологии. После внутриглазных операций СМТ можно проводить с 7-8 дня, что сокращает продолжительность пребывания ребенка в стационаре, улучшает заживление операционных ран.
Методика 3. Используется для снятия болевого синдрома при терминальной глаукоме, мигрени с иррадиацией в глаз, постгерпетических нейропатиях 1-й ветви тройничного нерва. Чтобы СМТ по возможности проходил через патологический очаг, малые локальные электроды обычно располагают на коже века и в области надбровной дуги или в области внутреннего угла глаза и в области виска у края орбиты. Применяется ток ПП (посылка-пауза) в течение 3-5 мин. при частоте модуляции 30 Гц и глубине 50 % и в течение такого же времени — ток ПЧ (перемежающиеся частоты). Длительность пауз при этом должна быть в 2 раза больше длительности посылок тока. Процедуры проводят ежедневно в количестве 5-7 на курс лечения.
Диадинамотерапия в офтальмопедиатрии
Диадинамотерапия — метод электролечения, при котором на организм больного воздействуют низкочастотными токами (частотой 50 и 100 Гц), проводимыми раздельно, в различных комбинациях, модулированными и в прерывистом режиме.
Диадинамические токи (ДДТ) получают путем одно- или двухполупериодного выпрямления переменного сетевого тока с частотой 50 Гц. В лечебную практику ДДТ внедрены П. Бернаром в 1950 году. Им же проведены исследования биологического действия ДДТ, поэтому эти токи называют также токами Бернара. Для повышения эффективности лечения предложен ряд разновидностей тока, представляющих собой последовательное чередование токов частотой 50 и 100 Гц или чередование последних с паузами. Современные аппараты генерируют следующие виды ДДТ (рис. 9).

1. Однополупериодный непрерывный (ОН) - ток частотой 50Гц, длительность импульсов - 20 мс. Ток обладает выраженным раздражающим и миостимулирующим действием, вызывает крупную вибрацию у пациента (рис. 9 а).
2. Двухполупериодный непрерывный (ДН) - ток частотой 100 Гц, длительность импульсов — 10 мс. В связи с затянутым задним фронтом он имеет постоянную гальваническую составляющую, на которую как бы наслаивается импульсный ток (рис. 9 б). ДН обладает выраженным анальгетическим и вазоактивным действием, вызывает фибриллярные подергивания мышц, мелкую разлитую вибрацию. Он наиболее часто используется для электрофореза.
3. Однополупериодный ритмический (ОР) - посылка тока частотой 50 Гц, длительностью 1,5 сек. чередуется с паузами такой же продолжительности (рис. 9 в). Оказывает наиболее выраженное миостимулирующее действие.
4. Однополупериодный волновой (ОВ) - плавно нарастающий и убывающий ток частотой 50 Гц, длительностью 8 сек., чередующийся с паузами длительностью 4 сек. (рис. 9 г). Для него характерно нейростимулирующее действие.
5. Двухполупериодный волновой (ДВ) — посылки плавно нарастающего и убывающего тока частотой 100 Гц, длительностью 8 сек., чередующегося с паузами продолжительностью 4 сек. (рис. 9 д). Ток проявляет нейротрофическое и вазоактивное действие.
6. Короткий период (КП) — последовательное чередование токов частотой 50 и 100 Гц с длительностью серий по 1,5 сек. (рис. 9 е). Оказывает нейростимулирующее и анальгезирующее действия.
7. Длинный период (ДП) - чередование тока частотой 50 Гц, длительностью посылки 4 сек., и плавно нарастающего и убывающего тока частотой 100 Гц, продолжительностью 8 сек. (рис. 9 ж). Ток, модулированный длинным периодом, вызывает анальгетический, вазоактивный и трофический эффекты.
В аппаратах производства различных фирм имеются небольшие, не оказывающие существенного влияния варианты длительности периодов и полупериодов, отличные от приведенных выше. В аппаратах «Тонус» введены так называемые укороченные волновые токи.
8. Однополупериодный волновой ток укороченный (ОВ) - плавно нарастающий и убывающий ток ОН длительностью 4 сек., чередующийся с паузами длительностью 2 сек.
9. Двухполупериодный волновой ток укороченный (ДВ) плавно нарастающий и убывающий ток ДН длительностью 4 сек., чередующийся с паузами продолжительностью 2 сек.
Наиболее характерным клиническим эффектом ДДТ (в особенности ДП и КП) является обезболивающий. Он обусловлен действием ряда факторов. По мнению П. Бернара, наступающая адаптация периферических рецепторов, в том числе болевых, к ДДТ приводит к повышению порога болевого восприятия и, следовательно, к уменьшению болей. Однако эта точка зрения не может считаться исчерпывающей. Несомненно, что первичный анальгезирующий эффект ДДТ обусловлен также процессами, происходящими на уровне спинного и головного мозга. Раздражение ритмическим импульсным током большого количества экстеро- и проприорецепторов ведет к появлению ритмически упорядоченных, обладающих большой биологической активностью тока импульсаций. Этот поток афферентной импульсаций устремляется по быстропроводящим толстым миелиновым волокнам и, в соответствии с концепцией контроля болевых ощущений, блокирует на уровне желатинозной субстанции спинного мозга прохождение болевых импульсов, которые проводятся по так называемым тонким немиелинизированным волокнам. Существенная роль в механизме обезболивания принадлежит также вызываемому ДДТ снижению проводимости и изменению лабильности Аб- и С-волокон, являющихся основными болевыми афферентами.
Ритмические восходящие афферентные потоки формируют доминантный очаг возбуждения в коре головного мозга, который по закону отрицательной обратной индукции подавляет болевую доминанту. Длительное обезболивающее действие ДДТ обеспечивается также рефлекторным возбуждением опиоидной и серотонинэргической систем лимбико-ретикулярного комплекса желатинозной субстанции спинного мозга. Наблюдаются усиление выброса эндорфинов, повышение активности ферментов, разрушающих основные медиаторы боли (гистаминаза, ацетилхолинэстераза), увеличение уровня кининаз.
Анальгезирующий эффект в значительной степени объясняется и резорбцией отеков, нормализацией трофических процессов и кровообращения, устранением гипоксии. Противоотечное действие ДДТ обусловлено изменением коллоидного состояния тканей под электродами в результате низкочастотной вибрации, повышением их всасывающей способности, изменением проницаемости клеточных мембран и увеличением венозного оттока.
Влияние диадинамических токов на тонус мышц зависит от исходного функционального состояния нервно-мышечного аппарата, локализации электродов и параметров тока. При продольном расположении электродов можно наблюдать титаническое сокращение, повышение тонуса и сократительной способности мышц при периферических парезах, уменьшение выраженности двигательных расстройств. При поперечном воздействии, наоборот, происходит снижение тонуса гладкой и поперечнополосатой мускулатуры. ДДТ при воздействии на паравертебральные зоны способствуют восстановлению нарушенной системы спинального торможения благодаря активации клеток Реншоу. Тем самым они могут уменьшать повышенный мышечный тонус и разрывать порочный круг: боль - повышение мышечного тонуса - боль.
ДДТ активно влияют на кровоснабжение тканей. При поперечном расположении электродов наблюдается улучшение капиллярного кровотока, снижение тонуса спазмированных сосудов, при продольном - увеличение скорости кровотока в 2-3 раза. Кроме того, ДДТ стимулируют коллатеральное кровообращение, увеличивают число функционирующих капилляров. Установлено положительное влияние ДДТ на очищение и заживление гнойных ран, язв, пролежней, репаративную регенерацию тканей, воспалительных процессов в тканях.
Диадинамические токи оказывают действие, подобное гальваническому току, являясь активным биологическим стимулятором. Характер лечебного воздействия определяется видом ДДТ. Так, ток, модулированный короткими периодами, значительно оживляет трофику тканей. Прерывистый ритмичный ток назначают, в основном, для улучшения кровообращения и оживления трофики. Зная характеристику каждого вида тока, можно индивидуально для чанного больного выработать наиболее рациональные условия проведения процедуры, обеспечивающие желаемый эффект лечения - анальгезию, усиление трофики.
По методу П. Бернара, для уменьшения адаптации к воздействию и повышению эффективности лечения предложены различные разновидности тока, представляющие собой последовательное чередование токов частотой 50 и 100 Гц или чередование последних с паузами.
Исходя из особенностей механизма действия диадинамических токов, вызывающих снятие воспаления и болевого синдрома, ритмические сокращения мышечных волокон, улучшение кровообращения, оживление трофики, повышение окислительно-восстановительных и регенеративных процессов в офтальмологии, ДДТ назначают для купирования болевого синдрома при терминальных глаукомах; с противовоспалительной целью при кератитах и иридоциклитах различной этиологии, особенно если они сопровождаются глазной болью; при парезах глазодвигательных мышц, а также для улучшения трофических процессов в зрительно-нервном аппарате глаза.
Лечение ДДТ применяют для детей в возрасте 2-3-х лет для снятия болевого синдрома в глазу, улучшения трофических процессов при кератитах, иридоциклитах, эписклеритах и др. Используют аппарат «СНИМ-1», «Модуль-717», «Тонус-1» с расположением электродов овальной формы площадью 2*3 см или 3x4 см на закрытых веках или в области надбровной дуги.
В зависимости от характера патологического процесса комбинация различных видов ДДТ подбирается индивидуально. В офтальмологии рекомендуются следующие методики диадинамотерапии.
Методика 1. Предназначена для снятия острого болевого синдрома при невралгиях глазных ветвей тройничного нерва. При этом два малых двухполюсных электрода накладываются, соответственно, один на кожу орбитального края, другой над глазом, либо под глазом (место выхода под- либо надглазничного нерва). Болевой синдром лечат по схеме: двухполупериодный непрерывный ток частотой 75 Гц, длительностью 30 сек. — 1 мин. Затем воздействуют токами короткого периода, включающего последовательное чередование токов частотой 50—100 Гц с длительностью серий по 1,5 сек. в течение 3 мин., и завершают процедуру токами длинного периода, представляющими чередование частотой 50 Гц с длительностью посылки 4 сек. и плавно нарастающего и убывающего тока 100 Гц, продолжительностью 8 сек. в течение 1 мин. Курс лечения состоит из 6—8 ежедневных процедур.
Методика 2. Используется обычно для купирования острого болевого синдрома в глазу при кератитах и иридоциклитах различной этиологии, а также при терминальных глаукомах. Обычно накладываются 2 пластинчатых электрода - один из них размещается на коже сомкнутых век (над глазным яблоком), другой - на коже предушной области. Диадинамотерапию в первые 1-2 дня лечения начинают двухпериодным укороченным волновым током длительностью 4 сек., с чередующимися паузами продолжительностью 4 сек. в течение 1-2 мин. и завершают токами короткого периода, характеризующимися последовательным чередованием токов частотой 50 и 100 Гц, с длительностью серий 1,5 сек. в течение 2-4 мин. Общая длительность процедуры - от 3 до 6 мин. Курс лечения состоит из 6-8 процедур.
Методика 3. Применяется для улучшения трофических процессов в сетчатке и зрительном нерве. В этих условиях диадинамическими токами воздействуют на верхние шейные симпатические узлы и синокаротидную зону. С этой целью вначале используется ДДТ «длинный период» частотой 50 Гц, длительностью посылки 4 сек. Затем двухполупериодный волновой ток с посылками плавно нарастающего и убывающего тока частотой 100 Гц, длительностью 8 сек., чередующегося с паузами продолжительностью 4 сек. Длительность сеанса 3—6 мин., число процедур на курс лечения 6—8. Диадинамические токи в данном режиме улучшают капиллярный кровоток сетчатки и зрительного нерва, стимулируют коллатеральное кровообращение, увеличивают число функционирующих капилляров.
Трофический эффект диадинамических токов, уступая гальванизации по длительности, значительно превосходит по степени воздействия.
Курс лечения диадинамическими токами при глазной патологии у детей можно повторить через 1 месяц.
Альтернативные методы электрофореза
К альтернативным методам электрофореза, применяемым для детей, относятся диадинамофорез и амплипульсфорез.
Диадинамофорез - сочетанный физиотерапевтический метод лечения, предусматривающий введение ЛС с помощью постоянного тока с импульсами полусинусоидальной формы, частотой 50 и 10 Гц. Для диадинамофореза можно использовать те же ЛС, что и для введения методом электрофореза.
Уступая гальваническому току по количеству вводимого в организм лекарственного вещества, диадинамофорез обеспечивает его более глубокое проникновение. В связи с этим диадинамофорез предпочтительнее использовать для лечения глубоко локализованных процессов, в клинической картине которых превалирует болевой синдром и вегетососудистые нарушения.
Основными показаниями к проведению диадинамофореза являются кератиты различной этиологии, острые иридоциклиты, особенно сопровождающиеся болевым синдромом. Под влиянием диадинамических токов блокируются чувствительные нервные окончания и повышается порог болевой чувствительности. Диадинамофорез показан также при дистрофических и нейротрофических процессах в роговице, парезах глазодвигательных мышц.
Для проведения диадинамофореза применяют отечественные аппараты «СНИМ-1», «Модель-717», «Тонус-1,2», «ДТ-50». При выполнении процедуры пластинчатый электрод накладывается на кожу сомкнутых век (над глазным яблоком), другой электрод - на кожу предушной области. Прокладки смачивают лекарственным веществом и располагают под электродами. В зависимости от возраста ребенка плотность тока должна быть от 0,05 до 0,1 мА/см2. Применяется двухконтактный непрерывный ток — ДН — 2 мин. и ток короткого периода (КП) - 2 мин. Во время процедуры ребенок должен ощущать вибрацию, легкое покалывание. Курс состоит из 6-10 процедур, которые проводят ежедневно пли через день.
Для увеличения интенсивности лечебного воздействия рекомендуется применять в одной процедуре несколько видов тока.
При средней тяжести и вялотекущем воспалительном процессе начинать процедуру следует с двукратного фиксированного либо с двухтактного волно-вого тока (в зависимости от возможности аппарата). Затем включают токи, модулированные короткими периодами. Заканчивают лечение токами, модулированными длинными периодами. Если болевой синдром резко выражен, то в начале лечения назначают только двукратный фиксированный либо двухтактный волновой ток и «короткий период», а по мере стихания болей в процедуру включают и ток, модулированный длинными периодами.
Однако в последние годы все большее место в физиотерапии любых заболеваний, в том числе и глазных, вместо диадинамофореза стал занимать амплипульсфорез.
Амплипульсфорез - сочетанный физиотерапевтический метод лечения, предусматривающий введение в ткани глаза ЛС с помощью СМТ высокой частоты.
Показания к применению СМТ такие же, как при лечении диадинамическими токами. Однако, в отличие от диадинамических токов, вызывающих сильное раздражение и ощущение жжения под электродом, а также оказывающих выраженное возбуждающее действие на нервно-мышечную и сосудистую системы, ток высокой частоты не встречает значительного сопротивления со стороны эпидермиса кожи. СМТ свободно приникает в глубину тканей и не вызывает заметного раздражения кожных рецепторов. Он хорошо переносится больными.
Лекарственные вещества при амплипульсфорезе проникают в меньшем количестве, но на большую глубину, чем при введении их другими видами импульсных токов, а действие многих из них (в особенности сосудорасширяющих средств, анальгетиков) потенцируется.
Показаниями к проведению амплипульсфореза являются: кератиты, эписклериты и склериты, дистрофические и нейротрофические процессы в роговице, парезы глазодвигательных мышц и мышцы, поднимающие верхнее веко.
Для проведения амплипульсфореза используют аппарат «Амплипульс-3, ЗТ, 4, 5, 6, 7, 8». Процедура осуществляется в положении ребенка лежа. Малые локальные электроды располагают следующим образом: первый - на закрытые веки, второй - в области виска у края орбиты. Прокладки, смоченные лекарственным раствором, располагают под электродами.
Применяют Р-П, РР-III-ГУ - 3 мин., частота модуляции 50-100 Гц, глубина модуляции - 50 %, посылка/пауза 1,0-1,5 сек. Сила тока до ощущения умеренной вибрации под электродами, но не более 10-15 мА. Курс лечения состоит из 6-10 процедур, проводимых ежедневно.
При проведении амплипульсфореза у детей используют обычно те же лекарственные средства, которые вводят в ткани глаза с помощью постоянного тока.
Ультравысокочастотная терапия
Ультравысокочастотная терапия (УВЧ-терапия) - это лечебный метод, в котором используется непрерывное или импульсное переменное электрическое поле УВЧ. В лечебной практике применяют частоту от 30 до 300 мГц (в нашей стране 27,12 и 40,68 мГц). Преимуществом методики является то, что электрическое поле УВЧ может оказывать сквозное действие на все слои ткани в месте воздействия, недоступные для других видов энергии. Токи и поле УВЧ вызывают в тканях перемещение ионов и других заряженных частиц и молекул к полюсам, противоположным заряду. При этом полные частицы в силу своей свободной ориентации успевают переместиться вдоль линий напряженности электрического поля, а дипольные молекулы поляризуются. Под действием переменного электрического поля эти процессы будут носить меняющийся колебательный характер, а с увеличением частоты электрического поля колебательное смещение ионов нарастает.
При колебательных движениях заряженные частицы сталкиваются между собой, и в результате возникающего трения образуется внутри ткани эндогенное тепло. Тепловой эффект проявляется различно в зависимости от частоты колебаний, применяемой силы тока, характера ткани.
Кроме теплового эффекта, токи УВЧ оказывают и осцилляторное действие. В результате переменных колебаний частиц и белковых молекул в них происходят сложные изменения микроструктур. Это нетепловое, или осцилляторное, действие изменяет возбудимость и проводимость нервных клеток, активизирует обменно-трофические функции тканей.
На рисунке 10 суммированы механизмы воздействия электрического поля УВЧ.

Электрическое поле УВЧ обладает противовоспалительным, болеутоляющим, гипосенсибилизирующим эффектом. Улучшает кровообращение и функции нервной системы. Для проведения процедуры используются аппараты с различной выходной мощностью. В офтальмопедиатрии лечение проводят с помощью портативных аппаратов «УВЧ-30», «УВЧ-62» с выходной мощностью 15, 20, 30 Вт и аппаратом «УВЧ 5-1» («Минитерм») для контактного воздействия малой мощности (5Вт). К аппаратам прилагаются конденсаторные пластинки (КП) диаметром 3 и 6 см. При проведении процедур величина воздушного зазора (расстояние между КП и поверхностью кожи в см) определяется с учетом не только выходной мощности, но и локализации очага. При его расположении в поверхностных придатках глаза, наружных оболочках (конъюнктива, склера, роговица) величина зазора должна быть небольшой — 0,5— 1 см, при более глубоких поражениях - 1,0-1,5 см. В офтальмопедиатрии УВЧ используют при лечении острого, в том числе гнойного (но неосумкованного) воспалительного процесса в области придатков глаза, кератитах, увеитах, при проникающих ранениях глазного яблока.
Методика: конденсаторную пластинку диаметром 3 см располагают над глазом, вторую КП - на противоположной стороне ноги или впереди ушной раковины, на расстоянии 4—5 см от одноименного глаза. Продолжительность процедуры 5-8 мин. Курс лечения включает от 5 до 10 процедур, проводимых ежедневно.
Электрическое поле УВЧ используют в лечении детей с первых дней жизни. Доза зависит от возраста:
• До 1 года- мощность воздействия не превышает 15 Вт;
• От 1 до 3 лет-15-20 Вт;
• От 3 до 7 лет-30-40 Вт;
• Старше 7 лет - 50-60 Вт.
Максимальная мощность электрического поля УВЧ при воздействии на голову у детей дошкольного возраста - 20 Вт, школьного - 30 Вт.
Показания к электролечению детей в офтальмологии:
• неинфекционные и инфекционные заболевания глаза: конъюнктивиты, кератиты, склериты, эписклериты, воспаления зрительного нерва, нейро-ретиниты;
• воспалительные заболевания придатков глаза: абсцессы, флегмоны орбиты, век, дакриоадениты, каналикулиты;
• дистрофические заболевания роговицы и сетчатки, ретинопатии;
• атрофии зрительного нерва;
• травмы и ожоги глазного яблока и его придатков и их последствия;
•прогрессирующая миопия, функциональные нарушения при патологии аккомодации.
Противопоказания к электролечению детей в офтальмологии:
Общие:
• злокачественные и доброкачественные новообразования;
• активная форма туберкулеза;
•острые инфекционные заболевания и лихорадочные заболевания неясной этиологии;
• болезни крови и кроветворных органов;
• состояния декомпенсации сердечно-сосудистой системы у пациента;
• состояния декомпенсации внутричерепного кровотока;
• индивидуальная непереносимость электротерапии;
• наклонность к судорожным припадкам. Местные:
• мацерация колеи век, дерматиты;
• рецидивирующие внутриглазные кровоизлияния;
• некомпенсированная глаукома;
• наличие внутриглазных, особенно металлических, инородных тел;
• внутриглазные опухоли и опухоли придатков глаза.
