
3 курс / Общая хирургия и оперативная хирургия / Хирургия_пищевода_Черноусов_А_Ф_,_Богопольский_П_М_,_Курбанов_Ф
.pdf
Рис. 57. Реконструкция шейного анастомоза после эзофагопластики из илеоколон, осложнившейся рубцеванием и облитерацией отрезка подвздошной кишки в результате ишемии.
Рис. 58. Операция резекции избыточной петли толстокишечного трансплантата после внутриплевральной эзофагопластики.
131
ция в такой ситуации представляет значительные трудности, поэтому таких пациентов обычно пытаются как можно настойчивее лечить кон сервативно (длительные курсы бужирования или дилатации).
После эзофагопластики правой половиной толстой кишки с участком подвздошной иногда из-за недостаточности кровообращения сегмент подвздошной кишки, соединенный с пищеводом или глоткой, замещает ся соединительной тканью и полностью облитерируется. В таких случаях альтернативы оперативному вмешательству нет. Обнажают пищевод на шее и верхний отрезок трансплантата, который по возможности мобили зуют. Облитерированный участок подвздошной кишки резецируют и формируют новый пищеводно-кишечный анастомоз по одной из наибо лее подходящих методик (рис. 57).
При значительных перегибах и сдавлениях трансплантата пища кон трастная масса может задерживаться в нем до нескольких суток. Это на блюдается, например, после загрудинной толстокишечной пластики, когда при формировании загрудинного тоннеля ранят медиастинальную плевру, вследствие чего в плевральную полость попадает часть трансплан тата и постепенно формируется «колено», вызывающее непроходимость. В таких случаях трансплантат мобилизуют из плевральной полости (пред почтительнее — абдоминальным доступом) и его избыточную петлю резе цируют (рис. 58).
Пептические язвы развиваются при желудочной гиперсекреции и в тонко- и в толстокишечном трансплантате в области анастомоза с желудком. Пептическая язва является абсолютным показанием к операции, так как опасна тяжелыми осложнениями (в основном профузное кровотечение). Наиболее простой операцией является стволовая ваготомия с пилоропластикой или выключение желудка с колоеюноанастомозом (рис. 59, а,б).
Свищи (обычно это наружние свищи анастомоза пищевода с транс плантатом на шее) при отсутствии тенденции к самостоятельному закры тию при консервативном лечении (перевязки, промывания, прижигания грануляций и пр.) лечат хирургическими методами (реконструктивные операции). Операцию проводят по общим правилам: выделяют свищевой ход до самого устья, иссекают его и ушивают дефект в стенке анастомоза двумя рядами узловых швов, при необходимости (стриктура анастомоза) делают соответствующую реконструкцию. Следует только иметь в виду, что свищ часто поддерживается тем, что дистальнее существует какоелибо препятствие пассажу пищи (сдавление или перегиб трансплантата).
При «слепом мешке» собственного пищевода с выраженными клини ческими проявлениями лечение может быть только оперативным. Если анастомоз пищевода с трансплантатом сформирован на шее по типу «бок в бок», лучше пересечь собственный пищевод ниже анастомоза и наглухо ушить его аборальный конец. Условием для этого является хотя бы мини мальная проходимость собственного пищевода в области стриктуры, иначе выключенный недренируемый «слепой мешок» представляет собой значительную опасность: например, может возникнуть нагноение с пос ледующим прорывом гнойника в средостение, образоваться свищ и пр. В таких ситуациях предпочтительнее произвести реконструктивную опе рацию: загрудинный или подкожный искусственный пищевод провести внутриплеврально, для чего необходимо снять анастомоз, ушить дефект в пищеводе и резецировать избыток трансплантата.
132

Рис. 59. Операция при пептической язве толстокишечного трансплантата.
а — наложение нового анастомоза трансплантата с петлей тощей кишки, сформированной по Ру; б — стволовая ваготомия с пилоропластикой.
В любом случае следует иметь в виду, что двух одинаковых больных с патологией искусственного и оперированного пищевода не бывает. Для каждого пациента приходится планировать его собственную операцию, причем этот план нередко приходится менять непосредственно во время
133
вмешательства. Тщательное предоперационное обследование, соответст вующая подготовка больного, а главное — опыт хирурга играют в таких случаях решающую роль для достижения успеха.
Профилактика болезней оперированного и искусственного пищевода состоит в правильном установлении показаний к операции и в выборе ее адекватной методики. Следует избегать неоправдавших или уже изжив ших себя методов, таких как, например, подкожная пластика тонкой кишкой с кожными надставками, наложение анастомозов по типу «бок в бок» с преднамеренным оставлением слепого мешка собственного пище вода и пр. Наконец, очень важное значение имеет правильная и скрупу лезная оперативная техника при мобилизации желудка или кишки, выкраивании трансплантата, формировании анастомозов и пр.
Ч а с ть в т о р а я
ТЕХНИКА ОПЕРАЦИЙ НА ПИЩЕВОДЕ
(атлас)
Глава 15
ТЕХНИКА ОПЕРАЦИЙ НА ПИЩЕВОДЕ
15.1. Местная эзофагопластика
Показания: короткая рубцовая стриктура пищевода (особенно шей ной локализации) протяженностью до 2—2,5 см при отсутствии эффекта или при невозможности консервативного лечения (бужирование и эндо скопическая баллонная гидродилатация).
Специальная подготовка. При вскрытии просвета любых полых орга нов желудочно-кишечного тракта существует реальная опасность обсеме нения операционного поля (аэробная, анаэробная флора), что грозит развитием гнойно-септических послеоперационных осложнений. Поэто му в схему специальной подготовки к операции включают антибактери альную профилактику: это прежде всего антибиотики — макролиды (ам пициллин) и цефалоспорины (цефамезин), а также производное ДИ-N-OK- сихинолина — диоксидин. Инъекции антибиотиков начинают одновре менно с премедикацией, чтобы достигнуть оптимальной концентрации в тканях к основному моменту операции по следующей схеме:
—в начале операции (после интубации трахеи): внутривенно капельно 60 мл 0,5 % раствора диоксидина, растворенного в 90 мл изотонического раствора хлорида натрия, со скоростью 60—80 ка пель в 1 мин;
—в течение последующих 72 ч после операции: диоксидин (в тех же дозах внутривенно) каждые 8 ч; ампициллин 1 г каждые 6 ч внутримышечно; цефамезин 1 г каждые 8 ч внутримышечно.
В остальном предоперационная подготовка каких-либо специфичес ких особенностей не имеет.
Анестезия: эндотрахеальный наркоз.
Позиция больного зависит от локализации стриктуры.
Доступ: верхняя срединная лапаротомия, если стриктура локализует ся в абдоминальном отделе пищевода или в его нижней трети на уровне или непосредственно над диафрагмой; при внутригрудной локализации лучшим доступом является переднебоковая торакотомия справа в IV— VI межреберьях в зависимости от уровня расположения стриктуры.
Техника операции
При стриктуре протяженностью менее 1,5 см мобилизуют верхний и нижний концы пищевода, стриктуру резецируют и накладывают одноряд ный эзофагоэзофагоанастомоз по типу «конец в конец» узловыми атравматическими швами (викрил 3/0—4/0, дексон 3/0—4/0 и т.п.). При стрик туре протяженностью менее 1 см делают продольный разрез стенки пище вода в области стриктуры через все слои, растягивают его края в стороны и ушивают в поперечном направлении однорядными узловыми швами (рис. 60, а, б). Может встретиться вариант, когда верхний отрезок пищевода на-
136

Рис. 60. Местная эзофагопластика.
а — продольное рассечение стриктуры с поперечным ушиванием; б — резекция стриктуры с анастомозом «конец в конец».
Рис. 61. Местная эзофагопластика при нависании мешковидного верхнего отрез ка пищевода над короткой стриктурой.
висает над короткой стриктурой в виде мешка. В таком случае формируют косопоперечный двухрядный анастомоз в обход стриктуры (рис. 61).
Если стриктура распространяется только на слизистый и подслизистый слои пищевода, то делают поперечный разрез мышечной оболочки, затем иссекают переднюю и часть боковых стенок стриктуры, формируют заднебоковые стенки елизисто-подслизистого слоя узловыми швами, а затем ушивают переднюю стенку раны пищевода через все слои одноряд ными узловыми швами (рис. 62).
При всех вариантах местной эзофагопластики необходимы внутрипросветная декомпрессия с помощью тонкого зонда на протяжении трех первых послеоперационных суток и адекватное дренирование области операции. На 5-е сутки проводят рентгеновское исследование (контроль) с водорастворимым контрастом. При отсутствии признаков несостоятель ности швов разрешают пить и постепенно расширяют диету. В сомни тельных случаях повторяют рентгеноконтрастное исследование после первых приемов пищи.
При выявлении хотя бы частичной несостоятельности швов пищево-
137

Рис. 62. Иссечение стриктуры слизисто-подслизистого слоя пищевода. Объясне ния в тексте.
да запрещают глотание (даже слюны). Зонд для питания вводят в желу док, а еще лучше — в двенадцатиперстную кишку из-за опасности воз никновения желудочно-пищеводного рефлюкса, препятствующего за живлению раны пищевода; далее проводят консервативное лечение, как и при любых свищах пищевода.
В отдаленном периоде в области местной пластики пищевода могут возникать рубцовые стриктуры, требующие бужирования или эндоскопи ческой баллонной гидродилатации.
15.2. Субтотальная пластика пищевода тонкой кишкой
Показания: все доброкачественные (не поддающиеся лечению блоки рованием) и злокачественные стриктуры пищевода (если для его шунти-
138
рования или замещения нельзя использовать толстую кишку или же лудок).
Противопоказания: состояние после резекции кишки, резекции же лудка по Бильрот-П, особенно на длинной петле с брауновским соустьем, когда тонкую кишку для формирования трансплантата использовать не возможно.
Специальная подготовка: антибактериальная профилактика по опи санной выше схеме.
Специальный инструментарий: ложки (копья) С.С.Юдина.
Позиция больного: на спине с валиком под поясницей. Анестезия: эндотрахеальный наркоз.
Доступ: широкая верхняя срединная лапаротомия с обходом пупка слева.
15.2.1. Основные этапы и техника операции
Если у больного имеется гастростома, трубку удаляют, свищ закрыва ют плотно свернутым марлевым тампоном. После лапаротомии и рассе чения спаек выводят в рану поперечную ободочную кишку. Ее растя гивают и запрокидывают вверх, обнажая нижнюю поверхность брыжей ки. Выводят в рану начальный отдел тощей кишки и натягивают ее книзу. После этого хорошо визуализируется трейтцева связка. Здесь рассекают сращения тощей кишки с брыжейкой поперечной ободочной кишки, ос вобождают начальный отдел тощей кишки до ее забрюшинной части. Впереди от тощей кишки и справа от трейтцевой связки находят верхние брыжеечные сосуды, после этого поперечную ободочную кишку погружа ют в брюшную полость. Осматривают тощую кишку и ее сосуды в прохо дящем свете; перебирая петлю за петлей, выявляют анастомозы между радиальными сосудами и вторичными аркадами.
С.С.Юдин не рекомендовал использовать для формирования тощекишечного трансплантата 1-й радиальный сосуд, так как, по его данным, он весьма короток и сразу делится на мелкие ветки в виде «кисточки», кото рая препятствует распрямлению конца будущего трансплантата. Однако, по данным А.А.Русанова (1974), между 1-м и 2-м еюнальными сосудами в 90 % случаев имеется достаточно мощный анастомоз. Если же он отсут ствует, тогда действительно необходимо начинать мобилизацию со 2-го еюнального (радиального) сосуда. Таким образом, на начальном этапе не обходима ревизия сосудистой сети брыжейки: а) анастомозов между арка дами 1-й и 2-й тощекишечных артерий; б) основных стволов 2-й тонко кишечной артерии; в) анастомозов между ее ветвями; г) анастомозов между ветвями 2-й и 3-й тощекишечных артерий; д) анастомозов между ветвями 3-й артерии; г) анастомозов между 3-й и 4-й артериями. По А.А.Русанову, наиболее часто встречаются 2 варианта ветвления 1-го ею нального сосуда, благоприятствующие формированию трансплантата, а также 2 варианта ветвления 2-го сосуда (рис. 63, а—г).
Если обнаружен достаточно мощный анастомоз между 1-й и 2-й ар териями, как это указано на рис. 63, приступают к их обнажению. Рассе кают оба брюшинных листка над сосудами, тщательно предохраняя их от травмы (особенно вены, которые тонки и непрочны), рассекают и час-
139
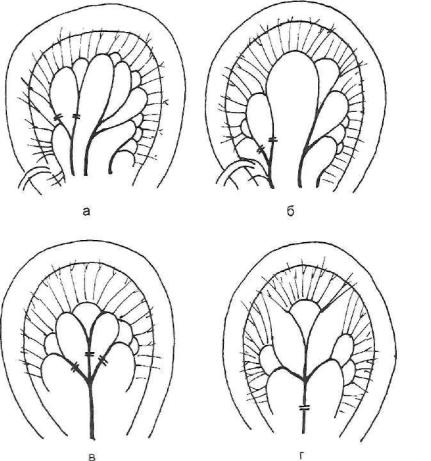
Рис. 63. Наиболее часто встречающиеся варианты ветвления первой (а, б) и второй (в, г) радиальных тонкокишечных артерий.
тично иссекают клетчатку. При этом встретившиеся лимфатические узлы аккуратно удаляют, перевязывая питающие их мелкие сосуды во избежа ние неприятного кровотечения, затрудняющего дальнейшие этапы опера ции. Перед перевязкой радиальных сосудов и их ветвей всегда выполняют пробное пережатие с помощью мягких сосудистых зажимов, как можно дальше от развилки (рис. 64). В области проксимального конца планиру емого трансплантата мягкий сосудистый зажим кладут на аркаду в по перечном направлении по отношению к длиннику кишки. Оценивают адекватность кровоснабжения будущего проксимального конца транс плантата. Если видимая пульсация во всех ветвях 1-й артерии исчезает, кишка начинает синеть и теряет тонус, приходится отказываться от вклю чения этого участка кишки в трансплантат.
При обследовании 2-го радиального сосуда необходимо выяснить, надо ли перевязывать его основной ствол или можно ограничиться пере-
140
