
Глава 19

Рис. 19.128. УЗИ коленных суставов.
а — 3 года, продольно-медиальное сканирование:
4 — метафиз бедренной кости; 5 — эпифиз бедренной кости; 6 — эпифиз большеберцовой кости; 1 — медиальная коллатеральная связка; 2 — капсула сустава; 3 — тело медиального мениска. 6 — 4 года, продольно-заднемедиальное сканирование:
1 — эпифиз бедренной кости (медиальный мыщелок); 2 — эпифизарный хрящ; 3 — задний рог медиального мениска; 4 — эпифиз большеберцовой кости (ядро оссификации); 5 — метафиз большеберцовой кости; 6 — lig.collaterale tibiale.
ксимального отдела большеберцовой кости в области Гердиевого бугорка. Фасция бедра легко визуализируется как тонкий волокнистый гиперэхогенный тяж.
Нормальная задняя крестообразная связка определяется при УЗИ как гипоэхогенная изогнутая структура с дугообразным ходом (рис. 19.133). Гипоэхогенную ее характеристику в последние годы объясняют ультразвуковым эффектом анизотропии. Сканирование связки осуществляют из заднего доступа с ротацией датчика вдоль оси большеберцовой кости. Переднюю крестообразную связку можно выявить как гиперэхогенный тяж при условии сгибания колена более чем на 90°, установке датчика на уровень инфрапателлярной области вдоль оси большеберцовой кости и дальнейшей его ротации на 30° по часовой стрелке для левого колена и против часовой стрелки для правого колена (см. рис. 19.118).

Рис. 19.129. УЗИ коленного сустава. Переднее поперечное сканирование.
1 — надколенник; 2 — волокна медиального ретина-кулума.
433
Рис. 19.130. УЗИ коленного сустава. Продольно-заднелатеральный доступ.
1 - латеральный мениск; 2 — латеральный мыщелок бедренной кости; 3 — tractus iliotibialis; 4 — область прикрепления сухожилия m.popliteus.

При сканировании задним доступом визуализируются сосудисто-нервный пучок подколенной ямки, медиальная и латеральная головки икроножной мышцы, дистальная часть волокон сухожилия полуперепончатой мышцы, задний рог внутреннего мениска и задний рог наружного мениска, задняя крестообразная связка. Сосудисто-нервный пучок при этом представляется смещенным латерально в подколенной ямке.
Подколенная артерия располагается позади вены, ниже визуализируются мышечные пучки подколенной мышцы. Сухожилия медиальной и латеральной головок икроножной мышцы начинаются от соответствующих мыщелковых поверхностей бедренной кости. Сухожилие полуперепончатой мышцы прикрепляется к заднемедиальнои поверхности проксимальной части большеберцовой кости. Между сухожилием полуперепончатой мышцы и медиальной головкой икроножной мышцы располагается небольшая сумка. При появлении в ней синовиальной жидкости она расценивается как киста Бейкера (рис. 19.134). Ориенти-

Рис. 19.131. УЗИ коленного сустава. 4 года. Продольно-заднемедиальное сканирование.
I — эпифиз бедренной кости; 2 — умеренно гипоэ-хогенный задний рог медиального мениска; 3 — зона роста большеберцовой кости; 4 — эпифизар-ный хрящ большеберцовой кости.

Рис. 19.132. УЗИ коленного сустава. 4 года. Продольно-заднелатеральное сканирование.
Стрелками указан задний рог латерального мениска, на фоне которого гипоэхогенная продольная полоска — связка Врисберга (Wrisberg lig.)
434

Рис. 19.133. УЗИ коленного сустава взрослого. Заднее продольное сканирование.
PCL — задняя крестообразная связка (гипоэхогенная).
рами для визуализации этой сумки при поперечном сканировании являются: задняя поверхность медиального мыщелка бедренной кости, покрытая гиалиновым хрящом, сухожилие полуперепончатой мышцы, волокна икроножной мышцы.
Синовиальные сумки коленного сустава (см. рис. 19.107):
— сумка подколенной ямки расположена между сухожилием полуперепончатой мышцы и медиальной головкой икроножной мышцы;
— супрапателлярная сумка (или карман) идет кзади
от сухожилия четырехглавой мышцы бедра, распространяется на 60 мм выше надколенника. Является верхним отделом суставной полости;
— препателлярная сумка — подкожная, поверхностная, расположена кпереди от надколенника;
— поверхностная инфрапателлярная сумка — лежит между бугристостью большеберцовой кости и кожей, кпереди от связки надколенника;
— глубокая инфрапателлярная сумка — находится между сухожилием собственной связки надколенника и бугристостью большеберцовой кости;
— Pes anserine bursa — расположена у переднемедиального отдела проксимального эпифиза большеберцовой кости, где формируется общее сухожилие m. semitendinosus, m. gracilis, т. sartorius;
— bursa iliotibialis — идет между широкой фасцией бедра и латеральным мыщелком бедра;
— сумка между малоберцовой коллатеральной связкой и сухожилием двуглавой мышцы бедра.

Рис. 19.134. УЗИ коленного сустава.
Заднее поперечное сканирование области полуперепончато-икроножной сумки.
1 — сухожилие и частично полуперепончатая мышца; 2 — сухожилие медиальной головки икроножной мышцы; 3 — область синовиальной сумки.
435


Рис. 19.135. КТ коленного сустава.
а — 13 лет, аксиальная плоскость через надколенник: 1 — надколенник; 2 — медиальный ретинакулум; 3 — волокна латерального ретинакулума; 4 — метафиз бедренной кости.
б — аксиальная плоскость через эпифиз бедренной кости.
1 — собственная связка надколенника; 2 — медиальный мыщелок бедра; 3 — латеральный мыщелок бедра; 4 — область прикрепления сухожилия m. popliteus; 5 — медиальная коллатеральная связка; 6 — межмыщелковое возвышение; 7 — инфрапателлярное жировое тело. в — аксиальная плоскость через эпифиз берцовой кости: 1 — эпифиз большеберцовой кости; 2 — эпифиз малоберцовой кости; 3 — бугристость большеберцовой кости; 4 — зона роста.
г — реформация в сагитальной плоскости: 1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — бугристость и зона роста большеберцовой кости; 4 — диафиз бедренной кости; 5 — надколенник; 6 — собственная связка надколенника; 7 — инфрапателлярное жировое тело.

436
РЕНТГЕНОАНАТОМИЯ ГОЛЕНОСТОПНОГО СУСТАВА И СТОПЫ
По взаимоотношению костных структур и окружающих мягких тканей область голеностопного сустава и стопы относится к одной из самых сложных. Голеностопный сустав образован суставными поверхностями дистальных эпифизов костей голени и блоком таранной кости. Дистальный эпифиз болыпеберцовой кости имеет приближенно квадратную форму с закругленными гранями, с медиальной ее стороны имеется направленный книзу выступ — медиальная лодыжка. На латеральной стороне дистального метаэпифиза этой кости находится вырезка с шероховатой поверхностью, к которой прилегает малоберцовая кость. Суставным гиалиновым хрящом покрыты дистальная вогнутая поверхность эпифиза и внутренняя поверхность медиальной лодыжки. Дистальный эпифиз малоберцовой кости носит название латеральной лодыжки. На внутренней ее стороне находится суставная поверхность, не распространяющаяся на верхушку лодыжки.
У таранной кости различают тело, шейку и головку. Верхняя поверхность тела таранной кости во фронтальной плоскости имеет форму блока со слабо выраженным углублением в центре и двумя валами — медиальным и латеральным. В сагиттальной плоскости верхняя поверхность тела таранной кости выпуклая, с несколько более пологим и коротким передним склоном и более крутым и длинным задним. Суставным гиалиновым хрящом покрыты верхняя поверхность блока и верхняя часть боковых поверхностей. Верхняя и медиальная суставные поверхности сочленяются с эпифизом и медиальной лодыжкой большеберцовой кости, латеральная суставная поверхность — с латеральной лодыжкой. Таким образом, суставная щель голеностопного сустава во фронтальной плоскости имеет П-образную форму, в сагиттальной дугообразную.
Скелет стопы подразделяют на три отдела — предплюсну, плюсну и фаланги пальцев. Предплюсна, в свою очередь, разделяется на передний и задний отделы.
В состав заднего отдела предплюсны входят две кости — таранная и пяточная, расположенные одна над другой. Таранная кость, кроме уже отмеченных частей (тела, шейки и головки), имеет также два отростка — латеральный и задний. В последнем различают два бугорка — медиальный и латеральный. На головке таранной кости находится ладьевидная суставная поверхность, на нижней поверхности тела — пяточные суставные поверхности, разделенные бороздой пазухи предплюсны. У пяточной кости различают тело и пяточный бугор. С медиальной стороны тела находится прямоугольный костный выступ — опора таранной кости. На верхней поверхности тела расположены передняя, средняя и задняя таранные суставные поверхности и борозда пазухи предплюсны, на передней стороне тела — кубовидная суставная поверхность.
В состав переднего отдела предплюсны входят пять костей. Ладьевидная кость имеет относительно небольшую толщину, поверхность ее, обращенная к головке таранной кости, вогнутая, обращенная к клиновидным костям — выпуклая. На нижнемедиальной поверхности ладьевидной кости находится достаточно большая бугристость, на которую суставные поверхности не распространяются. Кубовидная кость по форме соответствует своему названию. Суставным гиалиновым хрящом покрыты три ее поверхности — дорсальная, которой она сочленяется с пяточной костью, вентральная, с которой сочленяются IV и V плюсневые кости, и медиальная, которой кубовидная кость сочленяется с латеральной клиновидной костью. Вентральнее ладьевидной кости располагаются три клиновидные кости — медиальная, промежуточная и латеральная, сочленяющиеся с одной стороны с ладьевидной костью, а с другой — с I, II и III плюсневыми костями.
437
Лучевые критерии анатомо-томографических соотношений
Критерием правильности анатомических соотношений является равномерная высота рентгеновской суставной щели (горизонтальная ее часть) и расположение на одном уровне латерального края эпифиза болыиеберцовой кости и латерального края блока таранной кости. В сагиттальной плоскости показателем правильности соотношений считается равномерная высота рентгеновской суставной щели и расположение на одном уровне центров сочленяющихся суставных поверхностей эпифиза большеберцовой кости и блока таранной. На рентгенограммах стопы после окончания ее формирования при оценке пространственного положения пяточной и таранной костей во фронтальной и сагиттальной плоскостях используется ряд показателей.
В сагиттальной плоскости положение таранной кости характеризует величина таранно-берцового угла, образующегося при пересечении продольных осей этих костей. Нормативное значение этого угла — 90°. Пространственное положение пяточной кости характеризует величина пяточно-подошвенного угла, образующегося при пересечении двух линий, одна из которых проводится касательно к нижней поверхности пяточной кости, а вторая соединяет нижнюю поверхность пяточного бугра и нижнюю поверхность головки I плюсневой кости. Нормативное значение этого угла 15—20°.
Во фронтальной плоскости показателем нормы пространственных положений названных костей является пересечение их продольных осей под углом 12—15° (пяточно-таранный угол). Величина продольного свода стопы характеризуется величиной угла, образующегося при пересечении линий, касательных к нижним поверхностям пяточной и I плюсневой костей на рентгенограмме, произведенной в боковой проекции. Показателем нормы считается значение этого угла в диапазоне от 125° до 135°. При анализе снимков стопы могут быть оценены форма, размеры, контуры и структура костей скелета стопы, также анатомические соотношения в суставах предплюсны, плюснефаланговых и межфаланговых суставах. Критерием правильности этих соотношений являются равномерная высота рентгеновских суставных щелей, адля суставовс неровной протяженностью суставных поверхностей (таранно-ладьевидный, плюснефаланговые и межфаланговые суставы) — расположение на одном уровне их центров, для плоских суставов — расположение на одном уровне краев суставных поверхностей.
Этапы оссификации голеностопного сустава
Возраст 9 месяцев. Степень оссифицированности метаэпифизов костей голени и скелета стопы немногим отличается от той, которую они имели к концу внутриутробного развития. Хрящевое строение в течение этого возрастного периода сохраняют: эпифизы костей голени и частично их метафизы, значительная часть пяточной, таранной и кубовидной костей и полностью — ладьевидная, все клиновидные кости предплюсны и эпифизы плюсневых костей и фаланг пальцев. Критерием правильности анатомических соотношений в голеностопном суставе во фронтальной плоскости в связи с отсутствием изображения эпифиза большеберцовой кости и неравномерностью высоты рентгеновской суставной щели является параллельность линий, проведенных касательно к дистальной поверхности метафиза большеберцовой кости и к верхней поверхности блока таранной, а также расположение на одном уровне латеральных краев названных поверхностей. В сагиттальной плоскости показателем нормы анатомических соотношений в голеностопном суставе служит расположение на одной вертикальной прямой центров метафиза большеберцовой кости и блока таранной. При оценке пространственного положения таранной и пяточной костей во фронтальной и сагиттальной плоскостях используются нормативные величины берцово-таранного и пяточно-таранного углов, такие же, как у взрослых. Величина пяточно-подошвенного угла из-за неполной оссифицированности пяточного бугра и неос-сифицированности головки I плюсневой кости отличается от показателей нормы у взрослых и составляет 10—15°.
438

Рис. 19.136. Рентгенограмма голеностопного сустава (1 год).
1 — таранная кость; 2 — пяточная кость; 3 — больше-берцовая кость; 4 — малоберцовая кость.

Рис. 19.137. Рентгенограмма стопы (1 год).
1 — таранная кость; 2 — пяточная кость; 3 — кубовидная кость; 4 — ядро ладьевидной кости; 5 — плюсневые кости.
Критерием правильности анатомических соотношений в подтаранном суставе в сагиттальной плоскости служит проекционное наложение на тело пяточной кости головки таранной не более чем на '/4 ее вертикального размера. Нормативная величина угла продольного свода стопы больше, чем у взрослых, и равняется 130— 137°. Невозможна оценка в этот возрастной период истинных размеров и контуров пяточной, кубовидной и таранной костей, состояние остальных костей предплюсны, эпифизов коротких трубчатых костей, анатомических соотношений в суставах переднего отдела предплюсны и состояния метаэпифизарных ростковых зон.
Возрасте 1 года до 3 лет (рис. 19.136, 19.137) соответствует срокам начала окостенения эпифизов коротких трубчатых костей стопы и костей переднего отдела предплюсны. Сроки появления центров оссификации названных анатомических образований не имеют такой точной определенности, какой отличается начало оссификации костей запястья, и могут быть названы только приблизительно. Первым, в возрасте примерно 1 года, появляется ядро окостенения дистального эпифиза болынеберцовой кости. Затем, с интервалом около 1 года, появляется центр оссификации латеральной клиновидной кости, и через небольшой промежуток времени, приблизительно в возрасте 2,5 лет, начинают оссифицироваться медиальная и промежуточная клиновидные кости, эпифизы плюсневых костей и фаланг пальцев, латеральная лодыжка. Порядок появления центров оссификации медиальной и промежуточной
438
клиновидных костей не имеет определенной закономерности. В большинстве случаев первой начинает окостеневать медиальная клиновидная кость, однако возможно и одновременное появление центров оссификации этих костей и более раннее начало окостенения промежуточной. Латеральная и промежуточная клиновидные кости имеют каждая только одно ядро окостенения, оссификация медиальной клиновидной кости может происходить из одного, двух и более центров. Окостенение ладьевидной кости начинается в возрасте 3—3,5 лет и происходит чаще из одного центра оссификации, хотя возможно наличие и множественных центров. Хрящевое строение к 3 годам сохраняют: около '/3 объема эпифиза болыиеберцовой кости, включая медиальную лодыжку; около '/2 объема латеральной лодыжки; краевые отделы таранной, пяточной (включая апофиз пяточного бугра) и кубовидной костей; большая часть костей переднего отдела предплюсны и эпифизов коротких трубчатых костей.
В возрасте от 1 до 3 лет форма рентгеновской суставной щели в качестве показателя анатомических соотношений в голеностопном суставе во фронтальной плоскости использована быть не может, так как из-за возрастного своеобразия формы окостеневшей части эпифиза болыиеберцовой кости она и в норме имеет клиновидную форму.
Рентгенологические показатели анатомического строения стопы, доступные для анализа, варьируют в зависимости от оссифицированности костей переднего отдела предплюсны. До появления точки окостенения ладьевидной кости возможна оценка пространственного положения пяточной и таранной костей, величины продольного свода стопы. После появления точки окостенения ладьевидной кости становится возможной оценка анатомических соотношений в таранно-ладьевидном суставе во фронтальной и сагиттальной плоскостях и в предплюсне-плюсневом суставе (суставе Лисфранка) во фронтальной плоскости. Критерием их правильности в первом суставе является расположение на рентгенограммах в обеих проекциях центра оссификации (или ядра окостенения) ладьевидной кости на уровне центра ладьевидной поверхности головки таранной кости. Критерием правильности анатомических соотношений в ладьевидно-клиновидном суставе служит расположение на рентгенограмме в подошвенной проекции центра оссификации ладьевидной кости (или центра оссифицированной ее части) на уровне промежутка между костными частями медиальной и промежуточной клиновидных костей (рис. 19.138). Показателем соответствия локального костного возраста паспортному возрасту у детей 2 лет является наличие ядра окостенения латеральной клиновидной кости, у детей 3— 3,5 лет — наличие центра оссификации ладьевидной кости.
Возраст 5—6 лет. В течение данного возрастного периода происходит почти полное окостенение костей переднего отдела предплюсны, значительно увеличивается степень оссифицированности эпифизов
Рис. 19.138. Рентгенограмма голеностопного сустава (3 года).
1 — эпифиз малоберцовой кости; 2 — эпифиз большеберцовой кости; 3 — таранная кость; 4 — пяточная кость; 5 — ладьевидная кость; 6 — кубовидная кость.

440

Рис. 19.139. Рентгенограммы голеностопных суставов (6,5 лет).
голени и коротких трубчатых костей стопы, а также пяточной и таранной костей. На рентгенограмме стопы в подошвенной проекции размеры головки и шейки таранной кости, переднего отдела пяточной, кубовидной, латеральной и промежуточной клиновидных костей, так же как их форма, в общих чертах соответствуют анатомическим. Как ладьевидная, так и медиальная клиновидная кости имеют вид соответствующего костного образования. Вместе с тем контуры их местами крупноволнистые (особенно таранной поверхности ладьевидной кости), форма неправильная — ладьевидная кость, например, имеет клиновидную форму с меньшей высотой медиального отдела. Как уже упоминалось, окостенение этих костей нередко происходит из нескольких центров оссифи-кации. Окостенение ладьевидной кости, даже при наличии единственного центра оссификации, может протекать неравномерно. Комплекс рентгенологических показателей анатомического строения голеностопного сустава и стопы, доступных для анализа, тот же, что и у детей предыдущей возрастной группы (см. рис. 19.137; рис. 19.139, 19.140).
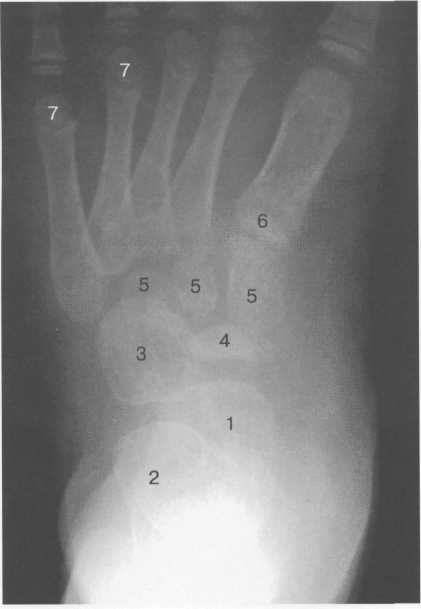
Рис. 19.140. Рентгенограмма стопы (6 лет).
1 — таранная кость; 2 — пяточная кость; 3 — кубовидная кость; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — эпифиз I плюсневой кости; 7 — эпифизы IV и V плюсневых костей.
441
Возраст с 9 до 14 лет характеризуется окостенением апофизов трубчатых костей и костей предплюсны. К числу апофизов, окостеневающих в эти возрастные сроки за счет самостоятельных центров оссификации, относятся: медиальная лодыжка (ее верхушка), медиальный бугорок заднего отростка таранной кости, апофиз пяточного бугра, бугристости ладьевидной и V плюсневой костей. Начало оссификации названных анатомических образований не имеет строго определенных возрастных сроков, центры их осифика-ции могут появляться в возрастном диапазоне с 8 до 11 лет. Первыми, в возрасте 8—8,5 лет, появляются 2—

Рис. 19.142. Рентгенограмма костей стопы (13 лет).

Рис. 19.141. Рентгенограмма голеностопного сустава (10 лет).
1 — апофиз и зона роста бугра пяточной кости; 2 — sinus tarsi.

Рис. 19.143. Рентгенограмма голеностопного сустава (13 лет).
442
3 точки окостенения верхушки медиальной лодыжки. Несколько позднее — примерно в 9 лет — выявляются ядро окостенения медиального бугорка заднего отростка таранной кости и одно-два ядра окостенения апофиза пяточного бугра. Самыми последними, в 10—11 лет, начинают окостеневать бугристости ладьевидной и V плюсневой костей. Верхушка латеральной лодыжки самостоятельного центра оссификации не имеет. К 14 годам хрящевое строение сохраняют только метаэпифизарные зоны костей голени и коротких трубчатых костей стопы и ростковые зоны апофизов. Отдельного центра оссификации верхушка латеральной лодыжки, являющаяся внесуставным образованием, не имеет, в связи с чем наличие в этом месте отдельного костного фрагмента, хотя бы и окруженного замыкающей пластинкой, является бесспорным признаком перелома. Боковые отделы метаэпифизарных ростковых зон большеберцовой и малоберцовой костей у детей 8—10 лет могут иметь клиновидную форму с основаниями клиньев, обращенными наружу. Степень расширения краевых отделов метаэпифизарных ростковых зон одинакова, края ее из-за несовпадения изображения передних и задних отделов могут быть двух- или даже многоконтурными. Рентгеновская суставная щель голеностопного сустава имеет такую же форму, как у взрослых, высота ее равномерна на всем протяжении.
К концу данного возрастного периода, т. е. у детей 13—14 лет, изображение голеностопного сустава отличается от такового у взрослых только наличием метаэпифизарных ростковых зон костей голени, которые приобретают равномерную высоту на всем протяжении. У задней поверхности пяточного бугра вначале прослеживается одно относительно массивное ядро окостенения его апофиза, имеющее, как правило, центральное положение. Позднее появляются еще два или три ядра окостенения различной формы и толщины. При любом количестве и размерах ядер окостенения апофиза пяточного бугра все они имеют четкие контуры и расположены на одинаковом расстоянии от дорсальной поверхности пяточного бугра. У детей 13—14 лет апофиз пяточного бугра выявляется на рентгенограмме на всем его протяжении. При сильно выраженной волнистости апофизарной зоны роста может выявляться несколько контуров задней поверхности пяточного бугра, частично пересекающих изображение апофиза и создающих ложное впечатление фрагментации последнего.
Изображение костей, составляющих стопу, на рентгенограмме в подошвенной проекции идентично таковому у взрослых, за исключением двух особенностей, заключающихся в наличии метаэпифизарных ростковых зон коротких трубчатых костей и наличии ядра окостенения бугристости V плюсневой кости (рис. 19.141-19.143).
15—17 лет — это период синостозирования метаэпифизарных и апофизарных ростковых зон. Рентгеновское изображение голеностоп-

Рис. 19.144. Рентгенограмма голеностопного сустава (15 лет).
443
ного сустава и стопы отличается от наблюдаемого у лиц взрослого возраста только наличием вначале суженных ростковых зон, а затем — наличием полосок склероза на месте бывшего их расположения. Комплекс показателей анатомического строения данного отдела костно-сус-тавной системы соответствует взрослым (рис. 19.144).
В норме у взрослого человека рентгеновская ширина внутренней и наружной суставной щели голеностопного сустава составляет 3 мм, а суставные поверхности параллельны. Рентгеновская суставная щель на рентгенограмме голеностопного сустава с ротацией стопы выглядит как буква П, при этом ширина ее на всем протяжении одинаковая.
Нормальная анатомия голеностопного сустаеа
Малоберцовая, большеберцовая и таранная кость образуют голеностопный сустав, который стабилизирован натянутыми спереди и сзади большеберцовыми и малоберцовыми (берцовыми) связками (рис. 19.145). Этот комплекс также называют большеберцовым и малоберцовым синдесмозом. Суставная капсула фиксирована спереди на большеберцовой кости на расстоянии примерно 10 мм проксимальнее от суставной поверхности и в среднем отделе шейки таранной кости. В других местах она прикрепляется по краю суставного хряща. Вдоль медиальной подошвенной поверхности таранная кость имеет глубокую борозду, sulcus tali, которая формирует «крышу» для жирсодержащего пространства — sinus tarsi. Латерально sinus tarsi граничит с нижним разгибательным ретинакулюмом.
Медиальная коллатеральная связка (известная также как дельтовидная связка) разделена на четыре части, которые начинаются от вершины медиальной лодыжки и продолжаются до ладьевидной бугристости и через шейку и тело таранной кости до заднего отростка таранной кости.
Латеральный коллатеральный связочный аппарат состоит из 3 связок: передней таранно-малоберцовой, задней таранно-малоберцовой и пяточно-малоберцовой. Передняя таранно-малоберцовая связка начинается от переднего края латеральной лодыжки и прикрепляется к переднелатеральной поверхности шейки таранной кости. При сгибании она принимает почти обратное направление. Эта связка часто разделена, препятствует переднему смещению таранной кости, особенно при подошвенном сгибании. Задняя таранно-малоберцовая связка начинается от задневнутреннего края латеральной лодыжки и идет горизонтально к латеральному бугорку заднего отростка таранной кости. Пяточно-малоберцовая связка начинается у вершины латеральной лодыжки (медиальнее) и идет косо к латеральной поверхности пяточной кости. Она располагается вне сустава и отделена от капсулы сустава жировым слоем, ее первоначальная функция — противостоять супинации.
Рис. 19.145. Связки голеностопного сустава.
1 — lig. intermalleolare posterior; 2 — lig. tibio-talare; 3 — lig. tibio-calcanei; 4 — lig. talo-fibulare posterior; 5 — lig. calcaneo-fibulare; 6 — lig. tibio-fibulare transversum; 7 — lig. tibio-fibulare posterior.

444
Передняя разгибательная группа мышц нижней конечности (рис. 19.146) включает в себя в ме-диолатеральном направлении переднюю большеберцовую мышцу, длинный разгибатель пальцев и длинный разгибатель большого пальца стопы. Сухожилия передней болыиеберцовой мышцы прикрепляются к подошвенной поверхности основания I плюсневой кости и медиальной клиновидной кости. Сухожилие длинного разгибателя большого пальца стопы прикрепляется к основаниям проксимальной и дистальной фаланги I пальца, в то время как длинный разгибатель пальцев четырьмя сухожилиями прикрепляется к средней и дистальной фалангам II—IV пальцев.
Латеральная группа (рис. 19.147, 19.148) состоит из длинной и короткой малоберцовых мышц. Сухожилия обеих мышц идут по наружной поверхности латеральной лодыжки в общем синовиальном влагалище, и их поддерживает верхний малоберцовый ретинакулюм. Сухожилие малоберцовой мышцы прикрепляется к бугристости основания I плюсневой кости и к промежуточной клиновидной кости. Сухожилия короткой малоберцовой мышцы прикрепляется к бугристости основания V плюсневой кости (см. рис. 19.148; рис. 19.149).
Группа поверхностных сгибателей включает в себя трехглавую мышцу, состоящую из трех мышц: икроножной, камбаловидной и весьма непостоянной подошвенной мышцы. Икроножная и камбаловидная мышцы имеют общее — пяточное (ахиллово) — сухожилие, которое прикрепляется к задней бугристости пяточной кости (рис. 19.146, 19.148).

Рис. 19.146. МРТ голеностопного сустава, аксиальная плоскость через медиальную
и латеральную лодыжку, Т1-ВИ.
1 — malleolus medialis; 6 — tendo achillis; 7 — tend. m. tibialis posterior; 12 — tend. m. peroneus longus et brevis; 17 — tend. m. extensoris hallucis longus; 19 — tend. m. flexoris hallucis longus; 21 — tend. m. flexoris digitorum longi; 24 — tend. m. tibialis anterior; 25 — tend. m. extensoris digitorum longi; 26 — v., a. tibialis et nervus.
445

Рис. 19.147. Наружные сухожилия голеностопного сустава.
1 — кубовидная кость; 2 — таранная кость; 3 — большеберцовая кость; 4 — малоберцовая кость; 5 — tend, peroneus quadratus; 6 — tuberculum peronei пяточной кости; 7,8- tend, peroneus longus et brevis.
Глубокие сгибатели (в медиолатеральном направлении): длинный сгибатель пальцев, задняя большеберцовая мышца и длинный сгибатель большого пальца стопы. В дисталь-ной трети голени длинный сгибатель пальцев пересекает сухожилие задней большебер-цовой мышцы, последняя располагается в более передней медиальной позиции. Между медиальной лодыжкой и пяточной костью располагаются косо ориентированные волокна фасции нижней конечности,

Рис. 19.148. Схема: основные сухожилия области голеностопного сустава.
1 — малоберцовая кость; 2 — большеберцовая кость; 3 — сухожилие m. tibialis posterior; 4 — сухожилие т. flexor digitoram longus; 5 — сухожилие т. flexor digitorum longus accessories; 6 — т. et tend, flexor hallucis longus; 7 — m. soleus; 8 — ахиллово сухожилие; 9 — т. et tend, peroneus longus et brevis; 10 — m. et tend, peroneus quadratus.

Рис. 19.149. MPT голеностопного сустава через дистальный межберцовый синдесмоз.
6 — ахиллово сухожилие; 7 — сухожилие m. tibialis posterior; 12 — t. т. peroneus longus et brevis; 19 — сухожилие т. flexor hallucis longus; 21 — сухожилие т. flexor digitorum longus; 28 — дистальный межберцовый синдесмоз.
446

Рис. 19.150. MPT стопы, аксиальная плоскость.
1 — пяточная кость; 2 — кубовидная кость; 3, 4, 5 — клиновидные кости; 6 — m. adductor hallucis; 19 — сухожилие т. flexor hallucis longus.
покрывающие и защищающие сухожилия сгибателей. Туннель предплюсны граничит с вершиной медиальной лодыжки, медиальной поверхностью таранной и пяточной кости и сгибательным ретинакулюмом. В передне-заднем направлении расположены сухожилие задней большеберцовой мышцы, длинного сгибателя пальцев, задние большеберцовые сосуды и более кзади — сухожилия длинного сгибателя большого пальца, проходящие через туннель предплюсны.
Короткий разгибатель пальцев и короткий разгибатель большого пальца начинаются на тыльной поверхности стопы. На подошвенной поверхности в межкостных промежутках между плюсневыми костями располагаются подошвенные межкостные мышцы, а на дорсальной поверхности в межкостных промежутках — дорсальные межкостные мышцы. Подошвенные мышцы образуют три длинные группы, которые частично разделены соединительнотканными перегородками. Медиальная группа включает в себя мышцу отводящую, мышцу приводящую и короткий сгибатель большого пальца стопы; промежуточная группа — длинный сгибатель пальцев, длинный сгибатель большого пальца стопы, короткий сгибатель пальцев, квадратную мышцу подошвы и червеобразные мышцы. Латеральная группа представлена мышцей, приводящей наименьший палец стопы, коротким сгибателем наименьшего пальца стопы и мышцей, противопоставляющей наименьший палец стопы (рис. 19.150, 19.151). Подтаранный сустав сформирован между таранной, пяточной и ладьевидной костями. Анатомически он состоит из двух суставных полостей, разделенных суставной капсулой и межкостной таранно-пяточной связкой.

Рис. 19.151. МРТ стопы, корональная плоскость, Т1-ВИ.
16 — плюсневые кости; 17, 18 — сухожилие т. extensor hallucis longus; 19 — сухожилие т. flexor hallucis longus; 20 — сухожилие т. flexor hallucis brevis; 21 — сухожилия т. flexor digitorum longus; 22 — сухожилие т. abductor hallucis.
447
В заднем отделе суставной полости задняя пяточная суставная поверхность таранной кости сочленяется с задней суставной поверхностью пяточной кости, формируя таранно-пяточ-ный сустав. В передних отделах сферическая суставная поверхность головки таранной кости и шейки сочленяется с суставной поверхностью пяточной и ладьевидной костей, формируя таранно-пяточно-ладьевидный сустав.
Длинная подошвенная связка проходит в поверхностном подошвенном слое. Она начинается от подошвенной поверхности пяточной кости и прикрепляется к основаниям II—IV плюсневых костей, пересекая место прикрепления сухожилия длинной малоберцовой мышцы.
МРТ-анашомия голеностопного сустава и стопы
Поперечная плоскость. Голеностопный и подтаранный суставы (рис. 19.152).
Проксимальнее голеностопного сустава на поперечных срезах в медиолатеральном направлении визуализируется сухожилие передней большеберцовой мышцы, длинного разгибателя большого пальца стопы, длинного разгибателя пальцев.
Сухожилие задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца стопы визуализируется в задних отделах в медиолатеральном направлении.


Рис. 19.152. МРТ голеностопного сустава и стопы, сагиттальная плоскость, Т1-ВИ.
а — через плоскость ахиллова сухожилия: 1 — пяточная кость; 2 — таранная кость; 3 — сухожилие m. flexor hallucis longus; 4 — processus posterior таранной кости; 5 — эпифиз большеберцовой кости; 6 — ахиллово сухожилие; 7 — кубовидная кость; 8 — пяточно-кубовидная связка; 9 — ладьевидная кость; 10 — голеностопный сустав; 11 —диафиз большеберцовой кости.
б — через плоскость подтаранного сустава: 1 — пяточная кость; 2 — таранная кость; 3 — межкостные та-ранно-пяточные связки, lig. cervicale; 4 — диафиз большеберцовой кости; 5 — эпифиз большеберцовой кости; 6 — ахиллово сухожилие; 7 — кубовидная кость; 8 — m. abductor digiti minimi; 9 —ладьевидная кость; 10 — подошвенный апоневроз.

Рис. 19.153. MPT голеностопного сустава,
парасагиттальная плоскость через медиальную
поверхность сустава, Т1-ВИ.
1 — медиальная лодыжка; 2 — пяточная кость; 3 — таранная кость; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — ахиллово сухожилие; 7 — сухожилие m. tibialis posterior; 8 — т. flexor digitorum brevis.
Самое сильное из сухожилий, на поперечных срезах визуализируемое в виде овала, расположенного более кзади,— ахиллово сухожилие. Его задний край выпуклый, а передний — плоский.
Короткие малоберцовые мышцы и их сухожилия (располагающиеся кзади и латерально), сухожилия длинной малоберцовой мышцы располагаются как латеральная группа мышц кзади от латеральной лодыжки. Передний сосудисто-нервный пучок (передняя большеберцовая артерия и вена, глубокий малоберцовый нерв) спускается кзади от сухожилий разгибателей, в то время как задний сосудисто-нервный пучок (задняя большеберцовая артерия и вена, болыпеберцовый нерв) определяется как структура низкой интенсивности сигнала на Т2-ВИ, расположенная кпереди медиально от длинного сгибателя большого пальца. Икроножный нерв визуализируется как структура низкой интенсивности сигнала среди жировой ткани с высокой ИС кзади от малоберцовых сухожилий.
Кроме вышеперечисленных мышц, сухожилий, сосудов и нервов, на поперечных срезах на уровне нижнего полюса латеральной лодыжки визуализируется часть дельтовидной связки (медиальная связка, которая состоит из большебер-цовой ладьевидной, передней большеберцовой таранной и большеберцово-пяточной связки). Задняя малоберцово-та-ранная связка визуализируется на всем протяжении как структура низкой интенсивности сигнала, в то время как передняя малоберцово-таранная и малоберцово-пяточные связки визуализируются сегментарно. Визуализация их на всем протяжении требует изменения положения стопы или получения изображений в различных плоскостях.
Стопа. Поперечные срезы через стопу на уровне плюсневых костей выявляют сухожилия разгибателей как струк-
Рис. 19.154. МРТ голеностопного сустава, Т1-ВИ, парасагиттальная плоскость через латеральные отделы сустава.
1 — метадиафиз малоберцовой кости; 2 — эпифиз малоберцовой кости (латеральная лодыжка); 3,4 — сухожилие m. peroneus longus et brevis; 5 — пяточно-малоберцовая связка.

449
туры низкой интенсивности сигнала, окруженные жировой тканью с высокой ИС кзади от кости (см. рис. 19.149). Межкостные мышцы могут определяться между плюсневыми костями, в то время как мышечное брюшко и сухожилия мышцы, отводящей V палец и сгибатель V пальца стопы, визуализируются латерально от V плюсневой кости. Мышца, отводящая большой палец стопы, сухожилия длинного сгибателя большого пальца стопы, мышца, приводящая большой палец стопы и сухожилие длинного сгибателя пальцев, дифференцируются в ме-диолатеральном направлении по подошвенной поверхности стопы.
Сагиттальная плоскость. Голеностопный и под таранный сустав. Сагиттальные срезы показывают длинные мышцы стопы на всем протяжении. Они также дают хорошее изображение костных структур, формирующих голеностопный и подтаранные суставы, и особенно подходят для визуализации суставных поверхностей, включая суставной хрящ (см. рис. 19.152; рис. 19.153, 19.154).
Срединный и сагиттальный срезы выявляют сухожилия задней большеберцовой кости и длинного сгибателя пальцев стопы, которые проходят кзади от медиальной лодыжки. Длинный сгибатель большого пальца стопы идет вдоль задней поверхности таранной кости и под опорой таранной кости в борозду таранной кости, на подошвенной части его сухожилие проходит под длинным сгибателем пальцев, посылая фиброзные волокна к нему, и заканчивается у дистальных фаланг II и III пальцев (редко у IV пальца).
Квадратная мышца подошвы визуализируется на подошвенной стороне стопы, начинается от нижней поверхности пяточной кости и прикрепляется вдоль и дистальнее сухожилий длинного сгибателя пальцев.

Рис. 19.155. Связки подтаранного сустава.
а — связки подтаранного сустава в корональной плоскости:
1 — lig. cervicale; 2 — retinaculum extensor inferior — pars medialis; 3 — lig. canalis tarsi; 4 — retinaculum extensor
inferior — pars intermedius; 5 — retinaculum extensor inferior — pars lateralis.
б — области прикрепления связок подтаранного сустава в аксиальной плоскости:
I — передняя фасетка пяточной кости; II — медиальная фасетка; III — задняя фасетка.
450

Рис. 19.156. MPT голеностопного сустава, Т1-ВИ.
а — корональная плоскость сканирования:
1 — медиальная лодыжка; 2 — пяточная кость; 3 — таранная кость; 7 — сухожилие m. tibialis posterior; 12 — сухожилие т. peroneus et brevis; 13 — болыпеберцовая кость; 14 — глубокие таранно-большеберцовые волокна медиальной коллатеральной связки (дельтовидной); 15 — сухожилие m. flexor digitorum longus. б — корональная плоскость сканирования через область sinus tarsi:
1 — большеберцовая кость, медиальная лодыжка; 2 — наружная лодыжка; 3 — lig. calcanei-fibulare; 4 — lig. cervicale; 5 — lig. canalis tarsi.
Средние сагиттальные срезы особенно полезны для визуализации суставных поверхностей голеностопного и подтаранного суставов. В обоих суставах суставной хрящ выглядит как линейная зона средней интенсивности сигнала на Т1-ВИ.
Подтаранный сустав можно разделить на передний и задний отделы, разделенные синусом предплюсны. Синус почти полностью заполнен межкостной таранно-пяточной связкой, которая лежит в жировой ткани с высокой ИС. Мышцы и сухожилия длинного сгибателя большого пальца стопы визуализируются кзади от болыпеберцовой кости.
Жировая подушка ахиллова сухожилия и само ахиллово сухожилие располагаются непосредственно кзади от этих структур.
Сагиттальные срезы через дистальный отдел малоберцовой кости изначально демонстрируют продольный ход малоберцовых сухожилий. Сухожилия короткой малоберцовой мышцы располагаются кпереди от сухожилия длинной малоберцовой мышцы и продолжаются ди-стальнее к основанию V плюсневой кости. Сухожилия, расположенные кзади от длинной
451
малоберцовой мышцы, выявляются на крайних срезах вдоль латерального края пяточной кости и идут медиально к медиальной и промежуточной клиновидной костям.
Корональная плоскость. Голеностопный и подтаранный суставы (рис. 19.156). Корональные срезы через задние отделы большеберцовой и малоберцовой кости показывают сегментарно сухожилие задней большеберцовой мышцы и длинный сгибатель пальцев медиальнее от большеберцовой кости. Сухожилия малоберцовых мышц выявляются как структуры с низкой ИС под вершиной латеральной лодыжки. Так же как сагиттальные срезы, срединные корональные срезы позволяют оценивать суставные поверхности и суставной хрящ таранной и большеберцовой кости. Плотная задняя болынеберцово-таранная связка визуализируется как структура с низкой ИС между медиальной лодыжкой и медиальной поверхностью таранной кости. Синус предплюсны определяется в области подтаранного суставного пространства, с жировой тканью с высокой ИС и частью межкостной таранно-пяточной связки (рис. 19.155). Срезы, выполненные на уровне сухожилия длинного сгибателя большого пальца стопы, позволяют визуализировать его под опорой таранной кости.
Ультразвуковая анатомия голеностопного сустава о стопы
При ультразвуковом исследовании области голеностопного сустава предметом изучения являются в основном сухожилия, которые условно делят согласно анатомическим регионам (рис. 19.157, 19.158).
Медиальные сухожилия. Группу медиальных сухожилий образуют сухожилие задней большеберцовой мышцы, сухожилие длинного сгибателя пальцев и сухожилие длинного сгибателя большого пальца. Датчик устанавливают сразу за медиальной лодыжкой, вначале в поперечном положении для ориентации, а затем и в продольной плоскости. Все описанные сухожи-

Рис. 19.157. УЗИ голеностопного сустава (взрослый).
1 — таранная кость; 2 — переднее «жировое тело» голеностопного сустава; 3 — сухожилие m. flexor digitorum.
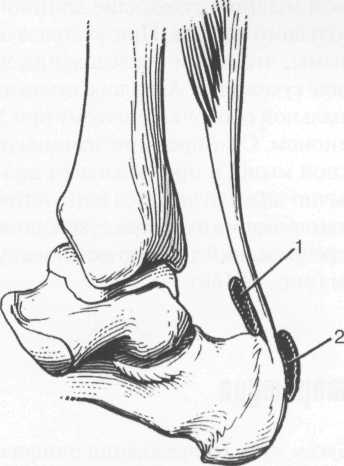
Рис. 19.158. Сумки ахиллова сухожилия.
1 — bursa retrocalcanei; 2 — bursa subcutanica.
452

Рис. 19.159. УЗИ голеностопного сустава (13 лет).
1 — таранная кость; 2 — сухожилие тыльной поверхности голеностопного сустава; 3 — переднее «жировое тело».

Рис. 19.160. УЗИ пяточной кости.
1 — ахиллово сухожилие; 2 — задний край пяточной кости.
лия лежат рядом в одной плоскости. Диаметр сухожилия длинного сгибателя пальцев на 2/3 меньше диаметра сухожилия задней большеберцовой мышцы.
Латеральные сухожилия. Группу латеральных сухожилий образуют сухожилие длинной малоберцовой мышцы и сухожилие короткой малоберцовой мышцы. Вначале проводят поперечное сканирование, оба сухожилия определяются позади латеральной лодыжки. В норме во влагалищах сухожилий может присутствовать небольшое количество жидкости, толщиной до 3 мм.
Передние сухожилия. Группу передних сухожилий образуют сухожилие передней больше-берцовой мышцы, сухожилие длинного разгибателя пальцев и сухожилие длинного разгибателя большого пальца. При ультразвуковом исследовании данных сухожилий используют те же приемы, что и при исследовании других групп сухожилий (рис. 19.159).
Задние сухожилия. Ахиллово сухожилие относится к задней группе сухожилий. Оно не имеет синовиальной оболочки, поэтому при УЗИ по краям ограничено гиперэхогенными линиями — перитеноном. Сканирование начинают от места появления сухожилия из камбаловидной и икроножной мышц и прослеживают до места его прикрепления на пяточной кости. В этом месте обычно визуализируется bursa retrocalcanei, диаметр которой не должен превышать 2,5 мм. При сканировании ахиллова сухожилия обязательно получение продольного и поперечного срезов. Переднезадний диаметр ахиллова сухожилия при поперечном сканировании в среднем равен 5-6 мм (рис. 19.160).
Литература
1. Бухны А.Ф. Повреждения эпифизарных зон роста у детей.— М., 1973.
2. Васильев Л.Ю., Витъко Н.К., Буковская Ю.В. Спиральная компьютерная томография в диагностике повреждений голеностопного сустава и стопы.— М., 2003.— 141 с.
3. Волков М.В. Болезни костей у детей.— М., 1985.— 512 с.
4. Зубарев А.В. Диагностический ультразвук.— М.: Реальное время, 1999.— С. 40—61, 70— 93, 117-145, 261-265.
5. Зубарев А.В., Гажонова В.Е., Долгова И.В. Ультразвуковая диагностика в травматологии: Практическое руководство.— М., 2003.
6. Лагунова И.Г. Рентгеноанатомия скелета.— М: Медицина, 1981.— 367 с.
7. Майкова-Строганова B.C., Рохлин Д.Г. Кости и суставы в рентгеновском изображении. Конечности.- Л., 1957.- 483 с.
8. Садофьева В.И. Нормальная рентгеноанатомия костно-суставной системы у детей.— Л.: Медицина, 1990.— 216 с.
9. Садофьева В.И. Рентгенофункциональная диагностика заболеваний опорно-двигательного аппарата у детей.— Л.: Медицина, 1986.— 240 с.
10. Moeller T.D., ReifE. Normal findings in CT and MRJL— Thieme, 2000.— 250 p.
11. Marcelis S., Daenen В., Ferrara M.A. Peripheral Musculoskeletal Atlas.— N.-Y.: Thieme, 1996.— 357 p.
12. O'Connor P., GraingerF. Ultrasound imaging ofjoint disease //Imaging.— 2002.— Vol. 14,№ 3— P. 188-202.
13. Rubin J.M. Musculoskeletal power Doppler// Europ. Radiol.— 1999.— Vol. 9, Suppl. 3.— S. 403-406.
14. Davies A.M., Cassar-PullicinoV.N. Imaging of the Knee // Springer.— 2002.— 342 p.
15. Wilson D., Allen G. Imaging of children's hips// Imaging.- 2002.- Vol. 14, № 3.- P. 179-187.
16. BohndorfK., Imhof H., Lee Pope Th. Musculoskeletal Imaging. A Concise Multimodality Approach.— Stuttgart: Thieme, 2001.— 387 p.
17. Castro W., Jerosch J., Grossman Th. Examination and Diagnosis of Musculoskeletal Disorders.— Stuttgart: Thieme, 2001.— 464 p.
18. MRI of the Musculoskeletal System / Ed. Th.Berquist.— 4th ed.— Philadelphia: Lippincott, 2001.- 1100 p.
19. Valhlensieck M., Genant H.K., Reiser M. MRI of the Musculoskeletal System.— Stuttgart: Thieme, 2000.- 394 p.
