
- •2.4.1. Ангиографическая семиотика
- •2.4.1.1. Заболевания артериальной системы
- •2.4.1.2. Ангиографическая семиотика острой артериальной непроходимости
- •2.4.1.3. Ангиографическая семиотика врожденных артериовенозных свищей
- •2.5. Исследование микроциркуляции
- •2.5.1. Транскутанное напряжение кислорода (ТсрО2)
- •2.5.2. Капилляроскопия
- •2.6.7. Коарктация аорты
- •2.7.1. Магнитно-резонансная ангиография
2.6.7. Коарктация аорты
Коарктация аорты (лат. coarctatio — сжатие) — врожденное сужение или полная атрезия аорты в области ар- териальной связки, проявляющаяся нарушением гемодинамики. Сте- пень сужения аорты колеблется в широких пределах — от полной ат- резии до небольшой степени суже- ния. Принято выделять тубулярный и мембранозный типы сужения. Од- нако часто при наличии умеренного тубулярного сужения в просвете до- полнительно определяются мембра- на или утолщенный валик внутрен- ней оболочки аорты. Среди наших пациентов чисто тубулярный тип сужения встретился только в 30 % случаев, а в 70 % тип сужения был мембранозный или сочетанный.
Коарктация аорты может сочета- ться как с открытым артериальным протоком, так и с другими врож- денными пороками сердца. В зави- симости от отношения места суже- ния к месту впадения артериально- го протока выделяют предуктальный и постдуктальный варианты коарк- тации аорты. Проток может быть функционирующий и закрытый.
Первые работы по КТ-диагности- ке коарктации аорты опубликованы J.D.Gubwin и др. (1981), J.V.Cholan- keril и др. (1981). Однако компью- терные томографы I—III поколений обладали недостаточной скоростью сканирования, чтобы следовать по ходу аорты за движением контраст- ного вещества, введенного болюсом. С появлением спиральных компью- терных томографов, позволяющих получить односекундные и субсе- кундные срезы, появилась возмож- ность выполнять исследование аор- ты на всем протяжении следования болюса. Это значительно расшири- ло возможности КТ-диагностики коарктации аорты [Черняк Б.Б. и
250

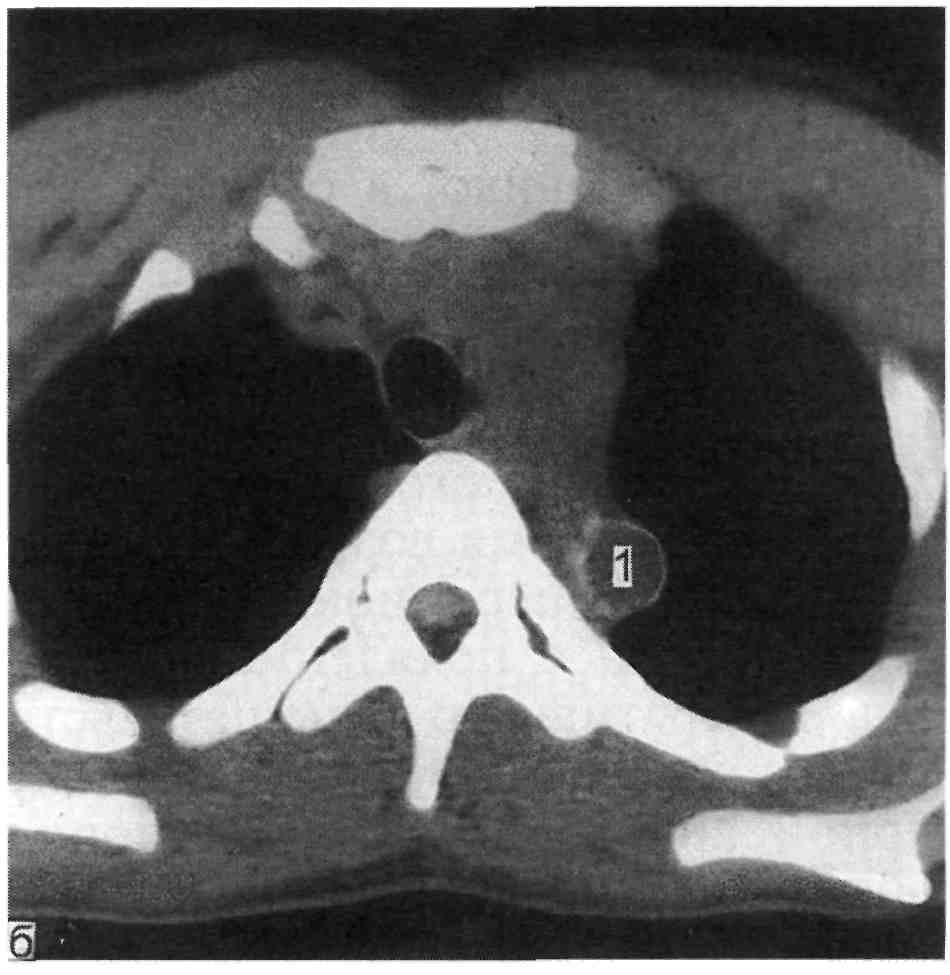
а — томограммы на различных уровнях: 1 — контрастированная дуга аорты; 2 — суживаю- щийся участок аорты дистальнее начала левой подключичной артерии; 3 — неконтрастирую- щийся тяж на месте аорты; 4 — постстенотическое расширение аорты; б — трехмерная ре- конструкция аорты того же больного. Место полного перерыва аорты (1).
др., 2000; Никитаев Н.С. и др., 2001; Lupetin A.R. et al., 1985; Vaid Y. et al., 1987; Graeter T. et al, 1993; Bec- ker С et al., 1997; Rankin S.C., 1999]. Исследование мы проводили на спиральном компьютерном томо- графе «Tomoscan SR7000» фирмы «Philips». После выполнения пря- мой топограммы (сканограммы) грудной клетки исследование про- водили в режиме нормального ска- нирования с шагом стола 5—10 мм. Необходимо отметить, что нативная КТ не позволяла выявить коаркта- цию аорты. Она давала возможность только ориентировочно оценить со- стояние органов грудной клетки и выбрать поле исследования для СКТ с контрастированием. Начальная граница исследования для СКТ с контрастным усилением обязатель- но включала плечеголовные сосуды, конечная — зависела от ситуации, но чаще всего исследование оканчи- валось на уровне диафрагмального контура сердца. Пациенту в кубита- льную вену вводили от 30 до 80 мл (в зависимости от массы тела боль- ного) контрастного вещества (визи- пак, ультравист) со скоростью 2—
3 мл/с. Задержка сканирования от начала внутривенного введения контрастного вещества составляла 20 с, ширина пучка — 5 мм, индекс реконструкции — 4. КТ-признаками коарктации аорты являются: 1) пря- мыми — сужение аорты в типичном месте; 2) косвенными — расшире- ние восходящего отдела и дуги аор- ты, изгиб аорты в начальной части нисходящего отдела, постстенотиче- ское расширение аорты, увеличение диаметра межреберных и внутрен- них грудных, а также плечеголовных артерий, градиент контрастирова- ния до и после коарктации.
Исследование показало, что СКТ с болюсным усилением дает воз- можность обнаружить коарктацию любой степени: от полного переры- ва (рис. 2.93) до умеренного суже- ния. Коарктация аорты тубулярного типа (рис. 2.94, а), выявляемая за счет изменений наружного контура аорты, достаточно легко определя- ется при СКТ. Однако коарктацию в виде мембраны по прямым при- знакам обнаружить сложнее. Мемб- рана редко выявляется на КТ ска- нах. На этот тип коарктации указы-
251

а — до операции: 1 — место сужения; 2 — постстенотическое расширение; б — после опера- ции — резекции аорты с анастомозом конец в конец: 1 — зона анастомоза; 2 — сохранивша- яся гипоплазия дистальной части дуги аорты.
вают только косвенные признаки: сужение по наружному контуру на небольшом протяжении (0,5 см); большое постстенотическое расши- рение при небольшом сужении; градиент контрастирования при не- большой степени сужения; несоот- ветствие большой величины гради- ента давления между верхними и нижними конечностями и малой степенью сужения. Для лучшей ви- зуализации мембранозного типа су- жения необходимо уменьшать шаг сканирования до 2—3 мм, а следо- вательно, одновременно сокращать протяженность зоны исследования.
Трудной для диагностики оказа- лась гипоплазия аорты между левой общей сонной и левой подключич- ной артериями, так как сканирова- ние дуги аорты ведется в продоль- ном направлении. В этом случае бывает трудно решить, имеется ли истинная гипоплазия или в срез по- пала только часть сечения дуги аор- ты. Толщина выделяемого слоя при реконструкции изображения в этом случае должна быть не более 3— 4 мм. Обязательно построение изображения 3D, которое является основным в диагностике этой пато- логии (см. рис. 2.94, б).
Спиральная КТ с болюсным вве- дением контрастного вещества по-
зволяет построить трехмерное изоб- ражение аорты, которое при коарк- тации улучшает визуализацию зоны поражения, дает возможность оце- нить ее со всех сторон и наглядно выявить дополнительные измене- ния.
Неоднозначен взгляд на сужение дистальной части нисходящего и супраренального отделов аорты. Во-первых, сужение возможно вследствие аортита, при котором стенка аорты значительно утолще- на, а ее просвет резко сужен (см. рис. 2.83). Во-вторых, сужение воз- можно за счет врожденной гипо- плазии, когда сужение аорты отме- чается по наружному контуру (рис. 2.95) при нормальной толщине стенки.
СКТ позволяет оценить результа- ты оперативного вмешательства при коарктации аорты. Если до опера- ции как на продольных сканах, так и при построении трехмерного изображения определялось сужение аорты, то после резекции суженного участка и наложения анастомоза ко- нец в конец восстанавливается про- ходимость аорты, что определяется на поперечных срезах и на трехмер- ном изображении (см. рис. 2.94). При этом исчезает престенотиче- ский изгиб после отхождения левой
252



1 — диаметр аорты 5 мм; 2 — ножка диа- фрагмы.
подключичной артерии. В случае развития в отдаленные сроки после операции рекоарктации участок су- жения определяется в области ана- стомоза. При выполнении истмо- пластики заплатой, что было приня- то в 60—80-е годы, на нативных КТ-сканах выявляется уплотненный пластический материал по задне- латеральной поверхности аорты. В случае его растяжения видно аневризматическое выпячивание в этой зоне, а при прорезывании швов — свищ в средостение и в бронх. При аллопротезировании по- сле операции на месте коарктации визуализируется кольцевидной фор- мы протез с плотными стенками, диаметром около 2 см, на протя- жении 2—4 см, а на изображении 3D — исчезновение коарктации (рис. 2.96). В случае прорезывания
Рис. 2.96. Коарктация аорты.
а — до операции: трехмерная реконструк- ция — зона сужения (1); б — после опера- ции: томограмма — сосудистый протез в виде кольцевидной структуры (1); в — после операции: трехмерная реконструкция — от- сутствие сужения (1).
253

Рис. 2.97. Ложная аневризма (1) в об- ласти анастомоза после аллопротезиро- вания по поводу коарктации аорты. Сосудистый протез (2).
швов, как правило, в области про- ксимального анастомоза образуется ложная аневризма (рис. 2.97). При болюсном усилении контрастирует - ся как аневризма, так и протез, что указывает на его проходимость. В последнее время возрос интерес к оценке послеоперационных резуль- татов в связи с появлением нового вида оперативного вмешательства при коарктации аорты — эндоваску- лярной ангиопластики с помощью вводимых в аорту баллонов [Илю- хин В.В., Хаджибеков М.Х., 1990; Allen H.D. et al., 1986; Erbel R. et al., 1990]. С помощью спиральной КТ можно оценить результаты баллон- ной дилатации коарктации аорты. Поперечные срезы и трехмерное изображение свидетельствуют об исчезновении суженного участка. В некоторых случаях на поперечных срезах определяется надрыв интимы в зоне манипуляций. Однако возмо- жен неполный разрыв мембраны (или складки интимы) с сохранени- ем градиента давления. В некото- рых случаях после дилатации обра- зуется аневризматическое расшире- ние в зоне манипуляций, которое четко выявляется при КТ-исследо- вании.
254
Таким образом, спиральная КТ позволяет обнаружить коарктацию, оценить ее степень и выявить послеоперационные осложнения. СКТ не уступает по результативно- сти ангиографии, является более безопасным методом исследования, особенно у маленьких детей, и дает возможность оценить состояние окружающих аорту органов грудной клетки.
2.6.8. КТ-диагностика врожденных заболеваний аорты
Врожденные аневризмы аорты встречаются при синдроме Марфа- на, когда вследствие мукоидной де- генерации эластических структур стенки развивается аневризма вос- ходящего и(или) нисходящего отде- ла аорты (рис. 2.98). При этом воз- можно расслоение ее стенки.
Вследствие нарушения развития шести пар артериальных жаберных дуг, дорсальной и вентральной аорт происходит неправильное форми- рование дуги и отходящих от нее плечеголовных артерий, при этом возникает множество (более 20) разнообразных вариантов аномаль- ного строения артериального русла в этой зоне, о чем может свидетель- ствовать КТ-исследование. Наибо- лее часто встречаются:
правая дуга аорты;
аномальное расположение ни- сходящего отдела аорты;
двойная дуга аорты;
аномальное отхождение плече- головных сосудов.
Правая дуга аорты на КТ-сканах определяется справа от трахеи. По- следовательный просмотр сканов позволяет легко определить эту па- тологию. В затруднительных случа- ях быстрое (на 15-й секунде) и вы- раженное контрастирование про- долговатого и соответствующих размеров образования справа от трахеи дает основание установить правую дугу аорты. Левая подклю- чичная артерия при этом будет
определяться между трахеей и по- звоночником. Нельзя забывать, что справа от восходящего отдела аорты должна находиться верхняя полая вена, а слева — ствол легочной ар- терии. Если эти сосуды расположе- ны наоборот, то скорее всего речь идет не о правой дуге, а о полной инверсии органов (рис. 2.99).
Иногда справа от трахеи возмож- но обнаружение продолговатого об- разования, очень похожего на пра- вую дугу аорты. Его наблюдение на протяжении нескольких сканов по- зволяет определить резко расши- ренную (до 15—20 мм) непарную вену. Обычно это встречается при аномальном формировании нижней полой вены, когда кровоток в серд- це из нижней половины тела на- правляется по непарной и полуне- парной венам.
Праворасположенный (при ле- вой дуге аорты) или леворасполо- женный (при правой дуге аорты) нисходящий отдел аорты достаточ- но легко определяется на последо- вательных сканах справа (или сле- ва) и несколько кпереди от тел по- звонков. Как правило, при этом не требуется контрастного усиления. Аномальное развитие восьмого сег-

Рис. 2.98. Аневризма восходящего от- дела аорты при болезни Марфана.
1 — аневризма; 2 — нисходящий отдел аор- ты; 3 — ствол легочной артерии.
мента дорсальной аорты слева или справа в сочетании с аномалией четвертой артериальной дуги слева или справа приводит к формирова- нию двойной дуги аорты с необыч- ным отхождением плечеголовных артерий. Трахею и пищевод охва- тывают спереди широкая левая, а сзади — узкая правая дуги аорты или, наоборот, широкая правая и

1 — дуга аорты справа от трахеи — 2; 3 — верхняя полая вена слева от аор- ты; 4 — ствол легочной артерии справа от восходящего отдела аорты; 5 — нисходящий отдел аорты справа от тел позвонков; 6 — верхушка серд- ца направлена вправо; 7 — печень слева; 8 — селезенка справа.
255
узкая левая дуги аорты. Варианты отхождения плечеголовных арте- рий многообразны.
2.6.9. КТ-диагностика заболеваний артерий конечностей
Показанием к проведению компью- терно-томографических исследова- ний при заболеваниях артерий ко- нечностей является развитие ише- мии конечностей или наличие объ- емных образований в мягких тка- нях. Компьютерно-томографиче- ская картина при атеросклерозе и большинстве артериитов однотип- на. На нативных сканах определя- ется кальциноз артерий. При атеро- склерозе он чаще сегментарный и обнаруживается в крупных сосудах (бедренной, подколенной, началь- ной части артерий голени), при ар- териитах, сопровождающихся каль- цинацией оболочек сосудов, отло- жения кальция наблюдаются на бо- льшом протяжении и более выра- жены в дистальных отделах, в ар- териях голени. Передняя и задняя большеберцовые, а часто и мало- берцовая артерии на КТ-сканах имеют вид цепочки кальцинатов. Артерии на стороне поражения при контрастном усилении проявляют- ся с запозданием, а некоторые из них вообще не контрастируются. Появление контрастного вещества в венах на стороне поражения от- стает от его появления на здоровой конечности. Длительная хрониче- ская артериальная недостаточность конечностей приводит к ишемиче- ским изменениям мягких тканей. Уменьшается толщина конечности, мышечные пучки становятся тонь- ше, прослойки жировой клетчатки между ними и отдельными мышца- ми увеличиваются. Снижается об- щая плотность мышц (до 25— 35 ед.Н.). При острой ишемии из-за отека конечность увеличивается в сечении, структура мышечной тка- ни исчезает, плотность всех или от-
дельных мышц уменьшается. При наложенных шунтах (бедренно- подколенных, бедренно-тибиаль- ных) с помощью КТ-исследования с болюсным контрастным усилени- ем можно оценить проходимость и эффективность этих шунтов. Если при ишемии на стопе наложен ар- териовенозный шунт, то на КТ-ска- нах определяется раннее и выра- женное поступление контрастного вещества в вены голени по сравне- нию с неоперированной стороной. Необходимо помнить, что при вы- полнении спиральной КТ начало сканирования от начала внутривен- ного введения контрастного веще- ства должно запаздывать на 40 с для бедра и на 50 с для голени. Трудности возникают при КТ-ис- следовании верхних конечностей, так как при расположении их вдоль тела одновременно сканируется грудная и брюшная полости, а так- же таз, а при положении рук за го- ловой — головной мозг, что неже- лательно.
Травматические повреждения ар- терий сопровождаются образовани- ем травматических ложных анев- ризм. При КТ-исследовании конт- растным веществом одновременно с артериями заполняется полость, примыкающая к сосуду и имеющая толстые стенки. Возможно возник- новение аневризм и без травмы, а в результате атеросклеротического или воспалительного изменения стенки сосуда, при этом аневризмы являются истинными. Чаще всего их можно обнаружить в подколен- ной области (рис. 2.100).
Тромбозы магистральных арте- рий (подвздошных, бедренных, подколенных, сонных) определяют- ся с помощью КТ-исследований достаточно легко. Тромбированная артерия в сечении сохраняет круг- лую форму, ее содержимое приоб- ретает низкую плотность (25— 35 ед.Н.) и не контрастируется в от- личие от аналогичной артерии про- тивоположной стороны.
256
2.6.10. КТ-диагностика ангиодисплазий
Впервые КТ для диагностики ан- гиодисплазий применили Mitty и Kleiger (1978). КТ-картина ангио- дисплазий складывается из нали- чия в подкожной жировой клетчат- ке множества мелких (3—10 мм) узелковых образований плотностью 10—40 ед.Н. и тонких полосок (толщиной 2—3 мм, длиной 3— 5 мм), являющихся расширенными сосудами в срезе. Внутри узелков встречаются кальцинаты. При рас- пространении ангиодисплазий на мышцы плотность их снижается, толщина мышечных пучков умень- шается, несмотря на общее утол- щение мышцы (рис. 2.101). При внутривенном усилении плотность ангиоматозных узлов повышается. Иногда удается обнаружить один из главных питающих сосудов. Считается, что КТ не может диф- ференцировать артериовенозную и венозно-кавернозную формы ан- гиодисплазий. Мы можем предло- жить ряд признаков для этой цели. Для артериовенозной формы более характерны мелкие узловые обра- зования в подкожной жировой клетчатке, быстрое накопление в них контрастного вещества, раннее появление контрастного вещества в отводящей вене по сравнению с противоположной аналогичной ве- ной, наличие небольшого количе- ства и мелких (1—3 мм) флеболи- тов. При венозно-кавернозной форме узловые образования более крупные, сливающиеся, с менее четкими контурами, содержат бо- льшое количество крупных (5— 10 мм) флеболитов, накапливают контрастное вещество в отсрочен- ную фазу (рис. 2.102).
Считается, что КТ в 97 % случаев определяет локализацию, размеры ангиодисплазий, степень вовлече- ния мягких тканей, глубину пора- жения и топографоанатомические взаимоотношения в зоне пораже-

Рис. 2.100. Аневризмы подколенных областей после внутривенного введе- ния контрастного вещества.
1 — в аневризме правой подколенной арте- рии контрастируется просвет и определяется пристеночный тромб; 2 — тромбированная аневризма левой подколенной артерии.

Рис. 2.101. Артериовенозная форма ан- гиодисплазий промежности.
а — нативный скан: 1 — узелковые образо- вания в жировой клетчатке; 2 — мышцы с измененной структурой; б — скан после внутривенного усиления: 1 — контрастиру- ются ангиоматозные узлы в жировой клет- чатке и мышцах.
257

Рис. 2.102. Венозно-кавернозная фор- ма ангиодисплазии лица и подчелюст- ной области.
1 — множество крупных ангиоматозных уз- лов, содержащих большое количество круп- ных флеболитов.
ния [Лукьянченко А.Б., 1991; Кар- мазановский Г.Г., 1993; Шу- бин А.А., 1996].
2.6.11. КТ-диагностика заболеваний магистральных вен1
Верхняя полая вена образуется из слияния левой и правой плечего- ловных вен. На компьютерных то- мограммах левая плечеголовная вена расположена в переднем сре- достении на уровне дуги аорты, но может располагаться на уровне пе- рехода восходящего отдела аорты в дугу, а иногда перед плечеголовны- ми артериями. Вена попадает в срез в продольном направлении и, как правило, определяется отдельными участками. Отмечается ее неболь- шое сужение в переднезаднем на- правлении на уровне пересечения с аортой. Правая плечеголовная вена короче левой, на КТ-сканах в попе-
речном срезе имеет вид овала или круга. Впадающие в плечеголовные вены внутрение грудные вены, вена вилочковой железы и нижние вены щитовидной железы на КТ-сканах не определяются даже при контра- стном усилении. Верхняя полая вена расположена в переднем сре- достении. Диаметр ее 2—2,5 см, длина 5—6 см. На КТ-сканах (см. рис. 2.67) она прилежит к правозад- ней поверхности стенки восходя- щего отдела аорты. Кзади к вене прилежит правая ветвь легочной артерии, за ней — правый главный бронх, в дистальном отделе сзади — правая верхняя легочная вена, лате- рально — париетальная плевра и легкое, впереди — легкое и в диста- льном отделе — ушко правого пред- сердия, после чего вена вливается в правое предсердие. Форма вены в сечении меняется от круглой в про- ксимальной части до овальной и полулунной в дистальном сегменте. Во внутриутробном периоде в случае сохранения дистальной час- ти левой общей яремной вены и ле- вого кювьерова протока формиру- ется вторая (левая) верхняя полая вена, впадающая в коронарный си- нус. У больного в этом случае на КТ-сканах определяется добавоч- ная левая верхняя полая вена, кото- рая собирает кровь из верхней ле- вой половины тела. На сканах (рис. 2.103) она обнаруживается сначала в переднем средостении слева от дуги аорты, далее спереди от левой ветви легочной артерии и верхней левой легочной вены, а затем пово- рачивает к задней стенке левого предсердия, после чего эта вена не дифференцируется от сердца (на месте впадения в коронарный си- нус). Исследование желательно проводить после внутривенного введения контрастного вещества в левую кубитальную вену. Начало
1 Раздел написан в соавторстве с докт.
258
мед. наук Е.Б.Гузеевой.
сканирования — через 7 с после на- чала введения контрастного веще- ства.
В норме наружные яремные вены впадают в подключичные вены са- мостоятельными стволами, внут- ренние яремные вены, сливаясь с подключичными венами, образуют плечеголовные вены. При сохране- нии внутриутробного варианта на- ружные яремные вены могут впа- дать во внутренние яремные вены на шее, что приводит к расшире- нию как наружных вен, так и дис- тальных участков внутренних ярем- ных вен. Больные в этом случае об- ращаются с жалобами по поводу образований на шее, которые набу- хают при наклонах и натуживании. Увеличение диаметра внутренних яремных вен, однако, чаще связано с нарушением оттока крови по ним вследствие сдавления венозной си- стемы в средостении. Уменьшение же калибра одной из внутренних яремных вен возможно при резком сужении или тромбозе внутренней сонной артерии с той же стороны.
Нижняя полая вена (НПВ) — са- мый большой венозный ствол чело- веческого тела, она собирает кровь от нижних конечностей, органов и стенок таза и брюшной полости. Располагается НПВ забрюшинно; начинается на правой переднебоко- вой поверхности IV—V поясничных позвонков из слияния двух общих подвздошных вен и от места своего начала следует вверх к отверстию полой вены в диафрагме.
На аксиальных КТ-срезах попе- речное сечение нижней полой вены, имеющее форму овала или круга, постепенно увеличивается от начала к диафрагме. Контуры вены всегда ровные, четкие, стенка ее не определяется. В краниальном отде- ле вена отклоняется вправо и кпе- реди от своего начального хода, со- относясь с положением вырезки заднего края печени и собственного отверстия в диафрагме. Медиальная стенка вены на большом протяже-

Рис. 2.103. Добавочная левая верхняя полая вена. Томограмма.
— добавочная левая верхняя полая вена;
— правая верхняя полая вена; 3 — восхо- дящий отдел аорты; 4 — нисходящий отдел аорты.
нии прилежит к аорте и отграниче- на от нее тонкой жировой прослой- кой. Задняя стенка в каудальных отделах соприкасается с фасциями большой поясничной мышцы. Кра- ниальнее НПВ граничит с правой ножкой диафрагмы. Позади вены проходят.правые поясничные арте- рии, которые не всегда видны на аксиальных срезах, и правая почеч- ная артерия. На этом уровне вена представляется расширенной, от- клоняется немного вправо и прохо- дит впереди медиального края пра- вого надпочечника. Почечные вены впадают в нижнюю полую вену почти под прямым углом на уровне первого поясничного позвонка. Ле- вая вена впадает в НПВ несколько выше правой. С этого уровня ниж- няя полая вена лежит в вырезке заднего края печени и играет роль анатомического ориентира при сег- ментарном делении печени. На пе- редней поверхности вены в каудо- краниальном направлении распола- гаются корень брыжейки тонкой кишки и правая яичковая артерия, которые в норме, как правило, не определяются, затем нижнегори- зонтальная часть двенадцатиперст-
259

Рис. 2.104. Томограмма после внутри- венного контрастирования.
1 — тромб в нижней полой вене; 2 — аорта.
ной кишки, над которой находится головка поджелудочной железы и частично нисходящая часть двенад- цатиперстной кишки. Краниальнее проходит корень брыжейки попе- речной ободочной кишки, в норме также не визуализирующийся. Са- мый краниальный конец вены рас- ширен и с трех сторон окружен па- ренхимой печени — так называе- мый печеночный синус. Печеноч- ные вены впадают в НПВ по выхо- де из паренхимы, по заднему краю печени. Краниальнее вена проходит через отверстие полой вены диа- фрагмы и, попадая в полость пери- карда, сразу же впадает в правое предсердие.
В НПВ впадают пристеночные вены (поясничные, правая надпо- чечниковая, правая яичковая или яичниковая и нижняя диафрагма- льная), которые обычно не выявля- ют при КТ.
Исследование вен таза и нижней полой вены желательно выполнять на спиральном компьютерном то- мографе. Задержка при сканирова- нии должна составлять для краниа- льного участка нижней полой вены 40 с, для вен таза и каудального участка нижней полой вены — 60 с. Соответственно току крови КТ-ис-
следование НПВ проводят в кау- докраниальном направлении. Одна- ко в структуре исследования брюш- ной полости НПВ, как правило, ча- стично или на всем протяжении по- падает в зону сканирования, и тог- да исследование обычно проводят в краниокаудальном направлении.
Наиболее часто встречающейся патологией НПВ и ее ветвей явля- ется их тромбоз. На нативных КТ-сканах при тромбозе наружной или общей подвздошной вены определяются расширенная вена на стороне поражения и низкая плот- ность ее содержимого (25—30 ед.Н.) по сравнению с таковыми на про- тивоположной стороне. При введе- нии контрастного вещества в куби- тальную вену подвздошные вены на стороне поражения не контрастиру- ются. Примерно в 1/3 случаев тром- боз общей подвздошной вены рас- пространяется на нижнюю полую вену. Непроходимость или окклю- зия НПВ может быть частичной, ограниченной, полной, распростра- ненной с появлением синдрома нижней полой вены. Тромбоз инф- раренального отдела НПВ встреча- ется сравнительно часто. Более ред- ко встречается изолированный тромбоз почечного и печеночного отделов НПВ. Реже окклюзия НПВ развивается вследствие сдавления (прорастания) ее опухолью забрю- шинного пространства или при идиопатическом забрюшинном
фиброзе (болезнь Ормонда). Казу- истической редкостью являются опухоли, исходящие из венозной стенки (лейомиома, лейомиосарко- ма), которые могут сочетаться с тромбозом вены. При гипернефро- идном раке почки, особенно пра- вой, возможно распространение так называемого опухолевого тромба из почечной вены в НПВ (рис. 2.104).
Повреждения НПВ обычно соче- таются с повреждением органов брюшной полости, что сопровожда- ется развитием забрюшинной или паравазальной гематом.
260

Рис. 2.105. Удвоение проксимальной части нижней полой вены.
1 — правая нижняя полая вена; 2 — левая нижняя полая вена; 3 — аорта.
Пороки развития. Нижняя полая вена формируется из двух участ- ков — короткого краниального и более длинного каудального. Гра- ницей между ними являются почеч- ные вены. Краниальный участок за- кладывается как непарный сосуд, идущий к сердцу справа от аорты. На каудальном конце этот сосуд че- рез анастомозы соединяется с дву- мя кардинальными венами, из ко- торых кровь поступает в него. В по- следующем из каудальной части правой кардинальной вены образу- ется каудальный участок нижней полой вены, а каудальная часть ле- вой кардинальной вены облитери- руется. В случае облитерации кау- дальной части правой кардиналь- ной вены начальная часть нижней полой вены не формируется. Кро- воток из нижней половины тела на- правляется по расширенным непар- ной и полунепарной венам в верх- нюю полую вену, а далее в сердце. Кровь от почек и печени оттекает в сердце по краниальному участку нижней полой вены. В случае от- сутствия облитерации не только правой, но и левой кардинальной вены происходит удвоение началь- ной части нижней полой вены (рис. 2.105). При этом для точной диа-
гностики необходимо выявить не только две вены справа и слева от инфраренального отдела аорты, но и место их слияния. Нижняя полая вена в случае облитерации только правой кардинальной вены может иметь и частичное левостороннее положение. В этом случае на уров- не впадения левой почечной вены она перегибается через аорту и впа- дает в краниальный участок ниж- ней полой вены. Редкой аномалией является отсутствие почечно-пече- ночного сегмента нижней полой вены: его заменяет непарная вена, а печеночные вены единым стволом впадают в правое предсердие.
Таким образом, компьютерная томография, особенно спиральная КТ с болюсным введением контра- стного вещества автоматическим инъектором, является современным высокоинформативным методом диагностики заболеваний сосуди- стой системы.
Литература
Беленков Ю.Н., Беличенко О.И., Сини- цын В.Е. Магнитно-резонансная томогра- фия в диагностике аневризм и коаркта- ций аорты//Вестн. радиол. — 1991. — № 3. - С. 56-60.
Илюхин В.В., Хаджибеков М.Х. Рентгено- эндоваскулярная дилатация коарктации аорты//ВРИР. - 1990. - № 5. - С. 164— 169.
Кармазановский Г.Г., Федоров В.Д. Компь- ютерная томография поджелудочной же- лезы и органов забрюшинного простран- ства // КТ диагностика заболеваний брюшного отдела аорты. — М.: Паганель, 2000. - С. 164-196.
Кармазановский Г.Г., Дан В.Н., Скуба Н.Д. КТ характеристика ангиодисплазий с ан- гиоматозом мягких тканей//ВРИР. — 1993. - № 2. - С. 37-43.
Королев Б.А., Охотин И.К, Соловьев СИ. и др. Хирургическое лечение коарктации аорты у взрослых больных//Вестн. хир. — 1976. - № 2. - С. 3-6.
Никитаев И. С, Кармазановский Г.Г., Чер- няк Б.Б. Коарктация аорты — возможно- сти спиральной КТ // Мед. визуализа- ция. - 2001. - № 1. - С. 54-61.
261
Покровский А.В. Коарктация аорты//Кли- ническая ангиология. — М.: Медицина, 1979. - С. 63-82.
Рабкин И.Х., Овчинников В.И., Юдин А.А. Диагностика аневризм аорты с помощью КТ // Хирургия. - 1983. - № 10. - С. 134-137.
Синицин В. Е., Дадвани С.А., Артюхи- на Е.Г. и др. Компьютерная томографиче- ская ангиография в диагностике атероск- леротических поражений аорты и артерий нижних конечностей//Ангиол. и сосуд. хир. - 2000. - Т.6, № 2. - С. 37-44.
Черняк Б.Б., Коростелев А.Н., Кармазанов- ский Г.Г. и др. Спиральная компьютерная томография с контрастным усилением в диагностике и предоперационном плани- ровании коррекции коарктации аорты и ее осложнений//Межд. мед. журн. — 2000. - № 6. - С. 502-508.
Adachi H., /по Т., Ide H. et al. Preoperative diagnosis of the thoracic aortic aneurysm by three-dimansional CT angiography//!. Jap. Associat. Thorac. surg.— 1993.— Vol. 41.— P. 1478-1486.
Allen H.D., Marx G.T., Ovit T.W. et al. Bal- loon dilatation angioplasty for coarctation of the aorta//Am. J. Cardiol. - 1986. - Vol. 57. - P. 828-832.
Balm R., Eikelboom B.C., van Leeuwen M.S. et al. Spiral CT-angiography of the aorta// Europ. J. Vase. surg. — 1994. — Vol. 8. — P. 544-551.
Becker C, Soppa C, Fink U. et al. Spiral CT angiography and 30 reconstruction patients with aortic coarctation//Europ. Radiol. — 1997. - Vol. 7. - P. 1473-1478.
Belair N., Soulez G., Oliva V. et al. Aortic graft infection: the value of percutaneous dgainage//AJR. - 1998. - Vol. 171. - P. 119-124.
Bradshaw K.A., Pagano D., Bonser R.S. et al. Multiplanar reformatting and three-dimensi- onal reconstraction: for pre-operative asses- ment of the thoracic aorta by computed to- mography//Clin. Radiol. - 1998. - Vol. 53. - P. 198-202.
Cholankeril J.V., Ketyer S., Cholankeril M.V. CT detection of coarctation of the aorta//J. Comput. Tomogr. - 1981. — Vol. 5, N 4. — P. 355-358.
Dapunt O.E., de Asia R.A., Griepp E.B. et al. Computer-generated 3D representations of the aorta: a new tool in the managememt of aortic aneurysm patients//J. Thorac. Cardio- vasc. Surg. - 1994. - Vol. 42. - P. 25-28.
Edwards F.H., Wind G, Thompson L. et al. Threedimensional image recostruction for planning of a complex cardiovascular proce- dure//Ann. Thorac. surg. — 1990. — Vol. 49. - P. 486-488.
Erbel R., Bednarezyk J., Pop T. et al. Detec- tion of dissection of the aortic intima and media after angioplasty coarctation of the aorta. An angiographic, computertomograp- hic, and echocardiographic comparative stu- dy//Circulation. - 1990. - Vol. 81. - P. 805-814.
Farmer D.W., Lipton M.J., Webb W.R. et al. Computed tomography in congenital heart disease // J. Comput. Assist. Tomogr. — 1984. - Vol. 8, N 4. - P. 677-687.
Fritschen U., Malzfeld E., Clasen A., Kort- mann H. Inflammatory abdominal aortic aneurysm: A postoperative course of retrope- ritoneal fibrosis//J. Vase. surg. — 1999. — Vol. 30, N 6. - P. 1090-1098.
Garant M.L., Menke P.G., Fabian T. et al. Hellical CT of the chest to detect blunt trau- matic aortic rupture//Radiology. — 1995. — Vol. 197. - P. 125-133.
Godwin J.D., Her/kens R.J., Brundage B.H. et al. Evaluation of coarctation of the aorta by computed tomography//J. Comput. To- mogr. - 1981. - Vol. 5, N 2. - P. 153- 156.
Graeter Т., Schaefer C, Prokop M. et al. Three demensional vascular imaging — an additional diagnostic tool//Thorac. Cardio- vasc. surg. - 1993. - Vol. 41, N 3. — P. 250-253.
Johnson K.K., Russ P.D., Bair J.H., Frie- feld G D. Diagnosis of synthetic vascular graft infection: comparision with CT and gallium scans//AJR. - 1990. - Vol. 154. - P. 405-409.
Lupetin A.R., Dash N., Beckman I. Coarctati- on of the aorta associate with intercostal ar- tery aneurysms — computed tomography di- agnosis//!. Comput. Tomogr. — 1985. — Vol. 5, N 2. - P. 145-152.
Low R.N., Wall S.D., Jeffrey R.B. et al. Aor- toenteric fistula and perigraf infection: evalu- ation witt CT//Radiology. — 1990. - Vol. 175. - P. 157-162.
Marchal G, Bogaert J. Non-invasive imaging of the graet vessels of the chest//Eur. Radiol. - 1998. - Vol. 8, N 7. - P. 1099-1105.
Orton D.F., Le Veen R.F., Saigh J.A. et al. Aortic prosthetic graft infection: radiologic manifestation and managemant//Radiograp- hics.- 2000.- Vol. 20, N 4.- P. 977- 993.
262
Oudkerk M., Overbosch E., Dee P. CT recog- nition of acute aortic dissection//Am. J. Rentgenol. - 1983. - Vol. 141. - P. 671 — 676.
Rankin S.C. CT angiography//Eur. Radiol.— 1999. - Vol. 9, N 2. - P. 297-310.
Seror 0., Fain 0., Dordea M. et al. Aortitis with antiphospholipid antibodies: CT and MR findings//Eur. Radiol. - 1998. - Vol.
8, N8. - P. 1373-1378.
Sultan S., Duffy S., Madhavan P. et al. Fifte- en-year experience of transperitoneal mana- gement of inflammatory abdominal aortic
aneurysms//Eur. J. Vase. Endovasc. surg. — 1999. - Vol. 18, N 6. - P. 510-514.
Qanadli S.D., Mesurolle В., Hajjam M. et al. Helical computed tomography of the aorta and its branches//.!. Radiol. — 1999. — Vol. 80, N 9. - P. 998-1010.
Vaid Y, Shin M.S., Soto B. Role of compu- ted tomography in nonobstructive coarctati- on//.!. Comput. Tomogr. — 1987. — Vol. 11, N 1. - P. 95-103.
Yamada N.A. J. Cardiogr. — 1984. - Vol. 14, N 3. - P. 577-585.
2.7. Томографические методы исследования сосудистой системы
Магнитно-резонансная томография (MPT) и рентгеновская компьютер- ная томография (КТ) в настоящее время все шире применяются для исследований сосудов.
Стандартные системы КТ (3—4-го поколений) применялись в основном для диагностики анев- ризм аорты, тромбоэмболии легоч- ной артерии. Настоящий расцвет ангиографических исследований с помощью МРТ и КТ произошел после создания методик МР-анги- ографии (МРА) и КТ-ангиографии (КТА). Широкое использование то- мографических методов исследова- ний сосудов привело к тому, что традиционная рентгеноконтрастная ангиография все реже используется с диагностическими целями и все чаще — для интервенционных вме- шательств.
