
6 курс / Кардиология / Лечение_нарушений_ритма_сердца_Тарловская_Е_И_,_Казаковцева_М_В_
.pdf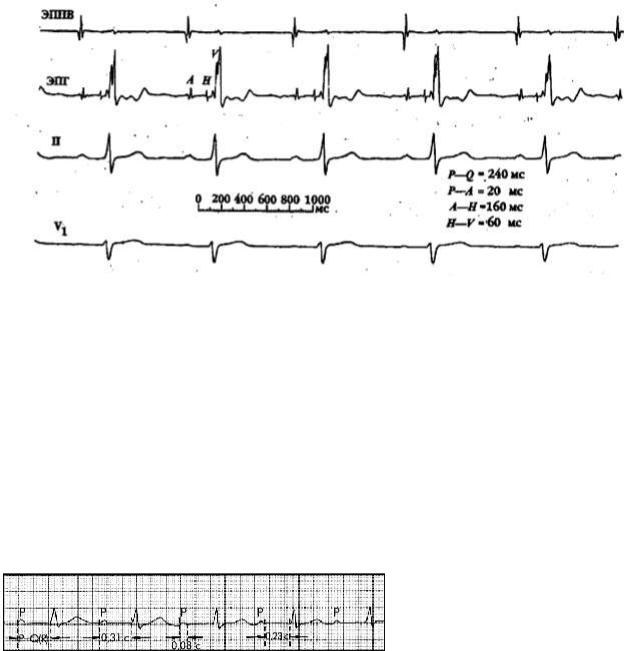
Признаки АВБ I степени:
1)Сохраняется правильный синусовый ритм;
2)Наличие увеличения интервала Р–Q(R) более 0,20 с (больше 0,22 с - при брадикардии или больше 0,18 с - при тахикардии).
Узловая проксимальная форма составляет около 50% всех случаев АВБ I степени. Два ЭКГ-признака характеризуют этот вид блокады: увеличение продолжительности интервала P–Q(R) и нормальная продолжительность зубцов Р и комплексов QRS.
Рисунок 25
Атриовентрикулярная блокада I степени (узловая форма)
Дистальная (трехпучковая) форма блокады
1.Продолжительность интервала P–Q(R) увеличена.
2.Продолжительность зубца Р не превышает 0,11 сек.
3.Комплексы QRS уширены (более 0,12 с) и деформированы по типу двухпучковой блокады в системе Гиса.
Рисунок 26
Дистальная (трехпучковая) форма блокады
41

АВ-блокада II степени. При всех формах АВ-блокады II степени:
1)Сохраняется синусовый, но в большинстве случаев неправильный, ритм;
2)Периодически полностью блокируется проведение отдельных электрических импульсов от предсердий к желудочкам (после зубца Р отсутствует комплекс QRSТ).
АВБ II степени Мобитц 1: постепенное, от одного комплекса к другому, увеличением длительности интервала P–Q(R), которое прерывается выпадением желудочкового комплекса QRST (при сохранении на ЭКГ зубца Р). После выпадения комплекса QRST вновь регистрируется нормальный или слегка удлиненный интервал P–Q(R), периодика Самойлова–Венкебаха.
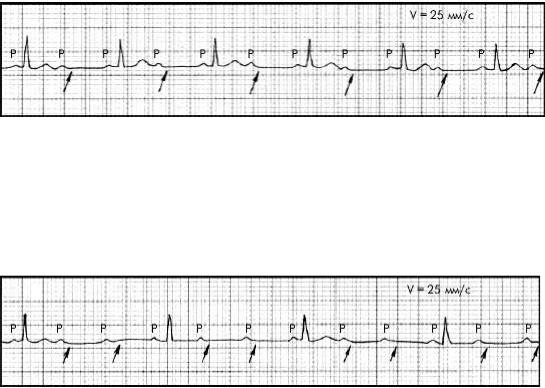
АВБ II степени Мобитц 2 чаще встречается при дистальной форме блокады. ЭКГ-признаки этого типа блокады следующие: регулярное (по типу 3:2; 4:3; 5:4; 6:5 и т.д.) или беспорядочное выпадение комплекса QRST (при сохранении зубца Р); наличие постоянного (нормального или удлиненного) интервала P–Q(R) без прогрессирующего его удлинения, иногда - расширение и деформация комплекса QRS.
Наибольшую опасность представляют АВБ II ст. тип Мобитц II (без периодики). Важным понятием в отношении АВБ является то, что они могут быть проксимальными и дистальными. Проксимальные блокады возникают выше ствола пучка Гиса, а дистальные ниже. Наиболее прогностически неблагоприятными являются дистальные блокады, они требуют более агрессивного лечения. Если степень АВБ обычно хорошо распознается по данным ЭКГ, а их устойчивость - по результатам ЭКГ-МТ по Холтеру, то для достоверной верификации уровня блокирования необходимо проведение внутрисердечного ЭФИ, в частности электрографии пучка Гиса.
Рисунок 27
Атриовентрикулярная блокада II степени Мобитц II
42
К дистальным блокадам относится АВБ II ст. тип Мобитц II, АВБ с QRS 0.12 сек и более. При дистальных АВБ часто имеет место быстрое прогресси-рование нарушения проводимости, вплоть до АВБ III с редким замещающим ритмом.
АВ-блокада II степени типа 2: 1 характеризуется: выпадением каждого второго комплекса QRST при сохранении правильного синусового ритма; нормальным или удлиненным интервалом P–Q(R); при дистальной форме блокады возможно расширение и деформация желудочкового комплекса QRS (непостоянный признак).
Рисунок 28
Атриовентрикулярная блокада II степени типа 2:1
Выпадение двух и более подряд QRSТ при сохранении на месте выпадения предсердного зубца Р называется прогрессирующей АВБ II степени. Выпадения могут быть регулярными (по типу АВ-блокады 3:1; 4:1; 5:1; 6:1 и т.п.) или беспорядочными.
Рисунок 29
Прогрессирующая атриовентрикулярная блокада II степени типа 3:1
Атриовентрикулярная блокада III степени (полная). При всех формах АВБ III степени: полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация) и регулярный желудочковый ритм.
43
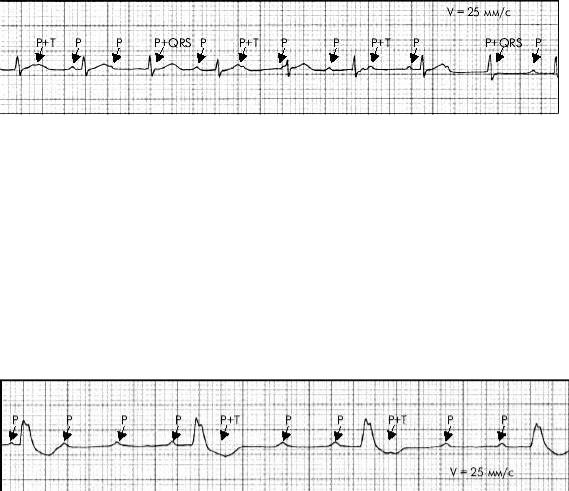
При проксимальной форме АВБ III степени эктопический водитель ритма расположен в АВС ниже места блокады. На ЭКГ выявляются следующие признаки: полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация), интервалы Р–Р и R–R постоянны, но R– R больше, чем Р–Р, число желудочковых сокращений колеблется от 40 до 60 в мин, QRS мало изменены (не расширены, узкие).
Рисунок 30
Проксимальная форма атриовентрикулярной блокады III степени
При дистальной (трифасцикулярной) форме АВБ III степени источ-
ник эктопического ритма желудочков расположен в одной из ветвей ножек пучка Гиса. ЭКГ-признаками дистальной АВБ III степени являются: полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация), интервалы Р–Р и R–R постоянны, но R–R больше, чем Р–Р, число желудочковых сокращений не превышает 40–45 в мин, желудочковые комплексы QRS уширены и деформированы.
Рисунок 31
Дистальная форма атриовентрикулярной блокады III степени
Синдром Фредерика — это сочетание полной АВБ с ФП или ТП. При этом синдроме имеется частое и беспорядочное сокращение отдельных групп мышечных волокон предсердий. Однако проведение импульсов от предсердий к желудочкам полностью прекращается. Последние регулярно возбуждаются водителем ритма, расположенным в АВС или в проводящей системе желудочков.
Синдром Фредерика указывает на наличие тяжелых органических заболеваний сердца, сопровождающихся склеротическими, воспалительными или дегенеративными процессами в миокарде (ОИМ, КМП, миокардиты).
44
ЭКГ-признаками этого синдрома являются: отсутствие на ЭКГ зубцов Р,
вместо которых регистрируются волны мерцания (f) или трепетания (F) предсердий, ритм желудочков несинусового происхождения (эктопический: узловой или идиовентрикулярный), интервалы R–R постоянны (правильный ритм), число желудочковых сокращений не превышает 40–60 в мин.
Рисунок 32
Синдром Фредерика (сочетание фибрилляции предсердий и полной АВблокады)
Лечение больных с АВБ заключается в лечении основного заболевания имплантации ЭКС по показаниям, в зависимости от того будет ли блокада постоянной. В первую очередь должны быть корригированы обратимые причины блокады, например, электролитные нарушения. Некоторые заболевания имеют спонтанное разрешение, например, болезнь Лайма, блокада вследствие гипотермии или воспаления в области АВС после хирургических вмешательств. Иногда имплантация ЭКС оправдана вследствие возможности прогрессирования заболевания.
Рекомендации по постоянной электрокардиостимуляции при АВБ. Класс I
1.АВБ III ст. и прогрессирующая блокада II ст. любого уровня, сочетающаяся с симптомами брадикардии и сердечной недостаточности (С).
2.АВБ III ст. и прогрессирующая блокада II ст. любого уровня, сочетающаяся с аритмиями, требующими медикаментозного лечения (С).
3.АВБ III ст. и прогрессирующая блокада II ст. любого уровня с документироваными периодами асистолии более 3,0 сек., либо любой выскальзывающий ритм менее 40 в мин.(С).
4.АВБ III ст. и прогрессирующая блокада II ст. любого уровня, у бессимптомных пациентов с ФП и с документированной хотя бы одной паузой 5 сек. и более (С).
5.АВБ III ст. и прогрессирующая блокада II ст. любого уровня у пациентов после радиочастотной абляции (РЧА) АВУ или п. Гиса (С).
6.АВБ III ст. и прогрессирующая блокада II ст. любого уровня с после операционной АВБ, если ее разрешение не прогнозируется (С).
45
7.АВБ III ст. и прогрессирующая блокада II ст. любого уровня у пациентов с нейромышечными заболеваниями (миотоническая мышечная дистрофия, синдром Кернс-Сэйра, дистрофия Лейдена (В).
8.АВБ ст. вне зависимости от типа с сопутствующей брадикардией (В).
9.Персистирующая АВБ III ст. с выскальзывающим ритмом более 40уд/мин в дневные часы у пациентов с кардиомегалией, дисфункцией ЛЖ (В).
10.АВБ II, либо III ст., возникающая при тесте с физической нагрузкой при условии отсутствия ИБС (С).
Класс IIа
1.Персистирующая АВБ III ст. при средней ЧСС в состоянии бодрствования более 40 в мин, без кардиомегалии и дисфункции ЛЖ (В и С)
2.Бессимптомная АВБ II ст. II тип, выявленная по ЭФИ (В).
3.Бессимптомная АВБ II ст. II тип, с узким QRS, если возникает АВБ IIст, с широким QRS, включая блокаду правой н. п. Гиса, показания переходят в I класс (В).
4.АВБ I и II ст с симптомами нарушения гемодинамики (В). Класс IIb
1.У пациентов с нейромышечными заболеваниями (миотоническая мышечная дистрофия, синдром Кернс-Сэйра, и т.д. с АВБ любой степени, включая блокаду I ст, с симптомами или без, т.к. может быть непредсказуемое прогрессирование (В).
2.При возникновении блокады в связи с применением препаратов и/илиих токсическим воздействием, когда разрешение блокады не ожидается даже в условиях его отмены (В).
3.АВБ I ст. с интервалом PQ> 0,30 сек. У пациентов с дисфункцией ЛЖ и симптомами застойной сердечной недостаточности у которых более короткий интервал приводит к гемодинамическому улучшению, предположительно за счет давления в левом предсердии (С) (отсутствует в рекомендациях Европейского общества кардиологов).
Класс III
1.Бессимптомная АВБ I ст. (В).
2.Бессимптомная АВБ II ст. I типа при неясно на каком уровне (проксимальном или дистальном) (С).
3.Ожидаемое разрешение АВБ или маловероятный ее рецидив (лекарственная токсичность, болезнь Лайма, повышение вагального тонуса) при от-
46
сутствии симптоматики (В).
47
ГЛАВА 9. КЛАССИФИКАЦИЯ ТАХИКАРДИЙ В ЗАВИСИМОСТИ ОТ ШИРИНЫ КОМПЛЕКСА QRS
Тахикардии могут быть приступообразными (пароксизмальными) и непароксизмальными - хроническими. Чаще в основе пароксизмальных тахикардий лежат механизмы re-entry и триггерные, а в основе хронических тахикардии - нарушения автоматизма. Пароксизмы тахикардии могут быть устойчивыми (>30 секунд) и неустойчивыми (<30 секунд).
По частоте приступы тахикардии могут быть разделены следующим образом:
•редкие - менее 1 раза в месяц;
•средней частоты - 1-3 раза в месяц;
•частые - 1-2 раза в неделю;
•сверхчастые - ежедневно;
•непрерывно-рецидивирующие - несколько приступов в день;
•постоянно-возвратные цепи тахикардии (разделены несколькими синусовыми комплексами).
По месту возникновения тахикардии можно разделить на суправен- три-кулярные или наджелудочковые (НЖТ) и желудочковые тахикардии (ЖТ).
I.Суправентрикулярные
1.Синусовая тахикардия (0,6 %);
2.Предсердная тахикардия (13.1% среди НЖТ);
3.Фибрилляция и трепетание предсердий см. «Лечение НРС» часть 2; 4.Атриовентрикулярные (до 87% всех СВТ, исключая ФП и ТП);
АВ узловая тахикардия,
ортодромная АВ тахикардия при синдроме WPW (с узкими QRS),
антидромная АВ тахикардия при синдроме WPW (с широкими QRS),
АВ тахикардия при синдроме укороченного PQ.
II. Желудочковые тахикардии
Мономорфная ЖТ;
1.Полиморфная ЖТ ("пируэт" при синдроме удлиненного QT);
2.Фибрилляция желудочков и трепетание желудочков.
Ритмичные тахикардии с узкими комплексами QRS:
- аномальная синусовая тахикардия;
48
-синусно-предсердная re-entry тахикардия;
-предсердная тахикардия с постоянной степенью АВ проведения;
-АВ узловая тахикардия;
-ортодромная тахикардия при WPW;
-трепетание предсердий с постоянной степенью АВ блокады.
Неритмичные тахикардии узкими комплексами QRS:
-фибрилляция предсердий;
-трепетание предсердий с меняющейся степенью АВ блокады;
-предсердная тахикардия с меняющейся степенью АВ проведения.
Ритмичные тахикардии с широкими комплексами QRS:
-мономорфная желудочковая тахикардия;
-антидромная тахикардия при WPW;
-ритмичная тахикардия с блокадой ножек пучка Гиса. Неритмичные тахикардии с широкими комплексами QRS:
-полиморфная тахикардия («пируэт», двунаправленная ЖТ);
-аритмичные тахикардии с блокадой ножек пучка Гиса.
9.1. Предсердные тахикардии
Очаги предсердной тахикардии (ПТ) локализуются в предсердиях и характеризуются ритмичностью распространения импульсов. Как правило, возникают с частотой 100-250 уд./в мин. СУ и АВУ не принимают участия в инициации и поддержании тахикардии. Во время пароксизма изоэлектрическая линия четко определяется между з. Р. Однако, если тахикардия имеет высокую частоту или нарушение внутрипредсердной проводимости ( з. Р становятся широкими), то это может имитировать ТП. Точный диагноз возможно установить только после проведения ЭФИ. Возможными механизмами ПТ являются аномальный автоматизм, триггерная активность и micro-re-entry. При аритмии, в основе которой лежит повышенный автоматизм отмечается постепенное нарастание частоты предсердного ритма (период «разогрева»), а перед окончанием пароксизма период «охлаждения». Автоматические ПТ носят, как правило, непрерывно-рецидивирующий характер, в то время как триггерные ПТ могут иметь как непрерывно-рецидивирующий, так и пароксизмальный характер. Неустойчивая ПТ редко проявляется клинической симптоматикой. Чаще всего встречается у лиц пожилого возраста со структурной патологией сердца. Политопная ПТ устанавливается, когда на ЭКГ регист-
49
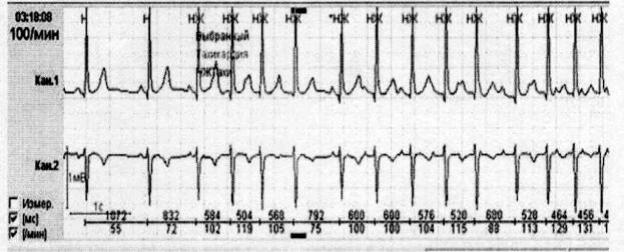
рируются з.Р трех и более морфологий при разных интервалах сцепления. Так как ритм всегда неправильный, часто ставится диагноз - ФП, однако частота тахикардии невысокая. Чаще всего этот вид аритмии выявляется у пациентов с хроническими заболеваниями легких.
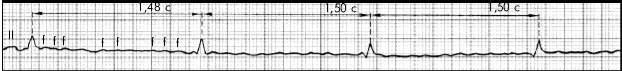
Рисунок 33
Предсердная тахикардия. Запись фрагмента Холтеровского ЭКГ мониторирования)
Распространенность очаговой ПТ 0,34% у бессимптомных пациентов и 0,46% у симптомных. Наиболее часто вызывает индукцию ПТ дигоксин, лечение заключается в отмене препарата. Эффективность противоаритмических препаратов невысокая, поскольку очаговые ПТ при использовании рутинных методов диагностики выявляются редко. Экстренная терапия включает парентеральное введение БАБ или БКК, которые хоть и редко купируют ПТ, но уменьшают ЧСС. Когда БАБ противопоказаны вследствии заболеваний легких часто БКК назначаются в качестве постоянной терапии. При неэффективности следует использовать препараты IA или 1С класса, противопоказаны эти препараты при сердечной недостаточности и выявлении ИБС, в таких случаях используют амиодарон. Предсердная стимуляция при ЧПЭФИ может привести к транзиторному замедлению частоты тахикардии, но не купирует ее. ЭКВ тоже редко купирует автоматическую ПТ, но при триггерноми mi- cro-re-entry механизме бывает эффективной. Катетерная абляция при ПТнеэффективна. Пациенты с этим видом тахикардии имеют благоприятный прогноз, за исключением постоянно рецидивирующих форм, которые могут привести к аритмогенной кардиомиопатии.
50
