
5 курс / Госпитальная педиатрия / Задачи 11-20
.pdf
|
|
|
Ситуационные задачи для проведения промежуточной аттестации (экзамена) |
||||||
|
|
|
по дисциплине «Госпитальная педиатрия» для обучающихся |
||||||
|
|
|
по специальности 31.05.02 – Педиатрия в 2020/2021 учебном году |
||||||
|
|
|
|
|
|
|
|||
ПК-1 |
|
|
|
Задача № 11 |
|
|
|||
ПК-6 |
|
|
|
|
|
|
|
|
|
ПК-8 |
К девочке 9 мес. вызван участковый врач в связи с жалобами на повышение температуры |
||||||||
ПК-14 |
тела до 39,8°С и выраженное возбуждение. |
|
|
|
|
||||
|
Из анамнеза известно, что ребенок заболел остро 2 дня назад, когда появились |
||||||||
|
катаральные явления со стороны носоглотки, отмечался подъем температуры тела до |
||||||||
|
37,4-37,7°С, появилась вялость, ребенок стал отказываться от еды и питья. В доме |
||||||||
|
старшая сестра больна ОРВИ. На третьи сутки от начала болезни состояние ухудшилось, |
||||||||
|
был вызван участковый врач. Оценив состояние при осмотре, участковый врач вызвал |
||||||||
|
бригаду «Скорой помощи» для экстренной госпитализации девочки в стационар. |
||||||||
|
Объективно: состояние средней тяжести. Отмечается бледность кожи, резкое |
||||||||
|
возбуждение ребенка, конечности холодные. На осмотр реагирует негативно. Из носа |
||||||||
|
слизистые выделения, слизистая зева ярко гиперемирована, налетов нет. ЧД – 64 в |
||||||||
|
минуту. Над всей поверхностью легких перкуторно - звук легочный Аускультативно |
||||||||
|
дыхание жесткое, проводится с обеих сторон, хрипы в легких не выслушиваются. |
||||||||
|
Визуально область сердца не изменена. Границы относительной сердечной тупости: |
||||||||
|
правая - на 0,5 см кнаружи от правой парастернальной линии, верхняя - II ребро, левая - |
||||||||
|
на 1,0 см кнаружи от левой средне-ключичной линии. Тоны сердца ритмичные, умеренно |
||||||||
|
приглушены, ЧСС 145 уд/мин. Живот мягкий, безболезненный при пальпации во всех |
||||||||
|
отделах. Печень +2 см ниже реберной дуги по средне-ключичной линии. Мочеиспускание |
||||||||
|
не нарушено. Стул был однократно, со слов матери, кашицеобразный. Менингеальной и |
||||||||
|
очаговой симптоматики не выявляется. |
|
|
|
|
||||
|
Показатели физического развития: рост 69 см, вес 7850 г, окружность грудной клетки 45 |
||||||||
|
см, окружность головы 44см. |
|
|
|
|
||||
|
Результаты обследования: |
|
|
|
|
||||
|
|
Общий анализ крови: |
|
|
Биохимический анализ крови |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
3,0 |
|
|
TPROT, g/l |
72 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
100 |
|
|
ALB, g/l |
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
0,42 |
|
|
TBIL, umol/l |
12 5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
1,0 |
|
|
|
|
|
|
|
|
|
|
DBIL, umol/l |
1,3 |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
28,2 |
|
|
|
|
|
|
|
|
|
|
NDBIL, umol/l |
11,2 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
MCHC, g/dl (32-36) |
34,1 |
|
|
|
|
|
|
|
|
|
|
ALT, /L |
23 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
MCV fl (80-94) |
92 |
|
|
|
|
|
|
|
|
|
|
AST, U/L |
19 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
RDW, % (11,5-14,5) |
10,3 |
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
4,7 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
RET, % |
0,9 |
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
52 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
PLT, х109/l |
318 |
|
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
3.3 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
WBC, х109/l |
4,8 |
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,0 |
|
||
|
|
|
BA, % |
1 |
|
|
|
||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
K, mmol/l |
4,3 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
EO, % |
1 |
|
||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
Na, mmol/l |
138 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
MON, % |
7 |
|
||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
Ca, mmol/l |
2,2 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
LYM, % |
59 |
|
||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
Ca++, mmol/l |
1,15 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
NEU, % |
32 |
|
||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
Fe, mmol/l |
15.6 |
|
||
|
|
|
|
|
|
|
|
||
|
|
|
СОЭ |
11 |
|
||||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
CRP, mg l |
<5 |
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
||
|
|
|
|
|
Прокальцитониновый тест (ПКТ) – 0,3 нг/мл. |
|
Показатель |
|
Результат |
||
|
|
|
|
||
|
Clarity |
|
clear |
|
|
|
Color |
|
yellow |
|
|
|
Spec Grav |
|
1.010 |
|
|
|
pH |
|
6.0 |
|
|
|
Protein |
|
negative |
|
|
|
Glucose |
|
negative |
|
|
|
Ketones |
|
negative |
|
|
|
Blood, /HPF |
|
negative |
|
|
|
WBC, /HPF |
|
2 |
|
|
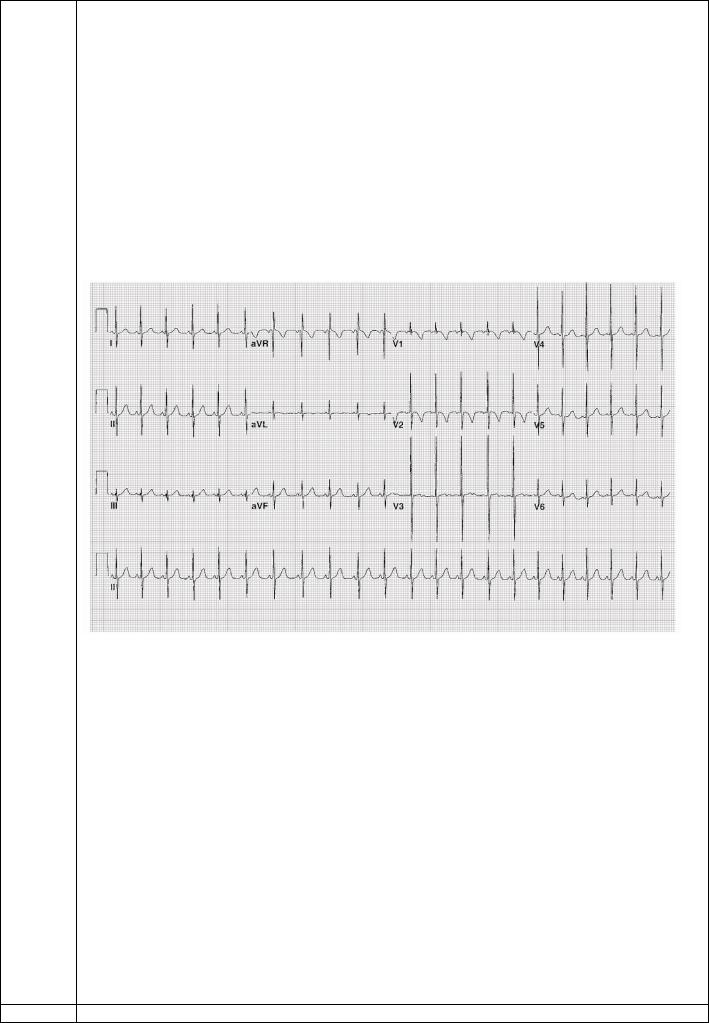
ЭКГ (V=25 мм/сек):
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1 |
Задача №12 |

ПК-6 ПК-8 Мальчик В., 8,5 месяцев, осмотрен участковым врачом-педиатром на дому, направлен в
ПК-14 педиатрическое отделение ЦРБ с жалобами на приступ судорог с остановкой дыхания и цианозом. Из анамнеза известно, что ребенок в течение 5 дней лечилась амбулаторно по поводу бронхита. Накануне вечером плакал, отмечался монотонный крик, после чего начались судороги, продолжавшиеся 3 минуты.
Во время осмотра участковым педиатром ребенок активно сопротивлялся, кричал. Внезапно крик стих, наступила остановка дыхания, появился диффузный цианоз, потеря сознания. Затем возникли судороги тонического характера с распространением их сверху вниз: нахмуренное лицо, вытягивание губ, рук, затем ног. Тонические судороги сменились клоническими, появилось храпящее дыхание. Через 3 минуты судороги спонтанно прекратились, ребенок пришел в сознание и уснул. Участковый педиатр направил ребенка в стационар.
Объективно: при осмотре ребенка в приемном покое детской больницы сознание девочки ясное, температура тела 37,6°С, кожа бледная, чистая. По задней стенке ротоглотки стекает слизистое отделяемое, небные миндалины и их передние дужки умеренно гиперемированы. Зубов нет. Большой родничок 2,0 х 2,5 см, не выбухает, края податливые. Обращают на себя внимание выступающие лобные бугры. Грудная клетка бочкообразной формы («сдавлена» с боков), выражена гаррисонова борозда, определяются реберные «четки». Мышечный тонус на конечностях понижен. Симптомы Хвостека, Труссо - положительные. ЧД – 56 в мин. Над легкими перкуторный звук с коробочным оттенком. Дыхание жесткое, выслушиваются сухие проводные и разнокалиберные влажные хрипы с обеих сторон грудной клетки. Границы относительной сердечной тупости: верхняя - II межреберье, левая - по левой средне - ключичной линии, правая - на 0,5 см кнаружи от правой парастернальной линии. Тоны сердца ритмичные. ЧСС – 146 в мин. АД 84/62 мм.рт.ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень +2,0 см ниже реберной дуги. Селезенка не пальпируется. Менингеальных, общемозговых и очаговых симптомов не выявляется.
Со слов мамы стул кашицеобразный, однократный. Мочеиспускание не нарушено. Показатели физического развития: рост – 72 см, вес – 8,8 кг, окружность грудной клетки
– 47 см, окружность головы - 45 см.
Нервно-психическое развитие: До - самостоятельно садится, сидит и опускается, встает у опоры и ходит, держась за барьер; Др – долго занимается игрушками; Рп – по просьбе взрослого выполняет «ладушки», «до свидания»; Ра – громко и повторно произносит различные слова; Н –сам держит и кушает сухарик.
Результаты обследования:
Общий анализ крови: |
|
|
Биохимический анализ крови |
|
|||
|
|
|
|
|
|
|
|
|
Показатели |
Результаты |
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
4,2 |
|
|
TPROT, g/l |
72 |
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
135 |
|
|
TBIL, umol/l |
12,5 |
|
|
|
|
|
|
|
|
|
|
HCT |
0,40 |
|
|
DBIL, umol/l |
1,3 |
|
|
|
|
|
|
|
|
|
|
ЦП |
0,97 |
|
|
|
|
|
|
|
|
NDBIL, umol/l |
11,2 |
|
||
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
28,2 |
|
|
|
|
|
|
|
|
ALT, /L |
23 |
|
||
|
|
|
|
|
|
||
|
MCHC, g/dl (32-36) |
34,1 |
|
|
|
|
|
|
|
|
AST, U/L |
19 |
|
||
|
|
|
|
|
|
||
|
MCV, fl (80-94) |
92 |
|
|
|
|
|
|
|
|
UREA, mmol/l |
4,7 |
|
||
|
|
|
|
|
|
||
|
RDW, % (11,5-14,5) |
10,3 |
|
|
|
|
|
|
|
|
CREAT, umol/l |
52 |
|
||
|
|
|
|
|
|
||
|
RET, % |
0,9 |
|
|
|
|
|
|
|
|
CHOL, mmol/l |
3.3 |
|
||
|
|
|
|
|
|
||
|
PLT, х109/l |
318 |
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,0 |
|
||
|
|
|
|
|
|
||
|
WBC, х109/l |
4,8 |
|
|
|
|
|
|
|
|
K, mmol/l |
4,3 |
|
||
|
BA, % |
1 |
|
|
|
||
|
|
|
|
|
|
||
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
EO, % |
|
1 |
|
|
|
Na, mmol/l |
38 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
MON, % |
|
7 |
|
|
|
|
|
|
|
|
|
|
|
|
Ca, mmol/l |
1,0 |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
LYM, % |
|
59 |
|
|
|
Ca++, mmol/l |
0,75 |
|
|
|
NEU, % |
|
32 |
|
|
|
|
|
|
|
|
|
|
|
|
Fe, mmol/l |
15.6 |
|
|||
|
СОЭ |
|
11 |
|
|
|
|
|
|
|
|
|
|
|
CRP, mg l |
<5 |
|
||||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
|
Результаты |
|
|
|
|
|
|
|
|
Clarity |
|
|
clear |
|
|
|
|
|
|
|
Color |
|
yellow |
|
|
|
|
|
|
|
|
Spec Grav |
|
1.010 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
pH |
|
6.0 |
|
|
|
|
|
|
|
|
Protein |
|
negative |
|
|
|
|
|
|
|
|
Glucose |
|
negative |
|
|
|
|
|
|
|
|
Ketones |
|
negative |
|
|
|
|
|
|
|
|
Blood, /HPF |
|
negative |
|
|
|
|
|
|
|
|
WBC, /HPF |
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
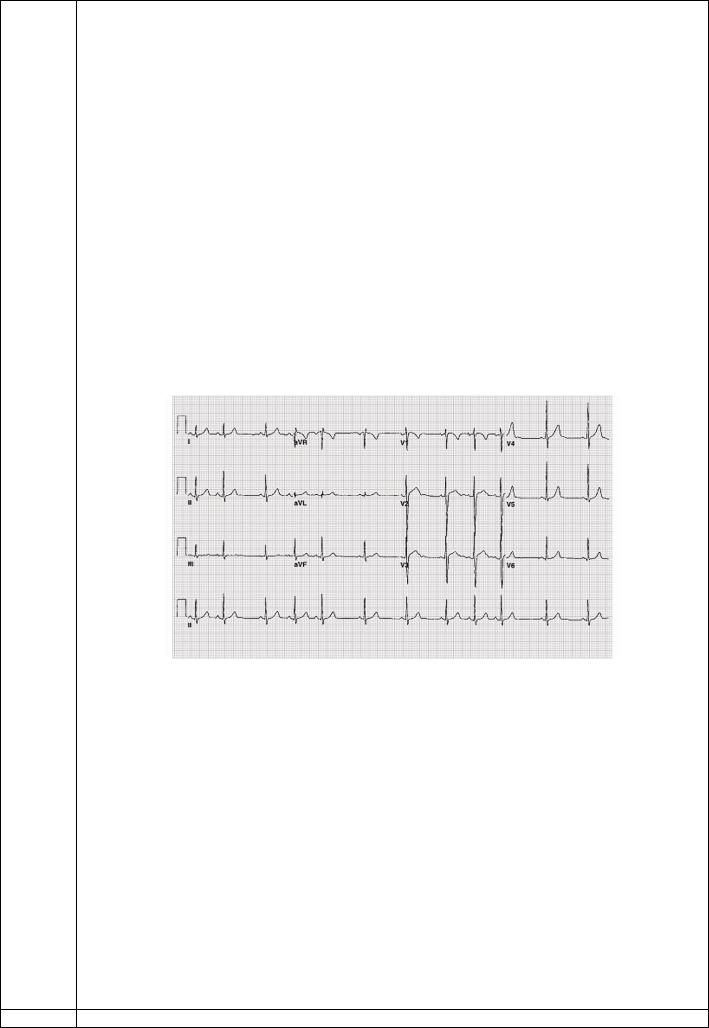
ЭКГ (V=25 мм/сек):
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1

ПК-6 |
|
|
|
|
Задача №13 |
|
|
|
|
|||
ПК-8 |
|
|
|
|
|
|
|
|
|
|
|
|
ПК-14 |
В детское отделение ЦРБ по направлению участкового педиатра поступает мальчик в |
|||||||||||
|
возрасте 3 месяца с жалобами на потерю веса в последние дни, разжиженный стул. С 20- |
|||||||||||
|
дневного возраста беспокоят диспепсические расстройства в виде частого жидкого стула |
|||||||||||
|
зеленоватого цвета. Ребенок находиться на грудном вскармливании, однако в весе не |
|||||||||||
|
прибавляет, а в последние дни стал его терять. |
|
|
|
|
|||||||
|
Из анамнеза: ребенок от четвертой беременности, вторых родов, отцу 42 года, матери 38 |
|||||||||||
|
лет. Акушерский анамнез: два выкидыша, один ребенок умер на 3 сутки в роддоме, |
|||||||||||
|
патологоанатомическое вскрытие не проводилось по религиозным соображениям, |
|||||||||||
|
истинная причина смерти не установлена. Настоящая беременность протекала с |
|||||||||||
|
выраженным токсикозом и угрозой прерывания в первой половине, повышением АД во |
|||||||||||
|
второй половине беременности. Роды срочные, масса тела при рождении 3100 г, длина 51 |
|||||||||||
|
см. С рождения на грудном вскармливании. На 4 сутки после родов появилась желтуха, |
|||||||||||
|
отмечалось периодическое срыгивание и рвота. Скрининг на наследственные заболевания |
|||||||||||
|
был проведен, результаты его не известны, так как семья не имеет постоянного места |
|||||||||||
|
жительства. |
|
|
|
|
|
|
|
|
|
||
|
Объективно: состояние тяжелое. Подкожно-жировой слой на животе: 0,5- 0,7 см, на груди |
|||||||||||
|
0,3 см. Кожа бледная, с желтовато-сероватым оттенком, сухая, легко собирается в |
|||||||||||
|
складки. Тургор тканей и мышечный тонус резко снижены. Аппетит отсутствует. Ребенок |
|||||||||||
|
раздражителен, сон беспокойный. При осмотре глаз у мальчика выявлено помутнение |
|||||||||||
|
роговицы. Над всей поверхностью легких перкуторно – легочный звук. Аускультативно |
|||||||||||
|
дыхание пуэрильное, проводится с обеих сторон, хрипы в легких не выслушиваются. |
|||||||||||
|
Визуально область сердца не изменена. Границы относительной сердечной тупости: |
|||||||||||
|
правая - на 0,5 см кнаружи от правой парастернальной линии, верхняя - II ребро, левая - |
|||||||||||
|
на 1,0 см кнаружи от левой средне-ключичной линии. Тоны сердца ритмичные, умеренно |
|||||||||||
|
приглушены, ЧСС = 138 уд/мин. Живот умеренно вздут, печень +4 см из-под реберного |
|||||||||||
|
края, плотной консистенции. Селезенка не пальпируется. Стул кашицеобразный, с |
|||||||||||
|
непереваренными комочками, зеленого цвета со слизью. |
|
|
|
|
|||||||
|
Показатели физического развития: рост 53 см, вес тела 3500 г, окружность грудной |
|||||||||||
|
клетки 37,3 см, окружность головы 38,7 см. |
|
|
|
|
|||||||
|
Результаты обследования: |
|
|
|
|
|
|
|
|
|||
|
|
Общий анализ крови: |
|
|
|
Биохимический анализ крови |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
|
Показатель |
Рез льтаты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
2,5 |
|
|
|
TPROT, g/l |
46 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
82 |
|
|
|
ALB, g/l |
35 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
0,42 |
|
|
|
TBIL, umol/l |
48,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
0,99 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
DBIL, umol/l |
1,3 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
27,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
NDBIL, umol/l |
42,0 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
MCHC, g/dl (32-36) |
33,1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ALT, U/L |
21 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
MCV, fl (80-94) |
90 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
AST, U/L |
30 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
RDW, % (11,5-14,5) |
10,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
3,5 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
RET, % |
0,9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
52 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
PLT, х109/l |
0,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
3,5 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
WBC, х109/l |
218 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
K, mmol/l |
4,0 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
BA, % |
8,8 |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
Na, mmol/l |
140 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
EO, % |
1 |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
Ca, mmol/l |
2,2 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
MON, % |
1 |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
Ca++, mmol/l |
1,15 |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|

|
LYM, % |
|
6 |
|
|
|
ALP, Ed/l |
|
|
450 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
NEU, % |
|
59 |
|
|
|
Fe, mmol/l |
|
|
6,6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
СОЭ |
|
33 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
Липидограмма |
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
||
|
Показатель |
|
Результаты |
|
|
|
Показатель |
|
Результаты |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
|
2,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Посев кала на патогенную флору: |
|||||
|
Clar ty |
|
|
clear |
|
|
||||||
|
|
|
|
|
|
|
отрицательный. |
|
|
|
|
|
|
Color |
|
|
yellow |
|
|
Анализ мочи на галактозу: в моче |
|||||
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
обнаружено |
большое |
количество |
|||
|
Spec Grav |
|
1.012 |
|
||||||||
|
|
|
|
галактозы. |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
||
|
pH |
|
6.0 |
|
|
Анализ крови на галактозу: содержание |
||||||
|
|
|
|
|
|
|
галактозы в крови 3,2 г/л. |
|
|
|||
|
Protein |
|
|
negative |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Glucose |
|
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ketones |
|
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Blood, /HPF |
|
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
WBC, /HPF |
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЭКГ (V=25 мм/сек):
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).

|
4. Укажите основные этиологические факторы и патогенетические механизмы (ПК-1). |
|
5. Проведите дифференциальную диагностику (ПК-6). |
|
6. Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии |
|
с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- |
|
8). |
|
7. Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в |
|
стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со |
|
стандартами и клиническими рекомендациями (ПК-8, ПК-14). |
|
8. Определите медицинские показания и противопоказания к проведению |
|
реабилитационных мероприятий, немедикаментозной терапии, применению |
|
природных лечебных факторов (ПК-14). |
|
9. Укажите возможные исходы и осложнения данного заболевания (ПК-1). |
|
|
ПК-1 |
|
ПК-6 |
Задача№ 14 |
ПК-8 |
|
ПК-14 |
На приеме у участкового педиатра девочка 1 года 6 месяцев с жалобами на повышение |
|
температуры тела в течение 3 дней, однократное носовое кровотечение. |
|
Ребенок от первой беременности, протекавшей с токсикозом первой половины, срочных |
|
родов. Родилась с массой тела 3300 г, длиной 50 см, закричала сразу. Период |
|
новорожденности протекал без особенностей. На грудном вскармливании до 7 мес. |
|
Аппетит был удовлетворительным, иногда срыгивала, стул был нормальным. Временами |
|
отмечалась вялость и повышенная потливость ребенка, особенно по утрам. Был |
|
однократный эпизод судорожных подергиваний конечностей, периодические носовые |
|
кровотечения. Нервно-психическое развитие до года было удовлетворительным. Вес |
|
ребенка в 1 год 8800 г, рост 70 см. |
|
Объективно: Состояние средней тяжести. Обращает на себя внимание «кукольное лицо», |
|
короткая шея и большой живот. Кожа обычной окраски, местами истончена, единичные |
|
ксантомы на спине и груди, тургор кожи снижен, выраженная венозная сеть на передней |
|
брюшной стенке. Температура тела 37,8°. Носовое дыхание затруднено из-за |
|
геморрагических корок, задняя стенка ротоглотки не изменена, небные миндалины за |
|
дужками, обычных размеров. В легких дыхание жесткое, хрипов нет. ЧД 52 в 1 минуту. |
|
Границы сердца: правая - по правому краю грудины, левая - на 0,5 см влево от сосковой |
|
линии. Тоны сердца звучные, ритмичные, ЧСС 148 уд/мин. Живот увеличен в размере, |
|
печень выступает на 10 см из-под края реберной дуги, плотная на ощупь, селезенка не |
|
пальпируется. Стул со слов матери регулярный, оформленный, мочеиспускание |
|
свободное. |
|
Показатели физического развития: рост 71 см, вес 9,0 кг, окружность грудной клетки 48 |
|
см, окружность головы 47 см. |
Результаты обследования:
Общий анализ крови: |
|
|
Биохимический анализ крови |
|
|
|||
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
4,2 |
|
|
TPROT, g/l |
75 |
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
135 |
|
|
ALB, g/l |
53 |
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
0,40 |
|
|
α1, % |
5 |
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
0,97 |
|
|
|
|
|
|
|
|
|
α2 % |
12 |
|
|
||
|
MCH, pg (27-31) |
38,2 |
|
|
|
|
|
|
|
|
|
β, % |
1 |
|
|
||
|
|
|
|
|
|
|
||
|
MCHC, g/dl (32-36) |
34,1 |
|
|
|
|
|
|
|
|
|
γ, % |
1 |
|
|
||
|
|
|
|
|
|
|
||
|
MCV, fl (80-94) |
92 |
|
|
|
|
|
|
|
|
|
TBIL, umol/l |
12,5 |
|
|
||
|
|
|
|
|
|
|
||
|
RDW, % (11,5-14,5) |
10,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|

|
RET, % |
|
0,9 |
|
|
|
ALT, U/L |
68 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
PLT, х109/l |
|
110 |
|
|
|
AST, U/L |
135 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
WBC, х109/l |
|
9,2 |
|
|
|
UREA, mmol/l |
4,1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
BA, % |
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
CREAT, mmol/l |
52 |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
EO, % |
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
URIC, mmol/l |
0,65 |
|
|
|||
|
MON, % |
|
8 |
|
|
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
2,9 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
LYM, % |
|
52 |
|
|
|
|
|
|
|
|
|
|
|
|
Lactate, mmol/l |
2,8 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
NEU, % |
|
35 |
|
|
|
|
|
|
|
|
|
|
|
|
K, mmol/l |
4,9 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
СОЭ |
|
5 |
|
|
|
|
|
|
|
|
|
|
|
|
Na, mmol/l |
140 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ca, mmol/l |
2,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ca++, mmol/l |
1,15 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
Липидограмма |
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
|
Результаты |
|
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Clarity |
|
|
clear |
|
|
|
CHOL, mmol/l |
9,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Color |
|
|
yellow |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Spec Grav |
|
1.019 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
pH |
|
6,1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Protein |
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Glucose |
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ketones |
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Blood, /HPF |
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
WBC, /HPF |
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
УЗИ печени: увеличение всех отделов печени, больше правых, повышение эхогенности паренхимы.

ЭКГ (V=25 мм/сек):
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со

стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1
ПК-6 Задача №15
ПК-8 ПК-14 Родители мальчика 9 месяцев пришли на прием к участковому педиатру с жалобами на
периодические судороги и приступы неукротимой рвоты, вялость и отставание в психомоторном развитии. Семья на диспансерном учете на участке данного педиатра не состояла, так как родители не имеют собственного жилья и проживают в съемной квартире.
Анамнез: ребенок от молодых здоровых родителей. Беременность первая, протекала физиологически, первые срочные роды. Масса при рождении 3100 г, длина 50 см, закричала сразу, оценка по шкале Апгар 7/8 баллов, к груди приложена в первые сутки. В первом полугодии жизни изменений в развитии ребенка не наблюдалось, на учете у специалистов девочка не состояла, педиатрами наблюдалась не регулярно.
Ребенок находился на грудном вскармливании, прикорм вводился своевременно первым блюдом была молочная каша с 4,5 месяцев, затем с 5 месяцев овощное пюре и фруктовые соки, с 6 месяцев мясной бульон и мясной фарш. Родители отмечают, что с 7 месячного возраста у ребенка нарушилась двигательная активность, возникали периодические бесцельные движения, ритмические покачивания туловища. Ребенок перестал узнавать мать и стал вялым, временами отмечались приступы срыгивания, рвоты и судорожных движений.
Объективно: состояние удовлетворительное. Ребенок правильного телосложения, удовлетворительного питания, сидит в «положении портного», тонус мышц туловища резко снижен. Обращает внимание очень светлая, влажная на ощупь кожа, белокурые волосы и яркие голубые глаза. От ребенка ощущается своеобразный «мышиный» запах. В легких дыхание пуэрильное, проводится во все отделы, ЧД 32 в 1 минуту. Тоны сердца ясные, ритмичные, ЧСС 136 уд/мин. Живот мягкий, доступен для глубокой пальпации во всех отделах, безболезненный. Печень выступает на 5 см из-под края реберной дуги, эластичной консистенции, безболезненная; поверхность ровная, гладкая, край закруглен. У ребенка со слов матери запоры – стул один раз в 3 дня.
Ребенок из-за возникшего в кабинете педиатра приступа судорог осмотрен неврологом. Неврологический статус: ребенок сидит только с поддержкой, не стоит, эмоционально вял, издает редкие монотонные звуки, не узнает мать, отмечается выраженный гипертонус рук и ног, усиление глубоких сухожильных рефлексов, отмечаются генерализованные пароксизмы по типу инфантильных спазмов в виде судорог, «кивков», констатирован эпилептические приступ.
По данным неонатального скрининга концентрация фенилаланина в крови новорожденного составила 1200 мкмоль/л (норма 120–360 мкмоль/л). Родителей для обследования и консультаций в условиях медико-генетического центра по указанному при выписке из роддома адресу найти не смогли. Ребенок по тяжести состояния направлен на госпитализацию в детское отделение ЦРБ на машине СМП.
Показатели физического развития: рост –70,2 см, вес –9,5 кг, окружность грудной клетки –48,1 см, окружность головы - 45,0 см.
Результаты обследования:
Общий анализ крови: |
|
|
Биохимический анализ крови |
|
|||
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
4,3 |
|
|
TPROT, g/l |
57 |
|
|
|
|
|
|
|
|
|
