
4 курс / Акушерство и гинекология / Гистерорезектоскопия_в_диагностике_и_лечении_гиперпластических_процессов
.pdf2)аденоматозная гиперплазия эндометрия. Она отличалась от кистозной гиперплазии увеличенным количеством желез;
3)атипическая гиперплазия эндометрия. Она характеризовалась атипизмом
размеров эпителиоцитов. Рост эпителиоцитов создавал хаотичное распределение желез, иногда трудно отличимое от карциномы.
В ряде литературных источников термины «атипическая гиперплазия» и «аденоматозная гиперплазия» в отношении патологической трансформации эндометрия используются как синонимы. С учетом классификации ВОЗ (1975), аденоматозная гиперплазия эндометрия рассматривалась как более благоприятный вариант по прогнозу и течению заболевания. Дальнейшие исследования позволили отказаться от термина «аденоматозная гиперплазия», выделив 2 варианта АГЭ: 1) структурная (тканевая) и клеточная АГЭ (Уварова Е.В. и соавт., 1988).
Структурная АГЭ предполагает появление атипизма только в характере расположения клеток. Клеточная атипия – это аномалия самих эпителиоцитов.
К предраку эндометрия клиницисты относят следующие состояния:
1). Атипическая гиперплазия функционального и (или) базального слоев:
нерезкая форма предраковых изменений; выраженная форма предраковых изменений.
2)Очаговый аденоматоз в железистой (железисто-кистозной) и базальной гиперплазии, полипах, диспластическом, гипопластическом, атрофическом и малоизмененном функциональном и (или) базальном слоях эндометрия.
3)Аденоматозные полипы:
нерезкая форма предраковых изменений; выраженная форма предраковых изменений (Б. И. Железнов, 1978).
Морфологический предрак трансформируется в аденокарциному приблизительно в 10% случаев, нередко длительно и неоднократно выявляется у одной и той же больной (несмотря на проводимую консервативную терапию), крайне редко подвергается обратному развитию.
Вероятность перехода в рак не только атипической гиперплазии (аденоматоза), но и других гиперпластических процессов эндометрия, не относящихся к морфологическому предраку, достаточно высока при соответствующих условиях. Такими условиями являются нарушения эндокринной системы (нейрообменно-эндокринный синдром), возраст (пре- и постменопауза) и характер течения гиперпластического процесса (рецидивирование).
31
К предраку в постменопаузальном периоде относят атрофию эндометрия, сопровождающуюся кровотечением (Савельева Г. М. и соавт., 1997). Г. М. Савельева и В. Н. Серов (1997) разработали классификацию предрака эндометрия, учитывающую не только морфоструктурные нарушения, но и клинические проявления заболевания:
1). Аденоматоз и аденоматозные полипы в любом возрасте женщины. 2). Железистая гиперплазия эндометрия в сочетании с гипоталамическим нейрообменно-эндокринным синдромом (гипоталамическим синдромом,
протекающим по типу болезни Иценко-Кушинга) в любом возрасте женщины. 3). Железистая гиперплазия эндометрия, особенно рецидивирующая в период менопаузы.
Патогенез и диагностика гиперпластических процессов эндометрия
Основу патогенеза предрака эндометрия составляет ановуляция, реже – недостаточность лютеиновой фазы. Ановуляция дает длительную, монотонную секрецию эстрогенных гормонов в больших или меньших концентрациях на фоне дефицита прогестерона.
Пролиферация эндометрия может вызываться гиперпластическими процессами в яичниках: текаматоз, стромальная гиперплазия, фолликулярные кисты с гиперплазией текаили гранулезных клеток, поликистозом яичников, гормонально активными опухолями яичников. Нарушения жирового обмена также приводят к гиперэстрогении. В жировой ткани происходит дополнительный внегонадный синтез эстрогенов (эстрон) путем ароматизации андрогенов (андростендион) (Лебедев В.А. и соавт., 1996).
Гиперпластические процессы эндометрия часто сочетаются с хроническим эндометритом, обусловленным, как правило, заболеваниями, передающимися половым путем, дисбиотическими состояниями родовых путей (Мальцева Л. И. и соавт., 2002).
Ультразвуковой метод диагностики патологии эндометрия
Трансвагинальное УЗИ является эффективным способом диагностики внутриматочной патологии (Бычков В. И. и соавт., 2007; Горбунова Е. Е. и соавт., 2007).
Изучают так называемое срединное маточное эхо (М-эхо) – отражение от эндометрия и стенок матки. Оценивают его форму, контуры и внутреннее строение. Важное значение придают величине переднее-заднего размера (ПЗР) М-эха. В репродуктивном периоде максимальное значение ПЗР неизмененного М-эха наблюдается в период расцвета желтого тела и варьирует в пределах 10-16 мм. Увеличение ПЗР М-эха
32

свыше 16 мм необходимо рассматривать как проявление патологического процесса (Стрижаков А.Н. и соав., 1997).
При полипах эндометрия полость матки расширена, в ней определяется округлой или овоидной формы образование с ровными контурами и высокой эхоплотностью.
При наличии маточного кровотечения граница между контурами эндометрия и полипом усиливается и определяется на скенограмме в виде эхонегативного ободка – акустической тени, отражающей скопление крови (рис. 4.1).
Рисунок 4.1. Полип эндометрия на фоне маточного кровотечения
В полости матки определяется образование овоидной формы с повышенной эхоплотностью, отграниченное от эндометрия эхонегативной зоной (стрелки).
Один из дифференциально-диагностических критериев полипов эндометрия – отсутствие деформации М-эха, так как полипы, в отличие от подслизистых узлов миомы, не изменяют форму полости матки. При фиброзных полипах больших размеров (20-25 мм) наблюдается деформация срединной маточной структуры.
Определенные затруднения бывают при диагностике железистых полипов, которые конфигурируются в полости матки, имеют уплощенную форму, могут не приводить к видимому утолщению М-эхо, по звукопроводимости близки к окружающему эндометрию.
Принято считать нормальными показателями М-эхо не более 5 мм при длительности менопаузы до 1 года; при постменопаузе от 2 до 10 лет – не более 4 мм и в постменопаузе более 10 лет – 3 мм.
Для дифференциальной диагностики полипов эндометрия и внутриматочных синехий используют цветной доплер и гистеросонографию. УЗИ при контрастировании матки выявляет ножку полипа.
Гиперплазия эндометрия. Диагностика основывается на выявлении в зоне расположения срединного маточного эха овоидной формы образования, увеличенного в переднезаднем направлении с однородной структурой и повышенной эхоплотностью – тип 1 (рис. 4.2).
33

Рисунки 4.2 . Гиперплазия эндометрия, тип 1. М-эхо (стрелка) представлено в виде образования овоидной формы с ровными контурами, однородной структуры и высокой акустической плотностью.
Рисунок 4.3. Гиперплазия эндометрия, тип 2. Эндометрий (стрелка) утолщен до 4-5 мм, контуры его ровные, отграничивают зону средней эхогенности.
Для второго типа эхограмм характерно появление ровных утолщенных до 4-7 мм, контуров звукопроводимости, ограничивающих гомогенную зону с меньшим волновым импедансом (рис. 4.3).
Эхографическая диагностика рака эндометрия представляет трудности:
1)на начальных стадиях рака эндометрия отсутствуют специфические акустические критерии заболевания;
34
2)при длительном маточном кровотечении образуется фибрин и симулирует ультразвуковую картину рака эндометрия. Это усложняет интерпретацию эхограмм.
Эхографическая картина эндометрия вариабельна и зависит от стадии процесса. Для нее характерны утолщение М-эхо, его ячеистость, неоднородная структура, чередование участков пониженной и повышенной эхогенности.
При глубокой инвазии рака имеются неровность контуров полости матки, отсутствие четкой границы миометрия и эндометрия, истончение миометрия локальное, ассиметричное, или на всем протяжении.
Гистероскопия
Гистероскопия является наиболее информативным методом инструментальной диагностики патологии эндометрия (Бычков В. И. и соавт., 2007). Нами выполнено более 700 гистероскопий за 10 лет с диагностической целью и для проведения лечения с визуальным контролем. Гистероскопия позволяет определить вид и распространенность процесса в эндометрии по протяжению, провести топическую диагностику и одномоментное лечение некоторой патологии эндометрия.
При раздельном диагностическом выскабливании полости матки и эндоцервикса в 80% случаев не происходит полного удаления патологического очага в матке. Это обусловливает неэффективность лечения, а затем и не обоснованность оперативного лечения с удалением матки. Нередко гистерорезектоскопия позволяет избежать радикальной операции с брюшно-стеночным доступом. Гистерорезектоскопия показана при полипах эндометрия, гиперпластических процессах, подслизистых миомах, внутриматочных синехиях и др.
Гиперплазия эндометрия характеризуется вариабельностью и зависит от формы патологического процесса (простая или полиповидная), распространенности (очаговая или диффузная), длительности маточного кровотечения.
При простой гиперплазии эндометрий неравномерно утолщен, имеет складчатое строение. Основание складок широкое, вершина – тонкая, с неровными краями. Оттенок складок варьирует от бледно-розового до ярко-красного цвета.
Изменение давления в полости матки при контрастировании жидкими средами позволяет визуализировать волнообразные движения слизистой оболочки – признак «подводных растений» (рис. 4.4; 4.5; 4.6).
35

Поверхность слизистой неровная, со складками, цвет бледно-розовый, реже – яркокрасный. Выводные протоки желез видны, расположены равномерно. Сосудистый рисунок резко выражен. Устья труб свободны.
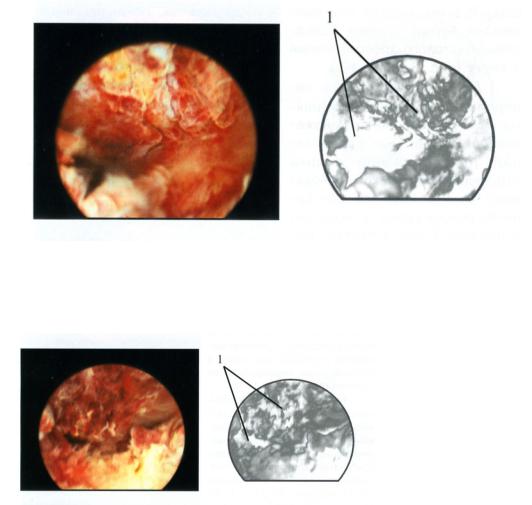
Рисунок 4.4. Гиперплазия эндометрия: 1 – феномен «подводных растений».
Рисунок 4.5. Гиперплазия эндометрия: 1 – феномен «подводных растений».
Рисунок 4.6. Гиперплазия эндометрия: 1- феномен «подводных растений» (Стрижаков А.Н и соавт., 1997).
Высота слизистой определяется продолжительностью маточного кровотечения. При его отсутствии может достигать 20 мм, в основном варьирует в пределах 10-15 мм
36
Сосудистый рисунок резко выражен. Патогномоничных особенностей для гиперплазии нет.
Выводные протоки трубчатых желез четко визуализируются, расположены равномерно. Устья маточных труб, как правило, свободны. Реже не выявляются из-за отека слизистой (Pace S. et al., 1992).
Кистозная форма железистой гиперплазии – наличие множественных кистозных полостей, расположенных в проекции поверхностных сосудов слизистой, имеющих различную толщину – так называемый феномен «ловушки». Эти полости идентифицируются как бы в «сетях» сосудистого сплетения. Диаметр кистозных структур не превышает 2-3 мм, иногда они принимают бурый оттенок вследствие очагового кровоизлияния в кисту (рис. 3.7; 3.8).
Сосудистая сеть ярко выражена, сосуды имеют неодинаковую толщину. Видны множественные кистозные полости – феномен «ловушки». Устья маточных труб свободны.
Рисунок 4.7. Кистозная форма гиперплазии эндометрия: 1 – феномен «ловушки», кистозные полости идентифицируются в «сетях» сосудистого сплетения.
Приводим еще один аналогичный рисунок 3.8.
Рисунок 4.8. Кистозная форма гиперплазии эндометрия: 1 – виден феномен «ловушки», кистозные полости определяются на фоне сосудистого сплетения.
37

Полиповидная форма гиперплазии эндометрия характеризуется появлением на широком основании бледно-розового цвета множества полиповидных разрастаний шарообразной формы, свисающих в полость матки. Величина полиповидных разрастаний колеблется от нескольких миллиметров до 1-1,5 см. Устья маточных труб обычно не идентифицируются, так как полиповидные разрастания перекрывают их просвет (рис. 3.9).
Поверхность слизистой неровная с полиповидными разрастаниями. Высота эндометрия до 15 мм. Выводные протоки желез не определяются. Сосудистый рисунок резко выражен. Устья маточных труб не видны.
Рисунок 4.9. Полиповидная форма гиперплазии эндометрия: 1 – полиповидные разрастания шаровидной формы структуры на широком основании бледно-розового или сине-багрового цвета (Стрижаков А.Н. и соавт., 1997).
38

Полипы эндометрия
Их отличает признак органоидности – наличие «ножки» (тонкого основания). Конфигурация округлая, овоидная, продолговатая, конусовидная; размеры в пределах 0,3- 4,0 см (рис. 4.10; 4.11; 4.12).
Рисунок 4.10. Полиповидная форма гиперплазии эндометрия:
1 – полиповидные разрастания.
Рисунок 4.11. Полип эндометрия на фоне полиповидной гиперплазии слизистой:
1 – тонкое основание (ножка) полипа.
39

Рисунок 4.12. Полип эндометрия (различное увеличение) (Стрижаков А.Н. и соавт., 1997): 1 – тонкое основание (ножка) полипа.
Полипы, покрытые функциональным слоем, имеют гладкую поверхность и бледнорозовый цвет, реже – ярко-красный. Часто располагаются в области дна и трубных углов матки.
Фиброзные полипы определяются в виде образований округлой или овальной формы, бледно-розового или бледно-желтого цвета, с гладкой поверхностью и более широким основанием, чем у железистых или смешанных полипов. Сосудистый рисунок на поверхности фиброзных полипов не идентифицируется. Размеры их редко превышают 15 мм, как правило, бывают единичными.
40
