
- •Методические указания для студентов по внеаудиторной самостоятельной работе для практического занятия по внутренним болезням у студентов
- •5 Курса лечебного факультета
- •Патогенез миокардита и последующей дкмп
- •При физикальном обследовании необходимо обратить внимание:
- •На поиск признаков недавно появившейся сердечной недостаточности. Необходимо отметить, что у пациентов часто развивается бивентрикулярная недостаточность.
- •Специальное обследование:
- •Таким образом, постановка диагноза миокардит базируется на следующих данных:
- •Кардиомиопатии – болезни миокарда, связанные с нарушением функции сердца.
- •Медикаментозное лечение гкмп.
- •Хирургическое лечение
- •Диагностические критерии Аритмогенной дисплазии/кардиомиопатии
- •Перипортальная кмп Встречается крайне редко, приблизительно с частотой один случай на 10 000-15 000 родов, преимущественно при беременности двойней, повторной беременности и у женщин старше 30 лет.
Кардиомиопатии – болезни миокарда, связанные с нарушением функции сердца.
Классификация кардиомиопатий (ВОЗ, 1995)
Группы |
Варианты КМП |
Примечание |
1 |
Дилатационная КМП |
Развивается вследствие генетического дефекта или исхода вирусного миокардита |
2 |
Гипертрофическая КМП |
Развивается вследствие генетического дефекта |
3 |
Рестриктивная |
В настоящее время в большинстве случаев этиология известна |
4 |
Аритмогенная дисплазия ПЖ |
Этиология неизвестна |
5 |
Специфические КМП**: |
Поражения миокарда известной этиологии |
|
1. Ишемическая* |
|
|
2. Гипертензивная* |
|
|
3. Клапанные* |
|
|
4. Воспалительные* |
|
|
5. Дисметаболические (сахарный диабет, гипертиреоз, гипотиреоз, гемохроматоз, гиповитаминозы, амилоидоз, болезни “накопления”) |
|
|
6. Аллергические и токсические (алкогольная, радиационная, лекарственная и др.) |
|
|
7. Нейромышечные нарушения (мышечная дистрофия, миотоническая дистрофия, атаксия Фридрейха и др.) |
|
|
8. Генерализованные системные (болезни соединительной ткани, инфильтрации и гранулематозные заболевания и др.) |
|
6 |
Неклассифицируемые КМП |
Имеются черты различных видов КМП. Этиология неизвестна |
* термины, которые должны быть заменены на традиционные: ИБС, АГ, пороки сердца, миокардит.
** следует употреблять термин: “специфические (вторичные) поражения миокарда”.
ГИПЕРТРОФИЧЕСКАЯ КМП – генетически обусловленное заболевание саркомеров сердца, вызванное мутацией одного или нескольких генов, кодирующих один или несколько компонентов сократительных белков и проявляющееся гипертрофией стенок левого желудочка (изредка и правого) без расширения его полости, усилением систолической и нарушением диастолической функции.
Эпидемиология. ГКМП – самое распространенное генетическое заболевание сердца (его наблюдают с частотой ≈ 1:500), т.е. распространенность ГКМП в популяции составляет 0,2%. Симптоматика имеет место у 10-17% пациентов с впервые выявленной ГКМП. Смертность составляет 0,1% в год среди асимптоматичных и 1,4% в год среди симптоматичных пациентов.
Патоморфология – тотальная или сегментарная (асимметричная) гипертрофия миокарда с увеличением массы левого желудочка (ЛЖ), иногда также правого (ПЖ). Масса сердца при ГКМП у детей может достигать 700 г, а у взрослых – 1 кг и более.
Гистологически: гипертрофия кардиомиоцитов и нарушение взаимной ориентации мышечных волокон (как наиболее частый результат мутаций саркомеров), очаги фиброза и аномальные интрамуральные коронарные артерии (вследствие гипертрофии гладкомышечных клеток, увеличения содержания фиброзной ткани).
Патофизиология и гемодинамика ГКМП.
Диастолическая дисфункция |
|
Снижение сердечного выброса |
|
Обмороки |
|
|
|
|
|
|
|
Повышение конечно-диастолического давления в ЛЖ |
|||||
|
|
|
|
|
|
застой в малом круге кровообращения
|
|
перегрузка левого предсердия
|
|
гипоперфузия коронарных артерий
|
|
|
|
|
|
|
|
одышка |
|
мерцательная аритмия |
|
стенокардия |
|
Формирование выраженной асимметричной или симметричной гипертрофии ЛЖ, наряду с фиброзом миокарда и аномальным утолщением стенки мелких коронарных артерий, приводит к выраженным изменениям внутрисердечной гемодинамики и коронарного кровотока
Диастолическая дисфункция ЛЖ составляет основу гемодинамических нарушений при любых формах ГКМП (обструктивных и необструктивных). Диастолическая дисфункция вызвана увеличением ригидности гипертрофированной и склерозированной сердечной мышцы и нарушением процесса активного диастолического расслабления желудочков. Закономерными следствиями нарушения диастолического наполнения ЛЖ являются:
возрастание конечно-диастолического давления в ЛЖ;
повышение давления в ЛП и в венах малого круга кровообращения;
расширение ЛП (при отсутствии дилатации ЛЖ);
застой крови в малом круге кровообращения (диастолическая форма ХСН);
уменьшение сердечного выброса (на более поздних стадиях развития заболевания) в результате затруднения диастолического наполнения желудочка и снижения КДО (уменьшения полости ЛЖ).
2. Систолическая функция желудочка у больных ГКМП, как правило, не нарушена или даже повышена: сила сокращения гипертрофированного ЛЖ и скорость изгнания крови в аорту обычно резко возрастают. Увеличивается и ФВ. Однако это вовсе не противоречит отмеченному выше снижению ударного объема и сердечного выброса, поскольку и высокие значения ФВ, и низкие значения УО объясняются резким уменьшением КДО и КСО.
3. Относительная коронарная недостаточность — один из характерных признаков ГКМП. Нарушения коронарного кровотока обусловлены:
сужением мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и развития соединительной ткани в стенке артерий (“болезнь мелких КА”);
повышением КДД в ЛЖ, что приводит к падению градиента давления между аортой и полостью ЛЖ и, соответственно, уменьшению коронарного кровотока;
высоким внутримиокардиальным напряжением стенки сердца, что способствует сдавлению мелких субэндокардиальных коронарных сосудов;
несоответствием значительно увеличенной мышечной массы ЛЖ и капиллярного русла сердца;
повышением потребности миокарда в кислороде на фоне гиперконтрактильности сердечной мышцы.
4. Высокий риск желудочковых и наджелудочковых аритмий, а также риск внезапной смерти, обусловлен преимущественно выраженной электрической негомогенностью и нестабильностью миокарда желудочков и предсердий, которые у больных ГКМП возникают в результате очагового мозаичного расположения участков миокарда, обладающих различными электрофизиологическими свойствами (гипертрофия, очаговый фиброз, локальная ишемия). Определенное значение в возникновении аритмий имеет растяжение стенки дилатированного ЛП, а также токсическое воздействие катехоламинов на миокард желудочков.
Динамическая обструкция выносящего тракта ЛЖ при идиопатическом субаортальном мышечном стенозе развивается у больных с обструктивной формой ГКМП преимущественно при асимметричной гипертрофии МЖП. Как известно, выносящий тракт ЛЖ образован проксимальным отделом МЖП и передней створкой митрального клапана. При выраженной гипертрофии проксимальной части МЖП происходит сужение выносящего тракта. В результате во время изгнания крови в этом отделе резко возрастает линейная скорость кровотока и, согласно феномену Бернулли, значительно уменьшается боковое давление, которое оказывает поток крови на структуры, образующие выносящий тракт (рис. 1, а).
Иными словами, в области сужения выносящего тракта образуется зона низкого давления, которая оказывает присасывающее действие на переднюю створку митрального клапана (эффект насоса Вентури). Эта створка сближается с МЖП и в течение некоторого времени даже полностью смыкается с ней, создавая препятствие на пути изгнания крови в аорту. Такое препятствие может сохраняться в течение 60–80 мс, т.е. на протяжении продолжительности всего периода изгнания (рис. 1, б).
Патологическое движение передней створки митрального клапана навстречу МЖП усугубляется при аномальном расположении папиллярных мышц, неспособных удерживать створки митрального клапана в сомкнутом состоянии. В результате относительно продолжительного смыкания передней створки МЖП создается внутрижелудочковый градиент давления, величина которого характеризует степень обструкции выносящего тракта ЛЖ. В тяжелых случаях внутрижелудочковый градиент давления может достигать 80–100 мм рт. ст.
На величину градиента давления и степень обструкции выносящего тракта оказывают существенное влияние 3 основных фактора:
1. Сократимость миокарда ЛЖ.
2. Величина преднагрузки.
3. Величина постнагрузки.
Чем выше сократимость ЛЖ, тем больше линейная скорость кровотока в суженном участке выносящего тракта и выше присасывающий эффект Вентури. Поэтому все факторы, увеличивающие сократимость желудочка, усиливают обструкцию выносящего тракта (физическая нагрузка, тахикардия, психоэмоциональное напряжение, введение сердечных гликозидов и других инотропных средств, любая активация САС, гиперкатехоламинемия). Наоборот, брадикардия или введение лекарственных средств, обладающих отрицательным инотропным действием (БАБ, БМКК, дизопирамида и др.), способствуют уменьшению обструкции.
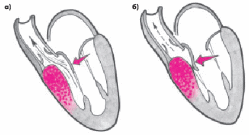
Рис. 1. Возникновение динамической обструкции выносящего тракта ЛЖ при асимметричной обструктивной форме ГКМП: а — патологическое движение передней створки митрального клапана в сторону гипертрофированной верхней части МЖП (эффект Вентури); б — смыкание передней створки митрального клапана и МЖП и кратковременное прекращение изгнания крови в аорту. Объяснение в тексте.
Снижение преднагрузки приводит к дальнейшему уменьшению объема желудочка и, соответственно, размеров выносящего тракта и сопровождается усугублением его обструкции. Поэтому степень обструкции возрастает при внезапном переходе больного из горизонтального в вертикальное положение, при пробе Вальсальвы, приеме нитратов, при тахикардии. Наоборот, горизонтальное положение больного, любое увеличение ОЦК уменьшают степень обструкции.
Наконец, уменьшение постнагрузки (например, снижение АД при приеме артериальных вазодилататоров) приводит к увеличению обструкции выносящего тракта ЛЖ, тогда как ее увеличение (подъем АД, длительная статическая нагрузка, воздействие холода, введение мезатона, норадреналина и т.п.) способствует уменьшению внутрижелудочкового градиента давления и степени обструкции.
Гемодинамическая классификация ГКМП:
Обструктивная форма (с динамической обструкцией выносящего тракта ЛЖ) – 20-25%. В зависимости от выраженности обструкции выделяют 4 стадии обструктивной формы ГКМП (по классификации Нью-Йоркской ассоциации кардиологов, см. таблицу)
Необструктивная форма – 75-80% случаев.
Характеристика стадий обструктивной формы ГКМП
Стадия |
Градиент давления, мм рт. ст. |
Клинические проявления |
I |
< 25 |
Отсутствуют |
II |
26-36 |
Ухудшение переносимости физической нагрузки |
III |
37-44 |
Более выраженное снижение толерантности к физической нагрузке, появление стенокардии и одышки |
IV |
>45 |
Клинические проявления недостаточности кровообращения |
Клиника.
Следует учитывать, что многие больные не имеют клинических проявлений, и диагноз устанавливается случайно при обследовании по поводу других причин. Заболевание может манифестировать в любом возрасте, но наиболее часто первые клинические проявления возникают в возрасте 30-40 лет.
Основные клинические синдромы:
Синдром обструкции путей оттока (пресинкопе, постуральные головокружения, синкопе)
Синдром коронарной недостаточности
Синдром нарушения ритма сердца (перебои, сердцебиения)
Синдром сердечной недостаточности (утомляемость или одышка, ортопное или пароксизмальная ночная одышка, отеки - редко)
Первым клиническим проявлением заболевания может быть ВС (≈1%).
Следует расспросить пациента о случаях ВС среди родственников первой линии родства в возрасте до 55 лет.
Физикальное обследование.
1. Следует учитывать, что результаты непосредственного физикального обследования больного малоинформативны, за исключением случаев обструктивной формы ГКМП.
2. При проведении физикального исследования необходимо обратить внимание на наличие следующих симптомов.
Пульс – быстрое нарастание пульсовой волны, нормальное наполнение.
Шейные вены не изменены.
Верхушечный толчок – высокий, разлитой.
Аускультация, тоны: I тон обычно не изменен; II тон чаще нормальный, у больных с тяжелой обструкцией – парадоксальное расщепление; III тон не выслушивается; IV тон обычно выслушивается.
Аускультация, шумы:
1) систолический шум – низкочастотный, нарастающее-убывающий, выслушивается вдоль левого края грудины и усиливается под воздействием факторов, увеличивающих внутрижелудочковый градиент (см. таблицу).
2) систолический шум на верхушке (митральная регургитация).
3. Необходимо обратить внимание, что у молодых пациентов по сравнению с пожилыми клинические проявления менее выражены, обычно отягощен семейный анамнез, наблюдается быстрое прогрессирование заболевания, чаще встречается ВС.
Эффекты воздействия на градиент и систолический шум при ГКМП
Повышение градиента и шума (провокация) |
сократимость |
преднагрузка |
постнагрузка |
Проба Вальсальвы |
- |
↓ |
↓ |
Вертикализация |
- |
↓ |
- |
Постэкстрасистолический интервал |
↑ |
↑ |
- |
Изопротеренол |
↑ |
↓ |
↓ |
Дигиталис |
↑ |
↓ |
- |
Нитроглицерин |
- |
↓ |
↓ |
Физическая нагрузка |
↑ |
↑ |
↑ |
Тахикардия |
↑ |
↓ |
|
Гиповолемия |
↑ |
↓ |
↓ |
Снижение градиента и шума |
|
|
|
Сидение на корточках |
- |
↑ |
↑ |
БАБ |
↓ |
↑ |
- |
Статическая нагрузка |
- |
- |
↑ |
Общая анестезия |
↓ |
- |
- |
Дополнительные методы исследования.
Электрокардиография
ЭКГ изменена у 95% больных с наличием клинических проявлений, хотя специфических изменений при ГКМП нет.
Амплитудные критерии гипертрофии ЛЖ присутствуют у 60%.
Гигантские з.(-) Т V3-V5 при изолированной апикальной гипертрофии.
Патологические з.Q в отведениях II, III, aVF, V5-V6, при гипертрофии МЖП – в V3-V4.
Нередко – укорочение PR и удлинение QT.
ФП 5-15%, ЖТ 43%.
2. ЭХОКГ – основной метод диагностики ГКМП.
Толщина стенки ЛЖ более 1,5 см у мужчин и более 1,3 см у женщин.
Отношение толщины МЖП к толщине ЗСЛЖ более 1,3 см.
Оценить наличие систолического движения передней створки МК и митральной регургитации.
Оценить наличие динамической обструкции выносящего тракта ЛЖ (в покое и при нагрузке). Наличие лабильного градиента является дифференциальным критерием, определяющим обструктивную ГКМП от клапанного стеноза, при котором нет вариабельности давления в выходном отделе ЛЖ.
3. ХМ-ЭКГ
Наличие бессимптомных эпизодов неустойчивой ЖТ – неблагоприятный прогностический фактор.
У части пациентов наблюдают сочетание ГКМП и синдрома WPW.
Дифференциальный диагноз.
Следует учитывать, что развитие гипертрофии миокарда ЛЖ может происходить по многим причинам:
АГ (гипертоническое сердце). Может вызывать большие трудности в дифдиагностике, так как в некоторых случаях на фоне АГ может развиваться значительная гипертрофия ЛЖ с обструкцией выносящего тракта.
«Спортивное» сердце
Аортальный стеноз
Атаксия Фридрайха и другие генетические заболевания
Инфильтративные поражения сердца (амилоидоз)
Дифференциальная диагностика ГКМП и «спортивного» сердца
Признак |
ГКМП |
«Спортивное» сердце |
Амплитудные критерии гипертрофии ЛЖ на ЭКГ |
Присутствуют |
Присутствуют |
Патологические зубцы Q или инверсия зубца Т |
Присутствуют |
Отсутствуют |
Максимальная толщина стенки ЛЖ |
>16 мм |
<16 мм у мужчин <14 мм у женщин |
Характер гипертрофии ЛЖ |
Асимметричная |
Симметричная |
КДР ЛЖ |
<45 мм |
>55 мм |
Диастолическая функция ЛЖ |
Нарушена |
Не изменена |
Размеры левого предсердия |
Увеличены |
Не изменены |
Уменьшение выраженности гипертрофии ЛЖ через 3 мес после прекращения тренировок |
Нет |
Да |
Цели лечения
Устранение клинических проявлений.
Коррекция нарушений сердечного ритма.
Предупреждение внезапной сердечной смерти у больных, входящих в категорию высокого риска.
Показания к госпитализации
Возникновение на фоне ГКМП мерцательной аритмии (для лекарственной или электрической кардиоверсии d).
Наличие синкопальных состоянийd.
Сочетание ГКМП со стенокардией или сердечной недостаточностью, рефрактерными к стандартной терапиd.
Немедикаментозное лечение
Пациентам следует избегать участия в спортивных состязаниях, а также физической активности, сопряженной с большой нагрузкойd.
Пациентам нужно отказаться от употребления алкоголя и курения табака в любом видеd.
Следует рекомендовать пациентам поддерживать массу тела в пределах нормальных значенийd.
Медикаментозное лечение
Больным с клиническими проявлениями назначают ЛС, обладающие отрицательным инотропным эффектомd: β- адреноблокаторы (улучшают диастолическую функцию, снижают степень обструкции), блокаторы кальциевых каналов недигидропиридиноваго ряда (улучшают релаксацию ЛЖ).
У больных с наджелудочковым и желудочковым нарушениями ритма препаратами выбора выступает амиодаронd
Больным с мерцательной аритмией показано назначение варфаринаd.
Больным с обструкцией выносящего тракта левого желудочка показана профилактика инфекционного эндокардитаd.
При наличии выраженной обструкции выносящего тракта левого желудочка следует избегать назначения ЛС, усиливающих сократимость или уменьшающих обьем левого желудочка.
