- •Кафедра акушерства и гинекологии Учебно- методический комплекс по практическим умениям по акушерству
- •IV и VI курса лечебного факультета
- •Содержание
- •1. Сбор анамнеза у беременных, рожениц, родильниц
- •2. Порядок санитарной обработки рожениц
- •3.Наружное акушерское исследование.
- •4. Влагалищное исследование:
- •Определение срока беременности и даты родов
- •7. Кольпоцитология при физиологической беременности
- •8. Ведение I периода родов – раскрытие шейки матки.
- •9. Ведение II периода родов – изгнание плода из полости матки
- •10. Ведение III периода родов
- •11. Оценка кровопотери.
- •12. Осмотр родовых путей.
- •13. Первичный туалет новорожденного.
- •14. Реанимация новорожденного.
- •15. Техника ручного обследования полости матки
- •16.Техника ручного отделения плаценты и выделения последа
- •17. Оценка по шкале Апгар
- •18. Алгоритм по борьбе с гипотоническим кровотечением
- •19. Ведение послеродового периода
- •20.Постановка диагноза, составление плана, ведение беременности и родов
- •21. Оценка док. Узи , дпм.
- •22. Оценка данных лаб. Методов обследования.
- •23. Обработка швов промежности.
- •24. Рецепты
- •25.Индивидуальный подбор контрацептива
- •26. Постабортная реабилитация
- •Литература:
9. Ведение II периода родов – изгнание плода из полости матки
Сила и продолжительность схваток нарастает, а интервалы между ними сокращаются. Все системы женского организма испытывают максимальную нагрузку. Необходимо следить за общим состоянием роженицы, окраской кожных покровов пульсом и артериальным давлением. Продолжается наблюдение за характером родовой деятельности. Обращают внимание на состояние нижнего сегмента матки. Оценивают состояние наружных половых органов. Обращают внимание на характер выделений из влагалища. Роженице оказывают ручное пособие.
ЗАЩИТА ПРОМЕЖНОСТИ В РОДАХ:
Уменьшение напряжения промежности достигается заимствованием тканей из соседних областей (область больших половых губ). Правой рукой, расположенной на промежности, осторожно надавливая концами всех пальцев на мягкие ткани, расположенные кнаружи и вдоль больших половых губ, низводят книзу по направлению к промежности.
2. Снятие с головки тканей вульварного кольца, бережное их растяжение над прорезывающейся головкой вне потуги.
3. Регулирование потуг. Когда головка подзатылочной ямкой под лонным сочленением роженице предлагают глубоко дышать открытым ртом и не тужиться. Головка разгибается, правой рукой "спускают" промежность со лба и лица плода. Затем предлагают потужиться.
4. Освобождение плечевого пояса и рождение туловища плода:
- головку придерживают руками (ладони плашмя прилегают к височно-щечным областям);
- после поворота плода лицом к правому или левому бедру, в зависимости от позиции, поддерживают плод от провисания;
- когда под лонное сочленение подойдет переднее плечико, ладонью левой руки на нижней (задней) щеке плода приподнимают головку кпереди, правой рукой снимаем промежность с заднего плечика. Затем в подмышечные впадины со стороны спинки вводят указательные пальцы обеих рук и туловище плода рождается.
При защите промежности не следует во что бы то ни стало стремиться сохранить ее целостность. Если промежность является существенным препятствием головке, то лучше выполнить перинеотомию или эпизиотомию.
Показания для перинеотомии (срединный разрез промежности длиной 3 см):
- высокая промежность (более 5 см);
- преждевременные роды с весом плода более 2 кг;
- быстрые роды;
- острая гипоксия плода.
Показания для срединно-латеральной эпизиотомии (не менее 3 см):
- угроза разрыва низкой промежности (менее 3 см);
- наложение акушерских щипцов;
- ангиома на срединной линии.
Боковая эпизиотомия - не применяется вследствие опасности повреждения крупных сосудов.
Период изгнания.
Период изгнания продолжается у первородящих от 1 до 2 часов, у повторнородящих – от 20 минут до 1 часа.
10. Ведение III периода родов
Последовый период начинается сразу после рождения плода и заканчивается рождением последа. Это самый короткий по времени период родов, но он очень опасен из-за возможности кровотечения из матки.
Последовый период ведется активно-выжидательно. Постоянно наблюдают за состоянием роженицы, окраской кожных покровов и видимых слизистых оболочек, пульсом, артериальным давлением; учитывают жалобы роженицы (головокружение, головная боль).
Чтобы не нарушать процессы сокращений матки и отслойки плаценты, опорожняют мочевой пузырь сразу после рождения ребенка путем его катетеризации.
Врач или акушерка осуществляют постоянное наблюдение за появлением признаков, свидетельствующих об отделении плаценты от стенки матки.
Признак Шредера. Сразу после рождения плода форма матки округлая и дно ее находится на уровне пупка. После отделения плаценты матка уплощается, дно ее поднимается выше пупка и отклоняется вправо. Нередко над лобком образуется мягкое подушкообразное выпячивание (из-за опускания последа в нижний сегмент матки). Матка приобретает вид песочных часов.
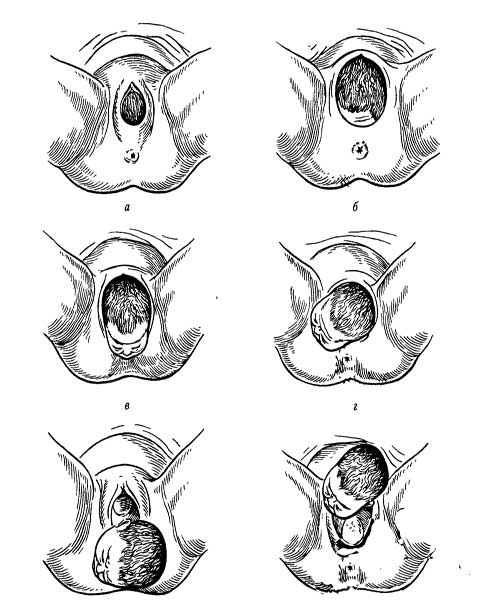
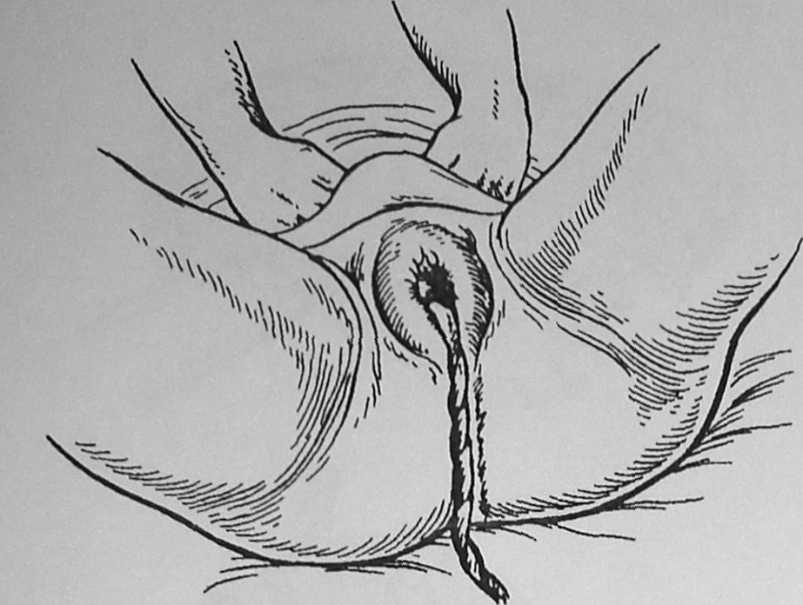
Признак Кюстнера— Чукалова. При надавливании краем ладони над лобком пуповина, свисающая из половой щели, при неотделившейся плаценте втягивается во влагалище. Если плацента отделилась от стенки матки, пуповина остается неподвижной (рис. 60)
Признак Альфельда. Лигатура, наложенная на пуповину у половой щели, при отделившейся плаценте опускается на 8—10 см и более.
Признак Штрассмана. При неотделившейся плаценте поколачивание по дну матки передается наполненной кровью пупочной вене. Эту волну можно ощутить пальцами руки, расположенными на пуповине выше места лигатуры (зажима). Если плацента отделилась от стенки матки, этот симптом отсутствует.
Признак Довженко. Роженице предлагают глубоко дышать. Если при вдохе пуповина не втягивается во влагалище, то плацента отделилась от стенки матки.
Признак Клейна. Роженице предлагают потужиться. Если плацента отделилась от стенки матки, после прекращения потуги пуповина остается на месте. Если плацента не отделилась, то она втягивается во влагалище.
Признак Микулига—Радецкого. После отслойки плаценты послед может опуститься во влагалище, и роженица ощущает позыв на потугу.
Признак Гогенбихлера. При неотделившейся плаценте во время сокращения матки свисающая из половой щели пуповина может вращаться вокруг своей оси вследствие переполнения пупочной вены кровью.
Оценивая эти признаки, врач решает, отделилась или нет плацента от стенки матки. Обычно об ее отделении судят не по одному признаку, а по сочетанию 2—3 признаков. Наиболее достоверными считаются признаки Шредера, Альфельда, Кюстнера—Чукалова.

Если при очередной проверке выявляются положительные признаки отделения плаценты, роженице предлагают потужиться, и послед рождается самостоятельно. Если послед самостоятельно не рождается, то прибегают к его выделению ручным способом. Существует несколько таких способов.
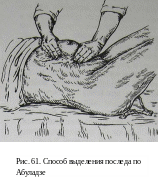 Способ
Абуладзе. После опорожнения мочевого
пузыря переднюю брюшную стенку
захватывают обеими руками в продольную
складку, чтобы обе прямые мышцы живота
были плотно охвачены пальцами. Роженице
предлагают потужиться. Отделившийся
послед легко рождается вследствие
устранения расхождения прямых мышц
живота и значительного уменьшения
объема брюшной полости (рис. 61).
Способ
Абуладзе. После опорожнения мочевого
пузыря переднюю брюшную стенку
захватывают обеими руками в продольную
складку, чтобы обе прямые мышцы живота
были плотно охвачены пальцами. Роженице
предлагают потужиться. Отделившийся
послед легко рождается вследствие
устранения расхождения прямых мышц
живота и значительного уменьшения
объема брюшной полости (рис. 61).
Способ Креде—Лазаревига. Если послед не родился после применения способа Абуладзе, прибегают к способу Креде—Лазаревича. Для его правильного выполнения следует придерживаться следующих правил, разделив всю манипуляцию на 5 моментов:
1-й момент — опорожнение мочевого пузыря (оно произведено сразу после рождения плода);
2-й момент — отклоненную вправо матку смещают к средней линии; 3-й момент — производят круговой массаж дна матки, чтобы вызвать ее сокращение, так как оказывать давление на вялую расслабленную матку нельзя из-за возможного выворота ее;
4-й момент — матку обхватывают рукой так, чтобы большой палец лежал на передней поверхности матки, ладонь — на дне матки, а 4 пальца - на задней ее поверхности (рис. 62);
5-й момент — одновременно надавливая на матку всей кистью в двух взаимно перекрещивающихся направлениях (пальцами спереди назад и ладонью сверху вниз в направлении к лобку), добиваются рождения последа.
За последом
прекращают и заботятся о том, чтобы полностью вышли оболочки. Для этого Якобе предложил, взяв плаценту в руки, вращать
ее по часовой
стрелке, чтобы оболочки свернулись в
канатик и вышли неразорвавшимися.
Второй способ предложил Гентер: после
рождения плаценты роженица, опираясь
на ступни, поднимает таз; при этом
плацента свисает вниз и своей тяжестью
способствует отслоению и выделению
оболочек.
Способ Геншера. Врач встает сбоку от роженицы, лицом к ее ногам. Матка также переводится в срединное положение. Руки, сжатые в кулак, тыльной поверхностью основных фаланг кладут на дно матки в области трубных углов. Затем приступают к собственно выжиманию последа. Вначале слабо, а затем постепенно усиливая давление, надавливают на матку в направлении книзу и кнутри. Послед при этом рождается из половой щели (рис. 63). Этот способ довольно травматичный, и выполнять его нужно с большой осторожностью.
Если при наблюдении за роженицей не удается обнаружить признаков отделения плаценты, то выжидательная тактика ведения III периода не должна превышать 30 мин, несмотря на отсутствие кровотечения и хорошее состояние роженицы. Во избежание возможных осложнений, приводящих к большой потере крови, приходится прибегать к ручному отделению плаценты и удалению последа.
К активному ведению последового периода приступают также в тех случаях, когда началось кровотечение, кровопотеря достигла 250—300 мл, а признаков отделения плаценты нет. Активные мероприятия (ручное отделение плаценты) необходимы и при небольшой наружной кровопотере, но при ухудшении состояния роженицы.
Попытки ускорить процесс изгнания последа путем массажа матки, потягивания за пуповину недопустимы, так как нарушают физиологический процесс отслойки плаценты от стенки матки, изменяют ритм ее сокращений и лишь способствуют усилению кровотечения.
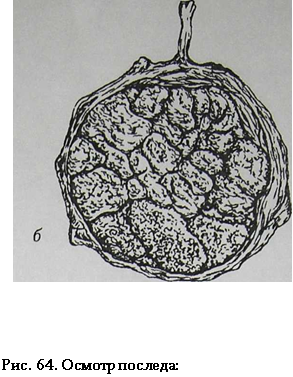
После рождения последа перед врачом стоит ответственная задача — осмотр его. Послед, обращенный материнской поверхностью вверх, кладут на гладкий поднос и тщательно осматривают целость плацентарной ткани. Хорошо видны борозды между дольками плаценты (рис 64). Поверхность плаценты должна быть гладкой, покрытой тонким слоем децидуальной оболочки и иметь серовато-синий цвет. Обращают особое внимание на края плаценты, так как кусочки ткани часто отрываются именно в периферических отделах плаценты. При осмотре плаценты обращают внимание на изменение ее ткани: на наличие обызвествления, участков жирового перерождения, старых сгустков крови. Убедившись в целости плаценты, нужно проследить, не отходят ли от краев ее сосуды в оболочки. Если обнаруживается обрыв сосуда в оболочках, то делается вывод о наличии добавочной дольки, оставшейся в полости матки. При задержке дольки плаценты в полости матки и даже при подозрении на дефект плацентарной ткани показано немедленно провести ручное обследование полости матки и удалить задержавшуюся дольку плаценты.
Предлагавшиеся рядом авторов пробы-для определения целости плаценты (молочная, воздушная, плавательная) малоинформативны и в настоящее время не применяются.
После осмотра плаценты осматривают оболочки. Уточняют место разрыва оболочек и все ли они родились. Чем ближе к краю плаценты произошел разрыв оболочек, тем ниже она располагалась в полости матки. Если оказывается, что недостает большой части оболочек, врач обязан удалить их из полости матки, производя ручное обследование последней. Если в полости матки задержались лишь небольшие обрывки оболочек и нет кровотечения, нет необходимости в их искусственном удалении. Они сами выделятся в первые дни послеродового периода.
Плаценту после осмотра измеряют и взвешивают. Все данные осмотра последа заносят в историю родов.
a
—
а- общий вид; б — материнская поверхность;
большие и малые дольки — котиледоны,
на периферии плаценты видны оболочки;
в
—
плодовая поверхность, покрытая оболочкой
амниона, видны пуповина, ее сосуды, у
периферии плаценты — оболочки