
- •1. Способы временной и окончательной остановки кровотечения
- •2. Группы окончательных способов остановки кровотечения
- •3. Перевязка сосудов в ране
- •4. Перевязка артерий
- •4. Перевязка чистых и гнойных ран.
- •1. Снятие старой повязки, туалет кожи
- •2. Выполнение манипуляций в ране и защита кожи от выделений из раны
В настоящее время ни одна операция не проводится без пред варительного снятия болей. С этой целью применяется обезболи вание. Под обезболиванием понимают совокупность мероприятии, применяемых с целью выключения болевых ощущений. Используются следующие виды обезболивания: 1) общее обезболивание, вызываемое вдыханием специальных наркоти ческих средств (эфир, закись азота, и т. д.), введением специаль ных препаратов внутривенно или через прямую кишку (теопен-тал-натрий, гексенал, нарколан и т. д.); 2) местная анестезия, когда выключение болевых ощущений производится только в зоне операционных действий и вызывается введением специаль ных веществ (новокаин, совкаин, тримекаин и т. д.); 3) смешан ные и комбинированные виды обезболивания (общее обезболива ние путем ингаляции различных наркотических веществ, ингаля ция и внутривенное введение препаратов, общее обезболивание и местная анестезия и т.д.). Борьбой с болью и ее последствиями занимается анестезиология. На долю анестезиологии приходится не только обезболивание, но и управление некоторыми функциями организма во время оперативного вмешательства и в ранние сроки послеоперацион ного периода. Врачи, занимающиеся этой отраслью медицинской науки, называются анестезиологами, средний медицинский пер сонал— анестезистами. Помимо технической части ведения современного наркоза, анестезиологи должны знать нормальную и патологическую физиологию, биохимию и фармакологию. Местную анестезию выполняет оперирующий хирург. Анесте зиолог при этом контролирует общее состояние больного. В послеоперационном периоде или же при поступлении боль ного в тяжелом состоянии после травмы, отравления и т. д. возникает необходимость в специальных мероприятиях по выве дению больного из тяжелого состояния и клинической смерти. Наука, изучающая эти вопросы, называется реаниматоло-г и е й, а врач — реаниматологом. В практике часто анесте зиологией и реаниматологией занимается одно и то же лицо — анестезиолог-реаниматолог. В крупных лечебных учреждениях для этой цели выделяется специальная служба — реанимационное отделение. В отделении работают анестезиологи-реаниматологи, сестры-анестезисты, младший медицинский персонал. Отделение оснащается специ альной аппаратурой и медикаментозными средствами.
Анестезия местная (anaesthesia localis; синоним местное обезболивание) — искусственно вызванное угнетение чувствительности (прежде всего болевой) на ограниченных участках тела, которое обеспечивается блокадой периферической нервной системы на разных уровнях. А. м. позволяет проводить безболезненно различные оперативные вмешательства, перевязки и диагностические манипуляции. При этом сначала исчезает чувство боли, затем нарушается температурная чувствительность и в последнюю очередь — тактильная чувствительность, а также чувство давления. А. м. широко используется в амбулаторной практике. Ее можно применять также в тех случаях, когда имеются противопоказания к анестезии общей, например у лиц пожилого и старческого возраста, при резком истощении, дыхательной и сердечно-сосудистой недостаточности.
Для А. м. не требуется специальной длительной предоперационной подготовки. Кроме того, после операции или иной манипуляции, проведенной под А. м., больной обычно не нуждается в постоянном наблюдении, необходимом после общей анестезии. Противопоказаниями к А. м. являются: непереносимость местных анестетиков вследствие повышенной индивидуальной чувствительности, повышенная нервно-психическая возбудимость или нарушения психики больного, воспалительные или рубцовые изменения в тканях, препятствующие выполнению инфильтрационной анестезии, продолжающееся внутреннее кровотечение, требующее срочной операции для его остановки.
При подготовке к операции, которую предполагают проводить под А. м., больному разъясняют, что во время операции у него будут сохранены сознание, тактильная и глубокая чувствительность, но не будет ощущения боли. Перед операцией проводят премедикацию (инъекции 1—2% раствора промедола, 0,1% раствора атропина, 0,25% раствора дроперидола), больным с лабильной нервной системой назначают транквилизаторы.
Осложнения А. м. обычно связаны с индивидуальной непереносимостью, передозировкой местных анестетиков или нарушениями техники анестезии. Возможны возбуждение, головокружение, тремор, аллергические реакции (в т.ч. бронхоспазм или ларингоспазм), бледность, потливость, брадикардия, гипотензия, коллапс, судороги; в тяжелых случаях может наступить остановка дыхания. Для профилактики осложнений обязательны выяснение индивидуальной чувствительности к местным анестетикам, тщательное соблюдение их дозировки и техники анестезии.
Существует несколько способов А. м.: охлаждение кожи, смазывание слизистых оболочек растворами анестетиков местных, введение этих препаратов в ткани и полости тела.
Различают терминальную, или поверхностную, инфильтрационную и регионарную анестезию.
Терминальная, или поверхностная, анестезия наступает при непосредственном контакте местного анестетика с тканями. В частности, При вскрытии небольших поверхностных абсцессов пользуются анестезией охлаждением. Ее вызывают хлорэтилом, реже эфиром, испарение которых с поверхности кожи приводит к временному охлаждению и замерзанию последней. В офтальмологии, оториноларингологии, урологии, при различных эндоскопических исследованиях с целью анестезии поверхность кожи и слизистых оболочек смазывают (орошают) раствором местноанестезирующих веществ или прикладывают к ним смоченные раствором этих веществ тампоны. Используют 1—5% растворы кокаина, 10% раствор новокаина, 0,25—3% растворы дикаина, 2—5% растворы лидокаина и тримекаина. Кроме того, местные анестетики применяют в виде полосканий и аэрозолей. При анестезии трахеи и бронхов используют также аспирационный метод, при котором на высоте вдоха закапывают или вводят анестетик через катетер. Для предупреждения осложнений, наступающих вследствие быстрого всасывания концентрированных растворов анестетиков, на каждые 2 мл раствора дикаина или кокаина добавляют 1 каплю 0.1% раствора адреналина или 5% раствора эфедрина.
Инфильтрационная анестезия. В основе инфильтрационной анестезии лежит пропитывание тканей в области операции раствором местного анестетика. который приходит таким образом в непосредственноесоприкосновение с нервными окончаниями, блокируя проводимость нервных импульсов. Для анестезии кожи вводят внутрикожно тонкой иглой 0,25—0,5% раствора новокаина; при этом образуется кожный желвак в виде так называемой «лимонной корочки» по ходу предстоящего разреза (рис. 1). Каждый последующий вкол иглы должен приходиться по периферии желвака. В дальнейшем анестезию производят послойно, техника ее имеет особенности в зависимости от типа операции.
В СССР чаще всего применяют инфильтрационную анестезию по Вишневскому (метод «ползучего инфильтрата»), сущность которого заключается в послойном введении с учетом анатомических особенностей данной области большого количества 0,25% раствора новокаина. Расход его может достигать 1,5—3 л. Вводимый под давлением в фасциальные футляры раствор анестетика распространяется в них и протекает к нервам и нервным окончаниям (рис. 2, а). Основным условием надежной анестезии является тугая инфильтрация тканей раствором местного анестетика, благодаря которой обеспечивается лучший его контакт с нервными окончаниями. Одновременно достигается так называемая гидравлическая препаровка тканей, которая значительно облегчает манипуляции хирурга и уменьшает кровопотерю.
Анестезия по способу Брауна заключается в инфильтрации 0,5—1% раствором новокаина области разреза по его периферии в виде ромба (рис. 2, б). При этом расходуется до 200 мл 0,5% раствора новокаина или 100 мл 1% раствора.
Регионарная анестезия основана на введении местного анестетика в непосредственной близости к нервному стволу. Выделяют проводниковую, спинномозговую и эпидуральную анестезию. К регионарной относится также внутрисосудистая анестезия.
Проводниковая анестезия. При этом виде А. м. эффект обезболивания достигается путем воздействия анестетика на ганглий, нервное сплетение или ствол периферического нерва. Проводниковой анестезией широко пользуются в стоматологической практике, в частности при удалении зубов.
Анестезию по Лукашевичу — Оберсту используют при операциях на пальцах по поводу панариция, травмы, опухоли. На основание пальца накладывают жгут, дистальнее которого на тыльной поверхности основной фаланги проводят анестезию кожи, подкожной клетчатки и далее продвигают иглу, продолжая вводить раствор новокаина, до кости. После этого иглу перемещают поочередно на обе стороны кости, вводят по 2—3 мл 1—2% раствора новокаина (рис. 3).
При анестезии переломов по Белеру пунктируют гематому и после удаления излившейся крови вводят 20 мл 1—2% раствора новокаина. К анестезии поперечного сечения конечности (рис. 4) прибегают при ампутации в тех случаях, когда противопоказана общая анестезия. Анестезией нервного сплетения по Куленкампффу пользуются при операциях на верхней конечности.
Анестезию межреберных нервов осуществляют при переломах ребер. Отступив на несколько сантиметров от места перелома ребра, по направлению к позвоночнику, внутрикожно вводят раствор новокаина. Затем в зоне анестезии кожи перпендикулярно к ребру проводят иглу до упора в ребро, вводя при этом медленно раствор новокаина. Оттянув иглу на 2—3 мм, смещают ее концом мягкие ткани, продвигают его к нижнему краю ребра и. как бы соскальзывая с его поверхности, вводят периневрально 3—5 мл 1—2% раствора новокаина. Не извлекая иглы, возвращают ее на наружную поверхность ребра, продвигают к верхнему краю ребра и вводят 2—3 мл 1—2% раствора новокаина.
Анестезию межреберных и поясничных нервов производят паравертебрально, в области их выхода из межпозвоночных отверстий Пресакральную анестезию осуществляют с целью блокады спинномозговых нервов в области их выхода из тазовых крестцовых отверстий.
Спинномозговая анестезия (синоним: люмбальная анестезия, субдуральная анестезия, субарахноидальная анестезия) основана на введении раствора местноанестезирующего препарата в субарахноидальное пространство спинного мозга. При этом наступает блокада задних (чувствительных) корешков спинного мозга, что приводит к утрате болевой, тактильной, температурной чувствительности, и передних (двигательных) корешков, что вызывает миорелаксацию. Может применяться при операциях на желудке, кишечнике, печени и желчных путях, селезенке, органах малого таза, нижних конечностях. Противопоказаниями к спинномозговой анестезии являются травматический шок, тяжелая интоксикация при перитоните, сопровождающаяся гипотензией, миокардит, воспалительные заболевания кожи спины, деформации позвоночника и ряд других.Спинномозговую пункцию проводят в положении больного на боку с приведенными к животу коленями или в положении сидя с максимально согнутым туловищем. После предварительной обработки операционного поля спиртом специальную иглу с мандреном вводят строго сагиттально по средней линии и немного вверх между остистыми отростками LIII-IV или LII-III. В момент прокалывания твердой мозговой оболочки ощущается характерное сопротивление. Появление капель цереброспинальной жидкости после извлечения мандрена свидетельствует о правильном положении иглы. Затем вводят до 3 мл 5% раствора новокаина, смешанного с 2—3 мл цереброспинальной жидкости.
После спинномозговой анестезии могут развиться тяжелые осложнения. Одно из них — снижение АД, обусловленное блокадой симпатических волокон. Чаще наблюдается при анестезии на уровне нижних грудных и верхних поясничных сегментов спинного мозга. Для предупреждения снижения АД перед операцией вводят подкожно 2 мл 20% раствора кофеина-бензоата натрия и 1 мл 5% раствора эфедрина. Эти же препараты и переливание кровезаменителей применяют при коллапсе. Показано возвышенное положение и бинтование нижних конечностей. При распространении анестетика вверх по субарахноидальному пространству возможна блокада чувствительных и двигательных корешков спинного мозга с параличом дыхательной мускулатуры, что может привести к дыхательной недостаточности или остановке дыхания. При начальных признаках угнетения дыхания применяют оксигенотерапию, при остановке дыхания — искусственную вентиляцию легких. После спинномозговой анестезии могут возникать головные боли, парезы и другие осложнения. В связи с этим спинномозговую анестезию применяют ограниченно, используя вместо нее анестезию эпидуральную.

Для проведения эпидуральной анестезии необходим специальный набор с принадлежностями для выполнения процедуры эпидурального обезболивания. Этот набор включает в себя эпидуральную иглу, эпидуральный катетер, одноразовые шприцы, бактериальный фильтр и специальный «переходник», позволяющий вводить через эпидуральный катетер анестетик, предварительно набранный в шприц.
Ассистент анестезиолога выкладывает содержимое набора для эпидуральной анестезии в стерильный лоток.

Чаще всего установка эпидурального катетера осуществляется в положении пациента сидя, несколько реже – лежа на боку.
Нахождение пациента в одном положении, в «состоянии в полной нерушимости» будет являться залогом того, что эпидуральная анестезия будет сделана максимально быстро и правильно. Для успешности процедуры очень важны хорошие анатомические условия, значительно улучшить которые способно правильное расположение пациента.
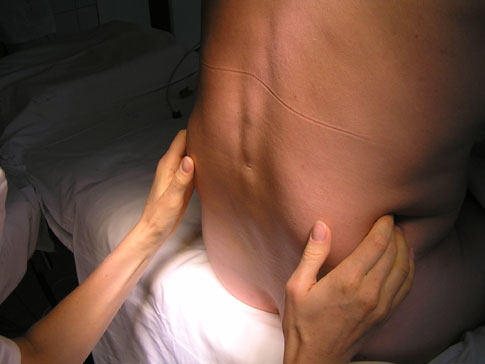
В основном, установка эпидурального катетера выполняется в нижнегрудном или поясничном отделе позвоночника. В данном примере эпидуральный катетер будет установлен в поясничном отделе. Анестезиолог определяет анатомические ориентиры и намечает место установки катетера, ощупывая спину пациента.

Проведение эпидуральной анестезии требует соблюдения строгих стерильных условий. После определения места, в котором будет проводиться установка эпидурального катетера, анестезиолог проводит тщательную обработку рук.

В это время анестезистка (помощник анестезиолога) обрабатывает стерильным раствором место выполнения анестезии.


Для большего удобства место, где будет проводиться эпидуральная анестезия, обкладывается стерильными пеленками.
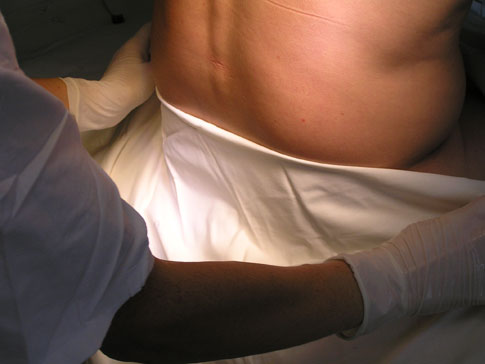
В шприц набирается раствор местного анестетика.


Далее анестезиолог проводит местную анестезию той области, через которую будет производиться установка эпидурального катетера. Для этого выполняется укол, игла практически безболезненно прокалывает кожу и вводиться глубже между позвонками по направлению к эпидуральному пространству.
Во время местной анестезии пациент может почувствовать ощущения небольшого дискомфорта и чувство распирания в месте укола.


Затем в один шприц набирается обычный стерильный раствор, а в другой шприц - раствор местного анестетика, который будет позже использоваться для осуществления непосредственно самой эпидуральной анестезии (раствор будет вводиться в область эпидурального пространства через катетер).

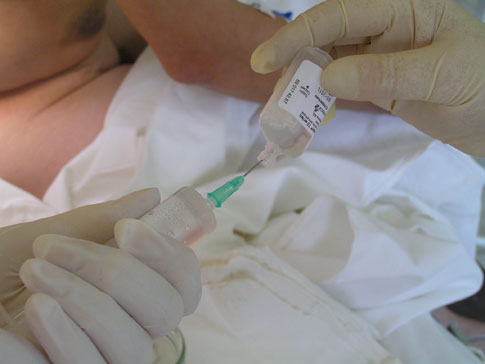
Теперь анестезиолог берет эпидуральную иглу и начинает аккуратно вводить её в межпозвоночную область.
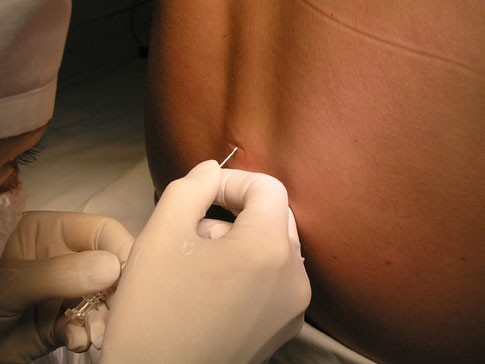
Длина эпидуральной иглы составляет около 9 см, диаметр - 1-2 мм.


Как правило, само введение эпидуральной иглы абсолютно безболезненно, так как, предварительно выполненная местная анестезия вызывает полное обезболивание области, через которую проводится эпидуральная игла.

Теперь наступило время применения первого шприца со стерильной жидкостью. Использование этого шприца позволяет анестезиологу правильно определять местонахождение кончика эпидуральной иглы при её продвижении от кожи до эпидурального пространства.


Для того чтобы в последующем эпидуральная анестезия эффективно выполняла свое прямое предназначение (обеспечивала качественное обезболивание) очень важно вовремя остановиться, то есть проникнуть иглой только до эпидурального пространства и ни миллиметра дальше.

Когда месторасположение иглы определено (кончик иглы находится в эпидуральном пространстве) через её просвет в эпидуральное пространство заводится тонкая трубочка, называемая эпидуральным катетером. Эпидуральный катетер вводится на глубину 3-5 см. В дальнейшем через эпидуральный катетер будет осуществляться введение местных анестетиков, которые, блокируя передачу импульсов по близлежащим нервам, будут вызывать обезболивание определенного региона тела.
По своей структуре эпидуральный катетер очень мягкий и тонкий, его присутствие в эпидуральном пространстве не вызывает никаких неприятных ощущений и дискомфорта.



Эпидуральная игла извлекается только после того, как процедура проведения эпидурального катетера полностью закончена.

На свободный конец эпидурального катетера закрепляется специальный переходник, позволяющий подсоединить к катетеру второй шприц с раствором местного анестетика.



Прежде чем вводить основную дозу местного анестетика (10-20 мл) анестезиолог удостоверяется в правильности расположения эпидурального катетера. Для этого в катетер вводится 3-5 мл раствора анестетика, после чего проводится оценка полученного эффекта.

Удостоверившись в правильности установки катетера, анестезиолог и анестезистка надежно фиксируют и закрепляют эпидуральный катетер.




Теперь все готово для введения основной дозы анестетика, после чего останется подождать 15-30 минут и операцию можно будет смело начинать.
Эпидуральная анестезия может быть использована не только для обезболивания оперативных вмешательств. Этот вид анестезии успешно используется для обезболивания пациентов в послеоперационном периоде, для лечения хронической боли, а также для обезболивания родов.


Внутрисосудистая анестезия. Внутривенную анестезию применяют при операциях на конечностях (хирургическая обработка ран, вправление вывиха, репозиция костных отломков, артротомия). В основе метода лежит локальное действие местного анестетика на нервные окончания сегмента конечности, изолированного, например с помощью наложенного кровоостанавливающего жгута, от общего кровотока. Конечность поднимают на 1—2 мин, затем выше предполагаемого места операции подкладывают эластичный бинт или кровоостанавливающий жгут для прекращения артериального кровотока. Путем венопункции или веносекции анестетик вводят в поверхностные вены конечности (рис. 5). При операциях на верхних конечностях используют 150—200 мл, на нижних 200—250 мл 0,25% раствора новокаина. По окончании операции жгуг снимают медленно, чтобы предупредить быстрое поступление раствора новокаина в общий кровоток.
Разновидностью внутрисосудистой анестезии является внутрикостная анестезия. Ее также применяют при операциях на конечностях. Конечность изолируют от общего кровотока с помощью эластичного бинта или жгута. Анестезирующее вещество вводят на верхние конечности в мыщелки плеча, локтевой отросток, кости кисти, на нижней — в мыщелки бедра, бугристость большеберцовой кости, пяточную кость. Над местом пункции кости осуществляют инфильтрационную анестезию кожи, глубжележащих тканей и надкостницы. Короткую толстую иглу с мандреном для пункции кости проводят через кожу, подкожную клетчатку и вращательным движениями вводят через кортикальную пластинку в губчатое вещество кости. При onepaциях на стопе и голени расходуют 100—150 мл, на бедре — 150—200 мл, на верхней конечно 100—150 мл0,25% раствора новокаина. Перед снятием жгута подкожно вводят 2 мл10% раствора кофеина-бензоата натрия, затем медленно снимают жгут.
ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ ПО ОБЕРСТУ-ЛУКАШЕВИЧУ |
Применяется при размозженных ранах пальцев и при необхо¬димости выполнения операции по поводу панариция. Перед выполнением манипулящш следует попросить больного в положении стоя поднять руку на 1-2 мин вверх с целью обескровливания Положение пострадавшего на спине, рука отведена под углом 90е к туловищу и улажена на подставку На основание пальца накладывают жгут. 1. Наложение жгута необязательно, если к раствору новокаина добавлен адреналин. 2. Не следует применять адреналин вместе с раствором новокаина при наложенном жгута. 3. При наложенном жгуте объем введенного раствора не должен превышать 4 мл из-за опасности развития компрессионной ишемии. Для удобства выполнения анестезии и профилактики возможных осложнений жгут должен быть наложен тотчас после введения новокаина. Техника анестезии предполагает последовательное обезболивание кожи, подкожной жировой клетчатки и собственных пальцевых нервов (тыльных и ладонных). Точка вкола иглы находится у основания проксимальной фаланги. Игла направляется под углом 90е к поверхности кожи с тыльной поверхности пальца к ладонной. В упрощенном варианте возможно введение иглы в межпальцевые промежутки. Рекомендуется применять 1% раствор новокаина по 2- 3 мл с каждой стороны.
|
Способы остановки кровотечения
Различают следующие виды кровотечения: по источнику кровотечения – артериальное, венозное, артерио—венозное и капиллярное (паренхиматозное); по направлению вытекания крови выделяют наружное и внутреннее; по времени возникновения различают первичное и вторичное.
Повреждение крупных артериальных стволов опасно для пострадавших: cуществует угроза смертельного исхода в связи с кровопотерей, возможно омертвение дистальной части конечности. Для остановки артериального кровотечения используются различные способы, но среди них нет универсальных. Необходимо четко знать показания к применению того или иного способа остановки кровотечения, уверенно владеть всем арсеналом имеющихся средств.
1. Способы временной и окончательной остановки кровотечения
При развитии кровотечения из крупной артерии оптимальным методом является его окончательная остановка, но если это оказывается невозможным, используют способы временной остановки кровотечения, которые не требуют специальных инструментов, отличаются быстротой и простотой применения.
Их используют в качестве экстренного первого этапа перед окончательной остановкой кровотечения. Одним из способов временной остановки кровотечения является пальцевое прижатие артерии к кости выше места повреждения. Возможность остановки кровотечения путем пальцевого прижатия артерии к кости определяется: поверхностным расположением артерии (между пальцем хирурга и артерией не должно быть плотных, мощных мышц); расположением кости близко к артерии, непосредственно под нею. Однако сочетание таких топографо—анатомических особенностей встречается далеко не во всех областях. Места возможного пальцевого прижатия артерий: на шее общую сонную артерию можно прижать к сонному бугорку на поперечном отростке VI шейного позвонка. В надключичной ямке можно прижать подключичную артерию к бугорку передней лестничной мышцы на I ребре. В подмышечной ямке можно прижать подмышечную артерию к головке плечевой кости. Бедренная артерия прижимается под паховой связкой к передней ветви лобковой кости. Для правильного выполнения пальцевого прижатия артерии нужно знать топографическую анатомию соответствующих областей: положение артерии, участок кости, к которому она прижимается, а также особенности взаимоотношения мышц, фасций, сосудисто—нервных пучков и т. д. Это определяет не только точку прижатия артерии, находящуюся на пересечении проекционной линии артерии с подлежащей костью, но и вектор пальцевого давления, позволяющий надежно остановить кровотечение и избежать осложнений. Остановка кровотечения пальцевым прижатием артерии имеет недостаток: способ применим лишь в течение короткого периода времени. Поэтому пальцевое прижатие может использоваться только как экстренная мера, первый этап, после которого нужно перейти к окончательной остановке кровотечения или применить другой способ, например, можно использовать жгут. Современный стандартный жгут представляет собой эластичную резиновую полоску с устройством для затягивания и закрепления в виде кнопок. При отсутствии стандартного жгута может быть использован импровизированный поясной ремень, косынка, полотенце и т. д. Жгут накладывается выше (проксимальнее) раны, по возможности ближе к ней, так как циркулярное сдавление тканей жгутом практически полностью исключает возможность кровообращения ниже места его наложения. Но, выбирая место наложения жгута, нужно учитывать некоторые топографо—анатомические особенности.
Считается наиболее рациональным наложение на те отделы конечности, где имеется только одна кость (плечо, бедро). Наложение жгута на те отделы конечности, в которых имеется две кости (предплечье, голень), менее эффективно, так как часть сосудов в этих областях, особенно в нижних отделах, располагается между костями, и остановка кровотечения не всегда эффективна. К преимуществам использования жгута следует отнести быстроту и простоту применения. Существенным недостатком является то, что жгут можно использовать ограниченное время (не более 2 ч) без риска получить осложнения: гангрену дистальной части конечности, паралич нервов в результате их сдавления, так называемый турникетный шок, развивающийся после снятия жгута в результате острой интоксикации организма продуктами метаболизма, накапливающимися в поврежденных и лишенных кровоснабжения тканях ниже жгута. К способам временной остановки кровотечения можно отнести также наложение тугой марлевой повязки, накладываемой на рану с помощью индивидуального перевязочного пакета.
После доставки пострадавшего в учреждение, где ему может быть оказана квалифицированная хирургическая помощь, необходимо произвести окончательную остановку кровотечения.

