
- •Репозиция костей носа при открытом переломе
- •Репозиция костей носа при закрытом переломе
- •Методика выполнения тройного приема Сафара
- •5. Вправление вывиха нижнечелюстного сустава
- •6. Риноманометрия
- •При каких заболеваниях назначают
- •Расшифровка результатов
- •Диагностическая ценность
- •Противопоказания
- •7. Типичная аудиограмма
- •8. Импедансограмма, акустический рефлекс, тимпанограмма. Импедансометрия
- •Что такое акустическая импедансометрия
- •Основные диагностические тесты акустической импедансометрии
- •Тимпанометрия
- •Тимпанометрия по Джергеру (1970)
- •Исследования функции слуховой трубы
- •Акустическая рефлексометрия
- •Диагностическая ценность акустической рефлексометрии
Пункция верхнечелюстной пазухи
Пункция верхнечелюстной пазухи может осуществляться как с диагностической, так и с лечебной целью. Основными показаниями являются острые и хронические воспалительные процессы (гаймориты).
Об операции

Условно процедуру можно разделить на несколько этапов:
Анестезия. Обезболивание поверхностное, слизистая оболочка нижнего и среднего носового хода смазывается раствором лидокаина с адреналином.
Доступ. Наиболее предпочтительным на сегодняшний день остается нижний носовой ход. Доступ через средний носовой ход выбирается нечасто.
Введение иглы. Изогнутая игла вводится на расстоянии 3 см от переднего конца нижней раковины. Субъективно для пациента процесс проникновения ощущается как проваливание. После этого удаляется мандрен.
Аспирация и промывание пазухи. Жидкое отделяемое обычно самостоятельно вытекает из канюли. Если этого не происходит, врач прибегает к промыванию.
Операция обычно осуществляется по технике Ф.С. Бокштейна, которая предполагает применение двух игл. Первая предназначена для введения раствора, вторая — для его вытекания. Это может быть раствор перманганата калия или любой другой, обладающий дезинфицирующим действием. В некоторых случаях промывание пазухи делается при помощи одной иглы и троакара, при этом все содержимое вместе с раствором вытекает через естественное отверстие. Голова пациента при этом наклонена вперед и вниз, что позволяет выходить жидкости непосредственно в лоток.
Как правило, пункция верхнечелюстной пазухи не представляет трудностей и протекает без осложнений при условии профессионального подхода. Тем не менее искривленная перегородка и некоторые анатомические особенности, в частности, утолщение стенки пазухи, могут стать препятствием для проведения вмешательства.
Осложнения
Местные и общие осложнения встречаются редко и обычно обусловлены нарушением техники проведения процедуры пунктирования. К первым можно отнести легкое кровотечение, которое устраняется при помощи тампонады носа. Если прокол выполнялся через нижнеглазничную стенку, вероятность абсцедирования щеки увеличивается. Осложнения общего характера представлены воздушной эмболией сосудов, которая бывает спровоцирована нагнетанием воздуха в пазуху. В связи с этим от продувания пазухи рекомендуется воздержаться.
Во избежание таких последствий на этапе подготовки обязательно проводится рентгенография. По рентгенограмме можно оценить не только размер пазух, но и сделать вывод о положении стенок и их разрушении (если оно имеется). Таким же образом осуществляется диагностика опухоли.
Пункция верхнечелюстной пазухи назначается врачом с целью уточнения диагноза гайморита или же в рамках комплексного лечения заболевания, когда требуется элиминация гнойного очага. Такая терапия обязательно предполагает последующее промывание пазухи растворами антисептиков. В подобных случаях после первой пункции в пазуху вводится катетер, который фиксируется лейкопластырем и используется для повторных промываний. Показано также курсовое введение антибиотиков продолжительностью около недели. Современной альтернативой классической пункции является промывание при помощи синус-катетера.
Зондирование пазух
Зондирование пазух носа является диагностическим методом осмотра пазух при помощи специальных эндоскопов, при необходимости дополняется введением лекарственных веществ через синус-катетер. Основная задача исследования заключается в выделении патологического содержимого пазухи, которое в дальнейшем подвергается бактериологическому, цитологическому анализу. В рамках процедуры удается также определить объем пазухи, что имеет большое значение при наличии отечности и инфильтративных изменений.
Показания
Поводами для зондирования пазух могут стать следующие состояния:
хронические воспалительные процессы (синуситы);
киста;
опухоли и опухолеподобные новообразования;
врожденная атрезия хоан;
травмы носа (трещины, переломы и пр).
К диагностике при помощи зонда прибегают после визуальной оценки состояния полости носа. Метод является вспомогательным и обычно сочетается с пункцией, дренированием, рентгенографией, компьютерной и магнитно-резонансной томографией.
О процедуре
Зондирование гайморовой пазухи не представляет технических трудностей. Оно осуществляется через средний носовой ход при помощи пуговчатого зонда. Его конец загибается под прямым углом. Изогнутая часть должна быть обращена в латеральном направлении, кверху. Врач выполняет плавные движения таким образом, чтобы зонд скользил по слизистой оболочке до полного проникновения в пазуху. Диагностическая ценность метода достигается только при условии стекания отделяемого пазухи мимо зонда, в виду чего сегодня показания для этого метода были значительно сокращены. Вместе с тем главными преимуществами данного способа являются простота проведения и атравматичность, поэтому он активно применяется в детской отоларингологии.
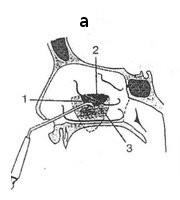
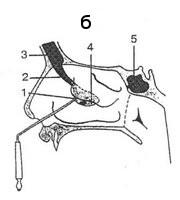
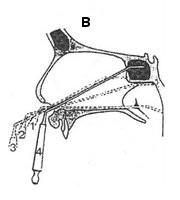
а - 1. крючковидный отросток на нижней стенке лабиринта, 2. впадина, 3. гайморова пазуха б - 1. крючковидный отросток на нижней стенке лабиринта, 2. воронка, 3. лобная пазуха, 4. впадина, 5. клиновидная пазуха в - 1,2,3 позиции катетера
При исследовании лобной пазухи путем зондирования врач должен обладать соответствующим уровнем квалификации. Манипуляции в области лобноносового канала не всегда оказываются безопасны, а в некоторых случаях и вовсе отсутствует техническая возможность для их проведения. При благоприятных анатомических условиях процедура нередко дополняется промыванием лобной пазухи. Используемые в таком случае зонды отличаются длиной и кривизной. Они вводятся под передним концом средней раковины кончиком слегка кверху и вперед. В случае успешного проведения исследования удается получить данные о состоянии лобной пазухи, не прибегая к травматичным методам диагностики, предполагающим ее вскрытие.
Что касается зондирования пазух решетчатой кости, то к нему прибегают сравнительно редко. Главным образом это объясняется трудностями, которые связаны с проникновением зонда через верхний носовой ход. Чтобы обеспечить доступ, приходится смещать среднюю носовую раковину в сторону перегородочного хряща, а в некоторых случаях и прибегать к дополнительной резекции тканей. Подобные манипуляции не всегда оказываются оправданы, поэтому в последнее время все чаще заменяются отсасыванием.
Клиновидная пазуха также трудно поддается зондированию. Процедура сопряжена с серьезными рисками, касающимися повреждений важных полостей черепа, в связи с чем не получила особого распространения в отоларингологической практике. В тех случаях, когда зондирование оказывается необходимо, предварительно выполняется рентгенография, позволяющая судить о размерах и форме пазухи. Предпочтение отдается пуговчатому носовому зонду, который вводится по линии Цукеркандля до входа в пазуху. Последний обнаруживается на ощупь.
Общим для зондирования пазух является применение местной аппликационной анестезии.
Репозиция костей носа при открытом переломе
Перед выполнением восстановления костей носа, выполняются манипуляционные мероприятия по остановке носового кровотечения. В носовые ходы закладывают турунды или марлевые салфетки. Они фиксируется не очень глубоко, но достаточно плотно, чтобы не усугубить положение и не сместить костные отломки.
Открытый перелом сопровождается повреждением целостности кожных покровов.
Специалист обрабатывает края раны трёх процентным раствором перекиси водорода или иным антисептическим раствором. Затем проводится хирургическое вмешательство по восстановлению костей носа, в зависимости от вида и места перелома. Во время оперативного вмешательства по восстановлению костей носа при открытом переломе удаляются отломки, несвязанные с другими костями и мягкими тканями. Опытный специалист старается сохранить самые маленькие кусочки кости, чтобы при дальнейшем срастании не сильно изменился внешний вид носа и лица пациента в целом.
После обработки раны и восстановления костных отломков, оценивается внешний вид кожных покровов. Если рана не воспалённая и достаточно очищена, то специалист её зашивает.
При сильном загрязнении или наличии гнойного инфильтрата рана остаётся открытой для дальнейшего лечения. Манипуляционные мероприятия направляются на остановку кровотечения.
Пациенту назначают антибиотикотерапию. Повреждённые кожные покровы обрабатываются антисептическими растворами. Также в рану закладываются заживляющие мази.
Репозиция костей носа при закрытом переломе
Репозиция костей носа при закрытом переломе осуществляется под местным обезболивающим. Выполняется вручную врачом хирургом. Слизистую оболочку носовых ходов смачивают антисептическим раствором в виде спрея. Снаружи место обкалывается Новокаином.
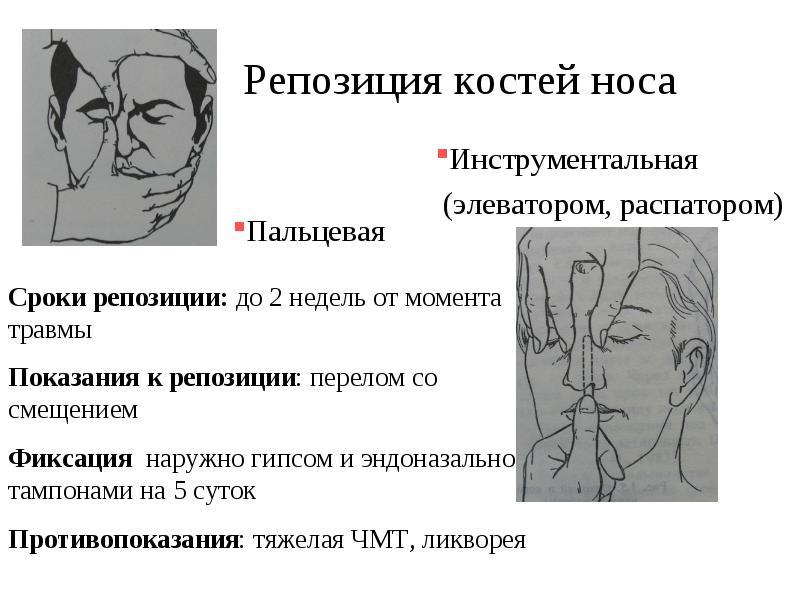
Методы репозиции костей носа
При несложном переломе врач вправляет кости несколькими движениями пальцев. При смещении отломков используется специализированный хирургический инструмент — элеватор, который помогает поставить костный отломок на прежде место. Когда хирург сопоставляет все костные отломки на свои места, в носовые ходы устанавливаются марлевые тампоны, пропитанные антибиотиком. Тугая тампонада придерживает кости, чтобы они держались на своих местах. Тампоны помещаются в носовые ходы на четверо суток, дыхание всё это время осуществляется через рот. Снаружи врач накладывает тугую гипсовую повязку, чтобы зафиксировать кости и не дать им сместится снова. По истечению четырёх дней, тампонада вынимается и дыханием восстанавливается через нос.
Тройной прием Сафара.
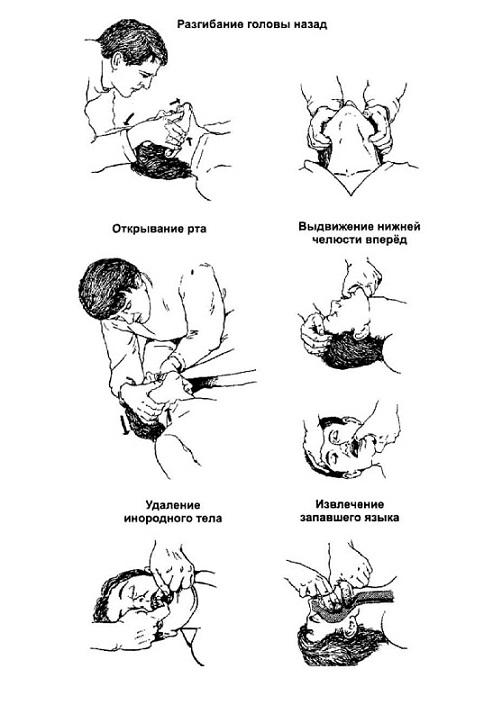
Методика выполнения тройного приема Сафара
5. Вправление вывиха нижнечелюстного сустава
1. Метод Гиппократа. Для вправления двустороннего вывиха больного следует усадить так, чтобы его нижняя челюсть находилась на уровне локтевого сустава опущенной руки врача или немного ниже, при этом затылок пациента должен иметь прочную опору. Большие пальцы рук врач помещает на жевательные поверхности нижних больших коренных зубов, а остальными захватывает нижнюю челюсть снизу (рис. 35). Вправляемые головки нижней челюсти должны проделать путь, обратный таковому при ее вывихивании: вниз, назад и кверху. С этой целью врач большими пальцами производит давление на нижние моляры с обеих сторон, постепенно увеличивая усилие до тех пор, пока головки нижней челюсти не опустятся ниже ската суставных бугорков. Это позволяет безболезненно растянуть волокна жевательных мышц. Резкое нажатие на моляры может привести к рефлекторному сокращению жевательных мышц задней группы и появлению выраженной боли. Недооценка данного положения нередко является причиной неудачи при вправлении вывиха. Далее подбородочный отдел челюсти следует переместить немного вверх и одновременно сместить нижнюю челюсть назад во впадину по заднему скату суставного бугорка. Последняя манипуляция обычно сопровождается энергичным смыканием зубов и характерным щелкающим звуком. Во
|
|
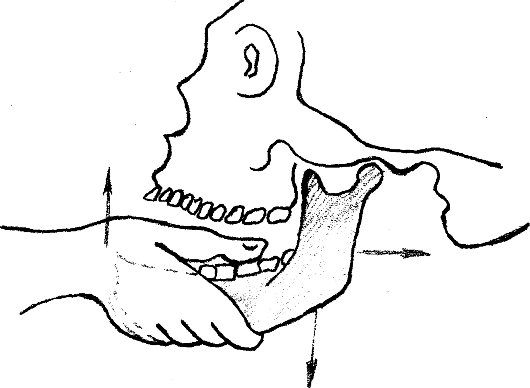 Рис.
35. Вправление переднего вывиха
височно-нижнечелюстного сустава (метод
Гиппократа).
Рис.
35. Вправление переднего вывиха
височно-нижнечелюстного сустава (метод
Гиппократа).
время данного этапа пальцы врача могут быть травмированы зубами больного, поэтому предварительно их необходимо обернуть марлевыми салфетками или полотенцем. К тому же данная манипуляция предотвращает травмирование пальцев при их давлении на бугорки моляров во время смещения нижней челюсти вниз.
После вправления вывиха больному следует наложить подбородочную пращу на 3 -5 дней, рекомендовать ограничение движения нижней челюстью, прием мягкой, полужидкой пищи и не открывать широко рот в течение 7 - 10 суток.
При одностороннем вывихе указанные приемы проводят на стороне вывиха.
Следует отметить, что вправление вывиха нижней челюсти целесообразно проводить после блокады двигательных веточек III ветви тройничного нерва, которые иннервируют жевательную мускулатуру. С этой целью рекомендуется проведение анестезии по Берше или Егорову одновременно с двух сторон. Если, несмотря на это, не удается ослабить рефлекторное сокращение мышц и низвести головки нижней челюсти ниже вершины суставного бугорка, показано кратковременное проведение общего обезболивания.
2. Метод П.В. Ходоровича. Автор предложил фиксировать большие пальца врача на косых линиях нижней челюсти на уровне больших коренных зубов так, чтобы ногтевые фаланги располагались в ретромолярных треугольниках, упираясь в передние края ветви нижней челюсти. В дальнейшем техника вправления нижней челюсти не отличается от таковой по методу Гиппократа.
При этом методе исключается опасность травмы пальцев врача зубами больного в момент смещения головки нижней челюсти в суставную впадину.
3. Метод Г.Л. Блехмана. Отличие метода заключается в том, что перемещение нижней челюсти вниз и кзади осуществляется путем надавливания указательными пальцами врача на венечные отростки вниз и кзади. По мнению автора, возникающее при этом умеренное болевое ощущение приводит к рефлекторному расслаблению жевательных мышц и перемещению головки нижней челюсти в правильное положение.
|
|
4. Метод Ю.Д. Гершуни. Для вправления вывиха давление на нижнюю челюсть большими пальцами врача производится снаружи через ткани щеки на верхушки венечных отростков по направлению кзади и вниз.
5. Метод В. Попеску. Застарелый передний вывих нижней челюсти со сроком более 4-5 недель не всегда удается устранить приведенными выше методами из-за образования рубцов вокруг суставной головки, длительное время находящейся в неправильном положении. В этом случае используется метод В. Попеску. Больного укладывают на спину. При максимально открытом рте между большими коренными зубами вводят тугие марлевые валики диаметром 1,5 - 2 см. Под местным или общим обезболиванием производят давление на подбородок снизу вверх, что приводит к перемещению головки нижней челюсти вниз. Далее давят на подбородок по направлению кзади, перемещая головку в суставную впадину. После вправления вывиха проводят иммобилизацию нижней челюсти в течение 2-3 недель.
6. Оперативный метод вправления вывиха нижней челюсти. Его производят, если консервативные методы не принесли результата. Операцию проводят под местным проводниковым или общим обезболиванием. По нижнему краю скуловой дуги делают разрез длиной 2 - 2,5 см и выделяют из разреза вырезку нижней челюсти. Однозубый крючок вводят в рану, зацепляют за край вырезки, сильно тянут вниз и рукой надавливают на подбородок кзади.
При этом головка нижней челюсти смещается вниз и назад, устанавливаясь в правильное положение в суставной впадине. Если этому препятствует деформированный суставной диск - его удаляют. Рану ушивают наглухо. Если имеются грубые рубцы вокруг сустава и в его полости, показаны реконструктивные оперативные вмешательства на височно-нижнечелюстном суставе.
