
- •КЛАССИФИКАЦИИ, АЛГОРИТМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ЭНДОКРИННОЙ СИСТЕМЫ У ДЕТЕЙ
- •СОДЕРЖАНИЕ
- •Диагноз сахарного диабета и другие категории гипергликемии (ВОЗ, 1999)
- •Дифференциальный диагноз между СД 1 и 2 типа в детской возрасте
- •С 6 мес. и старше
- •После 8-10 лет
- •Возраст
- •Контроль гликемии перед каждым введением инсулина!
- •Общий объем щитовидной железы (см3) = V правой доли + V левой доли
- •Классификация йоддефицитных заболеваний
- •Йоддефицитные заболевания\состояния
- •Фетальный
- •Течение
- •Первичное
- •Вторичное
- •Смешанное
- •1. При вторичном ожирении назначается этиопатогенетическая терапия:
- •а) устранение факторов, которые могут вызвать или поддержать патологический процесс в межуточном мозге (опухоли мозга)
- •Причина
- •Лечение
- •А. Наследственный изолированный дефицит ГР
- •В. Дефекты развития гипоталамо-гипофизарной системы
- •Критерии диагностики дефицита СТГ у детей
- •Классификация несахарного диабета
- •Клинические симптомы:
- •Причины первичной хронической надпочечниковой недостаточности
- •Принципы лечения хронической надпочечниковой недостаточности
- •Клинические признаки гипогонадизма у мальчиков:
- •УЗИ надпочечников
- •Задача № 1
- •Задача № 2

Дополнительные исследования: |
|
Общий ан. крови |
• Гипохромная анемия, эозинофилия, |
|
лимфоцитоз |
Ионограмма |
• Гиперкалиемия, гипонатриемия, гипохлоремия |
Сахарная кривая |
• Гипогликемия натощак, плоская сахарная |
|
кривая. |
Исследование функции |
|
надпочечников: |
|
а) уровень кортизола в плазме |
Низкий (<80 нмоль\л) |
6.00-8.00) |
• При первичной ХНН - повышен (> 100 нг\мл) |
б) Уровень АКТГ |
|
|
• При вторичной ХНН - снижен |
в) проба с АКТГ («Синактен- |
• При первичной ХНН - отрицательная (уровень |
депо») |
кортизола и 17-ОКС не изменяется); |
|
• При вторичной - положительная |
|
• Повышение уровня кортизола выше 552 |
|
нмоль\л исключает надпочечниковую |
|
недостаточность! |
г) уровень альдостерона и |
Снижены |
ренина плазмы |
М.б. снижены при вторичной и третичной ХНН |
Уровень СТГ, ТТГ, ЛГ, ФСГ |
|
УЗИ или КТ надпочечников - |
М.б.уменьшение размеров надпочечников, |
|
изменение эхоструктуры ткани, кальцинаты,др |
Краниограмма, КТ или МТГ |
При вторичной и третичной ХНН : |
г.м. |
- м.б. признаки внутричерепной |
|
гипертензии, остеопороз спинки турецкого |
|
седла; |
|
- м.б. выявлены опухоли гипофиза или |
|
гипоталамуса и др. |
Пример клинического диагноза: Первичная хроническая надпочечниковая недостаточность средней степени тяжести, стадия компенсации.
Принципы лечения хронической надпочечниковой недостаточности
При легкой степени заболевания:
а) диета с ограничением продуктов, содержащих калий и дополнительным введением поваренной соли;
б) 3-4 раза в год курсы аскорбиновой кислоты (200-500 – 1000 мг\сутки),
растительных адаптогенов, глицирама и др.
На фоне интеркуррентных заболеваний, а также при отсутствии эффекта от проводимой терапии необходимо назначение глюкокортикоидов!
При средне-тяжелой степени заболевания: постоянный, пожизненный
прием глюкокортикоидов.
Препаратом выбора является таблетированный гидрокортизон («КОРТЕФ») в суточной дозе 10-15 мг\м2 или (при отсутствии кортефа) – преднизолон (5-7 мг\м2\сутки).
41

Препараты назначаются с учетом суточного ритма 2-х кратно (2\3 дозы - в 7.00 и 1\3 дозы в 16.00-17.00) или 3-х кратно (7.00 – 12.00 – 17.00)
При тяжелой степени заболевания: постоянная комбинированная терапия глюкокортикостероидами (гидрокортизон) и минералокортикоидами -Флудрокортизон
(кортинефф) 1-2 таб. в сутки (таб.0,1 мг) в виде 1-кратного приема в 7.00 или 2-х кратного приема (7.00 и 18.00).
При интеркуррентных заболеваниях необходимо увеличивать дозу глюкокортикостероидов в 2 раза на 3-5 дней
Лечение пожизненное
При развитии аддисонического криза необходима неотложная помощь, как при острой надпочечниковой недостаточности
ОСТРАЯ НАДПОЧЕЧНИКОВАЯ НЕДОСТАТОЧНОСТЬ (ОНН) – неотложное состояние, угрожающее жизни больного, возникающее в результате резкого, внезапного, снижения продукции гормонов коры надпочечников.
Проявляется тяжелым сосудистым коллапсом, выраженной адинамией и
постепенным затемнением сознания.
Причины ОНН у детей:
o Кровоизлияния в надпочечники или некроз, тромбоз сосудов надпочечников o Септические состояния (синдром Уотерхауза-Фридериксена) – чаще при менингококцемии
o Лимфатический диатез с тимомегалией
o ДВС-синдром (асфиксия, родовая травма новорожденных, ожоговая болезнь и др.)
o |
Декомпенсация |
хронической |
надпочечниковой |
недостаточности |
(Аддисонический криз) |
|
|
|
|
o |
Геморрагические диатезы |
|
|
|
o |
Синдром отмены и др. |
|
|
|
Клиника ОНН
Может развиваться внезапно, без предшественников, в виде:
Тяжелого коллапса с падением АД
Признаков сердечно-сосудистой недостаточности (цианоз, одышка, учащенный, нитевидный пульс)
Рвота, боли в животе, судороги
Гипертермия, затем гипотермия
Появление петехиальной сыпи на коже
42

Аддисонический криз
обусловлен декомпенсацией ОНН, может развиваться медленно, в течение
нескольких дней, недель.
1 стадия – преобладает дефицит ГКС:
Головная боль, слабость, снижение аппетита, повышенная утомляемость, усиление гиперпигментации, снижение АД
(особенно САД);
2 стадия – преобладает дефицит МКС:
Резкая слабость, анорексия, боли в животе, рвота, разжиженный стул, м.б. признаки обезвоживания, «мраморность» кожи,
прогрессирующее падение АД (САД и ДАД), олигурия.
3 стадия – дефицит ГКС и МКС:
Тяжелый сосудистый коллапс, гипотермия, кома
Диагноз ОНН преимущественно клинический!
Неотложная помощь должна проводиться немедленно, не дожидаясь результатов лабораторных исследований, после предварительного забора крови на ионограмму,
сахар крови, кортизол и АКТГ.
Принципы неотложной терапии при ОНН
1. Регидратационная терапия и противошоковые мероприятия:
Внутривенно капельно вводится 0,9% раствор натрия хлорида и 5% глюкозы в соотношении 1 : 1 из расчета суточного объема 100-150 мл \кг детям раннего возраста; 80-100 мл\кг – в дошкольном возрасте; и 50-70 мл\кг – в школьном возрасте.
При выраженных симптомах коллапса начинать инфузионную терапию следует с плазмозамещающих растворов (полиглюкин или реополиглюкин) в дозе 10-15
мл\кг.
При многократной рвоте необходимо в\венное введение 10% натрия хлорида в дозе 10-20 мл в начале лечения.
Не использовать препараты калия в начале терапии
2.Гормонозаместительная терапия:
Внутривенно струйного на 0,9% р-ре NaCl ввести в течение 1-го часа
гидрокортизона гемисукцинат из расчета 3-5 мг\кг, затем, под контролем АД,
уровня калия и натрия в крови продолжить в\венное капельное введение
гидрокортизона на 0,9% р-ре NaCl из расчета 10-40 мг\кг\сутки или 200-300 мг\м2 При отсутствии эффекта гидрокортизон вводят дополнительно в\мышечно в
дозе 50 мг\м2 в 4 приема, равными дозами (через 6 часов).
При отсутствии гидрокортизона вводится преднизолон в\венно струйно в суточной дозе от 2 мг\кг до 8-10 мг\кг;
Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и нормализации АД с постепенным уменьшение дозы и увеличения
интервалов введения до 4-2 раз в сутки в течение 3-5 дней.
Затем больных переводят на пероральное лечение ГКС с учетом суточного ритма: гидрокортизон (КОРТЕФ), или, при отсутствии препарата - преднизолон. При тяжелой степени заболевания необходимо сочетание таблетированных
глюкокортикостероидов с минералокортикоидами (кортинефф).
43

3.Дополнительно, для купирования сосудистой недостаточности:
- в\в допамин 8-10 мкг\кг\мин под контролем АД и ЧСС; - или 0,2% норадреналин 0,1 мл\ год жизни в\в;
- или 1% фенилэфрин (мезатон) 0,1 мл\год жизни в\в.
4.При гипогликемии ввести 20-40% раствор дексторозы в дозе 2 мл\кг в\в струйно.
5.Коррекция гемокоагуляционных нарушений (профилактика и лечение ДВС – синдрома) – антиагреганты (дипиридамол, гепарин);
6.Оксигенотерапия.
7.Антибиотики широкого спектра действия.
Лечение ОНН должно проводиться под контролем содержания натрия, калия, сахара в крови и АД
ВРОЖДЕННАЯ ДИСФУНКЦИЯ КОРЫ НАДПОЧЕЧНИКОВ
- группа заболеваний с аутосомно-рецессивным типом наследования, в основе которых лежат различные ферментативные дефекты биосинтеза стероидных гормонов надпочечников.
|
|
|
|
|
|
|
|
|
холестерин |
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
StAR-протеин |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
P450 scc |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
∆5-прегненолон |
|
|
|
|
|
|
|
|
|
|
||||||
|
3β-ГСД |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
P450 c17a |
|
|
|
|
P450 c17a |
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
прогестерон |
17α- |
гидроксипрегненолон |
|
|
↑дегидроэпиандростерон |
|||||||||||||||||||
|
P450 c21 |
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3β-ГСД |
|
|
|
|
|
|
|
|
|
|
|
|
|
3β-ГСД |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
дезоксикортикостерон |
↑17α-гидроксипрогестерон |
|
|
|
∆4-андростендион |
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
P450 c17a |
|
|
|
|
|
|
||||
|
Р450c11 |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
P450c21 |
|
|
|
|
|
|
|
|
|
|
тестостерон |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
кортикостерон |
|
|
11-дезоксикортизол |
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
Р450 11AS |
|
|
|
|
Р450c11b |
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
альдостерон |
|
|
|
|
кортизол |
|
|
1- дефицит 21-гидроксилазы |
||||||||||||||||
Схема биосинтеза гормонов надпочечников
Наиболее часто встречаются следующие формы врожденной дисфункции коры надпочечников:
1.Липоидная гиперплазия надпочечников (дефект StAR-протеина,
недостаточность 20,22-десмолазы);
2.Недостаточность 3β-гидроксистероиддегидрогеназы (3β-ГСД);
3.Недостаточность 17α-гидроксилазы/17,20-лиазы (Р450с17);
44

4.Недостаточность 11β-гидроксилазы (Р45011β) - гипертонический вариант ВДКН;
5.Недостаточность 21-гидроксилазы (Р450с21).
Общим в патогенезе всех форм ВДКН является:
9снижение синтеза кортизола,
9гиперпродукция АКТГ,
9двусторонняя гиперплазия надпочечников,
9накопление гормонов-предшественников.
Клиническая картина различных форм заболевания обусловлена, с одной стороны, дефицитом стероидов, синтез которых невозможен ввиду того или иного
ферментативного дефекта, с другой стороны - накоплением стероидов, предшествующих ферментному блоку, и гормонов, синтез которых не нарушен.
Клинические и биохимические особенности различных форм врожденных нарушений стероидогенеза
Форма |
Клинические признаки |
Лабораторные данные |
заболевания |
|
|
Дефект |
Ложный мужской гермафродитизм. |
Повышение АКТГ, ренина |
StAR- |
Признаки гипокортицизма. |
плазмы. |
протеина |
|
Низкие/неопределяемые |
|
|
уровни всех стероидов. |
Дефект |
Неполная маскулинизация у |
Повышение прегненолона, |
3β-ГСД |
мальчиков. Андрогенизация |
ДГЭА, АКТГ, ренина плазмы |
|
гениталий у девочек. |
|
|
Признаки гипокортицизма |
|
Дефект |
С первых лет жизни артериальная |
Повышение уровня |
CYP17 |
гипертензия у детей обоих полов, |
минерало-кортикоидов |
|
гипокалиемия. |
(дезоксикортико-стерона, |
|
- У мальчиков - неполная |
кортикостерона) и АКТГ. |
|
маскулинизация наружных |
Снижены глюкокортикоиды |
|
гениталий; |
(кортизол), малые андрогены |
|
- у девочек наружные гениталии |
(ДГЭА) и ренин плазмы. |
|
сформированы по женскому типу, в |
|
|
пубертате формируется первичный |
|
|
гипогонадизм |
|
Дефект |
Артериальная гипертензия. |
Повышение |
CYP11В1 |
Гипокалиемия, алкалоз. |
дезоксикортизола, |
|
Маскулинизация гениталий у |
кортикостерона, АКТГ. |
|
девочек. |
Снижение ренина плазмы. |
|
Постнатальная вирилизация: рост |
|
|
клитора у девочек и полового члена |
|
|
у мальчиков; |
|
|
половое оволосение в 1,5 – 2 года у |
|
|
обоих полов, раннее закрытие зон |
|
|
роста |
|
45

Самым распространенным вариантом среди врожденных нарушений стероидогенеза является дефицит фермента 21-гидроксилазы, составляющий более
90% всех случаев ВДКН.
Выделяют 3 клинических варианта недостаточности 21-гидроксилазы:
1)Простая вирильная форма.
2)Сольтеряющая форма.
3)Неклассическая (постпубертатная) форма.
Классические формы дефицита 21-гидроксилазы
Вирильная форма обусловлена частичным дефицитом 21-гидроксилазы с
нарушением синтеза кортизола. Сольтеряющая форма обусловлена полным блоком синтеза глюко- и минералокортикоидов. Дефицит кортизола по принципу
обратной связи вызывает усиленную продукцию АКТГ и приводит к гиперплазии надпочечников. При этом активно секретируются 17-гидроксипрогестерон (17-ОНР), расположенный выше ферментного блока, и андрогены, синтез которых не зависит
от активности фермента 21-гидроксилазы. Снижение продукции альдостерона при сольтеряющей форме приводит к снижению реабсорбции натрия в почках и повышению реабсорбции калия, а также к повышению уровня ангиотензина II. Результатом этих изменений являются гипонатриемия, гиперкалиемия, ацидоз,
дегидратация.
Клинические симптомы вирильной формы
Пренатальная вирилизация:
•у девочек - выраженная вирилизация наружных половых органов к моменту рождения, затрудняющее определение пола;
•у мальчиков возможно увеличение полового члена.
Постнатальная вирилизация - характеризуется признаками ложного преждевременного полового развития детей по мужскому типу.
Синдром гиперандрогении:
•гипертрофия клитора у девочек;
•увеличение полового члена, эрекции у мальчиков;
•половое оволосение в 1.5 – 2 года;
•симптомы маскулинизации: огрубение голоса, гипертрофия мускулатуры,
мужское телосложение, появление acne vulgaris;
•ускорение темпов роста в раннем возрасте;
•закрытие зон роста и прекращение линейного роста к 9-10 годам.
Клинические симптомы сольтеряющей формы
•наличие симптомов вирилизации к моменту рождения;
•на 2-3 неделе жизни развивается синдром потери соли: рвота, обезвоживание, потеря веса.
•коллапс, кардиогенный шок, смерть в отсутствие терапии.
Репродуктивные нарушения у взрослых:
•гипоплазия матки, поликистоз яичников у женщин;
•олигоспермия у мужчин.
Дифференциальный диагноз
•У девочек с неправильным строением наружных гениталий - со всеми
формами гермафродитизма;
46

•У мальчиков с сольтеряющей формой – с пилоростенозом,
•У мальчиков с вирильной формой - с преждевременным половым развитием
иного генеза;
•С другими формами ВДКН.
Алгоритм диагностики дефицита 21-гидроксилазы у детей:
1.При рождении ребенка с гермафродитными гениталиями необходима срочная консультация детского эндокринолога и детского уролога!
2.Данные неонатального скрининга на ВДКН – повышенный уровень 17гидроксипрогестерона (17ОНП) в сухом пятне крови.
3.Определение уровня 17-ОНР в сыворотке крови проводится у новорожденных
с бисексуальным строением наружных гениталий при отсутствии пальпируемых яичек и у мальчиков с клиническими проявлениями синдрома потери соли.
Содержание 17-ОНР при классических формах заболевания в 10 раз и более превышает нормативные показатели.
4.До получения гормональных данных всем детям, имеющих аномальное
строение гениталий, необходимо проводить мониторинг уровня электролитов в крови (ионограмма).
Нарастание уровня калия и снижение уровня натрия в сочетании с синдромом потери соли следует рассматривать
как проявление дефицита 21-гидроксилазы (сольтеряющая форма)
иназначать гормонзаместительную терапию!
5.Определение сниженного уровня кортизола (при вирильной форме) и альдостерона (при сольтеряющей форме) при повышенном уровне АКТГ.
6.Исследование кариотипа – 46 ХХ (у девочек) и 46 XY (у мальчиков).
7.УЗИ, КТ надпочечников – 2-х сторонняя гиперплазия надпочечников.
8.УЗИ органов малого таза (у девочек) – нормальное строение матки и
яичников.
9.Молекулярно-генетический анализ (наличие мутаций гена CYP21).
10.У детей старше 1-года – исследование костного возраста (опережение)
Неонатальный скрининг классических форм дефицита 21-гидроксилазы
Метод неонатального скрининга 21-гидроксилазной недостаточности основан
на определении уровня основного патогенетического маркера заболевания 17-ОНР
в сухом пятне крови. Данная методика была предложена Pung с соавт. в 1977 г.
47
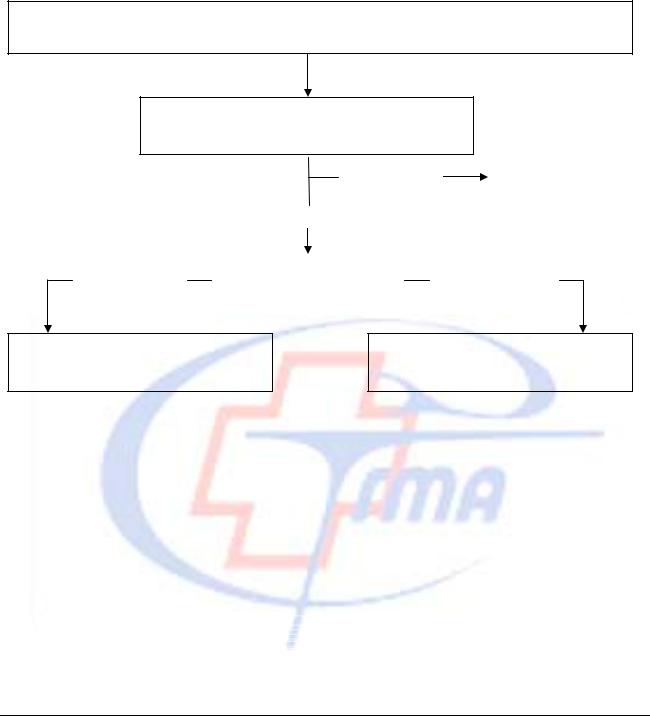
Забор крови у доношенных новорожденных на 4-5 день жизни, у недоношенных – на 7-14 день в родильных домах и детских поликлиниках
Исследование 17-ОНР в лаборатории медико-генетической консультации
|
|
|
< 60 нмоль/л |
|
норма |
|
||
|
|
> 60 нмоль/л |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Повторное |
|
|
|
|
|
|
> 60 нмоль/л |
|
|
< 60 нмоль/л |
|
||||
|
определение 17-ОНР |
|
|
|||||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
Диагностика классической формы ВДКН
Транзиторное повышение 17-ОНР при рождении
Неонатальный скрининг классической формы недостаточности фермента 21гидроксилазы
Тяжелый адаптационный стресс в периоде новорожденности может
приводить к повышению концентрации 17-ОНР даже при нормальной активности 21гидроксилазы.
Повышенные концентрации 17-ОНР могут определяться также у недоношенных новорожденных (срок гестации менее 36 недель) и младенцев с
низкой массой тела при рождении (менее 2500 гр).
Пример клинического диагноза: врожденная дисфункция коры надпочечников (дефицит фермента 21-гидроксилазы), сольтеряющая форма, компенсация
Принципы лечения классических форм ВДКН
I.Гормонозаместительная терапия
Цели гормонзаместительной терапии:
•заместить дефицит стероидов (ГКС и МК)
•не допустить развития ОНН
•снизить уровень стероидов, секреция которых повышена в результате
ферментативного дефекта
•подавить избыточную секрецию АКТГ
•оптимизировать рост больных
•предотвратить вирилизацию гениталий
•выполнить феминизирующую пластику
•обеспечить нормальное половое созревание и фертильность
48

1) Лечение вирильной формы ВДКН: восполнение дефицита глюкокортикостероидов.
Гидрокортизон (Кортеф) из расчета 10-15 мг/м2/сут в равных дозах 3 раза в день
внутрь (6.00 – 14.00 – 22.00) после кормления.
При закрытии зон роста можно использовать преднизолон (2 - 4 мг/м2 из расчета 1/3 суточной дозы в 7 час и 2/3 дозы в 23 час), дексаметазон (0,25 - 0,35 мг/м2
однократно вечером).
Адекватность дозы ГКС:
-отсутствие жалоб и проявлений дефицита ГКС
-нормализация темпов роста и костного возраста
-отсутствие прогрессирования андрогенизации
-нормализация размеров надпочечников по УЗИ
-нормализация уровня 17-ОНР.
2) Лечение сольтеряющей формы ВДКН: одновременно с глюкокортикостероидами необходимо восполнение дефицита минералокортикостероидов.
Флудрокортизон (Кортинеф) назначается детям младше 1 года: 0.1–0.3 мг/сут в 3
приема (7.00 – 15.00 – 23.00 час); детям старше 3х лет: 0.05–0.1–0.2 мг/сут в 2
приема (8.00 – 18.00 час). Терапия пожизненная!
Адекватность дозы МК:
-отсутствие жалоб и клиники потери соли
-нормализация уровня калия, натрия, активности ренина плазы и АД
II. Терапия в стрессовой ситуации:
При интеркуррентных заболеваниях с лихорадкой более 38,50 С, рвоте, травмах и операциях, тяжелой физической нагрузке суточная доза ГКС увеличивается в 2-3 раза. В случае невозможности перорального приема лекарственных препаратов применяют парентеральное введение гидрокортизона гемисукцината 100 мг/м2 поверхности тела в сутки в 4 приема.
При развитии сольтеряющего криза рекомендуется в/в введение гидрокортизона
3-5 мг/кг на одно введение 6 раз в сутки и дополнительное введение физиологического раствора хлорида натрия в дозе 150 мл/кг/сут до купирования криза и восстановления возможности перорального приема препаратов.
III. Девочкам – хирургическая коррекция наружных гениталий должна быть
выполнена в течение 1-го года жизни, но не ранее 6 месяцев от начала гормонозаместительной терапии.
Клинические симптомы неклассической формы ВДКН
•При рождении признаков ВДКН нет; наружные половые органы у девочек сформированы по женскому типу, возможна незначительная гипертрофия клитора;
•Характерно нарушение последовательности, а также раннее появление вторичных половых признаков у детей в виде изолированного пубархе.
•Ускорение роста и костного возраста могут наблюдаться до пубертата, при
этом, конечный рост соответствует генетически ожидаемому росту;
•Гирсутизм различной степени выраженности;
•Нарушение менструальной функции, вторичное бесплодие, невынашивание беременности у 50% женщин;
•Симптомов гипокортицизма, как правило, нет.
49
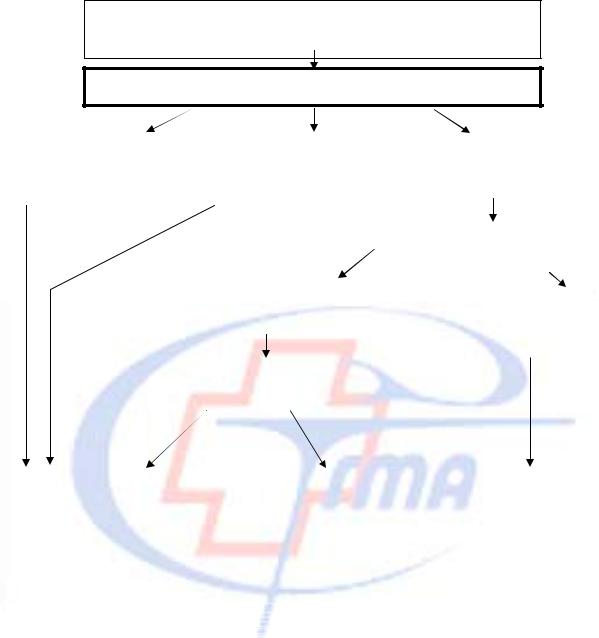
Алгоритм диагностики неклассической формы дефицита 21-гидроксилазы
Клинические признаки гиперандрогении различной степени выраженности
Исследование базального уровня 17-ОНР, кортизола
Базальный 17-ОНР- N |
|
|
|
Базальный 17ОНР ↑ |
|
Базальный 17-ОНР ↑ |
|
||||||||
|
(до 6,9 нмоль/л); |
|
|
|
(более 6,9 нмоль/л); |
|
(более 6,9 нмоль/л); |
|
|||||||
|
Кортизол N |
|
|
|
Кортизол ↑ |
|
|
Кортизол N или ↓ |
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Проведение пробы с |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
аналогом АКТГ |
|
||
|
|
|
Стимулированный |
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
17-ОНР N |
|
|
|
|
|
Стимулированный |
|||
|
|
|
|
|
(до 50 нмоль/л) |
|
|
|
|
17-ОНР ↑ |
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
(более 50 нмоль/л) |
|
|
|
Молекулярно-генетический |
|
|
|
|
|
||||||||
|
|
|
|
|
анализ (ген CYP21) |
|
|
|
|
|
|||||
|
мутации не |
|
|
|
мутации |
|
|
|
|
|
|||||
|
определены |
|
|
|
определены |
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
Гетерозиготное |
|
|
Неклассическая |
|
||||
|
Другие виды |
|
|
|
|
|
|
|
|||||||
|
гиперандрогении |
|
|
|
|
носительство |
|
|
форма дефицита |
|
|||||
|
|
|
|
|
|
|
|
мутантного гена |
|
|
21-гидроксилазы |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Дифференциальный диагноз
• С другими формами гиперандрогении: синдром Штейна-Левенталя, синдромом гиперпролактинемии и пр.
Принципы лечения неклассической формы ВДКН
1)Заместительная терапия ГК детям проводится только при
наличии симптомов прогрессирующей гиперандрогении и опережении костного возраста.
2)Заместительная терапия МК не требуется.
3)У девочек-подростков и молодых женщин показанием к назначению ГКтерапии является прогрессирующий гирсутизм, олигоменорея, бесплодие.
4)В период беременности женщины как с классической так и неклассической формой заболевания, должны получать препараты ГК, не проникающие
через плацентарный барьер (преднизолон, гидрокортизон).
50

НАРУШЕНИЯ ПОЛОВОГО РАЗВИТИЯ У ДЕТЕЙ
I. Задержка полового созревания.
А) функциональная задержка полового развития (синдром позднего пубертата)
Б) гипогонадизм (гипогонадотропный и гипергонадотропный)
II. Преждевременное половое развитие
III. Врожденные нарушения половой дифференцировки.
Последовательность появления вторичных половых признаков у девочек
Возраст |
Признак |
9-10 лет |
Рост костей таза, округление ягодиц, незначительный рост |
|
молочных желез (Ма1Р0Ах0Ме0) |
10-11 лет |
Рост молочных желез до стадии «бутона», появление волос на |
|
лобке (Ма1-2Р1Ах0Ме0) |
11-12 лет |
Рост наружных и внутренних гениталий, изменение эпителия |
|
влагалища |
12-13 лет |
Развитие железистой ткани молочных желез, пигментация сосков, |
|
появление 1 менструации (Ма2Р1Ах0-1Ме1) |
13-14 лет |
Рост волос в подмышечных впадинах, нерегулярные менструации |
|
(Ма3Р2Ах1Ме2) |
14-15 лет |
Изменение формы ягодиц и таза. Самая ранняя нормальная |
|
беременность |
15-16 лет |
Регулярные менструации (Ма3Р3Ах3Ме3) , появление угрей |
16-17 лет |
Остановка роста скелета |
Последовательность появления вторичных половых признаков у мальчиков
Возраст |
Признак |
10 - 11 лет |
Начало роста яичек (G1Р0Ах0L0V0F0) |
11-12 лет |
Рост гортани, предстательной железы (G1Р0-1Ах0L1V0F0) |
12-13 лет |
Значительный рост яичек и полового члена, рост волос на лобке |
|
(G2Р1-2Ах0L1V0F0) |
13-14 лет |
Мутация голоса, быстрый рост яичек и полового члена |
|
(G2-3Р1-2Ах0L1V1F0) |
14-15 лет |
Рост волос в подмышечных впадинах, пигментация мошонки, |
|
появление волос на лице.(G3Р1-2Ах1-2L1V1F1-2) |
|
Первая эякуляция |
15-16 лет |
Созревание сперматозоидов.(G4Р4Ах3L1V2F2) |
16-17 лет |
Оволосение лобка по мужскому типу, рост волос по всему |
|
телу.(G4Р4-5Ах3L2V2F3-4) |
17-21 год |
Остановка роста скелета.(G4Р4-5Ах4L2V2F4-5) |
51

ЗАДЕРЖКА ПОЛОВОГО РАЗВИТИЯ - отсутствие вторичных половых признаков у девочек в возрасте 13 лет и старше; у мальчиков – 14-15 лете и старше.
|
Функциональная задержка полового развития |
|
|
(синдром позднего пубертата): |
|
|
Конституциональная задержка роста и полового развития. |
|
|
Задержка пубертата при хронических системных заболеваниях |
(соматогенно |
|
обусловленная) |
|
Задержка пубертата при недостаточном питании и неадекватных энергозатратах (спорт, балет, др.).
Конституциональная задержка роста и полового развития (критерии диагностики):
1.Данные анамнеза: наличие синдрома позднего пубертата у одного их родителей или других родственников 1 степени родства;
2.Характерна задержка роста в первые 3-4 года жизни и в препубертате (9-10 лет);
3.Половое и физическое развитие ребенка задержано не более, чем на 2-3 года;
4.Отсутствие других причин задержки роста и пубертата: исключена хроническая
соматическая патология, врожденные пороки развития, синдром мальабсорбции и т.д.;
5.При обследовании: обш.анализ крови, мочи, биохимические показатели функции печени, почек и др, ЭКГ – без патологии;
6.Костный возраст отстает на 2-3 года и соответствует половому и физическому
развитию подростка;
7.Уровень гормонов Т3, Т4, ТТГ, кортизола, секреция СТГ (стимуляционная проба) – в норме;
8.Уровень половых гормонов (тестостерон, эстрадиол) ФСГ, ЛГ – допубертатаный;
9.Положительные стимуляционные пробы с хорионическим гонадотропином и люлиберином (буселерин);
Лечебная тактика у детей с функциональной задержкой пубертата:
1.Полноценное питание, полноценный сон, достаточный двигательный режим;
2.Лечение основного заболевания – при соматогенно обусловленном синдроме позднего пубертата;
3.Негормональные стимуляторы роста (препараты карнитина, вит. Е, А, С);
4.Девочкам – циклическая витаминотерапия:
•с 1 по 15 день: фолиевая кислота 1 таб. 3 раза в день + вит. В1 1 мг х 3 раза в
день + вит. Е 0,2 х 2 раза в день;
•с 16 по 30 день: вит. Е 0,2 х 2 раза в день + вит. С 0,1 х 3 раза в день;
5.Профилактика йоддефицитных заболеваний – препараты йода в течение всего
подросткового периода;
6.Препараты кальция.
Гипогонадизм – стойкое, часто необратимое нарушение функции репродуктивной системы со снижением секреции половых гормонов.
Классификация гипогонадизма:
Первичный гипогонадизм обусловлен сниженной секрецией половых
гормонов, в результате патологического процесса в гонадах; Вторичный гипогонадизм обусловлен снижением или отсутствием секреции
ФСГ, ЛГ гипофизом;
Третичный гипогонадизм обусловлен сниженной секрецией люлиберина. По
происхождению гипогонадизм может быть врожденным и приобретенным.
52
