
19-25
.docx19. Рана - нарушение целостности кожи или слизистой оболочки с возможным повреждением структуры глубжележащих тканей и органов.
Раны по происхождению подразделяют на операционные (возникшие в результате хирургических вмешательств) и случайные (возникающие в быту и на производстве).
Операционные раны стерильные (асептические).
Все случайные раны инфицированы - при ранении в ткани попадают микробы с ранящего предмета - возникает первичное инфицирование, и через 6-8 часов в ране развивается воспаление. При нарушении асептики в период лечения раны происходит вторичное инфицирование, что замедляет заживление раны. Развитию инфекции в ране способствуют наличие гематомы, нежизнеспособных тканей, нарушение кровообращения.
Случайные раны подразделяют на непроникающие и проникающие. Проникающими называют ранения, при которых ранящий предмет проникает в различные полости организма (полость черепа, грудная и брюшная полости, полости суставов).
По характеру повреждения тканей различают раны резанные, рубленые, колотые, ушибленно-рваные, укушенные, огнестрельные.
Резанные раны возникают при травме острым предметом (нож, бритва, стекло, край жести и т.д.). При этом разрушается относительно небольшое количество клеток, окружающие ткани не разрушаются. Такие раны хорошо заживают.
Рубленые раны наносят острым тяжелым предметом (топор, тесак, шашка). Происходит глубокое повреждение тканей (нередко с повреждением костей), сотрясение и ушиб окружающих тканей. Это ухудшает заживление раны.
Колотые раны возникают при ранении колющим предметом (шило, штык, гвоздь). Они опасны тем, что в глубине могут быть повреждены внутренние органы, крупные кровеносные сосуды, нервы.
Ушибленно-рваные раны являются следствием воздействия тупого предмета. При этом в ране большое количество размозженных, пропитанных кровью нежизнеспособных тканей. Эти ткани служат хорошей питательной средой для микробов. Такие раны сопровождаются значительной болью и медленно заживают.
Укушенные раны возникают при укусе животных (собаки, кошки, лисы, волка) и человека. При укусах животных в рану может попасть вирус бешенства. При укусах человека в рану попадает много микробов, образуется гематома. Эти раны нагнаиваются и плохо заживают.
Огнестрельные раны характеризуются значительной глубиной поражения, обширными разрушениями тканей, обильным кровотечением, сильными болевыми ощущениями, что нередко приводит к развитию травматического шока.
Признаками раны являются боль, кровотечения, зияние (расхождение краев раны), нарушение функции поврежденного участка тела. Интенсивность боли зависит: а) от количества нервных окончаний в зоне ранения, б) от нервно-психического состояния пострадавшего, в) от характера ранящего предмета: чем острее оружие, тем меньше нервных элементов разрушается и боль относительно слабее, г) чем быстрее наносится травма, тем меньше болевых ощущений. Массивность кровотечения зависит от характера и количества поврежденных сосудов. Обильное кровотечение возникает при ранении крупных артерий. При ранении нарушается функция поврежденного участка тела. Особенно это относится к конечностям.
Первая помощь при ранении:
а) дать обезболивающее (анальгин, пенталгин, баралгин, седалгин - 23 таблетки или 70-80 мл водки), особенно при рубленых, рвано- ушибленных, огнестрельных ранах;
б) остановить кровотечение;
в) промыть рану, при загрязнении ее землей или чужеродными частицами;
г) обработать кожу вокруг раны 5% настойкой йода;
д) наложить на рану сухую асептическую повязку;
е) обеспечить покой поврежденному участку тела.
На свежую рану не следует накладывать повязку с какими-либо антисептиками, мазями.
20.Раневая инфекция. Все случайные раны инфицированы. При ранении в ткани чаще всего попадают стрептококки, стафилококки, которые вызывают развитие гнойного воспалительного процесса.
Однако в организм через рану могут попадать возбудитель таких опасных инфекций как столбняк, газовая гангрена, бешенство. Эти инфекционные заболевания представляют угрозу для жизни человека.
Столбняк - острое инфекционное заболевание, характеризующееся тяжелым токсическим поражением нервной системы с развитием генерализованных судорог скелетной мускулатуры, которые могут привести к остановке дыхания.
Возбудителем столбняка является столбнячная палочка, которая образует споры. Палочка столбняка выделяет сильнейший экзотоксин, который поражает нервную систему. Споры столбняка в большом количестве находятся в почве (особенно в черноземе), откуда могут попасть на одежду человека и различные бытовые предметы. При любом (даже незначительном) повреждении кожи или слизистых оболочек споры столбняка могут проникать в организм.
Инкубационный период колеблется от 5 до 14 дней.
Симптомы: первое проявление заболевания - появление тянущих болей в ране и судорожных сокращений мышц вокруг раны, значительное повышение температуры тела. Далее развиваются судороги жевательных мышц, мимической мускулатуры ("сардоническая улыбка"). Судороги захватывают дыхательные мышцы, что может привести к гибели.
Для профилактики столбняка следует обращаться за медицинской помощью, особенно при наличии ран, загрязненных землей. С целью профилактики столбняка и создания иммунитета производят плановую вакцинацию, а при наличии раны - вводят противостолбнячную сыворотку (иммунитет на 2 года).
Газовая гангрена — одно из самых тяжелых осложнений ран. Заболевание возникает при попадании в рану палочки газовой гангрены. В природе возбудитель гангрены сохраняется в виде спор. Их много в унавоженной земле, уличной пыли. Палочка газовой гангрены является анаэробом, поэтому при попадании спор в глубину тканей палочка начинает быстро размножаться с выделением сильного токсина. Токсин вызывает разрушение тканей (особенно мышц) с выделением пузырьков газа.
Симптомы: признаки газовой гангрены появляются преимущественно на 3-4 день после ранения. Возникают резкие распирающие боли в ране, повышается температура тела, учащается пульс. Затем в области раны развивается нарастающий отек тканей, мышцы в ране приобретают вид вареного мяса. При пальпации тканей вокруг раны определяется крепитация (ощущение хруста) вследствие скопления в ткани пузырьков газа. Процесс поражения быстро распространяется по мышечной ткани, сопровождаясь тяжелой интоксикацией. В прошлом наблюдалась высокая смертность при этой инфекции.
Профилактикой газовой гангрены является своевременная первичная хирургическая обработка обширных загрязненных ран и введение профилактической дозы противогангренозной сыворотки.
Панариций - острое нагноение в области пальца. Это заболевание достаточно часто встречается в быту и при неправильном лечении приводит к стойкому нарушению функции пальца. Заболевание возникает в связи с проникновением гнойной инфекции (стафило- и стрептококки) в ткань пальца при незначительных травмах (уколы, ссадины, царапины). Панариции могут быть поверхностными (кожный, подкожный, подногтевой) и глубокими (сухожильный, костный, суставной).
Симптомы: появляется покраснение, отек (припухлость) пальца, нарастающая боль. При начальных проявлениях показаны горячие ванночки для пальца с перманганатом калия, повязка с мазью Вишневского. При нарастании симптомов необходимо обратиться к врачу.
Абсцесс — ограниченное скопление гноя в тканях и различных органах. Абсцессы возникают преимущественно в подкожной клетчатке и реже в различных внутренних органах (легкое, печень).
Абсцессы могут возникать вследствие:
-
попадание гноеродных микробов в подкожную клетчатку при различных повреждениях кожи;
-
нарушение правил асептики при подкожных и внутримышечных инъекциях;
-
нагноения гематом.
Признаки поверхностного абсцесса: припухлость, покраснение и болезненность участка кожи над абсцессом, местное повышение температу-
Первая помощь: срочное обращение к врачу.
Рожа (рожистое воспаление) - инфекционное заболевание, проявляющееся острым прогрессирующим воспалением всех слоев кожи. Чаще поражается кожа лица. Причины рожи - стрептококки, проникающие в толщу кожи через небольшие повреждения. Передается контактным путем.
Симптомы: признаки рожи достаточно характерны. Заболевание начинается с внезапного потрясающего озноба, температура повышается до 39-40°С. У больного сильная головная боль, тошнота, рвота. В поврежденном участке кожи появляется жгучая боль, ощущение жара, яркая краснота с четкими неровными границами ("географическая карта"). Могут появляться пузыри с кровянисто-гнойным содержимым. Необходимо немедленное обращение к врачу.
21.Кровотечение - выход крови из сосудистого русла во внешнюю среду или в ткани и полости организма. Кровотечение возникает при любом повреждении. Оно является одним из частых и самых опасных последствий ранений. Кровопотеря нередко приводит к смерти при обширных травмах. Кровотечение возникает не только под влиянием травмы, но и в результате гнойного расплавления стенки сосуда, повышения артериального давления (разрывы сосудов мозга, сосудов сетчатки глаза), резкого понижения барометрического давления (кровотечение из носа, из ушей).
Однако основной причиной кровотечения является механическая травма.
В зависимости от вида поврежденного сосуда различают артериальное, венозное, капиллярное и паренхиматозное кровотечение.
Артериальное кровотечение:
-
кровь ярко алого цвета,
-
пульсирующий ток крови,
-
пульс на поврежденной артерии ослаблен или отсутствует,
-
при разрыве артерии в тканях - возникает пульсирующая гематома (скопление крови в тканях, где ощущается пульсация крови при пальпации этого участка).
Венозное кровотечение:
-
кровь темно-вишневого цвета ("переспелая вишня"),
-
не пульсирующий ток крови,
-
пульс на артерии не изменен,
-
при подкожном разрыве вены образуется непульсирующая гематома.
Капиллярное кровотечение: возникает при повреждении поверхностных слоев кожи; кровь выделяется как из губки в виде отдельных точек на поверхности раны.
Паренхиматозное кровотечение: наблюдается при ранении так называемых паренхиматозных органов (печень, селезенка, почка); кровотечение смешанное (артерио-венозное), обильное. Остановить такое кровотечение можно только хирургическим путем. В зависимости от места излияния крови различают:
-
наружное кровотечение - при ранении кожи и наружных слизистых оболочек,
-
внутреннее кровотечение - при повреждении внутренних органов и тканей.
Внутреннее кровотечение может быть:
-
в ткани организма - мышцы, жировая ткань, печень, головной мозг и ДР-,
-
в полые органы - пищевод, желудок, кишечник, мочевой пузырь,
-
в полости организма - полость черепа, грудная и брюшная полости, полости суставов.
По клиническому течению кровотечения подразделяют на острые и хронические. Острое кровотечение возникает при травме сосуда и не возобновляется после его остановки. Хроническое кровотечение — это периодически повторяющееся кровотечение (при язвенной болезни желудка, при туберкулезе легких, носовые кровотечения и др.).
В организме человека содержится примерно 5-5,5 л крови. Потеря 50% крови считается несовместимой с жизнью и заканчивается гибелью пострадавшего, несмотря на обильное переливание крови.
Массивное кровотечение приводит к развитию острого малокровия, которое проявляется следующими симптомами: нарастающая бледность кожи лица, осунувшееся лицо, запавшие глаза, на лице выступает холодный липкий пот, головокружение, потемнение в глазах, жажда, тошнота и рвота (вследствие кислородного голодания головного мозга); выраженная тахикардия (учащение сердечных сокращений до 140-160 ударов в мин.), пульс частый, слабого наполнения; дыхание частое, поверхностное.
Более тяжело переносят кровопотерю дети, ослабленные, истощенные люди, пострадавшие в состоянии травматического шока, пожилые люди, больные с заболеванием сердечно-сосудистой системы.
Отсутствие квалифицированной помощи при кровотечении может закончиться: а) самопроизвольной остановкой кровотечения, б) развитием обескровливания и смертью от кислородного голодания (гипоксии) мозга и нарушения деятельности сердечно-сосудистой системы.
Самопроизвольная остановка кровотечения возможна при образовании тромбов (сгустков крови) в капиллярах, мелких венах.
Учитывая серьезные последствия, а, иногда, и смертельную опасность обильной кровопотери для человека, следует считать главной задачей помощи при ранении - остановку кровотечения.
Различают временную и окончательную остановку кровотечения.
Способы временной остановки кровотечения:
-
Придание поврежденной конечности приподнятого положения. Это уменьшает приток крови к ране и уменьшает кровопотерю.
-
Пальцевое прижатие артерии на протяжении в различных участках тела заключается в том, что пальцами (2-3 пальца) прижимают артерию к костной ткани центральнее места ранения. На теле человека имеется ряд точек (рис. 2), где артерию можно прижать к кости - это височная, нижнечелюстная, сонная, подключичная, подмышечная, плечевая, лучевая, подвздошная, подколенная артерии. Этим достигается остановка кровотечения и выигрыш времени для наложения жгута и повязки.
-
Максимальное сгибание конечности в суставе (локтевой, тазобедренный, коленный) с помещением в место сгиба плотного валика с фиксацией конечности в таком положении.
-
Наложение давящей повязки на рану. Этот прием используют при обильном венозном кровотечении (большинство кровотечений в быту являются венозными). На рану накладывают плотный ватно- марлевый тампон, который фиксируют бинтовой повязкой. Тампон сдавливает сосуды в ране, способствует образованию тромбов (сгустков крови в сосудах).
-
При артериальном кровотечении из сосудов конечности накладывают кровоостанавливающий жгут (рис. 3). На верхней конечности жгут накладывают на середину плеча, на нижней конечности - на середину бедра. Современный жгут представляет собой эластичную резиновую ленту длиной 1,5 м, на концах которой имеются отверстия и пластмассовые штырьки для закрепления жгута.
Техника наложения жгута:
-
конечность приподнимают вверх;
-
участок конечности, где будет лежать жгут, обертывают любой тканью;
-
жгут слегка растягивают и в таком положении делают 2-3 оборота вокруг конечности,
-
не ослабляя натяжения накладывают остальные туры жгута и закрепляют его концы;
-
под жгут помещают записку с указанием времени наложения.
Если
жгут наложен правильно, то наступает
побледнение кожи конечности,
кровотечение прекращается, пульс на
артерии ниже жгута не определяется.
Рис.
2. Точки пальцевого прижатия артерий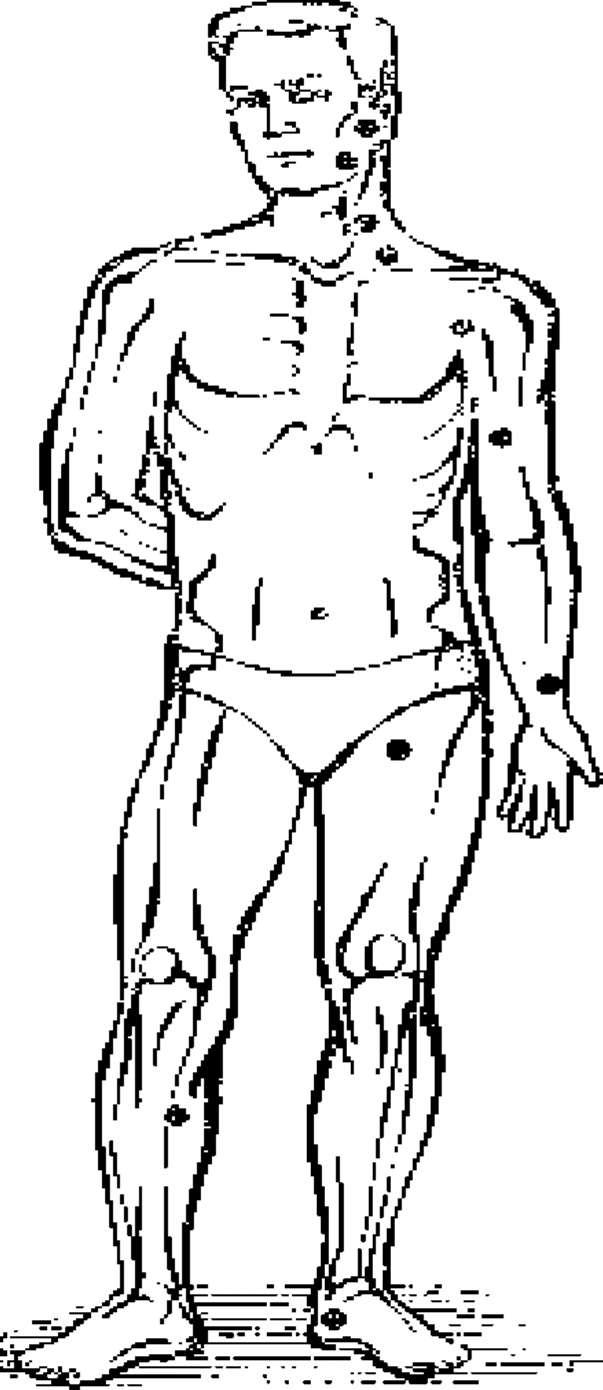
При отсутствии стандартного медицинского жгута можно остановить артериальное кровотечение с помощью жгута-закрутки (рис. 2).
Рис.
3. Наложение жгута-закрутки (А, Б, В) и
стандартного жгута (Г)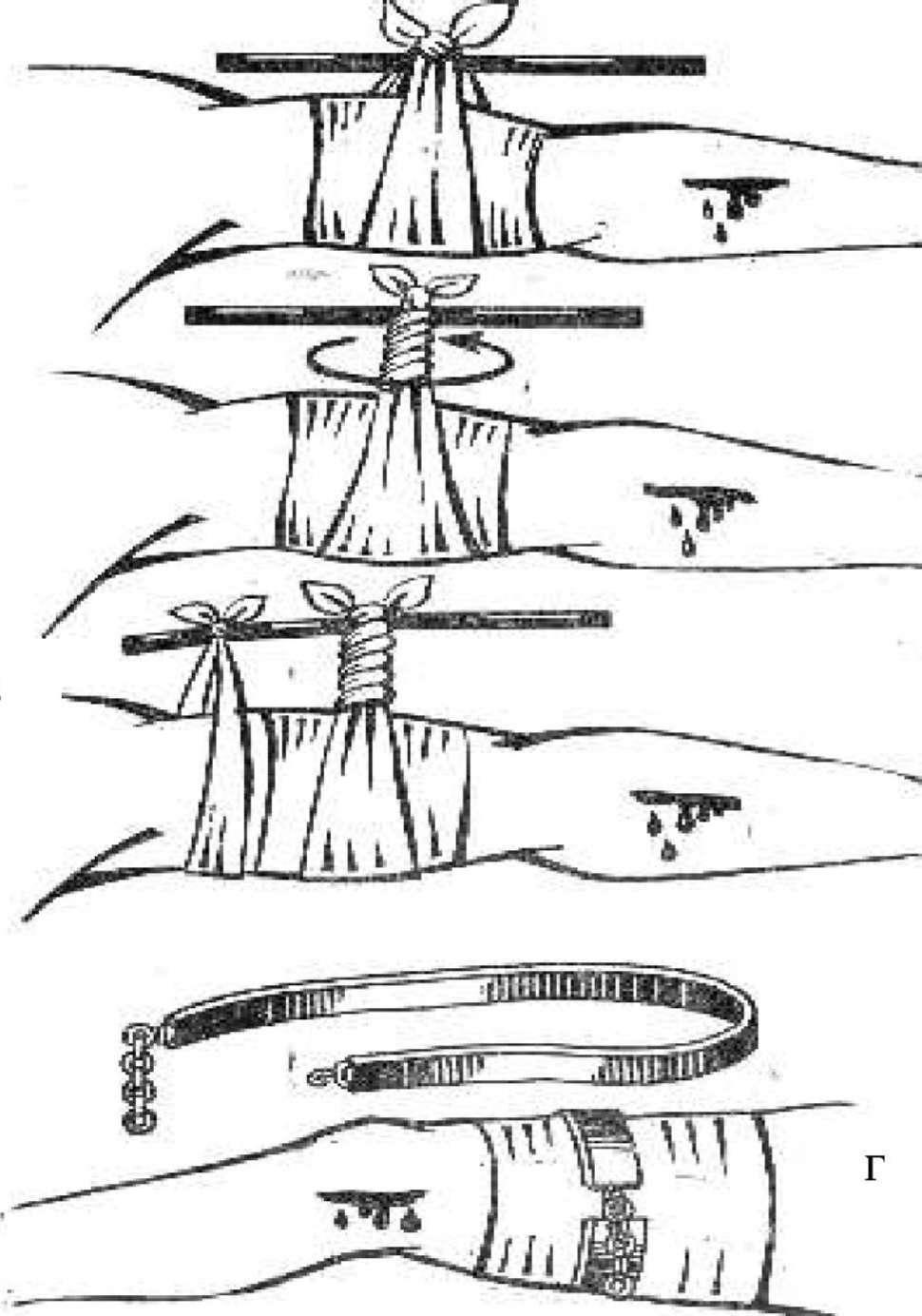
Нельзя использовать в качестве подручного материала для артериального жгута шпагат, телефонный провод, проволоку, т.к. при этом происходит сдавление крупного нерва (плечевого и бедренного) с возможным нарушением его структуры.
После наложения жгута следует провести иммобилизацию конечности и доставить пострадавшего в лечебное учреждение, где и будет произведена окончательная остановка кровотечения различными механическими, физическими, химическими и биологическими способами.
22. Перелом костей таза. Переломы костей таза могут быть закрытыми и открытыми. Они возникают при падении с высоты, при сдавливании таза (обрушение зданий, автомобильные аварии), огнестрельные ранения.
Концы сломанных костей могут повреждать внутренние органы (кишечник, мочевой пузырь).
Признаками перелома костей таза являются сильная боль, нарушение мочеиспускания, наличие крови в моче, « симптом пятки» - пострадавший в положении «лежа на спине» не может «оторвать» пятку от земли.
Первая помощь. Необходимо дать обезболивающее, т.к. переломы костей таза сопровождаются травматическим шоком. Транспортируют пострадавшего лежа на спине. Ноги сгибают в коленях. Под коленные сгибы подкладывают валик из одежды.
Переломы позвоночника. Позвоночник - опора тела, он выдерживает тяжесть головы, торса и верхних конечностей (2/3 массы тела), перенося ее на кости таза и нижние конечности. Позвоночник человека состоит из 33-34 позвонков. Нижние 6-9 позвонков срастаются, образуя крестец и копчик. Позвонок состоит из обращенного вперед тела позвонка и соединенной с ним дуги позвонка. Тело и дуга ограничивают позвоночное отверстие. Позвоночные отверстия всех позвонков образуют спинномозговой канал, в котором находится спинной мозг. От середины дуги назад направлен остистый отросток. Эти отростки хорошо пальпируются (прощупываются) на всем протяжении позвоночника, особенно в шейном отделе. Тела позвонков соединены посредством межпозвонковых хрящевых дисков и связок.
Переломы позвоночника относятся к весьма тяжелым травмам. Они возникают при падении на какой-либо выступ, при автомобильных авариях, при падении с высоты с приземлением на ноги. Наиболее тяжелыми являются огнестрельные травмы.
Переломы позвоночника бывают закрытыми и открытыми, без повреждения и повреждением спинного мозга. При вертикальных нагрузках нередко возникает компрессионный перелом позвонка с уменьшением высоты тела позвонка и искривлением позвоночника.
Признаки закрытого перелома:
-
резкая боль в месте повреждения, усиливающаяся при надавливании на голову или остистый отросток в месте перелома;
-
деформация позвоночника - спина пострадавшего несколько согнута;
-
рефлекторное напряжение мышц спины;
-
нарушение подвижности позвоночника.
При сдавливаниях спинного мозга наблюдается:
а) нарушение чувствительности ног;
б) паралич нижних конечностей;
в) нарушение функции тазовых органов (дефекации, мочеиспускания).
Самым опасным является перелом позвоночника в шейном отделе,
который приводит к параличу верхних и нижних конечностей, нарушению дыхания. Такие травмы называемые «переломом ныряльщика» нередко заканчиваются летально.
Первая помощь. При закрытом переломе:
-
дать болеутоляющее;
-
транспортировать пострадавшего на деревянном щите или досках в положении «на спине», под место перелома положить твердый валик - это предупреждает сдавливание спинного мозга. При отсутствии
твердой основы больного транспортируют на мягких носилках или одеяле (кусок брезента) на животе, под грудную клетку подкладывают валик из одежды. Этим достигается разгрузка позвоночника.
При открытом переломе оказание помощи начинают с наложения асептической повязки на рану.
При повреждении шейных позвонков на шею нужно наложить плотный воротник для предупреждения смещения позвонков (рис. 8).
Рис.
8. Иммобилизация при переломе шейного
отдела позвоночника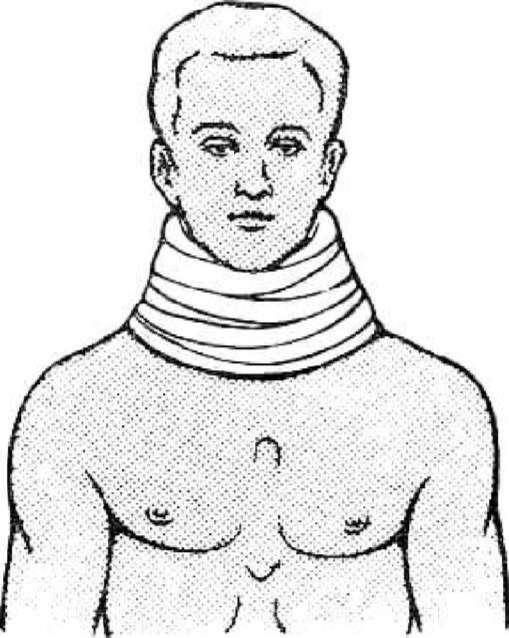
23. Травмой, или повреждением, называется воздействие на организм внешних агентов (механические, термические, электрические, химические и др.), вызывающие в органах и тканях нарушения анатомического строения, физиологических функций и сопровождающие местной и общей реакцией пострадавшего.
Все травмы подразделяют на следующие виды:
-
Травмы непроизводственные: а) транспортные (железнодорожные, автомобильные и др.); б) полученные при пешеходном движении; в) бытовые; г) спортивные; д) прочие.
-
Травмы производственные (промышленные, сельскохозяйственные).
-
Травмы умышленные (военные, криминальные).
Растяжения и разрывы связок суставов. Концы костей, образующие сустав, удерживаются с помощью замкнутой суставной капсулы, состоящей из плотной эластичной ткани и подкрепляющих ее связок (упругие тяжи) и мышц. Такое строение обеспечивает надежную фиксацию концов костей в суставе и его функционирование. При совершении резких и необычных движений в суставе происходит растяжение или даже частичный разрыв связок. Чаще это наблюдается в голеностопном, коленном, локтевом, лучезапястном суставах.
Симптомы: признаками растяжения и разрыва связок является резкая боль в области сустава, которая усиливается при движениях, отек (припухлость), значительное нарушение функции сустава.
Первая помощь: дать обезболивающее, зафиксировать сустав с помощью 8-образной бинтовой повязки (лучше эластичным бинтом), в первые 8-10 часов после травмы показано применение холода на область сустава. Холод создает обезболивающий эффект и уменьшает развитие отека.
Вывихи суставов. Вывихом называют стойкое и необычное смещение концов костей, образующих сустав. Вывихи чаще являются результатом травматического повреждения сустава (бытовой, производственный, спортивный травматизм). Встречаются также врожденные вывихи. Чаще вывихи возникают в плечевом суставе (50% всех вывихов), в локтевом, тазобедренном, нижнечелюстном суставах, в суставах пальцев. При вывихах происходит разрыв капсулы сустава, повреждение связок, сухожилий в области сустава.
Симптомы: возникает сильная боль в суставе, невозможность производить движения в суставе; вынужденное необычное положение конечности. При вывихе нижней челюсти больной не может закрыть рот.
Первая помощь. Пострадавшему нужно дать обезболивающее. Поврежденную конечность фиксируют в том положении, какое произошло в результате вывиха. При возможности - применить холод на сустав. Не следует пытаться вправить вывих. Больного необходимо доставить в больницу.
24 .Переломы костей. Переломом называют полное или частичное нарушение целостности кости, вызванное действием механической силы или патологическим процессом (опухоль, воспаление кости - остеомиелит).
Отломки костей повреждают окружающие ткани: мышцы, кровеносные сосуды, нервы. В зоне перелома возникает гематома или наружное кровотечение.
Переломы могут быть:
-
закрытыми и открытыми (с повреждением кожи);
-
внутрисуставными и внутрисуставными;
-
полными и неполными (с частичным нарушением целостности кости).
Различают следующие виды полных переломов:
-
поперечные переломы (рис. 4а), когда линия перелома расположена почти под прямым углом к длине кости;
-
косые переломы (рис. 46) - линия перелома под острым углом к длиннику кости; это наиболее частый вид перелома длинных костей конечностей (плечевой, бедренной, костей голени).
-
винтообразные переломы (рис. Зв), у которых линия перелома проходит спиралевидно по отношению к длине кости; такие переломы возникают при скручивании костей (плечевая кость, кости нижней конечности).
-
вколоченные переломы возникают при действии вертикальной нагрузки, когда один отломок кости внедряется («вколачивается») в другой.
-
оскольчатые переломы характеризуются наличием множества осколков в области перелома, что наблюдается при огнестрельных ранениях.
Неполные переломы возникают при частичном нарушении целостности кости (перелом типа «зеленая ветка»). Такие переломы встречаются у детей, а также при закрытом переломе ребра.
Рис.
4. Виды переломов костей а - поперечный,
б - косой, в - спиральный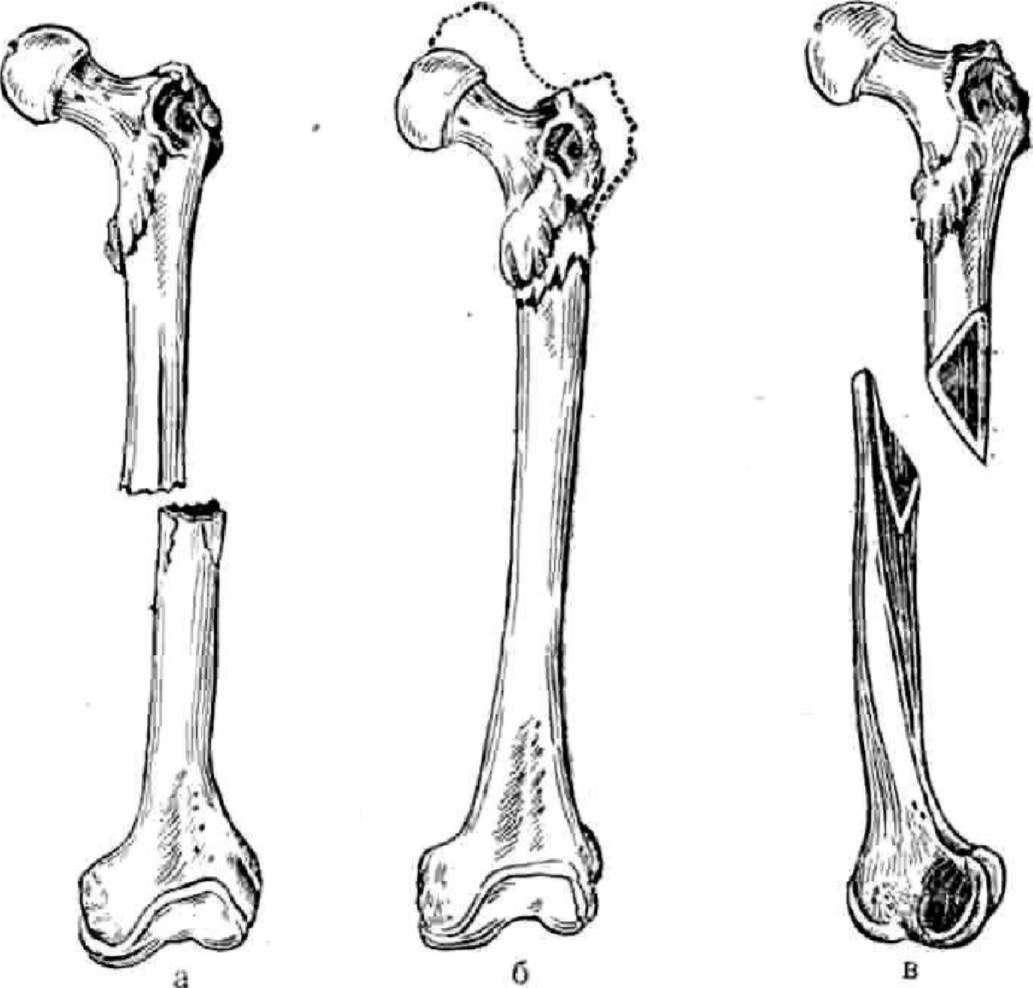
Признаки перелома подразделяют на: абсолютные (достоверные) и относительные (недостоверные).
Абсолютные: деформация кости в месте перелома, патологическая подвижность кости в месте перелома, выпячивание под кожей костных отломков, их крепитация (появление хруста), укорочение конечности. Определение одного из абсолютных признаков указывает на наличие перелома.
Относительные: локальная боль, припухлость (отек) в месте перелома, нарушение функции конечности или других частей тела (при переломе позвоночника, ребер).
Правильное оказание первой помощи при переломе является началом лечения, т.к. предупреждает различные осложнения (шок, кровотечение, инфицирование открытого перелома, дальнейшее смещение отломков и др.). Важным моментом первой помощи является транспортная иммобилизация, которая заключается в придании неподвижности поврежденному участку тела на период транспортировки пострадавшего в лечебное учреждение.
