
19-25
.docxСуществует 3 вида иммобилизации:
-
Аутоиммобилизация - использование здоровых частей тела: а) руку сгибают в локтевом суставе и фиксируют к туловищу; б) поврежденную ногу фиксируют к здоровой ноге (рис. 5).
-
Иммобилизация с помощью подручных средств: палка, лыжа, зонтик, скалка, пучек веток, жгут из соломы, картон, фанера и др.
-
Иммобилизация стандартными транспортными шинами - лестничная шина Крамера, сетчатая шина, пневматические (надувные) шины.
Рис.
5. Аутоиммобилизация при переломе бедра
Задачи транспортной мобилизации:
-
Предотвратить превращение закрытого перелома в открытый.
-
Препятствовать дальнейшему повреждению кровеносных сосудов в области перелома и усилению кровотечения.
-
Предупредить усиление боли, т.к. смещение костных отломков вызывает раздражение нервных окончаний и увеличивает тяжесть травматического шока.
При иммобилизации следует зафиксировать 2 сустава, ближайших к месту перелома (выше и ниже места перелома).
При переломе плечевой кости руку сгибают в локтевом суставе и прижимают к туловищу. Шину Крамера изгибают и располагают от здорового плечевого сустава по спине, наружной поверхности поврежденного плеча, предплечья до пальцев. Шину фиксируют с помощью бинта, а руку с шиной закрепляют косыночной повязкой (рис. 6).
Рис.
6. Иммобилизация при переломе плеча
При переломе костей предплечья шину накладывают в положении локтевого сгибания руки по наружно боковой поверхности от верхней трети плеча до пальцев. Руку фиксируют на косыночной повязке.
При переломе бедренной кости используют 3 шины Крамера: 1-я шина - от подмышечной впадины по наружной поверхности туловища, бедра и голени с подгибанием на стопу; 2-я шина - из области промежности по внутренней поверхности бедра и голени с подгибанием на стопу; 3- я шина - от ягодичной складки по задней поверхности бедра и голени с подгибанием на стопу. Первую шину закрепляют вокруг туловища и таза - она обеспечивает неподвижность в тазобедренном суставе. Поврежденную ногу с наложенными шинами фиксируют к здоровой ноге (рис. 7).
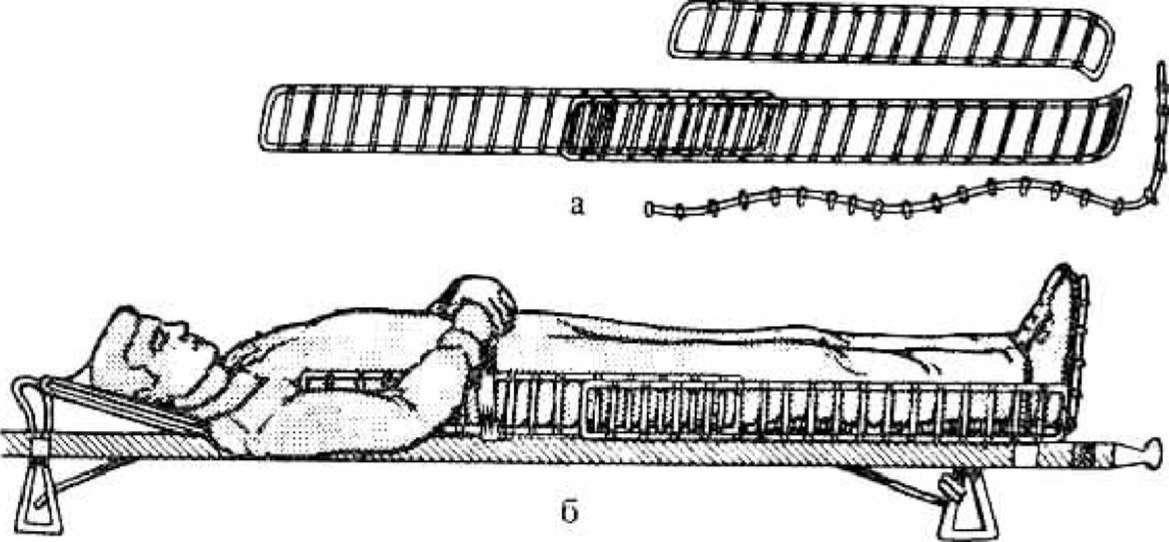
Рис. 7. Иммобилизация при переломе бедра шинами Крамера
При переломе костей голени используют также 3 шины Крамера: одну шину - от верхней трети бедра по задней поверхности бедра и голени с подгибанием под стопу; 2 шины располагают от середины бедра по наружной и внутренней поверхностям ноги с подгибанием под стопу. Первая помощь: При закрытом переломе:
а) применение болеутоляющих средств;
б) проведение транспортной иммобилизации;
в) транспортировка в лечебное учреждение (при переломах костей нижней конечности - в лежачем положении).
При открытом переломе:
а) остановка кровотечения из раны (наложение жгута, давящей повязки);
б) применение болеутоляющих средств;
в) наложение асептической повязки на место перелома;
г) проведение транспортной иммобилизации;
д) эвакуация в больницу.
В холодное время года конечность нужно утеплить, а жгут накладывают не более чем на 1 час.
25. Травматический шок развивается после обширных повреждений тканей (особенно после огнестрельных ранений), переломах и раздроблении костей, повреждении крупных нервных стволов, повреждениях органов грудной и брюшной полостей. Сочетанным и множественным травмам сопутствуют выраженные расстройства жизненных функций и высокая летальность (26%), особенно большая при повреждении черепа и головного мозга (65%).
Предрасполагающими факторами развития травматического шока являются кровопотеря, охлаждение, голодание, переутомление, плохая иммобилизация места перелома, сотрясение тела при перевозке, лучевая болезнь, психическая травма.
Клиника травматического шока. В развитии травматического шока различают две стадии (фазы):
-
стадия - стадия возбуждения (эректильная),
-
стадия - стадия торможения (торпидная).
Стадия возбуждения длится несколько минут. Она обусловлена возникновением сильного возбуждения в коре головного мозга и подкорковых центрах вследствие поступления мощного потока импульсов с болевых рецепторов места травмы. Для этой стадии шока характерно двигательное и речевое возбуждение. Пострадавший в сознании, беспокоен, говорит громким голосом, голос отрывистый, беспокойный взгляд. Внимание больного сосредоточено на болях и других переживаниях, связанных с травмой. Кожа и видимые слизистые оболочки бледные, пульс напряжён. Артериальное давление нередко повышается (возбуждение сосудо-двигательного центра), дыхание учащено (возбуждение дыхательного центра), зрачки умеренно расширены. Зрачковый и роговичный рефлексы сохранены. Яркое описание этой стадии даёт знаменитый русский хирург Н. И. Пирогов в своей книге "Начала общей военно-полевой хирургии": "Если сильный вопль и стоны слышатся от раненого, у которого черты изменились, лицо сделалось длинным и судорожно искривленным, бледным и распухшим от крика, если у него пульс напряжён и скор, дыхание коротко и часто, то каково бы ни было его повреждение, нужно спешить с помощью".
Стадия торможения продолжается от нескольких часов до суток и более. Её возникновение связано с развитием запредельного торможения в коре головного мозга и подкорковых центрах мозга. Это приводит к угнетению всех жизненных функций организма. Развивается острая сердечнососудистая недостаточность, дыхательная недостаточность, нарушается деятельность ЦНС, значительно нарушается обмен веществ с развитием тяжёлого ацидоза.
В зависимости от тяжести и глубины патологических изменений тор- пидную стадию (весьма условно) подразделяют на 4 степени.
В основу этого деления положены наиболее легко определяемые клинические признаки: изменение артериального давления и пульса, вид кожных покровов.
Шок первой степени - легкий. Состояние больного удовлетворительное, кожа и слизистые бледные, систолическое артериальное давление 10090 мм. рт. ст., пульс 90-110 ударов в 1 мин.
Шок второй степени - средней тяжести. Сознание сохранено, больной заторможен, неохотно вступает в контакт, но на вопросы отвечает правильно. Кожа бледная, покрыта холодным потом. Систолическое артериальное давление 85-70 мм рт. ст., пульс 110-130 ударов в 1 мин. слабого наполнения. Зрачки вяло реагируют на свет.
Шок третьей степени - тяжёлая форма. Общее состояние пострадавшего крайне тяжелое. Резко выражена заторможенность. "Сумеречное" сознание, больной с большим трудом вступает в контакт, на вопросы почти не отвечает. Кожные покровы бледные, синюшные, холодные. Температура тела снижена. Систолическое артериальное давление 65-50 мм рт. ст. Пульс 130-160 ударов в 1 мин., слабого наполнения ("нитевидный"),трудно сосчитываемый. Зрачки расширены, роговичный рефлекс слабо выражен.
Шок четвёртой степени - предагональное состояние. Сознание отсутствует. Кожные покровы холодные, серовато-синюшного цвета. Артериальное давление не определяется. Пульс прощупывается с трудом на крупных артериях (сонная, бедренная). Дыхание поверхностное, периодическое. Зрачковый и роговичный рефлексы отсутствуют. Часто наступает смерть.
По времени возникновения шок может быть: первичным (ранним), проявляющимся в момент травмы или вскоре после неё, и вторичным (поздним), вновь возникающим спустя 4-24 часа в результате дополнительной травматизации, плохой транспортной иммобилизации, переохлаждения, возобновившегося кровотечения и др.
Особенности течения шока зависят от характера и области повреждения (шокогенные зоны), возраста пострадавшего (тяжелее шок протекает у детей и пожилых людей). Более типично протекает шок при травмах конечностей, особенно области бедра за счёт разрушения мышц, повреждения крупных нервных стволов и магистральных кровеносных сосудов (обильное кровотечение).
Клиническая картина шока при травмах черепа сочетается с симптомами сотрясения, ушиба и сдавления мозга. При этом быстро наступают и тяжело протекают нарушения дыхания.
Повреждение грудной клетки осложняется пневмотораксом и синдромом кардиопульмональных расстройств.
Тяжело протекает шок при ранении и закрытой травме живота с повреждением органов брюшной полости за счет внутреннего кровотечения быстрого развития перитонита и интоксикации.
Общие клинические проявления травматического шока:
-
Полное безразличие к окружающему (но сознание сохраняется).
-
Бледность кожи (с синюшным и сероватым оттенком).
-
Глаза запавшие с расширенными зрачками.
-
Холодный липкий пот.
-
Значительное снижение артериального давления.
-
Частый пульс слабого наполнения ("нитевидный").
-
Частое поверхностное дыхание (иногда периодическое).
-
Снижение температуры тела.
-
Маскообразное выражение лица ("лицо как у трупа").
Первая помощь при шоке:
-
Применение обезболивающих препаратов: 1 мл 2% раствора проме- дола (из шприца тюбика индивидуальной аптечки) или седалгин, ба- ралгин, пенталгин 2-3 таблетки или небольшие дозы алкоголя (60-70 мл 40° С спирта).
-
Быстрая временная остановка кровотечения с помощью давящей повязки или жгута.
-
Транспортная иммобилизация при переломах и обширных травмах.
-
Наложение асептической повязки на рану.
-
Создание пострадавшему максимального покоя, как для поврежденной части тела, так и для всего организма.
-
Умеренное согревание пострадавшего различными способами: укрывание, горячий чай, кофе (нельзя при ранениях живота), грелки.
-
Транспортировка в лечебное учреждение.
Травматический токсикоз (синдром сдавления) — тяжелое состояние здоровья, которое возникает после длительного сдавления или раздавливания участков тела (чаще конечностей). Такие повреждения могут возникать при обрушении зданий, землетрясении, обвала в шахтах и т.д.
Вследствие длительного сдавления мышц и кровеносных сосудов в мышцах возникают очаги некроза. В результате этого в тканях образуется большое количество продуктов распада белков, которые токсичны для организма. Эти токсины всасываются в кровь и вызывают значительные нарушения деятельности головного мозга, печени, почек.
Развивается картина тяжелого самоотравления организма продуктами распада белков из участков сдавления тканей.
Картина поражения. После освобождения тканей конечности от сдавления состояние пострадавшего удовлетворительное, однако через 6-8 часов развивается значительный отек конечности, кожа приобретает багрово-синюшную окраску, на коже появляются мелкие кровоизлияния и пузыри, наполненные светлой или кровянистой жидкостью. Движения конечности резко ограничены. Ухудшается и общее состояние пострадавшего: развиваются общие явления, напоминающие торпидную стадию травматического шока (снижение артериального давления, частый пульс слабого наполнения, расстройства дыхания). Значительно повышается температура тела. Вскоре появляются признаки поражения почек: резкое уменьшение выделяемой мочи вплоть до прекращения мочевыделения. Развиваются отёки и неповреждённых тканей. Состояние пострадавшего прогрессивно ухудшается.
