
- •1. Стойкое нарушение бронхиальной проходимости вследствие развития необратимой или частично обратимой бронхиальной обструкции.
- •Классификация хронической обструктивной болезни легких (gold, 2006)
- •Основные критерии дифференциальной диагностики хобл и бронхиальной астмы (а.Г.Чучалин, 2007)
- •Лечение хобл в стадии обострения
Классификация хронической обструктивной болезни легких (gold, 2006)
|
Стадии болезни |
Клиническая картина |
Функциональные показатели |
|
Стадия I. Легкое течение ХОБЛ |
Непостоянно наблюдаются хронический кашель и продукция мокроты. Больной может не замечать, что функция легких у него нарушена. |
Обструктивные нарушения выражены незначительно: ОФВ1>равно 80% от должных величин, ОФВ1/ФЖЕЛ <70% |
|
Стадия II. Среднетяже- лое течение ХОБЛ |
Усиление симптомов с появлением одышки при физической нагрузке. Пациенты обращаются за медицинской помощью в связи с одышкой и обострением заболевания. |
Увеличение обструктивных нарушений: 50% < равно ОФВ1 <80% от должных величин, ОФВ1/ФЖЕЛ <70% |
|
Стадия III. Тяжелое течение ХОБЛ |
Нарастание одышки, частые обострения, влияющие на качество жизни пациента. |
Выраженные обструктивные нарушения: 30% <равно ОФВ1 <50% от должных величин, ОФВ1 /ФЖЕЛ <70% |
|
Стадия IV. Крайне тяжелое течение ХОБЛ |
Качество жизни заметно ухудшается, а обострения могут быть угрожающими для жизни. Развивается легочное сердце. Болезнь становится причиной инвалидности. |
Крайне тяжелая бронхиальная обструкция: ОФВ1 <30% от должных величин или ОФВ1 < 50% от должных величин при наличии дыхательной недостаточности ОФВ1/ФЖЕЛ <70% |
В норме с возрастом у некурящих лиц происходит падение ОФВ! на 30 мл в год, у курящих - до 45 мл. Ежегодное снижение ОФВ! на 50 мл и более свидетельствует о прогресси- ровании заболевания и неблагоприятном прогнозе.
Клиника
Жалобы. В большинстве случаев ХОБЛ манифестирует характерными клиническими признаками ХОБ: кашлем с затрудненным отхождением мокроты, одышкой и снижением толерантности к физической нагрузке.
Характерный для хронического бронхита утренний кашель при ХОБ становится мучительным, приступообразным и малопродуктивным, что свидетельствует о поражении мелких бронхов и развитии бронхиальной обструкции. Мокрота выделяется в небольшом количестве (менее 50 мл в сутки), имеет слизистый или слизисто-гнойный характер и форму пробок или слепков мелких бронхов.
При прогрессировании болезни кашель возникает у больного на протяжении всего дня и в ночное время. Надсадный кашель приводит к экспираторному коллапсу мелких бронхов и способствует развитию эмфиземы легких. Причиной приступообразного «лающего» кашля нередко является гипотоническая трахеобронхиальная дискинезия. В этом случае приступ кашля может завершиться удушьем или синкопаль- ным состоянием вследствие острой гипоксии мозга.
В стадии обострения количество мокроты увеличивается, она приобретает гнойный характер.
При изолированном поражении мелких бронхов, не имеющих кашлевых рецепторов, кашель может практически отсутствовать, а главным симптомом болезни является одышка.
Одышка имеет экспираторный характер и возникает вначале при физической нагрузке или в периоды обострений болезни, а затем становится постоянной. У больных ХБ одышка обычно появляется существенно позже кашля с мокротой(на 10-15 лет), свидетельствуя о поражении мелких бронхов и развитии бронхообструктивного синдрома. Нередко началом болезни пациенты считают момент появления одышки, не придавая должного значения предшествующему кашлю. Одышка при ХОБЛ характеризуется постоянством, усилением при физической нагрузке и при респираторных инфекциях, неуклонным прогрессированием. Из-за
одышки больные не могут произносить без остановки длинные фразы.
В некоторых случаях, например, при РС- вирусной инфекции, избирательно поражающей мелкие бронхи, одышка действительно становится ранним признаком болезни. При наследственном дефиците 04- антитрипсина ХОБЛ также дебютирует одышкой вследствие раннего развития панацинарной эмфиземы легких.
В результате гиперреактивности бронхов может наблюдаться приступообразное усиление одышки с появлением свистящего дыхания при воздействии различных физических и химических внешних агентов (бронхоспастический синдром). При наличии наследственной предрасположенности к атопии и внеле- гочных признаках аллергии (ринит, конъюнктивит) в этих случаях имеется высокий риск развития бронхиальной астмы.
3. Уменьшение толерантности к физической нагрузке проявляется снижением темпа ходьбы, частыми остановками при подъеме по лестнице и т.п. Многие больные интуитивно исключают физические нагрузки и, тем самым, предупреждают возникновение одышки и быстрой утомляемости.
Развитие дыхательной и сердечной недостаточности вызывает появление жалоб на нарушения сна, судорожные подергивания мышц (вследствие гиперкапнии), боли в правом подреберье (из-за увеличения печени), отеки ног, живота и др. Качество жизни больных существенно снижается.
Объективно. При осмотре в начальной стадии болезни существенных изменений не выявляется. При развитии дыхательной недостаточности появляется диффузный (центральный) серый или «чугунный» цианоз кожи, обусловленный артериальной гипоксемией. Цианоз усиливается при компенсаторном эритроцитозе. В отличие от сердечного акроцианоза при легочном диффузном цианозе кожа на ощупь теплая. У больных с декомпенсированным хроническим легочным сердцем наблюдается более интенсивное синюшное окрашивание
губ, ушных раковин, кончиков пальцев рук (акроцианоз) за счет сердечной недостаточности. При хроническом гнойном бронхите часто обнаруживаются симптомы «барабанных палочек» и ногти в виде «часовых стекол».
Грудная клетка эмфизематозной формы («бочкообразная») , малоподвижная при дыхании (рис. 42, 43). Шея короткая из-за высокого стояния верхушек легких, при
сердечной (правожелудочковой недостаточности) с набухшими шейными венами (рис. 44). Из-за буллезно-
го вздутия легких надключичные области часто выбухают. В акте дыхания участвует вспомогательная мускулатура. Частота дыхания повышена. Голосовое дрожание ослаблено.
При перкуссии над всей поверхностью грудной клетки определяется коробочный перкуторный звук, нижние границы легких опущены. Дыхательная экскурсия нижнего края легких ограничена.
Аускулътативная картиназависит от преобладания эмфиземы легких (ослабленное дыхание) или воспалительного процесса в бронхах (жесткое дыхание с удлиненным выдохом). Выслушиваются рассеянные


Рис. 42, 43. Эмфизематозная форма грудной клетки у больных ХОБЛ
Хрипы,связанные со скоплением в бронхах вязкой мокроты или бронхоспазмом. Тональность хрипов зависит от калибра пораженных бронхов. Сухие свистящие хрипы свидетельствуют о сужении мелких бронхов, сухие жужжащие - крупных и средних. Хрипы лучше выслушиваются во время выдоха. Появление свистящих хрипов только при форсированном выдохе
Вид больного с ХОБЛ
или в горизонтальном положении больного характерно для скрытой бронхиальной обструкции. Исчезновение хрипов при нарастании признаков дыхательной недостаточности свидетельствует о полной закупорке мелких бронхов мокротой и является неблагоприятным признаком.
При жидком экссудате в просвете бронхов выслушиваются влажные хрипы. Мелкопузырчатые хрипы указывают на поражение мелких бронхов, средне- и крупнопузырчатые - более крупных бронхов или на наличие бронхоэктазов.
Аускультативная симптоматика нарастает при обострении ХОБЛ, обычно на фоне присоединения бронхолегочной инфекции.
Выявляются физикальные признаки компенсированного или декомпенсированного хронического легочного сердца. Для стадии компенсации характерно смещение кнаружи правой границы сердца за счет гипертрофии и дилатации правого желудочка и предсердия, появление эпигастральной пульсации, акцента II тона над легочной артерией. В стадии декомпенсации (правожелудочковой недостаточности) усиливается цианоз кожи, определяются набухшие шейные вены, положительный венный пульс, увеличение печени, пастозность, а затем - отечность голеней и стол. В тяжелых случаях развиваются асцит и анасарка.
По мере прогрессирования ХОБЛ клиническую картину в основном определяют дыхательная и сердечная недостаточность, приводящие к ранней инвалидности и сокращению продолжительности жизни больных. Около 70% больных умирают в течение первых 5 лет после появления признаков декомпенсации хронического легочного сердца.
В клинической картине ХОБЛ могут преобладать признаки хронического обструктивного бронхита или эмфиземы легких, что определяет выделение двух
клинических форм болезни - бронхитической («Blue bloater» - «синие одутловатики») и эмфизематозной (одышечная, «рinc puffer» - «розовые пыхтельщики») (рис. 45). Для бронхитической формы ХОБЛ характерна вторичная центроацинарная эмфизема легких, для эмфизематозной формы - первичная панацинарная.
У больных с бронхитической формой болезни вследствие бронхообструктивного синдрома наблюдается существенное сопротивление как вдоху, так и вдоху, что приводит к раннему появлению альвеолярной гиповентиляции, развитию артериальной гипоксемии, легочной гипертензии и хронического легочного сердца.
Больные с эмфизематозной формой болезни страдают одышкой при физической нагрузке, после которой «пыхтят», добиваясь повышения внутрилегочного давления, что уменьшает ранний экспираторный коллапс мелких бронхов и, следовательно, сопротивление дыхательных путей воздушному потоку на выдохе. У этой группы больных относительно поздно развивается цианоз и признаки легочного сердца, так как в результате панацинарной эмфиземы происходит существенное увеличение альвеолярной вентиляции и минутного объема дыхания. Дыхание в покое у больных обычно редкое и глубокое
В клинической практике чаще встречается смешанная форма ХОБЛ.
Лабораторно- инструментальная диагностика
Общий анализ крови при обострении заболевания выявляет умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом влево, увеличение СОЭ. На фоне гипоксемии развивается компенсаторный полицитемический синдром: число эритроцитов повышается до 5 - 6 • 1012/л, содержание гемоглобина - до 160 г/л и выше, а гематокрита - до 55%. На фоне повышенной вязкости крови СОЭ снижается до 1-3 мм/час.
Анализ мокроты дает информацию о характере воспалительного процесса в бронхах, виде возбудителя и его чувствительности к антибиотикам.
Исследование функции внешнего дыхания проводится всем больным с хроническим кашлем и продукцией мокроты, наличием в анамнезе факторов риска, даже при отсутствии одышки, с целью выявления ХОБЛ на ранних этапах ее развития. Это исследование позволяет также провести дифференциальный диагноз с хроническим необструктивным бронхитом, определить степень тяжести ХОБЛ, оценить эффективность терапии, трудоспособность больного и прогноз заболевания.В клинической практике функцию внешнего дыхания определяют с помощью спирометрии. Оценивают следующие показатели: объем форсированного выдоха за первую секунду (ОФВ^, форсированную жизненную емкость легких (ФЖЕЛ), отношение ОФВх/ ФЖЕЛ (индекс Тиффно). Наиболее важным параметром в диагностике ограничения воздушного потока является индекс Тиффно. Его значение при всех степенях тяжести ХОБЛ всегда ниже 70% - даже при легком течении болезни. Величина ОФВ! в постбронходила- тационной пробе отражает степень тяжести болезни. Бронхиальная обструкция считается хронической, если она регистрируется как минимум 3 раза в течение одного года, несмотря на проводимую терапию.
Бронходилатационный тест проводится с короткодействующими ингаляционными бронхолитиками - |32- агонистами и М-холинолитиками. После применения этих препаратов оценивается изменение величины ОФВ1. Если прирост ОФВ1 составляет > равно 15%, бронхиальная обструкция считается обратимой. При сформировавшейся ХОБЛ существенного прироста ОФВ1 не происходит.
Пикфлоуметрия (определение объема пиковой скорости выдоха - ПСВ) является самым простым, быстровыполнимым индивидуальным методом оценки состояния бронхиальной проходимости и эффективности проводимой терапии.
Проведение пикфлоуметрии показано также для дифференциальной диагностики ХОБЛ и бронхиальной астмы. В отличие от высокой суточной вариабельности значений ОФВ! при бронхиальной астме, при ХОБЛ колебания ОФВ1 в течение суток не превышают 15%. Кроме того, этот метод может быть использован как скрининговый для выявления пациентов группы риска развития ХОБЛ.
Рентгенологическое исследование органов грудной клетки проводится для уточнения диагноза ХОБЛ и исключения заболеваний, проявляющихся сходными клиническими симптомами (рак легких, туберкулез, пневмония и др.).
При легкой степени ХОБЛ существенных рентгенологических изменений не выявляется. При прогрессировании заболевания можно выявить признаки эмфиземы легких, деформацию легочного рисунка в результате диффузного пневмосклероза. Сердце имеет вертикальное («капельное») положение. При развитии легочного сердца наблюдается выбухание ствола легочной артерии.
Компьютерная томография (КТ) органов грудной клетки может идентифицировать анатомический тип эмфиземы легких: панацинарный или центроацинарный. При бронхитической форме ХОБЛ можно диагностировать бронхоэктазы и установить их локализацию. В клинической практике КТ чаще используют для исключения опухолей легких, туберкулеза или других заболеваний, сходных с ХОБЛ.
Электрокардиография выявляет признаки гипертрофии правых отделов сердца, свидетельствующие о развитии хронического легочного сердца: отклонение оси сердца вправо, тип ЭКГ, увеличение зубца К в правых грудных отведениях, смещение переходной зоны к У4, полная или частичная блокада правой ножки пучка Гиса, высокий остроконечный зубец Р в III, II, отведениях (Р. рulmonalе). В стадии декомпенсации хронического легочного сердца появляетcя отрицательный зубец Т в
правых отведениях,нередко развивается блокада правой ножки пучка Гиса(рис 46).

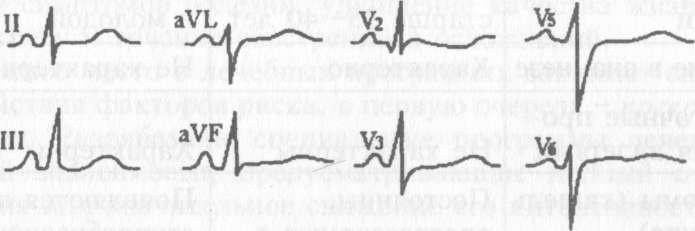
ЭКГ больного с хронич. легочным сердцем
Эхокардиография выявляет признаки гипертрофии и дисфункции правых отделов сердца.
Бронхоскопия позволяет оценить состояние слизистой оболочки бронхов, а также помогает в дифференциальной диагностике ХОБЛ с другими заболеваниями, в первую очередь с центральным раком легких.
Исследование газового состава артериальной крови проводят пациентам при нарастании дыхательной или сердечной недостаточности, снижении ОФВ^ 50% от должных величин. Пальцевая и ушная оксиметрия позволяют измерить насыщение крови кислородом при обследовании больных в условиях поликлиники.
Дифференциальный диагноз
Основным заболеванием, с которым дифференцируют ХОБЛ, является бронхиальная астма (Б А). Главными отличительными признаками БА являются наследственная предрасположенность к астме и атопии, эозинофилия крови и мокроты, характерные приступы удушья на фоне обратимой бронхиальной обструкции, суточная вариабельность значений ОФВ1 и ПСВ >15% (табл. 2).
Таблица 2
