
6 курс / Эндокринология / Персонализированная_эндокринология_в_клинических_примерах_Дедов
.pdf
Рис. 4.2. Внешний вид пациентов З. и П. на момент поступления в стационар
менно с яркой клинической картиной эндогенного гиперкортицизма (рис. 4.2), прогрессирующее развитие которой оба пациента наблюдали в течение 2 лет.
Оба жаловались на увеличение массы тела, изменение внешности, повышение АД, общую слабость и слабость в мышцах и выраженный болевой синдром в спине, из-за которого пациент З. не мог сидеть, стоять или самостоятельно передвигаться. Пациент П. связывал свое заболевание с черепно-мозговой травмой, которая произошла вследствие автомобильной аварии. Пациент З. свое состояние ни с чем связать не мог.
Результаты обследования пациентов З. и П. на момент поступления сведены в табл. 4.2.
Таблица 4.2
Клинико-лабораторная характеристика пациентов З. и П. при поступлении в стационар
Показатели |
|
Пациент З. |
Пациент П. |
Рост, см, масса тела, кг, |
159, 77, 30 |
175, 85, 28 |
|
ИМТ, кг/м2 |
|
|
|
АД, мм рт.ст. |
|
160/90 |
160/100 |
Состояние опорно- |
|
Компрессионные переломы различной степени |
Компрессионные переломы различной |
двигательного аппарата |
выраженности тел 14 позвонков |
степени выраженности тел двух |
|
|
|
(рентгенологически по месту жительства |
позвонков (LI,LIII). Перелом LII за период |
|
|
выявлено три |
госпитализации, что проявлялось |
Окончание табл. 4.2 |
|
|
|
|
|
|
|
Показатели |
Пациент З. |
Пациент П. |
|
|
компрессионных перелома). |
усилением болей в спине, требовалась |
|
|
Z-критерий в позвонках - -4,5 |
обезболивающая терапия. Z-критерий в |
|
|
шейке бедра - -0,2; LI-LIV - -0,8 |
||
|
|
|
|
Калий, ммоль/л |
4,4 |
3,9 |
|
(референс-ные |
|
|
|
значения - 3,6-5,3) |
|
|
|
Глюкоза, ммоль/л (3,1- |
4,5 |
5,5 |
|
6,1) |
|
|
|
Свободный кортизол в |
>6800 |
>6800 |
|
суточной моче, |
|
|
|
нмоль/24 ч (60-413) |
|
|
|
Уровень кортизола в |
1020 |
1490 |
|
сыворотке крови |
|
|
|

вечером, нмоль/л (46- |
|
|
270) |
|
|
Остеокальцин, нг/мл |
3,2 |
2,8 |
(<8,3 нг/мл) |
|
|
Поставлен диагноз «эндогенный гиперкортицизм» |
|
|
АКТГ утро/вечер, |
77,5/56,3 |
137,1/88 |
пг/мл |
|
|
Поставлен диагноз «АКТГ-зависимый эндогенный гиперкортицизм» |
|
|
МРТ селлярной |
Гипофиз размером 5×16×10 мм. Контрастное |
Гипофиз размером 8×16×11 мм, |
области |
вещество накапливает |
выпуклый верхний контур. Неоднородно |
|
неоднородно. Заключение: диффузная |
накапливает контрастное |
|
неоднородность структуры аденогипофиза |
вещество. Заключение: диффузные |
|
|
аденоматозные изменения структуры |
|
|
аденогипофиза |
Большая проба с |
Отрицательная |
Отрицательная |
дексаме-тазоном (8 мг) |
|
|
Таким образом, у пациентов с клинически и лабораторно подтвержденным АКТГ-зависимым эндогенным гиперкортицизмом не было визуализации аденомы на МРТ, выявлена отрицательная большая проба с дексаметазоном, что стало показанием к селективному забору крови из нижних каменистых синусов на фоне стимуляции десмопрессином. Результаты забора крови у обоих пациентов сведены в табл. 4.3.
Таблица 4.3
Результаты селективного забора крови из нижних каменистых синусов с расчетом максимального соотношения адренокортикотропного гормона центр/периферия до и после стимуляции десмопрессином
|
АКТГ, пг/мл |
|
|
|
|
|
|
||
|
пациент 3. |
|
|
пациент П. |
|
|
|
||
Время |
правый |
левый |
перифериямаксимальный |
правый |
левый |
перифериямаксимальный |
|||
|
синус |
синус |
|
градиент уровня |
синус |
синус |
|
градиент уровня |
|
|
|
|
|
центр/периферия |
|
|
|
центр/периферия |
|
-5 мин |
106,7 |
306,4 |
60,1 |
5,1 |
107,1 |
115,7 |
75,8 |
1,53 |
|
0 мин |
57,7 |
257,8 |
62,7 |
113,1 |
115,1 |
102,2 |
|||
|
|
||||||||
+3 мин |
72,5 |
335,1 |
68,1 |
|
129,9 |
136,5 |
113,3 |
|
|
+5 мин |
258,6 |
1858,0 |
116,6 |
23 |
132,8 |
142,5 |
127,1 |
1,2 |
|
+10 мин |
127,2 |
851,6 |
112,0 |
|
122,5 |
145,0 |
120,8 |
|
|
Центральный |
|
|
|
|
|
|
|
|
|
гиперкорти- |
|
|
|
|
|
|
|
|
|
цизм |
|
|
|
|
|
|
|
|
|
|
АКТГ-эктопированный синдром (бронхиальный карциноид) |
|
|
|
|||||
(болезнь |
|
|
|
|
|
|
|
|
|
Иценко- |
|
|
|
|
|
|
|
|
|
Кушинга) |
|
|
|
|
|
|
|
|
|
Как видно из таблицы, у пациента З. градиент уровня АКТГ центр/периферия в базальных условиях составил 5,1, а на фоне стимуляции десмопрессином - 23, что с уверенностью позволило установить гиперкортицизм центрального генеза (отрезные точки - более 2,0 по базальным данным и более 3,0 в условиях стимуляции при чувствительности метода - 96% и специфичности - 98%). У пациента П. градиент уровня АКТГ центр/периферия оказался соответственно 1,53 и 1,2, что послужило основанием для поиска опухоли, продуцирующей
АКТГ.
Пациенту З. был поставлен диагноз: «Болезнь Иценко-Кушинга без визуализации аденомы на МРТ, стероидный остеопороз, тяжелая форма, с множественными компрессионными переломами тел позвонков. Симптоматическая АГ».

Была проведена трансназальная аденомэктомия, при гистологическом исследовании верифицирована базофильная кортикотропинома, экспрессирующая АКТГ и кортикотропин- рилизинг-гормон. После операции развилась транзиторная надпочечниковая недостаточность. При наблюдении в течение 7 лет сохраняются ремиссия гиперкорти-цизма и регрессия всех его симптомов: нормализация ИМТ (20 кг/м2), АД, не было выявлено новых переломов, изменилась внешность молодого человека (рис. 4.3).
Пациенту П. была проведена МСКТ в целях выявления новообразования. В V сегменте правого легкого обнаружено образование 8,5x14,1 мм.
Рис. 4.3. Изменение внешности пациента З. после достижения ремиссии заболевания
Пациенту П. был поставлен диагноз: «АКТГ-эктопированный синдром, обусловленный новообразованием в V сегменте правого легкого. Стероидный остеопороз, тяжелая форма, с множественными компрессионными переломами тел позвонков. Симптоматическая АГ».
Была проведена резекция правого легкого. Бронхиальный карцино-ид был подтвержден при гистологическом исследовании. Опухоль экс-прессировала АКТГ, кортикотропин-рилизинг- гормон, ПРЛ, СТГ, рецептор к соматостатину 5-го подтипа. В течение 9-12 мес после операции наблюдалась ремиссия заболевания со снижением массы тела на 5 кг, нормализацией АД и лабораторных показателей, а также внешности пациента (рис. 4.4).
Однако через 2 года наблюдался рецидив заболевания, подтвержденный клинически и лабораторно, что на первом этапе проявилось клинически явным (сопровождалось выраженным болевым синдромом) компрессионным переломом VIII грудного позвонка наряду с 1, 2 и 3 позвоночными переломами, описанными ранее. Рост пациента П. снизился с 175 до 168 см. Пациент был повторно обследован в ФГБУ «НМИЦ эндокринологии», подтвержден рецидив опухоли правого легкого без отдаленных метастазов. Пациент повторно оперирован, развилась ремиссия гиперкортицизма с признаками вторичной надпочеч-никовой недостаточности, уровень АКТГ снизился с 136 до 5 пг/мл. Продолжает принимать гидрокортизон в суточной дозе 25 мг.
Данные клинические случаи иллюстрируют возможности селективного забора крови из нижних каменистых синусов на фоне стимуляции

Рис. 4.4. Динамика изменения внешности пациента П. после достижения ремиссии заболевания
десмопрессином для дифференциальной диагностики АКТГ-зави-симого эндогенного гиперкортицизма у пациентов без визуализации аденомы на МРТ. При сопоставимой клинической картине и отсутствии визуализации аденомы на МРТ селективный забор крови является единственным надежным методом для выявления болезни ИценкоКушинга или АКТГ-ЭС среди пациентов с АКТГ-зависимым эндогенным гиперкортицизмом, что позволяет правильно выбрать метод лечения пациента и достичь ремиссии тяжелого заболевания.
АКТГ-ЭС - редкое заболевание (заболеваемость - от 0,7 до 3 новых случаев на 1 млн населения в год, распространенность - до 55 на 1 млн, на его долю в структуре эндогенного гиперкортицизма, по данным разных авторов, приходится от 12 до 20% случаев. Наиболее частая локализация опухолей: карциноидные опухоли бронхов (36-46%), что иллюстрировано предыдущим клиническим случаем, овсяноклеточный рак легких (18-20%), медуллярный рак щитовидной железы (3-7%), тимус. Гораздо реже встречаются опухоли поджелудочной железы, околоушной железы, яичников, матки, предстательной железы, толстой кишки и др. Циклический синдром Кушинга - еще более редкая патология, которая характеризуется неоднократными эпизодами повышения уровня кортизола, чередующимися с периодами нормальной его секреции. Распространенность этого заболевания еще не изучена. Для того чтобы достоверно поставить диагноз циклического синдрома Кушинга, должны быть лабораторно зафиксированы три пика и два спада секреции кортизола. Среди причин циклического синдрома Кушинга в 54% - кортикотропинома, в 26% - новообразование с эктопической гиперсекрецией АКТГ и примерно в 11% - опухоль надпочечников, в 9% случаев первичный очаг установить не удается.
СЛОЖНОСТИ ДИАГНОСТИКИ АДРЕНОКОРТИКОТРОПНОГО ГОРМОНЭКТОПИЧЕСКОГО СИНДРОМА, ЦИКЛИЧЕСКОГО ТЕЧЕНИЯ С НЕЙРОЭНДОКРИННОЙ ОПУХОЛЬЮ ЧЕРВЕОБРАЗНОГО ОТРОСТКА
И.А. Воронкова, С.Д. Арапова, Е.И. Марова, Н.С. Кузнецов, Ю.Г. Лейтес, Л.Я. Рожинская
Приведен крайне редкий клинический случай АКТГ-ЭС с циклическим течением и локализацией НЭО в аппендиксе.
Пациентка М., 24 года, поступила в отделение нейроэндокриноло-гии и остеопатий ФГБУ «НМИЦ эндокринологии» с подозрением на болезнь Иценко-Кушинга. При поступлении предъявляла жалобы на угревую сыпь на лице, слабость, сердцебиение, боли в позвоночнике. В возрасте 19 лет во время беременности на сроке 5-6 нед впервые
отметила повышение АД и резкую прибавку массы тела (10 кг), появились полосы растяжения красного цвета на животе и бедрах (стрии), нечистота кожи. По месту жительства был выявлен повышенный уровень гликемии (до 20 ммоль/л - начата инсулинотерапия), низкий уровень калия (1,94 ммоль/л). На сроке 20 нед беременности в связи с ухудшением состояния (нарастание клинической картины гиперкор-тицизма) и внутриутробной задержкой развития плода по медицинским показаниям было проведено прерывание беременности, после чего была переведена в эндокринологическое отделение по месту жительства для уточнения диагноза. По результатам проведенного обследования по месту жительства диагностирована болезнь Иценко-Кушинга (высокий уровень кортизола в 23:00 - 1500 нмоль/л и АКТГ - 29 пг/мл, малая проба с дексаметазоном отрицательная), однако при проведении МРТ головного мозга данных об аденоме гипофиза получено не было. Для снижения секреции кортизола был назначен блокатор стероидоге-неза (кетоконазол по 400 мг/сут), на фоне приема которого через 2 мес наступила ремиссия гиперкортицизма и нормализовалась гликемия, в связи с чем кетоконазол и инсулинотерапия были отменены. Далее в течение 3 лет сохранялась ремиссия гиперкортицизма. Однако на фоне психоэмоционального перенапряжения через 3 года от первого эпизода вновь появились симптомы гиперкортицизма, но уже с клинической
картиной как гиперкортицизма, так и карциноидного синдрома (повышение уровня кортизола, АКТГ, изменение внешности, прибавка массы тела, приливы жара к лицу, обильное мочеиспускание в ночное время, нарушение сна, чувство страха по ночам, слабость). Был возобновлен прием блокаторов стероидогенеза с ремиссией заболевания через 3 мес от начала лечения, в связи с чем препараты были вновь отменены и пациентка направлена в ФГБУ «НМИЦ эндокринологии» для уточнения диагноза. При первой госпитализации в отделении нейроэн-докринологии и остеопатий ФГБУ «НМИЦ эндокринологии» была диагностирована клинико-гормональная ремиссия гиперкортицизма (отсутствие матронизма, бледные стрии на животе и бедрах, нормальный уровень кортизола и АКТГ в плазме крови в 23:00, нормальный уровень кортизола в слюне в 23:00, свободного кортизола в суточной моче, положительная малая проба с дексаметазоном). При МРТ головного мозга данных о наличии аденомы гипофиза не получено. На рентгенограмме грудного отдела позвоночника и при денситометрии был выявлен умеренный остеопороз со снижением высоты тел Thx-ThXII. С диагнозом «ремиссия болезни Иценко-Кушинга циклического течения» выписана из стационара с рекомендациями контрольного иссле-
дования уровня кортизола и АКТГ в крови. Однако через 2 нед после выписки из стационара пациентка вновь была госпитализирована в ФГБУ «НМИЦ эндокринологии» с ухудшением состояния и выраженной клинической и гормональной картиной гиперкортициз-ма [АКТГ: 8:00 - 229 пг/мл (норма - 7-66 пг/мл), 23:00 - 210 пг/мл (норма - 0-30 пг/мл); кортизол: 8:00 - 1590 нмоль/л (норма - 123-626 нмоль/л), 23:00 - 1207 нмоль/л (норма - 46-270 нмоль/л); уровень свободного кортизола в слюне и моче превышал референсные значения (23:00 - 1026 нмоль/л (норма - 0,5-9,4 нмоль/л) и 1700 нмоль/сут (норма - 60-413 нмоль/сут) соответственно; малая и большая пробы с дексаметазоном были отрицательными]. На основании проведенного обследования, данных анамнеза (несколько пиков клинических проявлений гиперкортицизма), гормональных исследований за период наблюдения [уровень АКТГ менялся от 34,0 до 299,0 пг/мл, кортизола в сыворотке - от 457,0 до 1590,0 нмоль/л, содержание свободного кортизола в моче колебалось от 94,0 до 1700 нмоль/сут, кортизола в слюне (23:00) - от 0,8 до 1026 нмоль/л], отрицательных результатов малой и большой пробы с дексаметазоном, а также учитывая отсутствие патологии по данным МРТ гипофиза с контрастированием, у пациентки был заподозрен АКТГ-ЭС циклического течения. Длина циклов гипер-кортицизма была различна и варьировала от 2 до 11 мес с промежутками нормальной секреции кортизола от 2 нед до 3 лет. Диагноз АКТГ-ЭС был подтвержден в ходе селективного забора крови из

нижних каменистых синусов со стимуляцией десмопрессином на основании градиента менее 2 (в ходе пробы градиент центр/периферия как до, так и после стимуляции не превысил 2), что характерно для АКТГ-ЭС.
После подтверждения АКТГ-ЭС был проведен поиск источника НЭО с помощью следующих методов: УЗИ органов брюшной полости и забрюшинного пространства, УЗИ органов малого таза, УЗИ щитовидной железы, эзофагогастродуоденоскопии, КТ органов грудной клетки с болюсным контрастированием. На основании вышеперечисленных исследований локализацию НЭО выявить не удалось. Но при выполнении колоноскопии обращало на себя внимание увеличенное, вывернутое в просвет слепой кишки устье червеобразного отростка. Была взята биопсия подозрительного участка, но гистологическая картина данного материала была без особенностей (поверхностные фрагменты слизистой оболочки толстой кишки с отеком стромы и очаговой лимфоцитарной инфильтрацией), и только при МСКТ органов брюшной полости с контрастированием было выявлено бластоматозное образование в илеоцекальном углу с бугристыми контурами, размером
2,5×2,5×4,7 см (плотность до контрастирования - 54 НU), интенсивно накапливающее контрастное вещество в артериальной фазе (120 НU). Также выделялись два лимфатических узла, накапливающих контрастное вещество (паракавальный размерами 6,7×11,6 мм и каво- аорталь-ный размерами 6,9x13,0 мм) на уровне LIII.
Таким образом, после длительного поиска источника НЭО был поставлен диагноз: «АКТГ-ЭС циклического течения, образование толстой кишки в области илеоцекального угла» - и рекомендовано оперативное лечение. Были выполнены правосторонняя гемиколэктомия с опухолью, лимфаденэктомия по ходу брыжеечных сосудов. При гистологическом исследовании удаленных тканей (слепая кишка с аппендиксом, восходящий отдел толстой кишки и брыжейка) поставлен диагноз: «Высокодифференцированная НЭО червеобразного отростка, G2 (Всемирная организация здравоохранения, 2010) (ВД НЭО ЧО, G2), прорастающая во все слои аппендикса, врастающая в жировую ткань брыжейки, с наличием множества опухолевых элементов в просветах лимфатических сосудов брыжейки». Опухоль прорастала по подслизистому слою до начальных отделов слепой кишки. В лимфатических узлах брыжейки были обнаружены метастазы аналогичного строения.
Иммуногистохимическое исследование НЭО аппендикса показало, что данное новообразование не только интенсивно экспрессирует маркер нейроэндокринной дифференцировки хромогранин А, но и имеет очаговую экспрессию АКТГ, СТГ, ПРЛ и высокий индекс метки пролиферации Ki-67, равный 18,7%.
На рис. 4.5 представлены результаты гистологического и иммуноги-стохимических исследований.
В послеоперационном периоде развились клинические признаки надпочечниковой недостаточности, подтвержденные лабораторно, что потребовало заместительной терапии (гидрокортизоном по 30 мг/сут). В течение 7 лет после операции при ежегодном обследовании сохранялась ремиссия гиперкортицизма и не было признаков опухолевого роста. Маркеры НЭО - в норме. Через 2 года отменен гидрокортизон (Кортеф*), через 3 года после операции пациентка родила здорового ребенка.
На рис. 4.6 представлена динамика внешнего вида пациентки и уровня кортизола во время заболевания.
Таким образом, мы наблюдали женщину с циклическим синдромом Кушинга, причиной которого была НЭО редкой локализации - в червеобразном отростке, с инвазивным ростом, высоким индексом

Рис. 4.5. а - нейроэндокринная опухоль аппендикса, прорастающая во все его слои (×100), G2; б - метастаз нейроэндокринной опухоли аппендикса в лимфатическом узле брыжейки (×100); в - экспрессия адренокортикотропного гормона (x400); г - экспрессия соматотропного гормона (x400); д - экспрессия пролактина (x400) (локализация гормональной продукции - коричневая окраска); е - экспрессия каль-цитонина (x400)
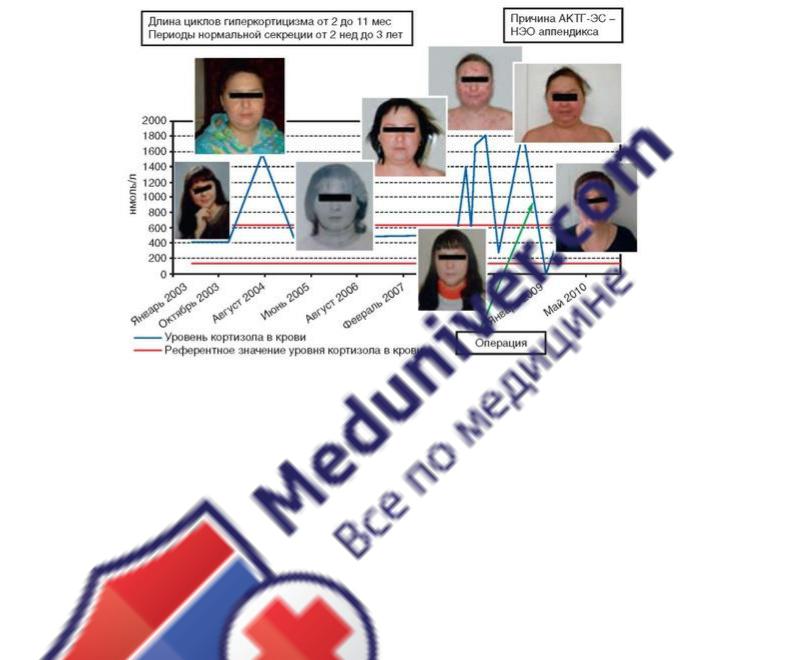
Рис. 4.6. Динамика уровня кортизола и изменение внешности пациентки с адренокортикотропным гормон-эктопическим синдромом циклического течения на протяжении 7 лет
Ki-67 и полигормональной продукцией по данным иммуногистохи-мии. Наше наблюдение показывает, что течение гиперкортицизма может быть циклично и локализация очага гиперсекреции АКТГ весьма вариабельна.
Список литературы
1.Арапова С.Д. АКТГ-эктопический синдром // Клиническая нейроэндокри-нология. М., 2011. С. 95-109.
2.Бритвин Т.А., Калинин А.П. АКТГ-эктопированный синдром // Клин. мед. 2003. № 9. С. 8-
3.Горбунова В.А., Егорова А.В., Кочаткова А.В. Нейроэндокринные опухоли желудочнокишечного тракта. Принципы диагностики и лечения. М., 2009. С. 132-138.
4.Meinardi J.R., Wolffenbutte B.H.R., Dullaart R.P.F. Cyclic Cushing's syndrome: a clinical challenge // Eur. J. Endocrinol. 2007. Vol. 157, N 3. Р. 245-254.
5.Perakakis N., Laubner K., Keck T., Steffl D. et al. Ectopic ACTH-syndrome due to a euroendocrine tumour of the appendix // Clin. Endocrinol. Diabetes. 2011. Vol. 119, N 9. Р. 525-529.
АДРЕНОКОРТИКОТРОПНЫЙ ГОРМОН-ЭКТОПИЧЕСКИЙ СИНДРОМ, ВЫЗВАННЫЙ КОРТИКО-МЕДУЛЛЯРНОЙ ОПУХОЛЬЮ НАДПОЧЕЧНИКА
Е.И. Марова, Н.С. Кузнецов, Л.Я. Рожинская, О.В. Ремизов, Н.В. Латкина, О.В. Тихонова, Л.Е. Кац, И.А. Воронкова, А.М. Лапшина, Г.С. Колесникова
Ниже представлен клинический пример, иллюстрирующий редкое сочетание - смешанноклеточная опухоль: АКТГ-продуцирующая феохро-моцитома и аденома коры и трудности диагностики этой опухоли как причины АКТГ-зависимого гиперкортицизма.
В отделение нейроэндокринологии и остеопатий ФГБУ «НМИЦ эндокринологии» в 2014 г. обратилась пациентка, 61 год, с жалобами на общую и мышечную слабость, отеки конечностей, головную боль, изменение внешности, снижение массы тела, дрожь во всем
теле. С 2004 г. появилась умеренная артериальная гипертония, в 2009 г. - мышечная слабость, в сентябре 2013 г. перенесла гипертонический криз с дрожью во всем теле, сердцебиением. Была назначена гипотензивная терапия с удовлетворительным эффектом. С 2013 г. отметила изменение внешности (округление черт лица, появление румянца на щеках, руки и ноги похудели, стала более смуглой). При обследовании по месту жительства поставлен диагноз синдрома Иценко-Ку-шинга. Отмечались повышение уровня АКТГ (утром - 189 пг/мл, вечером - 211 пг/мл) и кортизола (утром - 962 нмоль/л, вечером - 1256 нмоль/л) с нарушением ритма их секреции, гипокалиемия (2,42 ммоль/л). Выявлен СД, и назначена инсулинотерапия. При МРТ головного мозга в декабре 2013 г. убедительных данных о новообразовании гипофиза не получено. Впервые обследована в ФГБУ «НМИЦ эндокринологии» в феврале 2014 г. При осмотре: рост - 161 см, масса тела - 56 кг, ИМТ - 21,6 кг/м2. Общее состояние средней тяжести, отмечаются округлость лица, матронизм, истончение и гиперпигментация кожного покрова, множественные петехии и синяки, выраженная мышечная слабость. ПЖК развита слабо, стрий нет. АД - 130/80 мм рт.ст. (на фоне гипотензивной терапии), ЧСС - 90 в минуту. Выявлено повышение уровня кортизола в сыворотке и нарушение ритма его секреции: утром - 848 нмоль/л, вечером - 357 нмоль/л. Нарушения ритма секреции АКТГ выявлено не было: уровень АКТГ утром - 33,91 пг/мл, вечером - 28 пг/мл. Экскреция свободного кортизола с мочой оказалась нормальной (96 нмоль/сут). Содержание кортизола в слюне вечером повышено до 14,7 нмоль/л. Уровень калия в крови на момент поступления - 2,45 ммоль/л; назначены препараты калия
и калийсберегающие диуретики. Учитывая быстрое развитие симптоматики, гипокалиемию, матронизм, гиперпигментацию кожного покрова, следовало предположить диагноз АКТГ-ЭС. Однако на фоне большой дексаметазоновой пробы произошло снижение содержания кортизола на 80% (161 нмоль/л против исходного уровня 848 нмоль/л). При МРТ головного мозга данных о наличии аденомы гипофиза не получено, выявлена диффузная неоднородность структуры аденогипофи-за. Для точной верификации диагноза был проведен селективный забор крови из нижних каменистых синусов. Отмечено повышение градиента уровня АКТГ между центром и периферией на 3-й минуте после стимуляции десмопрессином до 4,1, хотя в базальных точках градиент был низким.
Тем не менее было предположено, что положительная большая дексаметазоновая проба и результаты селективного забора из нижних каменистых синусов указывают на центральный генез гиперкорти-цизма. Было принято решение о трансназальной аденомэктомии. Гистологический анализ гипофизарной ткани после нейрохирургического вмешательства выявил в двух фрагментах выраженную гиперплазию базофильных и оксифильных клеток и в третьем - элементы нейрогипофиза. Аденома не обнаружена. При иммуногистохимиче-ском исследовании обнаружены экспрессия рецепторов соматостати-на 2-го и 5-го подтипа в 7080% цитоплазмы и мембраны гиперплази-рованных клеток гипофиза, слабоположительная реакция на АКТГ, отрицательная реакция на кортикотропин-рилизинг-гормон.
Послеоперационный период - без клинического улучшения; нарастали слабость и гипокалиемия, уровень АКТГ и кортизола в крови возрос в несколько раз (АКТГ утро/вечер - 290,4/226,4 пг/мл; кортизол утро/вечер - более 1750/1750 нмоль/л). Развился транзиторный несахарный диабет, назначен десмопрессин в дозе 0,05 мг вечером с положительным эффектом. Анализ на биомаркеры нейроэндокринных опухолей выявил высокий уровень хромогранина А - 285,3 нг/мл (норма - до 108 нг/мл). Содержание других биологических маркеров НЭО оставалось в пределах референсных значений. Эзофагогастродуодено-и колоноскопия, МСКТ грудной клетки объемного образования не выявили. При МСКТ брюшной полости и забрюшинного пространства (выполненной до нейрохирургического вмешательства) были обнаружены два овоидных образования левого надпочечника с четкими и ровными контурами; одно - размером 1,8x2,3x2,5 см и плотностью 19 HU, второе - 2,0x2,3x2,5 см и плотностью 3 HU, которые в связи с результатами большой дексаметазоновой пробы и селективного за-

Рис. 4.7. Объемное образование левого надпочечника (указано стрелкой)
бора крови из нижних каменистых синусов были расценены как вторичные аденомы при болезни Иценко-Кушинга (рис. 4.7).
Учитывая тяжесть состояния больной и трудности выявления источника эктопической опухоли, планировалась двусторонняя адреналэкто-мия. Однако до этого необходимо было исключить достаточно редкий вариант АКТГ-ЭС - АКТГ-секретирующую феохромоцитому. При анализе суточной мочи обнаружено повышение уровня норметанефрина до 640 мкг/сут (норма - 35-445 мкг/сут) и метанефрина до 1552 мкг/сут (норма - 25-312 мкг/сут), что позволило предположить феохромоцито-му левого надпочечника с эктопической секрецией АКТГ. После предоперационной подготовки а1-адреноблокаторами (доксазозином по 8 мг/сут) и β-адреноблокаторами (бисопрололом по 10 мг утром и 7,5 мг вечером) в отделении хирургии ФГБУ «НМИЦ эндокринологии» были выполнены люмботомия слева и адреналэктомия с опухолью. В ходе операции из левого надпочечника удален конгломерат ткани с узлом и жировой клетчаткой общим размером 14×5×2,5 см. К надпочечнику прилегало два узла диаметром по 2,5 см каждый, ярко-желтого и серого цвета. Морфологическое исследование показало, что, помимо диффузно-узловой гиперплазии, в ткани надпочечника присутствует смешанно-клеточная опухоль - феохромоцитома/аденома коры надпочечников Ткань феохромоцитомы альвеолярного строения состояла из полиморфных веретенообразных и полигональных клеток, экспрессирующих хро-могранин А, синаптофизин и АКТГ; экспрессии кортикотропин-рили-зинг-гормона выявлено не было. Индекс маркера пролиферации Ki-67 составил 2,5%. Во втором компоненте смешанной опухоли - аденоме коры надпочечника преобладали эозинофильные клетки (рис. 4.8).
