
6 курс / Эндокринология / Stroev_Endokrinologia_podrostkov
.pdf
Аналогичная ситуация увзрослых, понекоторым представлениям (Цыган В.Н. с соавт., 2001), складывается при развитии так называемого синдрома хроничес-
кой усталости.
Впубертатном периоде на фоне нейроэндокринной
иморфофункциональной перестройки организма подростка значительно повышается нагрузка на гипотала- мо-гипофизарную систему. Это приводит к развитию дисфункции гипоталамо-гипофизарной системы с клинической манифестацией описываемого синдрома.
Подругим данным, при этой патологии в 100 % случаев вовлечен аденогипофиз, но могут страдать и гипоталамические ядра.
Заболевание характеризуется дисфункцией гипота ламуса с нарушением продукции аденогипофизотропных гормонов — кортикотропин-рилизинг фактора (КРФ), соматокринина и люлиберина.
Следствием этого является дисфункция аденогипофиза — диспитуитаризм с нарушением секреции тройных гормонов—АКТГ, СТГ и ЛГ. При этом нарушается также синтез ряда аминов и нейропептидов головного мозга — дофамина, серотонина, эндорфинов.
Для подростков с гипоталамическим синдромом пубертатного периода характерна гиперфункция ги-
поталамо-гипофизарно-адреналовой системы с гиперпродукцией кортикотропин-рилизинг-гормо-
на в гипоталамусе, АКТГ— в аденогипофизе и кортикостероидов — в коре надпочечников. Под действием АКТГ усиливается стероидогенез в пучковой
исетчатой зонах коры надпочечников, и повышается секреция глюкокортикоидов и надпочечниковых андрогенов. Клинические проявления синдрома у подростков определяются в основном гиперпродукцией
кортизола и дегидроэпиандростерона (ДЭА).
Кортизол как мощный контринсулярный регулятор стимулирует у таких больных глюконеогенез в печени и вызывает развитие инсулинорезистентности. Усиле-
ние процессов глюконеогенеза объясняет отчасти появление на коже, в местах повышенного разрушения мобильных запасов жира, розовых полосок — стрий.
Следствием инсулинорезистентности являются гиперинсулинемия (гиперинсулинизм) и относительная инсулиновая недостаточность. Гиперинсулине-мия
возникает в результате инсулинотропного действия на островки Лангерганса АКТГ.
Таким образом, механизм ожирения при гипоталамическом синдромепубертатного периода связан как с собственным липогенетическим эффектом АКТГ и глюкокортикоидов, так и с инсулинотропным действием АКТГ на В-клетки островков Лангерганса. Определенное значение имеет повышение под действием глюко-
кортикоидов аппетита.
Глюкокортикоиды угнетают экспрессию рецептора ЛПНП, чтосопровождается выраженной атероген-ной гиперлипопротеидемией. Инсулин также играет в этом важную роль. Известно, что инсулин стимулирует биосинтез холестерина и атерогенных липоротеидов в печени, способствует инфильтрации холестерином сосудистой стенки, потенцирует формирование атеросклеротических бляшек. Таким обра-
зом, инсулин является сильным атерогенным гор-
моном. Поэтому ожирение с розовыми стриями сопровождается выраженной атерогенной гиперлипопротеинемией.
Для подростков с этим заболеванием типичны фун-
кциональный базофилизм (гиперфункция базофиль-
ных клеток аденогипофиза без их гипертрофии и ги-
перплазии) и функциональный гиперкортицизм
(гиперфункция железистых клеток пучковой и сетчатой зон коры надпочечников также без их гипертрофии и гиперплазии). В отличие от болезни ИценкоКушинга, при нем в гипофизе нет клона аномальных соматически мутировавших кортиколипотропоцитов, Поэтому не формируются базофильные аденомы аденогипофиза (кортикотропиномы), а размеры и масса надпочечников не увеличены.
Результатами нашихисследований, проведенных в эндокринологическомотделенииМариинскойбольницы Санкт-Петербурга, увсех подростков с гипоталамическим синдромом пубертатногопериода выявленаадре-
нокортикотропная гиперфункция аденогипофиза и глюкокортикоидная гиперфункция коры надпочечников.
ВотличиеотболезниИценко-Кушинга,приэтомза- болевании существенноненарушен физиологический циркадный ритмсекреции гормонов гипоталамо-гипо- физарно-адреналовой системы (КРФ, АКТГ и корти-
зола).
Для гипоталамического синдрома пубертатного пе-
риода характерна соматотропная гиперфункций аденогипофиза. При этом у подростков повышается продукция соматолиберина в гипоталамусе и СТГ-в аденогипофизе. Следствием этого является ускорение их роста и физического развития (характерная высокорослость и «дородность»).
Приэтой патологиинарушаетсятакжефункцияги-
поталамо-гипофизарно-гонадной системы, особен-
но— аркуатного ядра, являющегося и составным элементом центра насыщения, и звеном центральной регуляции гонадотропной активности. У девочек повышена выработка люлиберина в аркуатном ядре гипоталамуса и ЛГ— в аденогипофизе. Поэтомудля девочек с этим заболеванием характерно раннее половое созреваниеираннееменархе.Поддействиемгиперсек-
80

Рис. 35. Термограммы нижних конечностей у тучного полростка с нсйроциркуляторной дистонией, а — вид спереди; б — вид сзади (собств. набл.)
Рис. 36. Термограммы щитовидной железы у подростков: а — нормальная; б — при диффузном токсическом зобе: в — при гипотирозе; г -при аутоиммунном тироидите (собств. набл.)

Рис. 37. Термограммы нижних конечностей у подростков; а — нормальная; б — при атеросклерозе периферических артерий с асимметричной "термоампутацией"; в — диабетическая микроангиопатия с симметричной "термоампутацией"; г — венозный застой (собств. набл.)
В |
Г |
Рис. 85. Диабетическая микроангиопатия внутренних органов, а — срез головного мозга; отложение резко PAS-положительных веществ в стенках сосудов, периваскулярный отек; окраска по Мак Манусу.х 120. б — срез селезенки; резко выраженный гиалиноз, периваскулярный склероз, значительное сужение просвета сосудов; гематоксилин-эозин, х 120. в — срез почки; тотальный гиалиноз почечного клубочка; гематоксилин-эозин, х 120. г — срез стенки тонкого кишечника; гиалиноз и склероз сосуда; гематоксилин-эозин, х 120 (собств. набл.)
реции ЛГ в яичниках развивается кистозная атрезия фолликулов с нарушением стероидогенеза и усилени-
ем синтеза андрогенов.
У мальчиков также нарушается продукция гонадо-
либеринов в гипоталамусе и гонадотропинов — в
аденогипофизе. Следствием этого являются нарушения полового созревания (раннее или, напротив, позднее).
Заболеванию свойственна дисфункция гипотала-
мо-гипофизарно-тироидной системы с нарушени-
ем продукции тиролиберина в гипоталамусе, ТТГ — в аденогипофизе и йодтиронинов {Т3 и Т4) — в фолликулах щитовидной железы. При этом нередко выявляются антитироидные аутоантитела (Строев Ю.И. с
соавт., 2003).
Вследствие нарушения синтеза дофамина в головном мозге и частичного снятия пролактостатического влиянияподбугорья на аденогипофиз, уподростков с гипоталамическим синдромом пубертатного периода в аденогипофизе усиливается секреция пролактина с развитием гиперпролактинемии. Поэтому у девочек хорошо развиты молочные железы, часто развивается мастопатия. Для мальчиков с этим заболеванием характерна гинекомастия (чаще — ложная, вследствие ганоидного ожирения; редко—истинная). Гипер-
пролактинемия стимулирует биосинтез андрогенов
в сетчатой зонекоры надпочечников и являетсяпри этой патологии одной из причин гиперандрогении у девочек — гирсутизм по мужскому типу, нарушение менструального цикла вплоть до аменореи, кистозное перерождение яичников.
Созревание гипоталамических структур, регулирую- щихсекрециюрилизинг-гормонов, замыкаетнафонегиперандрогении порочный круг патогенеза этого синдрома.
Гиперпродукция АКТГ, кортизола, повышение ак-
тивности ренин-алъдостероновой системы являют-
ся одной из ведущих причин нередкой для таких под-
ростков артериальной гипертензии.
Важным звеном ее патогенеза является гиперинсулинемия. Инсулин, стимулируя реабсорбцию натрия и воды в нефронах, повышает чувствительность коры надпочечников к ангиотензину II и увеличивает секрецию алъдостерона. Это приводит к задержке натрия и воды, увеличению объема циркулирующей плазмы крови и минутного объема кровообращения. Инсулин также повышает активность симпатической нервной системы. Инсулин, действуя на гладкомышечные клетки в стенках резистивных сосудов (артериолы), повышает в них внутриклеточное содержание ионов кальция и стимулирует их пролиферацию. Все это приводит к росту периферического сосудис-
того сопротивления и к возникновению артериальной гипертензии.
Таким образом, гормональные нарушения при гипоталамическом синдроме пубертатного периода проявляются гиперсекрецией СТГ, АКТГ, ГКС, гипер-
пролактинемией, гиперинсулинизмом. У девочек развивается гиперандрогения и относительная гиперэстрогения, снижена секреция гестагенов. Для юношей характерна гиперэстрогения, содержание тестостерона в крови вариабельно. Причиной гормональных нарушений при этом является первичное повреждение гипоталамуса. Строгой хронологической последовательности развития гормональных нарушений при этом синдроме обычно не наблюдается.
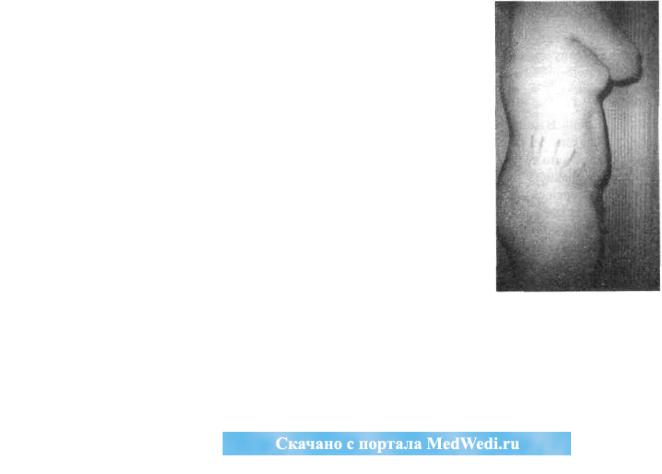
Клиника. Всех подростков прежде всего беспокоит ожирение—постоянный объект насмешек сверстников и дурно воспитанных взрослых, увеличение молочных желез, появление на коже живота, плеч и бедер розовых полос — «растяжек» (рис 34). Обычно родственники и окружающие отмечают у больных подростков булимию (прожорливость) — результат гиперинсулинизма, особенново вторую половину суток, кночи, когда повышается активность вагуса, стимулирующая продукцию инсулина. Неуемный волчий аппетитприводитктому, что больные подростки часто украдкой едят по ночам. По утрам эти же подростки обычно едят мало, некоторые вообще не завтракают. Реже бывает отказ от еды.
Могут быть жажда и полиурия. Для этого синдрома вообще характерно нарушение толерантности к углеводам (причина—инсулинорезистентность). Уже в
Рис. 34. Розовые стрии у подростка с гипоталамическим синдромом пубертатного периода (собств. набл.)
81

пубертате может развиваться инсулиннезависимый сахарный диабет 2-готипа. Проба на толерантность к глюкозе бывает патологической более чем у половины подростков, а примерно у каждого пятого-шестого подростка выявляется скрытый сахарный диабет.
Практически все жалуются на почти постоянные головные боли, быстро устают. Физическая работоспособность у них снижена.
Эти подростки отличаются замкнутостью, забывчивостью, плохой успеваемостью. Часты вспыльчивость, грубость из-за колких выпадов досужих окружающих, гораздых на различные обидные прозвища. Может быть плаксивость. Бывают депрессивные состояния.
Половое развитие может быть ускоренным. У юношей часто наблюдаются псевдо-евнухоидные черты телосложения с широким тазом, херувимоподобность или матронизм. Характерно отложение жира по женскому типу. Феминизация юношей связана с дисметаболизмом андрогенов. Гинекомастия чаще ложная, без железистой ткани. У юношей наблюдается гиперсексуальность, они склонны к ранней половой жизни. Для девушек это не характерно. У них бывают ранняя легкая вирилизация, угловатость, гипертрихоз, почти всегда расстраиваются месячные, пигментируются соски, клитор, малые половые губы.
Основной симптом синдрома— ожирение, которое возникает обычно еще в раннем детстве, но особенно они полнеют в 11-13 лет, поэтому выглядят старше своих лет и производят впечатление отменно здоровых. Лишний вес для каждой возрастной группы при этом достигает 35-40 кг. В наших наблюдениях масса тела у таких подростков колебалась от 67 до 140 кг ( в сред-
нем —108,4±0,78 кг).
Формируется равномерное гиноидное ожирение (по женскому типу), иногда — евнухоидное (с широким тазом). Верхние и нижние конечности в отличие от синдрома Иценко-Кушинга — всегда также ожирелые, полные.
Рост, как правило, высокий. В наших личных наблюдениях рост обследованных подростков с гипоталамическим синдромом пубертатного периода колебался от 162 до 195 см, составив в среднем 180±0,78 см. Костный возраст обгоняет паспортный на 2-3 года.
Практически все подростки с гипоталамическим синдромом пубертатного периода имеют чаще поперечные, не западающие полосы не коже живота, внутренней поверхности плеч и бедер, верхнего наружного квадранта ягодиц, реже — в области поясницы, что является предметом тревоги больше родителей, чем самих больных. Полосы могут возникать быстро, в течениенескольких недель, но они неимеют экстрава-
затов. Характерной особенностью стрий при описываемом синдроме является их обратимость при успешном лечении ожирения — снижение массы тела приводит к обесцвечиванию стрий, они становятся белыми и очень часто вообще исчезают.
На коже могут обнаруживаться липомы, бородавки, витилиго, кондиломы, гиперпигментация складок, Дермографизм обычно красный, быстро исчезает Кожа может быть нежной, не загорающей, почему такие юноши чаще белокожие, с мраморным оттенком (херувимоподобные). Атрофии кожи, как при синдроме Иценко-Кушинга, не бывает. Кожа задней поверхности плеч и кожа ягодиц обычно шершавая («с пупырышками»). Волосы сальные, склонны к выпадении (мы наблюдали трех подростков с гнездной и даже тотальной алопецией — с выпадением бровей, ресниц и т. д.). Ногти тонкие и ломкие. На фоне жирной себореи часто выявляются юношеские угри, особенно у девушек в результате гиперандрогении и повышенной к ней чувствительности волосяных фолликулов.
Руки нежные, мягкие, сдлинными пальцамии гипермобильностью суставов, напоминающими кисти больных с соединительнотканной дисплазией марфаноподобного фенотипа (Кадурина Т.И.,2000). Нередка наблюдаются акроцианоз и «ледяные» наощупь кисти Гипергидроз кистей может быть настолько выраженным, чтоподростки стесняются подаватьрукупри ветрече.
Внешне подростки эутироидны, но функция щитовидной железы может снижаться, появляются признаки гипотироза (зябкость, дневная сонливость, заторможенность, степенная медлительность, сухости! гиперкератоз кожи локтей и пяток, нередки запоры), Изредка возникает легкий гипертироз (тремор пальцев, потливость, тахикардия).
Температура тела обычно нормальная, но часто асимметричная, реже — субнормальная, что может coпровождаться зябкостью (по-видимому, из-за гипофункции щитовидной железы).
Часто обнаруживается артериальная гипертензия, Ей обычно предшествует нейроциркуляторная дистония (Строев Ю.И. с соавт., 2003), хорошо проявляющаяся при термографических исследованиях нижних конечностей (рис. 35, цв. вклейка). В наших наблюде-! ниях повышенное артериальное давление выявлялось более чем у 70 % юношей с гипоталамическим синдромом пубертатного периода, при этом истинная артериальная гипертензия (по критериям ВОЗ) диагностировалась у 38 %, пограничная — у 33 %. Для этих подростков был характерным гипокинетический тип гемодинамики с низкими показателями сердечного выбросаивысокимпериферическимсосудистымсопротив-
82
лением, чтоявляется уних основным механизмом артериальной гипертензии (Бельгов А.Ю., 1994). Осложнения. При стрессах (например, экзамены, тяжелые виды спорта в целях похудения, резкая смена климата в виде модных краткосрочных вояжей в Турцию или Египет и пр.) гипоталамический синдром пубертатногопериода может обостряться и дажепрогрес-
сировать. Истинный синдром Иценко-Кушинга
развивается при этом крайне редко.
Артериальное давление может повышаться до гипертензивных кризов. Отмечается повышение внутричерепногодавления с микросимптоматикой.
Удевушек может возникать поликистоз яичников с аменореей, фиброаденоматоз молочных желез, галакторея. При беременности в первой ее половине бывают отеки и невынашивание, а во второй половине — токсикозы беременности (гестозы) с повышением артериального давления и массы тела.
Уюношей иногда прогрессирует гинекомастия. Больные склонны к кандидомикозам. Классификация. Гипоталамический синдром пубертатного периода разделяют по течению на легкий, среднетяжелыи и тяжелый, что определяется не столько степенью тяжести ожирения, сколько тяжес- тьюэндокринныхисердечно-сосудистыхрасстройств. Диагностика. Вид больных (равномерное гиноидное ожирение) достаточно типичный, а розовые стрии дляэтогосиндромапочтипатогномоничны (рис. 34).
Анализы крови обычнонормальные. Патология мочи (у35-40 % больных) чаще обусловлена аномалиями почек, хроническим пиелонефритом или нефролитиазом. Но зато у большинства больных имеются атерогенные нарушенияобмена липидов сростомкоэффициентаатерогенности.
Секреция гормонов отличается умеренным повышениемв крови АКТГикортизоласнарушениемциркадногоритмапоследнего(повышениев вечерниеи ночные часы), ренина и алъдостерона, инсулина. Повышенные уровни АКТГ, кортизола, инсулина, ренина и алъ-
достерона в крови убольныхподростков положительно коррелируют с цифрами артериального давления
(Бельгов А.Ю., 1994).
Всем подросткам, страдающим ожирением с розовыми стриями, необходимо проводить рутинный тест на толерантность к глюкозе (ГТТ), а при сомнительных его результатах—повторить исследование на фонекор-
тизола или преднизолона (проба Конна).
Уровень тестостерона у юношей слегка снижается. Концентрации катехоламинов и серотонина нормальные или даже умеренно снижены.
Определение концентраций тироидных гормонов обнаруживает убольшинстваэтихподростковнекоторое
снижение Т4, увеличение Т3 и тиротропина (ТТГ), что свидетельствует у них о тенденции к нарастанию гипофункции щитовидной железы. Нередкое выявление антитироидных аутоантител в сочетании с типичной для аутоиммунного тироидита ультрасонографической и термографической (рис. 36, цв. вклейка) картинами щитовидной железы (гипоэхогенность ткани органа и неоднородность его как ультрасонографической, так и термографической структур) позволяют диагностировать у подростков с гипоталамическим синдромом пубертатного периода аутоиммунный тироидит, что дает основание для включения в терапию этой формы ожирения синтетические тироидныегормоны.
Границы сердца слегка расширяются влево, левый желудочек нередко гипертрофирован из-за артериальной гипертензии. У 1/3 подростков выявляется гипертоническая ангиопатия сетчатки глаз. Тип гемодинамики— чаще гипокинетический, с ростом периферического сосудистого сопротивления. Сократительная функция миокарда снижается, на ЭКГ могут быть признаки местных блокад.
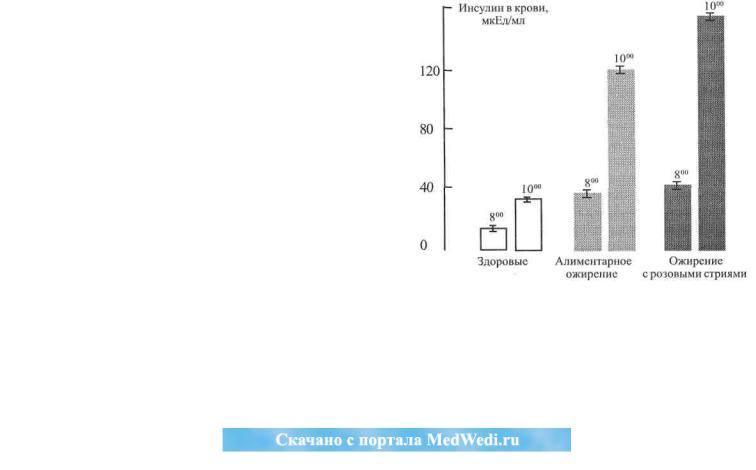
Часто выявляются тепловизионные признаки микроциркуляторных расстройств в нижних конечностях по типу микроангиопатии (рис. 37, цв. вклейка), возможно, за счет частого для этих подростков скрытого сахарного диабета (10-15 %) и поголовной гиперинсулинемии после нагрузки глюкозой (рис. 38). Гликемические кривые при глюкозо-толерантном тесте нередко имеют признаки пониженной толерантности к глюкозе и даже выраженного гиперинсулинизма. Признаки периферического атеросклероза встречаются редкои то— при сочетании выраженной дислипо-
Рис. 38. Базальная (800 утра) и стимулированная перорально глюкозой (1000 утра)инсулинемия у подростков с разными формами ожирения (собств. данные)
83

протеидемии, гиперинсулинемии и артериальной гипертензии.
Данные ЭЭГ свидетельствуют о диффузных изменениях биоэлектрической активности головного мозга на фоне дисфункции мезодиэнцефальных структур со снижением порога судорожной готовности и совпадением волн с ЭКГ. На ЭЭГ после пробы с гипервентиляцией часто (до 75 %) нарастает индекс медленных волн (рис. 74). Последнее может быть обусловлено гипокальциемией, которая, по нашим наблюдениям, нередко сопутствует аутоиммунному тироидиту с гипофункцией щитовидной железы (Стро-
ев Ю.И. с соавт., 2002)
На рентгенограммах поясничного отдела позвоночника вследствие избыточной массы тела обнаруживается слабо выраженный остеопороз. Могут быть признаки внутричерепной гипертензии. Турецкое седло чаще нормальное, встречаются гиперостозы черепа и кальциноз твердой оболочки мозга.
Критерии диагноза. Патогномоничен внешний вид подростков с розовыми стриями на животе, ягодицах, внутренней поверхности бедер и плеч и диффузным ожирением по женскому типу, гипоталамической дисфункцией, сопровождающейся умеренным повышением уровня кортизола в крови в течение суток.
Пример диагноза. Гипоталамический синдром пубертатного периода. Ожирение III степени с розовыми стриями в области живота и внутренней поверхности бедер. Функциональный гиперинсулинизм. Артериальная гипертензия. Мочекислый диатез. Ложная гинекомастия.
Дифференциальный диагноз. Важно подчеркнуть,
что ожирение с розовыми стриями, несмотря на внешнее сходство с картиной синдрома Иценко-Кушинга
(см. ниже) и многими формами диэнцефального ожирения, протекает преимущественно доброкачественно. При этом расстройстве нет опухолей и повреждений, обусловливающих необратимые нарушения в гипотала- мо-гипофизарном нейросекреторном аппарате.
Поэтому ожирение, зависящее от преходящей ги-
перпродукции АКТГ и соматотропного гормона, не сопровождается стойким гипогонадизмом, задержкой психического или физического развития. Напротив, рост
исозревание таких подростков ускорены, а раннее начало половой жизни даже благотворно влияет на их жировой обмен и способствует нормализации веса.
Ожирение носит смешанный или гиноидный характер, однако и гиноидность контуров фигуры, и ложная гинекомастия у юношей не свидетельствуют о какихлибо аномалиях полового развития, так как сохраняется в основном нормальная продукция гонадотропинов
иандрогенов.
Так как в подкожно-жировой клетчатке происходит повышенный катаболизм мобильных жировых депо в результате глюконеогенеза, отмечаются разрывы co- единительно-тканных прослоек и формирование жировых кист, появляются обратимые розовые полосы - стрии.
Подростки с гипоталамическим синдромом пубер-
татного периода имеют несколько повышенную про-
дукцию АКТГ икортикостероидоввсех трёх групп. Hо
ожирение не характеризуется типичной для синдрома Иценко-Кушинга строгой зональностью. Конечности всегда остаются ожирелыми, полными. В плане дифференциальной диагностики с иными формами ожирения важно учесть ложный характер гинекомастии и розовый (а не фиолетовый или багрово-синюшный, как при синдроме Иценко-Кушинга) цвет поверхностных, не западающих, тонких стрий.
При синдроме Иценко-Кушинга рост и дифферен-
цировка скелета всегда отстают от паспортного воз- раста, всегда выражены остеопороз и атрофия мышц, почему конечности всегда выглядят худыми. Подрос- тки-юноши феминизируются, бреются очень редко или вообще не бреются. Девушки явно маскулинизируются, что приводит к аменорее, атрофии яичников и вы- раженному гирсутизму. Лицо, как правило, лунообразное, синюшно-багровые полосы на коже атрофичные, западающие, с петехиями и экстравазатами, никогда самостоятельно не регрессируют. Лучевые методы при этом часто выявляют объемную патологию гипоталамуса или гипофиза, опухоли или гиперплазию коры надпочечников, что сопровождается патологически высоким уровнем кортизола в крови в течение суток и высоким содержанием 17-ОКС в моче. Подростковое ожирение с розовыми стриями с возрастом обычно проходит, синдром Иценко-Кушинга без лечения никогда не исчезает. Наличие розовых стрий позволяет отличить гипоталамический синдром пубертатногопериода от алиментарно-конституционального ожирения, при котором обычно не бывает ни стрий, ни явных отклонений уровней гормонов в крови от нормы.
Исходы заболевания и прогноз. При гипоталами-
ческом синдроме пубертатного периода прогноз чаще удовлетворительный. При рациональной коррекции он исчезает быстрее (к 20-25 годам), в синдром Ицен- ко-Кушинга переходит в единичных случаях.
Заболевание может перейти в хроническую форму с периодами ремиссий и обострений.
Наибольшую опасность представляет транзиторная гипертензия как проявление подростковой веге- то-сосудистой дистонии. Она может персистировать и переходитьвистиннуюартериальнуюгипертензию, то
84

есть артериальная гипертензия может стабилизиро-
ваться. Артериальную гипертензию при ожирении с розовыми стриями следует, по нашему мнению, рассматривать как симптоматическую (вследствие гиперкортизолизма, гиперальдостеронизма и гиперренинемии).
Репродуктивная функция, особенно у подростков мужского пола, обычно не страдает.
В катамнезе у подростков, перенесших гипоталамический синдром пубертатногопериода, может, по-види- мому, в зрелые годы формироваться метаболический Х-синдром Камю. Девушки с гипоталамическим синдромом пубертатного периода, очевидно, могут в даль-
нейшем развивать синдром поликистозных яичников (синдром Лесного-Штейна-Левенталя), так как эти два заболевания имеют патогенетически много общего.
На основании собственных данных и сопоставления известных сведений о патогенезе этих расстройств мы предлагаем гипотезу о том, что гипоталамический синдромпубертатногопериода (ожирениесрозовыми стриями) представляет собой своего рода предболезнь или пубертатный дебют синдрома Камю и синдрома Лес- ного-Штейна-Левенталя, имеющих, по-видимому,
общую с ним генетическую основу. В будущем вполне возможно появление прямых свидетельств, позволяющих сблизить или объединить эти нозологические фор-
мы (Ю.И. Строев, Л.П. Чурилов с соавт., 2003).
Лечение. Лечение должно быть длительным и комплексным. Оно требует большого терпения не только убольногоиегородствнников,ноиуврача.Оновомногом зависит отинформированности подростка и егородных об ожирении с розовыми стриями и о егоисходах
(Терещенко И.В., 1994).
Цель лечения—нормализация функции гипоталамогипофизарной системы, коррекция гормонально-обмен- ных, а также вегетативных и гемодинамических нарушений.
Первоочередной задачей являются устранение обострения заболеванияи профилактика егорецидивов.
Основной метод лечения—редукционная диета, направленная на снижение массы тела и на нормализацию углеводного и липидного обменов. Цель диетотерапии — создание в организме тучного подростка отрицательного энергетического баланса.
Диета должна быть субкалорийной, с малым со-
держаниемуглеводов и животныхжиров (стол8б). Этот столсодержит80-90гбелка,70-80гжираи80-120гтруд-
ноусвояемых углеводов. Запрещаются сахар, сладо-
стии мучные изделия. Важны разгрузочные дни, но без сладкихфруктов,которыебогаты углеводами.Запреща-
ется виноград как источник чистой глюкозы. В настоящее время в продаже имеются многочисленные сахарозаменители и изделия, их содержащие, которые можно использовать при ожирении с розовыми стриями
(сахарин, сластилин, сукралайф, сукрадайет, сорбит, ксилит, аспартам, фруктоза и др.).
Животные жиры полностью исключать нельзя, так как они являются источником холестерина, необходимого для синтеза всех стероидных гормонов, в том числе половых, и витамина D. Холестерина растительные жиры вообще не содержат. При резком ограничении жиров обязательно назначать жирорастворимые витамины — A, D3(oкcuдeвum, вигантол), К и Е в
нужных дозах.
Подростка нужно постепенно приучать к субкалорийной диете. По И.В. Терещенко (1994), больному подростку следует установить 5-разовое питание, при этом завтрак должен укладываться в 30 % суточного калоража, второй завтрак—в 15%, обед—в 3 5 %, полдник — в 10%, у жин — также в 10 %. На время лечения в семье необходимо прекратить приготовление сладких и мучных блюд или, по крайней мере, не употреблять их в присутствии больного подростка. Лечениеидет успешнеепри поддержкеи поощрении нетолькосостороныврачей,нои состороныродныхи друзей.
Полное голодание запрещается, так как оно в качестве стрессора может вызвать гиперкортицизм и обострение болезни.
Ограничивается прием поваренной соли независимо от того, имеет ли подросток артериальную гипертензию или нет.
При легком течении заболевания на фоне диеты на-
значают поливитамины, глютаминовую кислоту.
При среднетяжелом течении проводят дегидрата-
ционное лечение (алъдактон, верошпирон или три-
ампур, а при симптомах внутричерепной гипертен-
зии— диакарб или фонурит). Спиронолактоны
оказывают антиандрогенное действие, что особенно важно для страдающих ожирением с розовыми стриями девушек.
При нормальной пробе на толерантность к глюкозе можно назначать бигуаниды (метформин, глифор-
мин, сиофор) в небольших дозах (по 125-250 мг 2 раза в день во время еды), которые у подростков с гипоталамическимсиндромомпубертатногопериода нетолько уменьшают массу тела, но и устраняют булимию, подавляя избыточную продукцию инсулина, а также нормализуют повышенное артериальное давление.
При наличии признаков гипофункции щитовидной железы и при выраженной степени ожирения показа-
но лечение синтетическими гормонами щитовидной железы (левотироксин, эутирокс, старшим под-
85

росткам можно при необходимости назначать тиреотом), которые рекомендуется давать в максимально переносимых дозах под контролем уровней свободных Т3 и Т4, ТТГ, пролактина и кортизона.
Эффективны балънеолечение (циркулярный душ, солено-хвойные ванны), дарсонвализация. Показаны лечебное плавание в бассейне и водная аэробика.
Лечение повторяют каждые 2-3 месяца в первый год и каждые 6 месяцев — в последующие годы.
Тяжелое течение заболевания лечат длительно и непрерывно.
Аноректики применяют под строгим контролем лишьв исключительных случаях, при ожирении III и IV степени {амфетамин, дезопимон, фепранон, регенон, мирапронт, теронак, мизандол, пондерал). Если аноректики недаютэффекта в течение3-6недель, толечение ими следует прекратить как бесполезное и вредное. Многие аноректики обладают свойством вызывать эйфорию, а при длительном приеме — наркотическую зависимость.
Есть положительные отзывы на использование ин-
гибиторов желудочно-кишечных липаз, которые подавляют всасывание пищевых жиров (ксеникал, ор-
листат).
Помимо строгой диеты, назначают давно хорошо известный в неврологии препарат дифенин в таблетках, содержащих 100 мг препарата. Дифенин нормализует нейромедиаторный обмен, синтез дофамина и тормозит продукцию кортиколиберина в гипоталамусе и соответственно АКТГ— в гипофизе, что вызывает уменьшение секреции кортизола и андрогенов в надпочечниках и способствует регрессу розовых стрий. Начинать лечение следует с малых доз дифенина — по 1/2 таблетки 2-3 раза во время еды, постепенно повышая дозу до 1 таблетки 3 раза в день. Лечение обычно переносится хорошо. Дифенином лечат 2-3 месяца. При стойких розовых стриях лечение повторяют.
При гиперпролактинемии показан прием бромо-
криптина (парлодела, абергина, каберголина или достинекса). Эти препараты могут оказать положительный эффект и при гиперандрогении, в частности, в борьбе с гирсутизмом и вульгарными угрями у девушек. Они эффективно снимают боли в молочных железах во время месячных, на которые нередко жалуются девушки, уменьшают проявления фиброаденоматоза молочных желез.
При наличии легкого снижения толерантности к глюкозе бывает достаточно диеты № 9.
При признаках постпрандиальной гипергликемии, кроме диеты № 9, назначают бигуаниды в небольших
дозах, ксеникал (орлистат). В целях подавления всасывания углеводов можно назначать акарбозу, глюкобай. К пероральных противодиабетическим сульфаниламидам приходится прибегать крайне редко Потребности в инсулинотерапии у таких подростка в мы вообще не наблюдали.
Девушки с этой патологией не должны пользо ваться гормональными контрацептивами.
Артериальную гипертензию лечат на фоне низкосо-левой или даже бессолевой диеты
блокаторами каль-циевых каналов, салуретиками, калийсберегающи-ми средствами. Показано назначение ингибиторов ангиотензинконвертирующего фермента (капо-тен, каптоприл,
энап, эднит, лизиноприл и др.в не-больших дозах). Коррекция нарушений вегетативных функций дос-
тигается с помощью обычных средств — барбиту-
ратов, эрготамина, алкалоидов красавки (белло-ид, беллатаминал, бекарбон), настоек валерианы, пустырника, пиона, боярышника. Можно назначать ново-пассит, гомеопатическое средство из зверобоя — негрустин.
Больным подросткам рекомендуется прием препа ратов, улучшающих микроциркуляцию, трофикуи обмен веществ в головном мозге — ноотропила (пирацета-
ма), кавинтона (винпоцетина), аминалона, пикамилона, глицина, фитина, глютаминовой кислоты, церебролизина.
Показана санация очагов латентной инфекции. Нежелательны поездки на курорты с тропическим
и субтропическим климатом, после которых могут наступать выраженные обострения болезни (увеличиваются количество, распространенность и выраженность стрий, что свидетельствует о нарастании продукции
кортизола).
Обследование подростков с гипоталамическим синдромом пубертатного периода должно проводиться в эндокринологическом стационаре.
Профилактика. Нужно оберегать детей и подростков от переедания, травм головы, инфекций и стрессов. Нежелательны ранняя половая жизнь, беременности и аборты.
Противопоказаны тяжелые виды спорта. Категорически запрещаются анаболики, допинги и
наркотики.
Нельзя чрезмерно загорать, нежелательны поездки летом в жаркие края.
Очень важны ранние диагностика заболевания и его лечение, почему родители подростков не должны быть равнодушными к избыточному весу своих чад.
86

Диспансеризация. Диспансерная группа — Д-2. Подростки с гипоталамическим синдромом пубертатного периода наблюдаются эндокринологом и другими специалистами довыздоровления.
По нормализации веса и артериального давления они с учета снимаются, но при условии нормального уровня всех по возможности определяемых гормонов крови.
При тяжелом течении синдрома показаны регулярные госпитализации в эндокринологический стационар.
Вопросы экспертизы. Группа здоровья — 4 или 3.
К первой степени ожирения относят превышение должной массы на 10-29 %, ко II—на 30-49 %, к III — на 50-99 %, к IV — на 100 % и более.
Показаны ЛФК и регулярные занятия легкими видами спорта. Категорически запрещена простая аэробика (провоцирует обострение!), но показана аэробика водная. По этой же причине запрещено участие в спортивных состязаниях, в кроссах. При выраженном ожирении желательнопосещение групп здоровья.
Показанывсевиды интеллектуальноготруда, а также работа лаборантом, чертежником, слесарем. Нельзя работатьв горячихцехах, спрофвредностями (шуми вибрация), с предписанными темпами работы (конвеер), не показана работа в вынужденных позах, в ночные смены.
Противопоказана работа, связанная со стрессами
икомандировками.
При повышенном артериальном давлении нужно ос-
вобождатьбольногоподростка нетолькоотпереводных экзаменов, но даже от экзаменов на аттестат зрелости, что решает специальная комиссия по заявлению родителей подростка.
При желании подростков с этим синдромом вступить в брак им не следует это запрещать категорически во избежание психотравмы. Практика показывает, что ранние браки у таких подростков обычно прочные, но ранние беременность и аборты нежелательны, так как в дальнейшем может наступить бесплодие.
При III и IV степенях ожирения подростку дают отсрочку от призыва в армию. При меньшей степени ожирения вопрос опризыверешается индивидуальнос учетом состояния гемодинамики, толерантности кглюкозе, к нагрузкам и стрессам. В каждом случае при призыве в армию проводится медицинское освидетельствование в эндокринологическом стационаре с привлечением кардиолога, офтальмолога, невропатолога и других специалистов.
СИНДРОМ ГИПЕРПРОЛАКТИНЕМИИ
Определение. Гиперпролактинемический синдром
— клинический симптомокомплекс, возникающий в результате избыточной продукции пролактина. Эта нозологическая единица прежде считалась редким расстройством и дробилась на три синдрома — синдром Форбса-Олбрайта, синдром Хиари-Фроммеля и синдром Арагона-делъ-Кастильо. Ныне эти состо-
яния объединены в один синдром.
Синонимы: синдром персистирующей галактореиаменореи, пролактинома, гиперпролактинемический синдром, синдром гиперпролактинемии, лактация внепослеродового периода, патологическая лактация.
Распространение. Синдром гиперпролактинемии — одно из самых частых гормональных расстройств, которое наблюдается при различных патологических состояниях нейроэндокринной системы. Частота гиперпролактинемии в популяции—17:1000. У мужчин встречается реже (1: 6-10). Синдром гиперпролактинемии —в основном патология молодого возраста. Его частоту оценивают по меньшей мере как 1:1050—у женщин и 1:2800—у мужчин, причем более часто он диагностируется в возрасте от 20 до 40 лет, но не является редкостью и у подростков, особенно у девушек. Каждый третий случай женского бесплодия сопровождается гиперпролактинемией (Дзеранова Л.К., 1999). Гиперпролактинемия у детей и подростков с аллергическими заболеваниями обнаружена в 30 % случаев против 5 % в общей популяции (Цветкова Н.И.,
2001).
При обследовании в 1986 году 10500 здоровых жителей Японии было обнаружено 5 пролактином (0,048%). Пролактинсекретирующие аденомы гипофиза составляют до 40 % всех его гормонообразующих опухолей. Есть сведения, что микропролактиномы, судя по данным аутопсий случайно погибших лиц, имеются у 2-9% людей.
Этиология и патогенез. У подростков (как у юно-
шей, так и у девушек), а также у взрослых пролактин играет важную роль в становлении и регуляции репродуктивной функции.
Пролактин — физиологический ингибитор освобождения гонадолиберина, он снижает продукцию
лютеинизирующего и фолликулостимулирующего гормонов, а в больших дозах — и половых стерои-
дов. Поэтому после родов на период грудного вскармливания у женщин с высоким уровнем пролактина в крови обеспечивается временный гипогонадизм и естественный противозачаточный эффект. Очевидно, это способствует регуляции частоты беременностей и более полноценномураннему уходуза потомством.
87
