
5 курс / Пульмонология и фтизиатрия / РЕЗЕКЦИИ_ЛЕГКИХ_АНАТОМИЧЕСКИЕ_ОСНОВЫ_И_ХИРУРГИЧЕСКАЯ_МЕТОАИКА
.pdf•
164 |
Резекции легких |
ное время септического момента и сведение к минимуму риска септичес кого заражения операционного поля, отличное и прочное рубцевание бронхиальной культи.
Вышеуказанные качества этого метода доказывают его превосход ство над предлагаемыми методами ручного ушивания бронхов, которые именно своим множеством, указывают на их несовершенство.
Одновременно с этим, эти качества компенсируют, хотя бы и час тично, недостатки, связанные с механическим ушиванием: с одной стороны то, что оно — не экстрамукозное, но и ручные «внеслизчютые» методы ушивания заслуживают это название только в отношении хрящевой части бронха, а в его мембранной части являются также чрезслизистыми; с другой стороны, то, что при резекциях по поводу бронхолегочного рака механическое ушивание сокращает зону онкологической безопас ности бронха на несколько миллиметров, занятых зажимающими его скобками, но этот недостаток устраняется немедленно производимым анализом разреза бронха.
Используются аппараты механического ушивания советского произ водства: УК Б 25 для легочных и долевых бронхиальных стволов УК Б 16 для лобелоновых и сегментарных бронхов. Расположение вдоль оси бронха танталовых скобок щадит кровеносные сосуды культи и, таким образом, способствует ее правильному рубцеванию. Не рекомендуется использование аппарата УКЛ с поперечным, двойным и перемежающимся расположением скобок, захватывающим сосуды бронхиальной культи и способным помешать ее зажйвлецию в благоприятных условиях. Этот аппарат предназначается для гемостати чес кого и аэростатического уши вания легочной паренхимы (рис. 92).
Механическое ушивание бронха производится просто. После про верки аппарата и наличия всех скобок в коробке, в которой они распо ложены, бронх надевается на аппарат и накладываются механические зажимы. Бронх пересекают вблизи крак аппарата, который затем снимают. После того, как бронх надет на аппарат, рекомендуется избегать накло нения аппарата, которые хирург делает непроизвольно, пытаясь проверить правильность уровня наложения швов, но которые могут вызвать перелом бронха под швами. Если это случается, следует осторожно исправить подобный перелом при помощи наложения отдельных швов из синтети ческого материала.
После снятия аппарата бронх сокращается, в особенности легочные стволы, которые при правильном ушивании погружаются глубоко в средостение. Проверку герметичности швов делают путем введения не которого количества физиологического раствора в гемиторакс и выпол нения анестезиологом вентиляции легкого при повышенном давлении. Отсутствие пузырьков воздуха на поверхности жидкости подтверждает герметичность швов. У нас имеются оговорки относительно использования методов ллевризации или пластики бронхиальной культи,которые не толь ко не благоприятствуют, но могут даже скомпрометировать процесс зажи вления бронхиальной культи.
Контроль периферического конца пересеченного бронха может обеспечиваться мощным зажимом в случае наличия длинного ствола, или при помощи ушивания тесным сквозным швом, если бронх — корот кий и нет возможности наложить зажим. Это препятствует истеканию
/
Общие элементы операционной тактики и технических методов |
165 |
секреции из просвета бронха в операционное поле. Имея в виду то, что этот контроль периферического конца бронха никогда не может быть безукоризненным, его следует дополнить смазыванием культи йодистым спиртом, покрытием марлевой салфеткой, избежанием каких-либо дей ствий на легком, которое может секретировать в бронхи и т.д. Однако, возможность септического заражения операционного поля устраняется только одновременно с удалением резекционной части легкого.
При исключительно редких показаниях, например, при опера циях резекции-анастомоза бронхов, или когда немедленно произведенный гистологический анализ указывает на захват злокачественным процессом разреза бронха и требует повторного отсечении бронха на проксимальном уровне, мы пользуемся ручным ушиванием по методу Свита, который обладает такими же качествами простоты технического выполнения, с герметичностью и равномерностью швов. Подобное ушивание произ водится с помощью наложения отдельных швов, которые прикрепляют мембранную часть бронха к хрящевой части.
Для пересечения бронха ввиду выполнения ручного ушивания, рекомендуется разрезывать более длинную мембранную часть, ибо она после разрезания сокращается больше, чем хрящевая часть, которая является жесткой. Рекомендуется.также проводить нити ушивания сквозь мембрану, находящуюся между хрящами бронха, а не сквозь хрящи, несмотря на то, что они могут служить жесткой основой для ушивания. Рекомендуется также проводить нити по возможности вне слизистой оболочки бронха, избегая, таким образом, их септическое заражение, а также и заражение уровня заживления бронхиальной культи.
Ручное ушивание по методу Свита выполняется на открытом бронхе, что является значительным недостатком для дыхательного равновесия больного. Применение этого метода требует особого внимания со стороны анестезиолога и быстрого темпа выполнения со стороны хирурга. Раз рез и прогрессивное ушивание бронха представляют собой довольно сложное техническое действие, при котором преимущество сохранения дыхательного равновесия больного сводится на нет техническими труд ностями, связанными с наличием зажима на периферическом конце бронха, в непосредственной близости к области, где накладываются швы (рис. 93).
Для выполнения ручного ушивания бронхов мы предпочитаем пользоваться геми-же нитями из синтетического материала, которыми мы пользуемся и для наложения сосудистых лигатур приспосабливая их калибр до калибра зашиваемого бронха. Это предпочтение оправды вается вышеописанными качествами синтетических нитей по сравнению с другими материалами для ушивания. Однако это не предохраняет всех больных от возникновения микропатологии бронхиальной культи, что требует иногда применения внутрибронхиального лечения, позднего выведения по тому же пути нитей и т.д. Все эти недостатки подчеркивают лишний раз превосходство механического ушивания бронхов и оправ дывают его применение в хирургии резекции легких.
ХИРУРГИЧЕСКАЯ МЕТОДИКА ВЫПОЛНЕНИЯ ПНЕВМОНЭКТОМИЙ
ПРАВАЯ ПНЕВМОНЭКТОМИЯ
СВНЕПЕРИКАРДИАЛЬНЫМ ДОСТУПОМ
КЛЕГОЧНЫМ СОСУДАМ
ТОПОГРАФИЯ ЭЛЕМЕНТОВ КОРНЯ ПРАВОГО ЛЕГКОГО В ЕГО ПЛЕВРАЛЬНОЙ ЧАСТИ
Плевральный отрезок корня правого легкого (рис. 94) соответствует
части, покрытой перегибом |
плевры и находящейся между средостением |
и гилюсом правого легкого. |
На этом уровне имеется тенденция к кон |
вергенции бронхо-сосудистых элементов и, одновременно, к их наслоению одно на другое. Главный правый бронх, который в средостенном отрезке корня легкого находится над правой легочной артерией, в своей плев ральной части косо пересекает артерию и располагается позади нее. Верхняя легочная вена, которая в средостении находится под легочной артерией, в ее плевральной части пересекает артерию и располагается перед нею. Таким образом, в передне-заднем направлении, в плевраль ном отрезке корня правого легкого, верхняя легочная вена занимает переднюю плоскость, легочная артерия находится в средней плоскости, а задняя плоскость занята бронхом и нижней легочной веной. В верти кальном направлении верхняя часть корня занята правым главным бронхом, под которым находится артерия, а нижнюю плоскость зани мают легочные вены.
Правый главный бронх проходит через средостение косо и вниз, позади правой легочной артерии, соответственно — позади верхней полой вены и под дугой непарной вены. Начиная с правого края верх ней полой вены, бронх входит в плевральную часть корня, где почти немедленно раздваивается на верхний долевой бронх и на промежуточный бронхиальный ствол.
Правая легочная артерия проходит горизонтально через средосте ние, прокладывая себе путь между правым главным бронхом и верх ней полой веной. У правого края верхней полой вены от правой легоч ной артерии отходит ее правая коллатеральная ветвь — средостенная или медиастинальная артерия, предназначенная верхней правой доле.
168 |
Резекции легких |
Легочная артерия продвигается дальше по своему пути под наз ванием средостенно-щелевого артериального ствола. Еще до своего про никновения в полость гилюса, он проходит через плевральную часть корня позади верхней легочной вены, которая покрывает его почти пол ностью, и перед промежуточным бронхом.
Правая средостенная артерия направляется от места своего про исхождения косо вверх и латерально. Она частично покрывает переднюю сторону верхнего правого долевого бронха и располагается поверхностно по отношению к правому средостенно-щелевому артериальному стволу, имея траекторию — почти параллельно и на том же уровне, как и ствол верхней легочной вены.
Правые легочные вены, верхняя и нижняя, покидая гилюс лег кого, направляются к сердцу с двух противоположных сторон. Верхняя вена имеет подплевральную поверхностную траекторию, направляясь косо вниз, снаружи — внутрь и спереди — назад. Ее задняя сторона пересекает артериальный средостенно-щелевой ствол в той же фронталь ной плоскости, как и средостенная артерия, совместно с которой огра ничивает артериально-венозное пространство.
Траектория нижней легочной вены имеет косое, восходящее напра вление вперед и медиально. Эта вена занимает, в задней плоскости, ниж нюю часть корня легкого.
При выходе из средостения, плевральная часть корня правого легкого ограничивается: спереди — верхней полой веной и перикардом; сзади — пищеводом и блуждающим нервом; сверху — дугой непарной вены; снизу — правой легочной связкой. Задняя сторона корня правого легкого сзади соответствует позвоночным телам и позвоночно-реберным суставам; это тесное соприкосновение главного бронха с костными эле ментами иногда благоприятствует его разрыву при некоторых торакаль ных травмах (рис. 95).
ХИРУРГИЧЕСКАЯ МЕТОДИКА
Доступ к элементам корня правого легкого в его плевральной части осуществляется по двум путям: по переднему средостенному пути и по заднему средостенному пути.
Передний средостенный путь доступа предоставляет возможность обнаружения элементов правого корня на уровне плеврального пере гиба, в пространстве, ограниченном сверху дугой непарной вены, медиаль но — верхней полой веной и перикардом, а снизу и сбоку—легочной связкой и передним краем легкого. Вмешательство начинается отслоением плевры от боковой стороны верхней полой вены путем пересечения сое динительнотканных волокон и фиброзных тяжей, соединяющих фиброз ный перикард с футляром сосудов. Наиболее важным фиброзным тяжем является разрастание, отходящее от перикарда и направляющееся к бифуркации легочной артерии. Оно иногда может иметь вид настоящей связки, называемой перикардо-артериальной связкой. Это связочное образование можно сравнить с артериальной связкой с левой стороны; подобно последней, оно выполняет двойную роль: подвешивания правой легочной артерии и, одновременно с этим, закрепления и упрочения
|
• |
Хирургическая методика выполнения пневмонэктомий |
169 |
ее связи со средостением (рис. 96). Перерезка связки во время операции способствует выпадению правой легочной артерии из средостения и удлинению ее плевральной части почти на 1 — 1,5 см.
На уровне верхней легочной вены соединительнотканные венозноперикардиальные разращения менее выражены.
Обнаружение и выделение правой легочной артерии начинается перерезкой перикардо-артериальной связки, что является ключевым приемом при этом вмешательстве. Таким образом широко обнажается передняя сторона артерии и обнаруживаются бронхо-артериальные и артериально-венозное пространства.
Бронхо-артериальное пространство находится над стволом правой легочной артерии. Оно ограничивается сверху и сзади нижним краем правого главного бронха, а снизу — верхним краем артерии (рис 97).
Артериально-»венозное пространство находится под правой легоч ной артерией и ограничивается: сверху — нижним краем этой последней, а снизу — верхней правой легочной веной. Выявление этих пространств имеет большое практическое значение в случаях, когда верхняя легочная вена еще не перерезана,так как они представляют собой ценные анатомотопографические ориентиры для обнаружения правой легочной артерии.
Выделение верхней и задней сторон артерии начинается из бронхоартериального пространства и затем продолжается по направлению к артериально-венозному пространству, причем выделяется, таким обра зом, достаточно длинный отрезок артерии, позволяющий наложение прок симальной двойной лигаруры. Если все-же при помощи этого "приема не получается достаточного пространства, рекомендуется прибегать к наложению одной лигатуры на ствол легочной артерии, внеперикардиально, позади верхней полой вены, после чего прибегается к выде лению и отдельной перевязке ветвей ее бифуркации (рис. 98).
Когда бронхо-сосудистые элементы плевральной части корня пра вого легкого принадлежат к концентрическому типу, a 'вена полностью покрывает ствол легочной артерии, операцию можно начинать наложе нием в первый момент лигатуры на верхнюю легочную вену. Когда ее ствол очень короткий, достигающий в некоторых случаях всего 5 мм длины, или если вена очень широкая, можно накладывать только одну лигатуру на главный ствол, а вторую — на приточные ветви этой вены, которые дренируют верхнюю и, соответственно, среднюю долю.
Обнаружение и выделение верхней правой легочной вены осущест вляется путем выявления артериально-венозного пространства — сверху
и |
межвенозного пространства — снизу, |
обнажая главный ствол вены |
на |
достаточно большом расстоянии для |
наложения лигатуры. Доступ |
к артериально-венозному пространству является нетрудным, в особен ности после перерезки артерии (рис. 99).
Правор межвенозное пространство ограничивается слиянием обеих легочных вен — верхней и нижней — до их вливания в левое предсердие. Выделение верхней правой легочной вены производится снизу вверх, исходя из межвенозного пространства, если правая легочная артерия была предварительно перевязана; в противном случае, следует пред почитать путь сверху вниз,используя артериально-венозное пространство.
Оба эти пространства расположены в продолжении линии, направ ленной косо вниз, вбок и вперед. При выделении вены следует заботиться
170 |
Резекции легких |
о том, чтобы верхний конец рассекающего зажима был направлен вдоль этой линии, с одной стороны, чтобы избегать повреждения легочных вен на месте их проникновения в левое предсердие, а с другой — для того, чтобы пощадить нижерасположенную плоскость, которую образует перед няя стенка артериального средостенно-щелевого ствола. Внимательная препаровка правого межвенозного пространства позволяет выявить возможные анатомические варианты вен.
Нижняя правая легочная вена — короткая, длиной приблизительно в один см в ее внеперикардиальной части. Для ее обнаружения необходимо применять два приема: обнажение легочной связки и обнажение и выя вление правого межвенозного пространства.
Их осуществление возможно и по передне-нижнему медиастинальному пути (рис. 100).
Для выявления легочной связки по этому пути основание легкого подтягивается вверх и вбок. Благоразумно перерезывать эту связку между двумя лигатурами, так как в ее толще находится артериола системного происхождения, повреждение которой может вызвать трудно преодолимые кровотечения благодаря втягиванию в средостение центрального конца этого сосуда.
Пересечение легочной связки позволяет выявить нижний край легочной вены и обнажить через образованную брешь ее переднюю и заднюю медиастинальные стороны. Иногда отслойке на этом уровне может мешать наличие лимфатического узла, расположенного у нижнего края вены.
Для выделения верхнего края нижней легочной вены, включительно и ее верхней ветви, выполняется рассечение правого межвенозного пространства. В случае затруднений, следует прибегать к заднему средостенному пути (рис. 101).
Несмотря на то, что лигатура нижней правой легочной вены может осуществляться по передне-нижнему средостенному пути, предпочти тельно обрабатывать ее по заднему средостенному доступу, в особенности тогда, когда ствол нижней легочной, вены весьма короткий. В подобных условиях имеются две возможности:
—ствол нижней легочной вены может быть очень коротким при слиянии его нижней ветви с верхней в непосредственной близости от пе рикарда; в этом случае вторая проксимальная лигатура на ствол нижней легочной вены заменяется наложением отдельных лигатур на ее приточные ветви;
—внеперикардиальная часть нижней легочной вены может быть на столько короткой, длиной лишь в несколько милиметров, что ее при точные ветви находятся в глубине гилюса; в этих исключительных условиях рекомендуется отказаться от рассечения вены в плевральном отрезке корня и предпочесть внутриперикардиальный доступ.
Обнаружение и обработка правого главного бронха обычно практи куется после наложения лигатуры и перерезки окружающих сосудистых элементов. Ушивание производится механически, возможно ближе к бифуркации трахеи во избежание образования длинной культи и застоя бронхиального секрета. Наложение шва на выборочном уровне облег чается отдалением с помощью расширителя дуги непарной вены. Помимо обработки задней стороны бронха, необходимо также особенно настаи вать на выделении его нижнего края, перерезывая бронхо-перикарди-
•
Хирургическая методика выполнении пневмонэктомий |
171 |
альную связку ввиду того, что только после ее пересечения можно до биться широкого доступа к бифуркации трахеи. Этот технический прием имеет два преимущества равной важности: позволяет мобилизовать главный бронх до подбифуркационного угла трахеи и ушивать его на выборочном месте; создает широкий путь доступа к межтрахео-бронхи- альным лимфатическим узлам, если этот прием является обязательным в онкологических целях.
Для обнаружения задней стороны легочного корня необходимо наклонить легкое вперед и медиально, выявляя таким образом его поз- воночно-реберную сторону, а также и задний край правого легочного гилюса Надсекается задний перегиб медиастинальной плевры и выде ляется задняя сторона главного бронха как по направлению к легочному гил юс у, так и к средостению.
Правый главный бронх появляется сейчас-же под дугой непярной вены; сзади его перекрещивает блуждающий нерв, спереди — верхняя ивлая вена, а снизу — легочная артерия и подбронхиальная ганглионарная группа.
В случае, когда нижняя легочная вена не была обработана по перед нему средостенному пути, производится сначала препаровка вены и только после этого — обработка бронха. Для этого мы считаем обяза тельным прием перерезки правой бронхо-перикардиальной связки и выделения главной бронхиальной оси до места, находящегося над про исхождением верхнего долевого бронха. Следовательно, задний средостенный путь доступа используется как самостоятельный момент вмешатель ства, при обработке бронха и, в случае необходимости, нижней легочной вены. В большинстве случаев он дополняет передний средостенный путь доступа и, в свою очередь, может дополняться внутрисредостенным путем.
ЛЕВАЯ ПНЕВМОНЭКТОМИЯ
СВНЕПЕРИКАРДИАЛЬНЫМ ДОСТУПОМ
КЛЕГОЧНЫМ СОСУДАМ
ТОПОГРАФИЯ ЭЛЕМЕНТОВ КОРНЯ ЛЕВОГО ЛЕГКОГО В ЕГО ПЛЕВРАЛЬНОЙ ЧАСТИ
Плевральный отрезок корня левого легкого соответствует части покрытой плевральным перегибом; он располагается между средостением и гилюсом левого легкого. Составляющие его элементы располагаются более кон центрически и, одновременно с этим, глубже, чем на правой стороне, занимая центр зоны, названной подаортальным углублением. Эта зона ограничивается сверху и сзади дугой аорты, к которой корень легкого прикрепляется при посредстве артериальной связки, а спереди и снизу — общим стволом легочной артерии и левым желудочком (рис. 102).
После выхода элементов корня левого легкого из средостения, в котором они располагаются в фронтальной плоскости доходя до плев рального отрезка, они сближаются между собой и наслаиваются друг на друга. Схематически, верхняя часть корня занимается на этом уровне артерией, под которой находятся легочные вены, а позади — бронх.
|
• |
172 |
Резекции легких |
В этой перегруппировке элементов наиболее значительное измене ние расположения отмечается в отношении левой легочной артерии, описывающей по отношению, к сопровождающему ее левому главному бронху, сложную траекторию, обладающую рядом важных с хирурги ческой точки зрения деталей. Имея косое и восходящее направление в
ее |
внутрисредостенной части, где она как будто продолжает оставаться |
|
в |
направлении общего ствола легочной артерии, она |
перекрещивается |
на |
этом уровне вначале с передней стороной левого |
главного бронха, |
занимая его верхнюю сторону немедленно под дугой аорты, прикрепляясь к ней артериальной связкой; после этого, однако, левая легочная артерия поворачивается в латеральном направлении и сопровождает, вплоть до гилюса, передне-верхнюю сторону бронха. Незадолго до ее проникно вения в полость гилюса, левая легочная артерия встречает на своем пути ствол верхнего долевого бронха, который она обходит сзади и доходит до левой бронхо-сосудистой области. Таким образом, траектория легочной артерии в плевральной части корня описывает, в общем, двойную дугу^ первая направлена вперед и медиально, а вторая — вниз и латерально. Этим изгибам соответствуют два угла, имеющим особую практическую хирургическую ценность: угол отклонения и угол наклонения. Вершина этих двух углов соответствует артериальной связке Ботала, которая представляет собой неподвижную точку, вокруг которой левая легочная артерия может вращаться как в фронтальной, так и горизонтальной плоскости. Верхнюю сторону угла наклонения образует нижний край дуги аорты, в то время как его нижнюю сторону образует верхний край левой легочной артерии.
Угол отклонения образован передней стороной заднего конца дуги аорты и задней стороной левой легочной артерии.
Опускание артерии в фронтальной плоскости путем подтягивания верхушки легкого вниз и вбок, увеличивает угол наклонения и наоборот: подтягивая легкое вперед, увеличивается угол отклонения. Оба приема применяются во время операции для лучшего выявления различных элементов и для облегчения доступа к левой легочной артерии и к ее кол латеральным ветвям.
Левый главный бронх после выхода из средостения входит в плев ральную часть корня легкого, где к нему присоединяется легочная ар терия, занимающая его передне-верхнюю сторону, и легочные вены, за нимающие его передне-нижнюю сторону. Таким образом, в плевральной части корня, задняя сторона левого главного бронха остается свободной и легко доступной с хирургической точки зрения, так как на этом уровне ее покрывает только задний перегиб средостенной плевры, подобно тому, что существует и на правой стороне (рис. 103).
Левая верхняя легочная вена имеет косо направленную, восходящую, почти вертикальную траекторию и занимает плевральный отрезок корня, в его передней плоскости. Располагаясь под левой легочной артерией, ее задняя сторона покрывает передне-нижнюю сторону левого главного бронха.
Левая нижняя легочная вена имеет траекторию, косо направленную вверх и медиально. Как и с правой стороны, она занимает нижнюю часть корня легкого и вливается в левое предсердие. В плевральной части корня с левой стороны, центральным элементом является левый главный
г
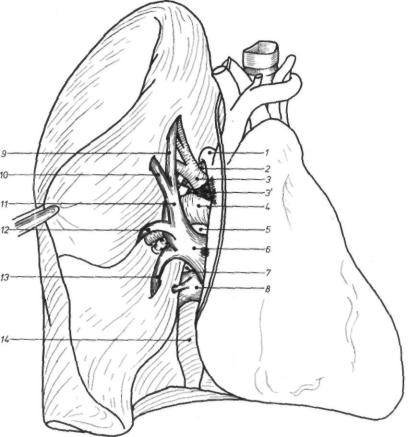
Рис. 94. — Корень правого легкого в его плевральной части» передняя средостеиная сторона.
I, Дуга непарной вены; 2, пространство между непарной веной и легким; 3, сре достеиная артерия; 3', перикардо-артериальная связка; 4. межсредостеннощелевой артериальный ствол; 5, артерио-венозное пространство; 6, верхняя
легочная вена; |
7, межвенозное пространство; 8, нижняя легочная |
вена; |
|
9, |
верхушечная |
средостеиная вена; 10, межверхушечно-передияя |
вена; |
II, средостенный |
венозный ствол; 12, передний междолевой венозный |
ствол; |
|
13, |
нижняя ветвь верхней легочной вены; 14. легочная связка. |
|
|
173

•
Рис. 95. — Корень правого легкого в его плевральной части, задняя средостеииая сторона.
1> Пищевод; 2, верхние межреберные вены; 3, грудная часть симпа тической нервной системы; 4, непарная вена; 5, трахея; 6, блуждающий нерв; 7, дуга непарной вены; 8, главный бронх; 9. промежуточный бронх; 10, верхушечный сегментарный бронх нижней доли; 11, брон хиальный ствол базальной пирамиды; 12, верхняя легочная вена; 13, позадигилюсная сторона нижней доли; 14, нижняя легочная вена; IS, правое легкое, задний край.
174
