
5 курс / Пульмонология и фтизиатрия / Спирографические_методы_исследования_функции_внешнего_дыхания_Полухина
.pdf
Измерительной частью спироанализатора является преобразователь потока, который может действовать по принципу регистрации перепада давления в начале и конце трубки (трубки Флейша, Лилли и др.), скорости вращения турбинки (турбинный датчик), перепада температуры воздуха на концах трубки (термисторные датчики) и другие конструкции. Дифференциальное давление потока дыхания генерируется в датчике расхода спироанализатора. Это дифференциальное давление поступает в пьезоэлектрический преобразователь, который преобразует дифференциальное давление в электрический сигнал. Данные измерений воспроизводятся на экране дисплея, распечатываются на встроенном принтере и пересылаются в персональный компьютер.
Микропроцессор компьютерного спирометра в реальном времени «строит» кривую поток-объем, вычисляет все показатели ФВД обследуемого субъекта в процентах от должных значений и выдает распечатку на бумаге.
Многие компьютерные спирометры помимо вычисления показателей ФВД дают еще и функциональное заключение, что особенно важно при проведении скрининговых исследований. Во многих современных спироанализаторах при вычислении должных значений учитывается пол, возраст, рост, вес и даже этнические особенности (европеец, африканец или азиат).
Для индивидуального контроля самочувствия некоторые фирмы выпускают небольшие приборы — пикфлоуметры. Одна из моделей пикфлоуметра представлена на рисунке 8.
Рис. 8. Индивидуальный пикфлоуметр.
Эти устройства позволяют измерять пиковую (максимальную) скорость выдоха — ПСВ (PEF). Сравнив полученный результат с должными значениями (с помощью специальной таблицы), больной может оценить объективно свое состояние: ПСВ >70% — удовлетворительное; 51–70% — средней тяжести; 50% и ниже — тяжелое. Пользуясь пикфлоуметром, пациент может постоянно контролировать свое состояние и, сравнивая последний результат с предыдущим, при необходимости вовремя обратиться к врачу.
Принцип действия пикфлоуметров заключается в продвижении механического датчика по градуированной шкале под воздействием максимально мощно выдыхаемого изо рта воздушного потока. Результаты измерений пикфлоуметрами довольно приблизительны и отражают, по сути, функциональные возможности по преодолению воздушного сопротивления верхних отделов дыхательных путей (трахея и крупные бронхи). По своей информационной ценности показатель ПСВ
21
близок к аналогичному спирографическому показателю ОФВ1 (являющемуся более объективным и точным).
3.2 Методика спирографического исследования
Показаниями для проведения пульмонологического обследования могут являться следующие причины:
Курильщики в возрасте старше 40 лет
Частые простудные заболевания
Хронический кашель
Одышка при физической нагрузке и в покое
Аллергический и вазомоторный ринит
Профессиональные вредности (краски, пыль и т.п.)
Перед хирургическим вмешательством: плановая лапаро- и торакотомия, ожидаемый длительный период анестезии, легочные заболевания, кашель и одышка в анамнезе, возраст более 70 лет, ожирение
Контроль пациентов, получающих бронхолитики
Контроль пациентов с сердечной недостаточностью
Оценка тяжести бронхиальной астмы
Установление степени трудоспособности
Исследование функции внешнего дыхания проводится в утренние часы, натощак, после 15-20-минутного отдыха. Как минимум, за час до исследования рекомендуется воздержаться от курения и употребления крепкого кофе.
Бронхолитические препараты отменяют в соответствии с их фармакокинетикой: бета-2 агонисты короткого действия и комбинированные препараты, включающие бета-2 агонисты короткого действия, за 6 часов до исследования, длительно действующие бета-2 агонисты - за 12 часов, пролонгированные теофиллины - за 24 часа.
Противопоказаниями к выполнению исследования служат кровохарканье, боли в грудной клетке и другие патологические состояния, препятствующие проведению форсированного выдоха.
Исследование проводится в положении больного сидя. Высота ротовой трубки или высота сидения регулируются таким образом, чтобы обследуемому не приходилось наклонять голову или чрезмерно вытягивать шею. Следует избегать наклонов туловища вперед при выполнении выдоха. Одежда не должна стеснять экскурсии грудной клетки. Поскольку измерения основаны на анализе ротового потока воздуха, необходимо использование носового зажима и контроль за тем, чтобы губы обследуемого плотно охватывали специальный загубник и не было утечки воздуха мимо загубника на протяжении всего исследования.
Перед каждым исследованием пациента подробно инструктируют, а в ряде случаев наглядно демонстрируют процедуру выполнения данного теста. Особое внимание обращают на важность четкого выполнения максимально глубокого спокойного вдоха и следующего за ним максимально быстрого и максимально глубокого выдоха. При этом наибольшее мышечное усилие выдоха должно быть
22
достигнуто уже в начале форсированного выдоха и поддерживаться на всем его протяжении.
При спокойном и ровном дыхании пациента проводится измерение дыхательного объема, который рассчитывается как средняя величина после регистрации как минимум шести дыхательных циклов. Ритм и глубина дыхания должны соответствовать естественным для данного пациента значениям (как он обычно это делает в спокойном состоянии). В процессе исследования может быть оценена привычная для пациента в покое частота дыхания. С учетом частоты дыхания и дыхательного объема может быть рассчитан минутный объём дыхания, как произведение ЧД на ДО. Затем предлагают сделать максимально глубокий вдох, за которым следует полный глубокий спокойный выдох (для измерения ЖЕЛ, РОвд. и РО выд.). После этого предлагают сделать максимально глубокий форсированный вдох и полный форсированный выдох (для измерения ФЖЕЛ, пробы Вотча- ла-Тиффно и расчета объемных скоростей движения воздуха в различные моменты выполнения проб). Этот наиболее ценный этап исследования функции внешнего дыхания.
При проведении пробы с форсированным выдохом для получения кривой поток-объем, отражающей истинное состояние вентиляционной функции легких, необходимо, чтобы: 1) глубина выдоха и вдоха была максимальной, т. е. чтобы форсированный выдох начинался от точки общей емкости легких и заканчивался при достижении остаточного объема; 2) при форсированном выдохе прилагалось максимальное физическое усилие-выдох должен быть как можно более резким, максимальная объемная скорость выдоха должна достигаться в первой четверти ФЖЕЛ; 3) форсированный выдох не прерывался кашлем, закрытием надгортанника и т. д., прилагаемое усилие не должно изменять свою интенсивность на всем протяжении форсированного выдоха и должно сохраняться вплоть до его окончания; 4) форсированный выдох был не менее 4 с; для здоровых лиц рекомендуется длительность выдоха до 6 с, для пациентов с обструктивными изменениями бронхиального дерева — до 10 с (выдох должен продолжаться до достижения плато на кривой объем-время, когда изменения объема не превышают 25 мл за 0,5 с). Соблюдение указанных требований позволяет свести к минимуму возможность получения ошибочных значений.
При необходимости повторяют исследование, перед началом его пациент должен отдохнуть, так как форсированный выдох является своего рода функциональной нагрузкой. Проводящий исследование медицинский работник визуально контролирует правильность выполнения вдоха и выдоха, контроль облегчается при наличии дисплея, фиксирующего каждое дыхательное движение пациента. Особенно тщательному контролю подлежат начало и конец форсированного выдоха, которые больше, чем средняя его часть, зависят от силы сокращения дыхательных мышц. Качественно выполненными считают маневры форсированного выдоха, отличающиеся по величине форсированной жизненной емкости легких и объему форсированного выдоха за 1 с не более чем на 10 %.
При рутинном спирографическом исследовании обычно проводят 3 пробы с форсированным выдохом, отвечающие перечисленным критериям. Если не удастся добиться качественного выполнения 2—3 дыхательных маневров, исследова-
23
ние повторяют после перерыва или на следующий день. При правильном выполнении теста кривые поток-объём должны иметь схожий угол наклона. Большинство современных приборов вычерчивают или печатают кривую поток-объем вместе с результатами ее измерений, выраженными в процентах должной величины. При этом на оси абсцисс откладывается объем форсированного выдоха, принимаемый за 100%, а по оси ординат — поток в литрах в секунду. Наряду с показателями классической спирографии (ЖЕЛ, ФЖЕЛ, ОФВ1 индекс Тиффно) рассчитываются пиковые, мгновенные и средние скорости за некоторый интервал значения потока на уровне 25, 50 и 75 % ФЖЕЛ — ПОС, MOC25 MOC50, MOC75.
При подозрении на обструкцию вне- и внутригрудного участков трахеи помимо кривой поток-объем форсированного выдоха с помощью того же прибора регистрируют кривую поток-объем форсированного вдоха, предложив пациенту максимально быстро и максимально глубоко вдохнуть после максимально глубокого спокойного выдоха. При этом получают петлю поток-объем дыхательного цикла, отражающую состояние аэродинамики на выдохе (верхняя часть петли) и вдохе (нижняя часть петли).
Максимальная произвольная вентиляция лёгких - это наиболее нагрузочная часть спирографического исследования. Пациенту предлагают дышать максимально часто и в то же время как можно более глубоко в течение 12 секунд. У ряда больных, особенно при наличии вегетативной дистонии, выполнение этого маневра сопровождается головокружением, потемнением в глазах, а иногда и обмороком, а у больных с выраженным синдромом бронхиальной обструкции возможно значительное усиление экспираторного диспноэ, поэтому тест должен рассматриваться как потенциально опасный для пациента. В то же время информативность метода невысока. Из всех показателей функции дыхания МВЛ более всего зависит от произвольного волевого усилия пациента. При бронхообструктивных заболеваниях МВЛ высоко коррелирует с ОФВ1, определяемом в более легко выполнимом тесте и имеющим большую воспроизводимость. В связи с этим метод МВЛ не находит широкого применения. Уровень МВЛ необходимо знать при проведении спироэргометрии для расчета вентиляционного предела, однако при этом предпочитают вместо непосредственного ее измерения вычисление на основе эмпирического отношения МВЛ = ОФВ1 х 35.
Типичные ошибки при выполнении форсированных вентиляционных маневров: 1) недостаточно плотное захватывание загубника, приводящее к утечке воздуха между ним и губами пациента; 2) преждевременный или неполный вдох; 3) несвоевременное, еще до захватывания загубника, начало форсированного выдоха; 4) чрезмерное поджатие губ или сжатие зубов; 5) отсутствие должного волевого усилия; 6) недостаточная продолжительность выдоха; 7) возникновение кашля в момент выполнения дыхательного маневра.
24
4. ОЦЕНКА СПИРОГРАФИЧЕСКИХ ПОКАЗАТЕЛЕЙ
4.1. Понятие о должных величинах
Для того чтобы составить суждение о состоянии системы внешнего дыхания и ее функций, числовые результаты инструментального исследования необходимо сопоставить с величинами, которые для лиц данного возраста, роста, веса и пола считаются нормальными. При этом можно воспользоваться либо должными величинами, либо нормативами.
Нормативом принято называть диапазон, в пределах которого колеблется значение показателя у здоровых лиц данной категории. Например, для общей совокупности взрослых здоровых людей независимо от возраста, пола и антропометрических данных ЖЕЛ составляет от 3 до 6 л. Такой норматив позволяет лишь
всамых общих чертах оценить измененную у больного ЖЕЛ. Значительные индивидуальные различия, имеющиеся у здоровых людей, вынуждают, как правило, использовать не общую среднюю того или иного показателя, а учитывать пол, возраст, рост и вес обследуемых. Индивидуальный норматив, рассчитанный с учетом влияния нескольких или всех указанных факторов, принято называть должной величиной. Для большинства спирографических показателей разработаны должные величины, для некоторых - определен диапазон индивидуальных различий здоровых людей. Должная величина показателя — теоретически наиболее вероятное его значение, предсказанное по установленной у здоровых людей зависимости между данным показателем, возрастом и антропометрическими характеристиками субъекта.
Должные величины рассчитывают по специальным формулам, выведенным
врезультате обследования достаточно представительных групп здоровых лиц. Сопоставление фактически обнаруженных у человека показателей с должными дает возможность оценить выраженность отклонений показателя от нормы в процентах от должной величины и составить суждение о тех или иных нарушениях системы внешнего дыхания. Должную величину в каждом конкретном случае принимают за 100%, а полученную экспериментально - выражают в процентах от должной. Использование должных величин уменьшает, но не устраняет полностью индивидуальных различий здоровых людей, которые для большинства показателей находятся в пределах 80-120% должной, а для некоторых - в еще более широком диапазоне. Это создает значительные трудности в оценке спирографических показателей, особенно при диагностике начальных нарушений. Дело значительно меняется, если имеются данные повторных исследований. Даже небольшие отклонения от результатов предшествующего обследования больного могут указать на величину и направленность происшедших изменений.
Поскольку объемы газов зависят от изменения давления и температуры, то должные величины объемов приводятся для условий, соответствующих их значениям при температуре тела (37°С) и полном насыщении водяными парами — си-
стема BTPS (Body Temperature, Pressure Saturated). Измеренные при спирографии фактические значения объемов при комнатной температуре (система ATPS — Ambient Temperature, Pressure Saturated) должны быть приведены к системе BTPS.
Для этого фактические значения в системе ATPS умножаются на коэффициент,
25
равный примерно 1,1 (усредненное значение коэффициента для перевода значений показателей из системы ATPS в BTPS, соответствующее условиям проведения измерения при 20°С и атмосферном давлении 740—760 мм рт.ст.).
4.2 Оценка данных спирографического исследования
Построение формализованного спирографического заключения облегчает восприятие информации лечащим врачом, а также ориентирует его на оценку ведущего вентиляционного нарушения, что помогает определить тактику терапевтического воздействия. На пневмотахограмме нагляднее, чем на сопрограмме, можно оценить временные параметры дыхательного цикла, пиковые скорости вдоха и выдоха, средние скорости этих фаз.
Построив петлю спокойного дыхания, можно определить составляющие ФЖЕЛ-РО выд., РО вдоха, ДО. Наиболее часто используют показатели потоков на уровне выдоха 25, 50, 75% ФЖЕЛ и пиковую скорость выдоха. Часто обозначения потоков идут в обратном порядке, соответствуя уровню ФЖЕЛ, остающейся в легких на данный момент: МОС75, МОС50, МОС25. Форма кривой потокобъем подвержена значительным вариациям. Наиболее вариабельны показатели потоков в начале форсированного выдоха, более стабильны показатели средней части кривой на участке выдоха 25-75% ФЖЕЛ.
Клиническая оценка результатов исследования включает качественный анализ формы кривой поток-объем и количественную оценку объемной скорости потока воздуха при различных уровнях воздухонаполнения легких. Начальный крутовосходящий отрезок кривой до достижения наибольшей (пиковой) объемной скорости выдоха отражает проходимость дыхательных путей до начала компрессии крупных бронхов под воздействием повышенною транспульмонального давления, последующий (нисходящий) отрезок кривой вплоть до завершения выдоха
— проходимость дыхательных путей при распространении компрессии с крупных бронхов на мелкие бронхи. На этом отрезке можно определить максимальные объемные скорости выдоха на уровне 25, 50 и 75% ЖЕЛ — МОС25, МОС50 и МОС75.
Вначале выдоха МОС25 зависит, главным образом, от мышечного усилия.
Входе дальнейшего выдоха плевральное давление растет, суживая дыхательные пути и ограничивая поток через них, и с какого-то предела кривая поток-объем становится независимой от мышечного усилия, а обусловлена лишь проходимостью дыхательных путей. В силу этого МОС25-75 отражают проходимость сегментарных бронхов, МОС75 - мелких и мельчайших бронхов, которые чаще всего и формируют бронхиальную обструкцию.
При оценке результатов исследования рекомендуется использовать так называемые должные величины параметров форсированного выдоха в зависимости от пола, возраста и роста обследуемого. Нижней границей нормы пиковой и максимальных объемных скоростей форсированного выдоха на уровне 25, 50 и 75% ЖЕЛ следует считать 60% должной величины. Количественная оценка изменений скоростных показателей затруднительна. Ориентировочно снижение до 40% должной величины можно рассматривать как небольшое, до 39-20% — как значительное, до 19% и более — как резкое снижение.
26
Заключение о выраженности и распространенности бронхиальной обструкции основывается на анализе результатов измерения скоростных показателей выдоха и данных спирографии: ОФВ1 и ОФВ1/ЖЕЛ (%). Снижение скоростных показателей выдоха — более специфический и чувствительный признак бронхиальной обструкции, чем снижение ОФВ1 и ОФВ1/ЖЕЛ(%). Поэтому одновременное снижение скоростных показателей выдоха, ОФВ1 и индекса Тиффно рассматривают как признак выраженной и распространенной бронхиальной обструкции, а снижение только скоростных показателей выдоха — как показатель менее выраженной и менее распространенной бронхиальной обструкции. В качестве интегрального показателя выраженности бронхиальной обструкции целесообразно использовать МОС50, которая меньше, чем другие скоростные показатели, зависит от интенсивности мышечного усилия и больше отражает состояние бронхиальной проходимости в целом.
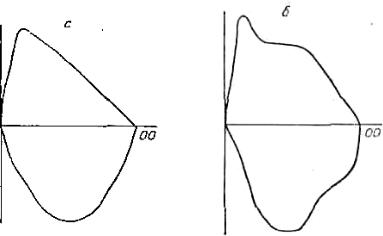
В норме кривая поток-объем имеет достаточно постоянную форму и мало зависит от возраста и пола. По внешнему виду она напоминает прямоугольный треугольник с линейно и быстро нарастающей в первый момент и далее полого убывающей объемной скоростью. Как восходящая, так и нисходящая части кривой форсированного выдоха приближаются к прямой линии. Небольшая выпуклость нисходящей ветви кривой свидетельствует о повышенной устойчивости дыхательных путей к коллапсу и является вариантом нормы. Не относится к числу патологических признаков и небольшой прогиб в сторону оси абсцисс в области «хвоста» кривой. Однако провисание кривой сразу после достижения пика потока свидетельствует о нарушениях бронхиальной проходимости. В зависимости от конфигурации кривой в этой области можно выделить ряд вариантов и проанализировать характер обструкции. Кривая форсированного вдоха менее постоянна по форме, но у 75 % здоровых лиц она напоминает овал и ее максимальная амплитуда (максимальная объемная скорость вдоха) равна таковой кривой выдоха или превышает ее. Примерно у одной трети молодых людей в возрасте до 16-17, лет наблюдается несколько иной тип кривой: на нисходящем колене петли потокобъем появляется своеобразное плато, отмечается деформация кривой вдоха. Эти изменения связаны с возрастными анатомическими особенностями дыхательных путей и асинхронизмом в работе дыхательной мускулатуры (рис. 9).
Рис. 9. Схематическое изображение нормальных кривых поток-объем.
а - классическая кривая, б - вариант нормальной кривой, встречающийся у лиц до 16-17 лет
27
Основным признаком обструктивного варианта нарушений вентиляционной способности легких являете замедление форсированного выдоха вследствие увеличения сопротивления, оказываемого дыхательными путями потоку воздуха. Кривая ФЖЕЛ становится растянутой; при выраженной обструкции существенно уменьшается ее прямолинейный участок в начале ФЖЕЛ. OФВ1 и СОС25-75 уменьшаются. ЖЕЛ при обструкции долгое время остается нормальной, однако при тяжелых обструктивных процессах она всегда снижена (ООЛ увеличен). Индекс Тиффно уменьшен, особенно в тех случаях, когда ЖЕЛ еще сохранила нормальную величину.
По форме кривой поток-объем и ее числовым значениям на различных этапах выдоха можно определить не только наличие и выраженность нарушений проходимости дыхательных путей, но и косвенно судить об их локализации.
Изменения показателей начальной части кривой поток-объем (снижение ПОС выд. и МОС 25) при отсутствии изменений средней и конечной части кривой (МОС 50 и МОС75) указывают на возможность обструкции внегрудных дыхательных путей, увеличения сопротивления току воздуха в трахее и верхних дыхательных путях. Изменения показателей начальной, средней и конечной частей кривой (снижение ПОС выд., МОС25, МОС50 и МОС75) свидетельствуют о наличии распространенной или генерализованной бронхиальной обструкции. Изменения показателей средней и конечной частей кривой (МОС50, МОС75) при отсутствии изменений начальной части кривой (ПОС выд., МОС25) рассматривают как признак начальной обструкции, или обструкции мелких бронхов. Изменения кривой, характеризующиеся резким снижением скорости потока после достижения ПОС выд., характерны для экспираторного коллапса бронхов при эмфиземе легких. С целью уменьшения частоты гипердиагностики обструктивных нарушений варианты со снижением только МОС75 при значениях ОФВ1 и МОС50, находящихся в пределах нормы следует относить к норме.
При рестриктивных нарушениях кривая поток-объем напоминает уменьшенную копию нормальной кривой, с примерно пропорциональным уменьшением всех составляющих ФЖЕЛ (ДО, РО вд., РО выд.) и показателей потоков. Крутизна кривой ФЖЕЛ остается такой же, как в норме. ОФВ1 остается нормальным, если нет столь значительного уменьшения ЖЕЛ, что форсированный выдох заканчивается до истечения 1 с. В этом случае ОФВ1 снижается. Индекс Тиффно при рестрикции в норме или больше нормы.
Довольно часто встречается смешанный тип нарушений вентиляционной способности легких, когда рестрикция сочетается с обструкцией. Однако на основании только спирограммы диагностировать этот вариант не представляется возможным, так как все его спирографические проявления полностью идентичны таковым при обструктивном варианте со снижением ЖЕЛ. Решить вопрос о наличии смешанного варианта можно только на основании исследования структуры ОЕЛ, когда признаки обструкции сочетаются с уменьшением ООЛ и ОЕЛ. Снижения ЖЕЛ недостаточно для заключения о наличии факторов, ограничивающих расправление легкого, так как она может уменьшаться вследствие обструкции дыхательных путей в отсутствие каких-либо ограничительных факторов.
28
Более подробно изменение кривой поток-объем при различной патологии рассмотрено в разделе 5.
5.ИЗМЕНЕНИЕ КРИВОЙ ПОТОК-ОБЪЕМ ПРИ РАЗЛИЧНОЙ ПАТОЛОГИИ
Воснову качественного анализа кривых поток-объем могут быть положены клинико-патофизиологические варианты форм недостаточности внешнего дыхания, предложенные Н. Н. Канаевым:
1.Синдром изолированной обструкции мелких бронхов
2.Синдром изолированной обструкции верхних дыхательных путей
3.Синдром преходящей генерализованной обструкции
4.Синдром стойкой генерализованной обструкции:
а) эмфизематозный тип б) бронхитический тип
5. Синдром гипотонической дискинезии крупных бронхов
6.Синдром острого поражения легочной паренхимы
7.Ограничительный синдром при фиброзах легких
8.Ограничительный торакальный синдром
9.Пострезекционный синдром
10.Синдром, обусловленный застоем крови в легких
11.Гиповентиляционный синдром центрального происхождения
12.Дыхательные неврозы
13.Нарушения дыхания, обусловленные поражением дыхательной мускулатуры и нервной системы на различных уровнях
Компьютерная спирография и анализ формы кривой поток-объем позволяют выделить с большой степенью достоверности первые 5 вариантов из перечисленных форм.
5.1 Синдром изолированной обструкции мелких бронхов
Под мелкими бронхами следует понимать дыхательные пути с внутренним диаметром менее 2 мм, т.е. терминальные и респираторные бронхиолы. Наличие синдрома изолированной обструкции мелких бронхов часто встречается при необструктивном бронхите, предастме, в период стойкой ремиссии бронхиальной астмы, при вирусных инфекциях, протекающих с поражением бронхиального дерева, при воздействии различных летучих поллютантов, в том числе и при курении. Морфологически данный вид патологии связан с бронхиолярным воспалением, фиброзом, ульцерацией, отложением пигментных депозитов в стенке бронхиол, деформацией, увеличением лимфоидных элементов, дискринией.
Синдром проявляется негомогенностью легких вследствие поражения мелких бронхов, что существенно не сказывается на общей величине бронхиального сопротивления. Отмечается уменьшение максимальной скорости воздушного потока при объеме легких, близком к ООЛ, увеличение остаточного объема легких, изменение показателей равномерности вентиляции. Все это имеет место при нормальных величинах бронхиального сопротивления, ЖЕЛ и ОФВ1. В ряде случаев
29

удается наблюдать умеренное снижение напряжения кислорода и рост альвеолоартериального различия кислорода.
На кривой поток-объем синдром изолированной обструкции мелких бронхов проявляется утратой линейности последней трети выдоха и смещением ее к оси абсцисс при объеме легких, близком к остаточному объему на фоне сохраненных ФЖЕЛ, ПОС, МОС50%. Кривая форсированного вдоха не изменена
(рис.10).
Рис. 10. Схематическое изображение кривой поток-объем при синдроме изолированной обструкции мелких бронхов (жирная линия), идеальная кривая (тонкая линия).
Синдром изолированной обструкции мелких бронхов обратим, что подтверждается его ликвидацией при прекращении курения, при выздоровлении после острых респираторных заболеваний и т.д. Его рассматривают как начальное проявление патологии легких, но считать стадией процесса не совсем верно, поскольку многие заболевания легких не сопровождаются подобными изменениями. Если этот синдром встречается у практически здоровых людей, его следует считать проявлением предболезни.
5.2 Синдром изолированной обструкции верхних дыхательных путей
Обструкция верхних дыхательных путей часто остается нераспознанной или трактуется неправильно. Клинические признаки, позволяющие заподозрить обструкцию верхних дыхательных путей, заключаются в одном или нескольких перечисленных ниже симптомах: охриплость голоса, инспираторный стридор, звонкий кашель, припухлость на шее и набухание шейных вен, боль за грудиной и неэффективность бронхолитиков при одышке. К причинам обструкции верхних дыхательных путей относятся: 1) поражения гортани (паралич голосовых связок, воспаление и (или) отек надгортанника, опухоли, полипы); 2) экзогенное сдавление трахеи (опухоли средостения, аневризмы, медиастинальные кровотечения, отек, абсцессы, зоб щитовидной железы); 3) заболевания стенки трахеи (стрикту-
30
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
