

61
Таблица 26. - Параметры внешнего дыхания через один год после лечения (%)
Параметры внешнего |
|
Группа |
|
дыхания |
первая (n=50) |
вторая (n=44) |
третья (n=30) |
ЖЕЛ |
47,7±5,3 |
52,6±5,2 |
68,2±4,5*1,2 |
ФЖЕЛ |
60,2±4,3 |
64,1±4,6 |
71,3±2,5*1,2 |
ОФВ1 |
60,9±5,5 |
64,8±3,4 |
71,9±4,2*1,2 |
ПОС |
60,1±5,8 |
62,3±4,1 |
70,3±5,1*1,2 |
Примечание: * – знаком отмечены достоверные отличия между группами (p<0,05), после знака показан номер группы.
Полученные данные свидетельствуют, что травматичность радикального хирургического лечения больных раком легкого способствует развитию послеоперационных осложнений, которые во многом обусловлены нарушением функций регионарной лимфатической системы. В результате операционной травмы лимфатических сосудов развивается застой микрососудистого русла.
Предложенный способ лимфотропного введения лекарственных препаратов в сочетании со стандартным лечением позволило снизить интенсивность болевого синдрома в раннем и отдаленном послеоперационном периоде, существенно снизить частоту развития гнойно-воспалительных осложнений со стороны торакотомной раны в третьей группе больных благодаря раннему купированию воспалительных процессов и лимфостимулирующему эффекту.
Проведенный анализ отдаленных результатов не выявил влияния предложенного способа лимфотропного введения лекарственных препаратов при хирургическом лечении больных раком на показатели 3-х и 5-летней кумулятивной выживаемости: общая 3-х и 5-летняя выживаемость составила в первой группе 70,0% и 31,0%, во второй группе – 71,0% и 32,0%, в третьей группе
– 77,0% и 36,0% соответственно (рисунок 19).
3-х и 5-летняя безрецидивная выживаемость составила в первой группе 64,0% и 26,0%, во второй – 67,0% и 29,0%, в третьей – 65,0% и 27,0% соответственно (p>0,05) (рисунок 20).
Сравнительная оценка отдаленных результатов в трех исследуемых группах не показала достоверных различий в показателях общей и безрецидивной выживаемости (p>0,05).
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/

62
Рисунок 19. - Общая 3-х и 5-летняя выживаемость (р>0,05)
Рисунок 20. - Безрецидивная выживаемость оперированных больных раком легкого по группам (р>0,05)
Эффективность предложенного способа лимфотропного введения лекарственных препаратов в периоперационном периоде иллюстрируют следующие клинические примеры.
63
Клинические примеры 1. Больная М., 40 лет, проходила лечение в хирургическом торакальном
отделении ГУЗ «ОКОД» г. Ульяновска с 25.10.2017-09.11.2017.
История заболевания: при прохождении плановой флюорографии выявлено заболевание правого легкого. Выполнена компьютерная томография по месту жительства, выявлена инфильтрация средней доли правого легкого. Консультирован торакальным хирургом ГУЗ «ОКОД» г. Ульяновска, дообследован. Консилиум врачей ГУЗ «ОКОД» - показано оперативное лечение.
Фибробронхоскопия от 20.10.2017: патологических образований трахеи и бронхов не выявлено.
КТ ОГК с КУ от 19.09.2017: При исследовании грудной клетки справа в верхней и нижней доле правого лёгкого имеется перибронхиальное уплотнение легочной ткани, определяется зона лимфостаза вокруг данного уплотнения. Внутригрудные лимфоузлы не увеличены.
Консультация терапевта: Артериальная гипертензия 1 стадии, 2 степени, риск 2, оперативное лечение не противопоказано.
Клинический диагноз: Периферический рак нижней доли правого cT3N0M0, IIВ стадия.
Сопутствующий диагноз: Артериальная гипертензия 1 стадии, 2 степени, риск 2.
30.10.2017: проведена операция: Торакотомия справа, нижняя лобэктомия, сублобарная резекция верхней доли с системной ипсилатеральной лимфодиссекцией.
В послеоперационном периоде пациентка получала стандартную послеоперационную терапию (1-я группа). Послеоперационный период осложнился серомой послеоперационной раны. Продолжительность послеоперационного периода составила 14 койко-дней из-за возникновения серомы, на фоне проводимых перевязок данное осложнение купировано полностью.
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
64
Диагноз при выписке: Основной: MALT-лимфома правого легкого. Гистологическое заключение: g1 мелкоклеточная MALT-лимфома легкого.
Сопутствующий: Артериальная гипертензия 1 стадии, 2 степени, риск 2. История болезни пациента М., 40 лет указывает на недостаточную
эффективность стандартной терапии в отношении профилактики гнойновоспалительных осложнений.
2. Больной Т., 70 лет, проходил лечение в хирургическом торакальном отделении ГУЗ «ОКОД» г. Ульяновска с 30.05.201-08.06.2018.
История заболевания: из анамнеза выявлено следующее: в 2010 г. выполнена операция тотальная гемитиреоидэктомия по поводу злокачественного заболевания щитовидной железы. Далее находился под динамическим наблюдением. При очередном осмотре в декабре 2017 г. выявлено прогрессирование процесса - мтс в шейные лимфоузлы, образование верхней доли правого легкого. В январе 2018 г.: тотальная тиреоидэктомия с шейной лимфодиссекцией. В удаленном препарате обнаружены мтс рака щитовидной железы, в удаленной щитовидной железе без опухолевого роста. Консультирован в НМИЦ радиологии, проведена «радиойодабляция», рекомендовано хирургическое вмешательство на легком.
Фибробронхоскопия от 21.05.2019: патологических образований трахеи и бронхов не выявлено.
КТ ОГК с КУ от 09.04.2018: у пациента полная транспозиция внутренних органов (рисунок 21а). В С2-С3 правого легкого образование 31х34 мм, с неровным, лучистым контуром. Внутригрудные лимфоузлы не увеличены (рисунок 21б).
Клинический диагноз: Рак щитовидной железы pT2N0M0 II стадии - 2010 г., прогрессирование в 12.2017 - мтс в шейные лимфоузлы, операция 01.2018. Опухоль верхней доли правого легкого неясного гистогенеза.
Сопутствующий диагноз: ИБС. Стенокардия покоя и напряжения в сочетании с вазоспастической и без болевой ишемии, 3 ФК. Хроническая ревматическая болезнь сердца. Митральная недостаточность 1 ст. Артериальная

65
гипертензия, ГЛЖ. Неустойчивы пароксизмы суправентрикулярной тахикардии. Бронхиальная астма с преобладанием аллергического комплекса.
Рисунок 21а. - КТ ОГК с |
Рисунок 21б. - КТ ОГК с контрастным |
контрастным усилением больного Т., |
усилением больного Т., 70 лет от |
70 лет от 09.04.2018: полная |
09.04.2018: В С2-С3 правого легкого |
транспозиция внутренних органов |
образование 31х34 мм, с неровным, |
|
лучистым контуром. |
31.05.2018: Операция: торакотомия справа, верхняя лобэктомия, системная лимфодиссекция.
Плановое морфологическое исследование выявило у пациента первичный рак легкого. В послеоперационном периоде пациент совместно со стандартной терапией получал лимфотропную по описанному методу [8] (2-я группа). Послеоперационный период протекал гладко, заживление раны первичным натяжением.
08.06.2018 г. больной в удовлетворительном состоянии выписан домой под наблюдение онколога, хирурга в поликлинике по месту жительства. Швы сняты, заживление раны первичным натяжением.
Диагноз при выписке: Основной: ПМР 1. Рак верхней доли правого легкого рT1аN0M0 IА стадии (TNM 8). Гистологическое исследование: первичная аденокарцинома легкого.
2. Рак щитовидной железы pT2N0M0 II стадии - 2010 г., прогрессирование 12.2017 - мтс в шейные лимфоузлы, операция 01.2018.
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
66
Сопутствующий диагноз: ИБС. Стенокардия покоя и напряжения в сочетании с вазоспастической и безболевой ишемии, 3 ФК. Хроническая ревматическая болезнь сердца. Митральная недостаточность 1 ст. Артериальная гипертензия, ГЛЖ. Неустойчивы пароксизмы суправентрикулярной тахикардии. Бронхиальная астма с преобладанием аллергического комплекса.
Продолжительность послеоперационного периода составила 9 койко-дней. Данный клинический пример также доказывает преимущество лимфотропной терапии, несмотря на наличие тяжелой сопутствующей
соматической патологии.
3. Больной Р., 52 года. Проходил стационарное лечение в хирургическом торакальном отделении ГУЗ «ОКОД» г. Ульяновска с 16.06.2017 по 30.06.2017.
История заболевания: Больным себя считает в течение нескольких месяцев, когда появилась одышка при малой физической нагрузке. По данным рентгенографии по месту жительства выявлено новообразование правого легкого. Выполнена КТ ОГК с КУ, где было подтверждено заболевание средней доли правого легкого. Направлен на консультацию к торакальному хирургу ГУЗ «ОКОД», дообследован в необходимом объеме.
Фибробронхоскопия от 09.06.2017: голосовая щель проходима свободно, трахея и главные бронхи без патологии, картина подвижная. Левое легкое осмотрено до субсегментарных бронхов, без патологии. Правое легкое: в устье С5 имеется инфильтрация слизистой, выполнена биопсия данной инфильтрации на гистологическое и цитологическое исследование. Остальные бронхи проходимы, без патологии.
КТ ОГК с КУ от 22.05.2017: определяется инфильтрат в средней доле правого легкого общим размером 76х53 мм, ателектаз? На рисунке 22а - ателектаз средней доли правого легкого. На рисунке 22б также есть очаг субплеврально в С3 справа 9,4х6,8 мм, достоверно определить накопление КУ невозможно.
УЗИ ОБП от 29.05.2017: органы брюшной полости и забрюшинного пространства без патологии. Увеличенных лимфоузлов нет.
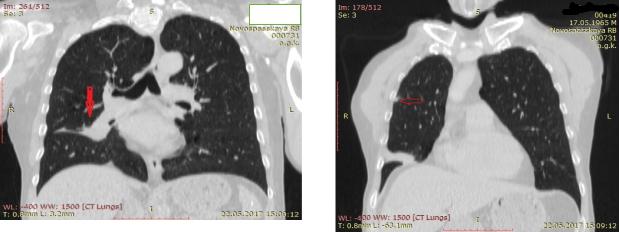
67
Рисунок 22а. - КТ ОГК с контрастным Рисунок 22б. - КТ ОГК с контрастным усилением больного Р., 52 г. от усилением больного Р., 52 г. от 22.05.2017: инфильтрат в средней доле 22.05.2017: очаг субплеврально в С3 правого легкого общим размером справа 9,4х6,8 мм 76х53 мм
Консультация кардиолога: Артериальная гипертензия I стадия, риск 2. Оперативное лечение не противопоказано.
По данным инструментальных данных отклонений от физиологической нормы не выявлено.
Спирография: ОФВ1 - 87% от должного, ЖЕЛ 90% от должного. По данным ЭХоКС, ЭКГ патологии со стороны сердца не выявлено.
Общеклинический анализы крови в пределах нормы. С учетом полученных данных окончательный диагноз на догоспитальном этапе:
Основной: Рак средней доли правого легкого IIА стадии сT2bN0M0 (TNM
8).
Гистологическое исследование (42503/2017): умеренно дифференцированный плоскоклеточный рак.
Сопутствующий диагноз: Пневмофиброз верхней доли правого легкого. Артериальная гипертензия I стадия, риск 2.
С учетом клинической картины показано оперативное лечение.
19.06.2017: в плановом порядке выполнена операция: Торакотомия справа, пневмонэктомия с лимфодиссекцией.
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
68
Послеоперационный период протекал гладко. Совместно со стандартной послеоперационной терапией проводили лимфотропное введение лекарственных препаратов по разработанной методике (3-я группа).
Выписан в удовлетворительном состоянии домой 30.06.2017 под наблюдение онколога, хирурга в поликлинике по месту жительства. Швы сняты, заживление раны первичным натяжением.
Диагноз при выписке: Основной: ПМЗО 1. Рак верхней доли правого легкого рT1аN1M0 IIB стадии. 43253/2017 первичная высокодифференцированная аденокарцинома.
2. Рак средней доли правого легкого pT2aN2M0. 43253/2017 первичная низкодифференцированная аденокарцинома, местами саркоматоидного строения, с очаговой плоскоклеточной дифференцировкой c метастазами в лимфоузлы корня легкого (N1) и метастазами в лимфоузлы средостения (N2).
Сопутствующий: Артериальная гипертензия I стадия, риск 2. Продолжительность послеоперационного периода составила 11 койко-дней. Данное клиническое наблюдение показывает, что лимфотропная терапия
предложенным способом эффективна в отношении профилактики гнойновоспалительных осложнений, несмотря на высокую травматичность операции. Использование лимфотропного введения антибактериальных препаратов позволяет избежать осложнений в раннем послеоперационном периоде, тем самым начать дальнейшее лечение пациента, в данном случае, проведение адъювантной полихимиотерапии в необходимые сроки.
69
ОБСУЖДЕНИЕ ПОЛУЧЕННЫХ РЕЗУЛЬТАТОВ
Новообразования легких, по данным статистики, является наиболее часто встречаемой онкологической патологией. Хирургическое лечение больных злокачественными новообразованиями легкого по-прежнему является наиболее радикальным методом [21, 45, 110, 138, 165].
Резекционные методы в лечении больных раком легкого такие как, пневмонэктомия или лоб- и билобэктомия с системной медиастинальной лимфаденэктомией являются стандартом [68, 84, 152]. Операции характеризуются значительной травматичностью, сопровождаются денервацией и нарушением лимфатического коллектора средостения. На фоне нарушенного лимфатического дренажа, обусловленного его метастатическим поражением, интраоперационная травма приводит к значимому угнетению дренажной и детоксикационной функциональных способностей лимфатического коллектора легких и средостения, что приводит к местным и системным трофическим нарушениям и, как следствие, послеоперационным гнойно-воспалительным осложнениям, частота которых, по данным разных авторов, составляет от 15,0% до 30,0% и летальностью до 9,0% [31, 43, 81, 155].
Вразвитии гнойно-воспалительных осложнений лимфатической системе отводят одну из основных ролей за счет транслокации бактерий и токсинов в лимфатические коллекторы, застою в лимфе, создается токсическое депо [8, 9, 10, 17, 28].
Учитывая вышеперечисленное, лимфотропное введение лекарственных препаратов патогенетически обосновано и перспективно [42, 74].
Внашем научном исследовании на основе сравнительного анализа непосредственных результатов хирургического лечения 124 больных со злокачественными новообразованиями легкого I-III стадии оперированных в хирургическом торакальном отделении ГУЗ «Областной клинический онкологический диспансер» г. Ульяновска за период с 2010 по 2017 гг., изучена эффективность лимфотропного введения лекарственных препаратов и его
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
70
эффективность, основываясь на частоте послеоперационных осложнений и степени их тяжести.
Анализируемые больные в группах были сопоставимы по возрасту, при этом средний возраст в первой группе представлен 64,9±10,1 года, во второй – 66,1±6,3 года, в третьей группе - 65,4±9,2 лет.
Преобладали больные мужского пола, их распределение в группах было сопоставимо.
Исследуемые группы были также сопоставимы по сопутствующей патологии и индексу коморбидности Charlson.
Больным, включенным в исследование, выполнены следующие радикальные оперативные вмешательства: пневмонэктомия, лобили билобэктомия, медиастинальная лимфаденэктомия. В зависимости от способа лимфотропного введения лекарственных препаратов после хирургического вмешательства, больные были распределены на 3 группы.
Впервой группе (n=50) проведена только стандартная послеоперационная терапия.
Во второй группе (n=44) совместно со стандартной послеоперационной терапией проводили лимфотропное введение лекарственных препаратов по известной методике [8].
Втретьей группе (n=30) совместно со стандартной послеоперационной терапией проводили лимфотропное введение лекарственных препаратов по разработанной методике, ранее применялась только при патологии органов брюшной полости [42], в отличие от вышеуказанного изобретения №2561832 Деринат не применяли [74].
По гистологической структуре опухоли преобладала аденокарцинома – 96 (77,4%), реже диагностировали плоскоклеточный рак – у 28 (22,6%) больных.
По группам больных: в первой - аденокарцинома - у 39 (78,0%), плоскоклеточный рак - у 11 (22,0%), во второй - аденокарцинома - у 34 (77,3%), плоскоклеточный рак - у 10 (22,7%), в третьей группе - аденокарцинома - у 23 (76,7%), плоскоклеточный рак - у 7 (23,3%) (p<0,05).
