
- •Виконала студентка 18 групи
- •це часткова або повна обструкція стовбура чи гілок легеневої артерії тромботичними масами.
- •У розвитку ТЕЛА до сьогодні актуальна
- •Провідним фактором розвитку гемодинамічних розладів при ТЕЛА є механічна обструкція легеневого артеріального русла,
- •За перебігом:
- ••Підгостра
- ••Масивна
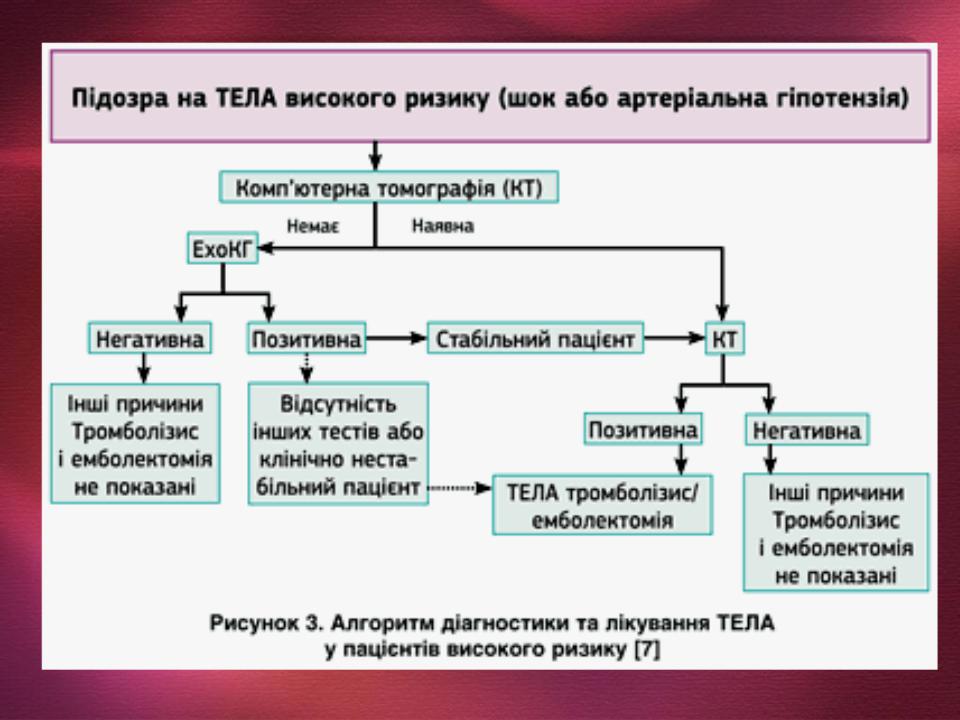
- •Клінічні ознаки ТЕЛА
- •Лихоманковий синдром характеризується підвищенням температури тіла на початку захворювання до субфебрильних цифр, інколи
- •Фактори ризику
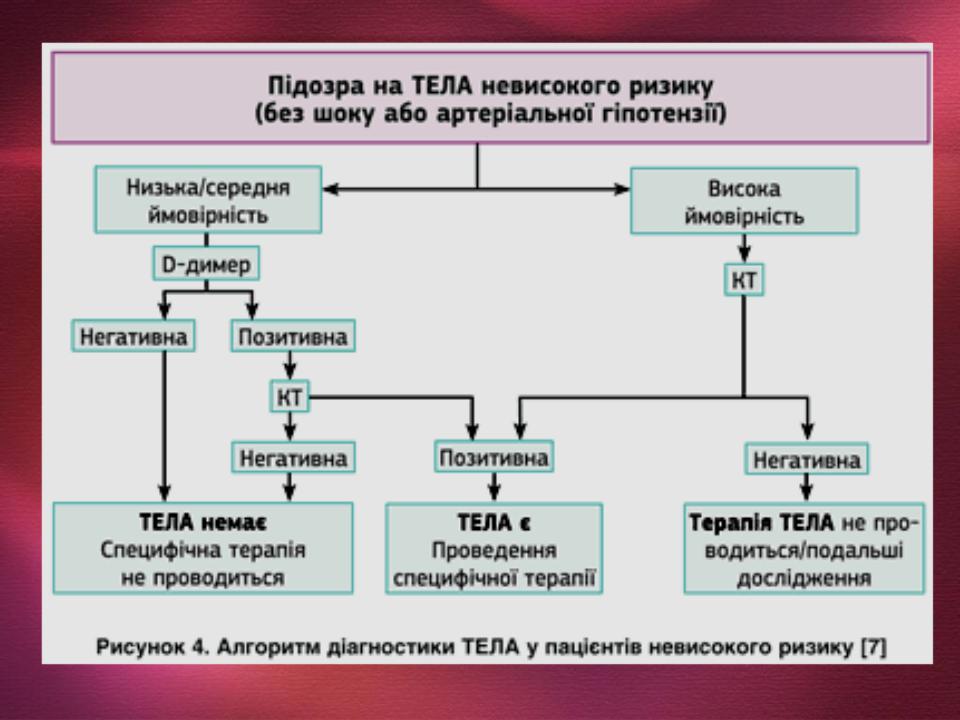
- •Низька (сума балів – 0-3). Середня (сума балів – 4-10). Висока (сума балів
- •гострим інфарктом міокарда,
- •В аналізі крові – лейкоцитоз із можливим зсувом лейкоцитарної формули вліво, збільшена швидкість
- •Рентгенологічні критерії:
- •Плевральна рідина, частіше геморагічна, має ознаки запалення.
- ••зміщення електричної осі серця вправо,
- •Підвищення тиску в легеневій артерії; дилятація правого шлуночка, парадоксальний рух міжшлуночкової перетинки, потовщення
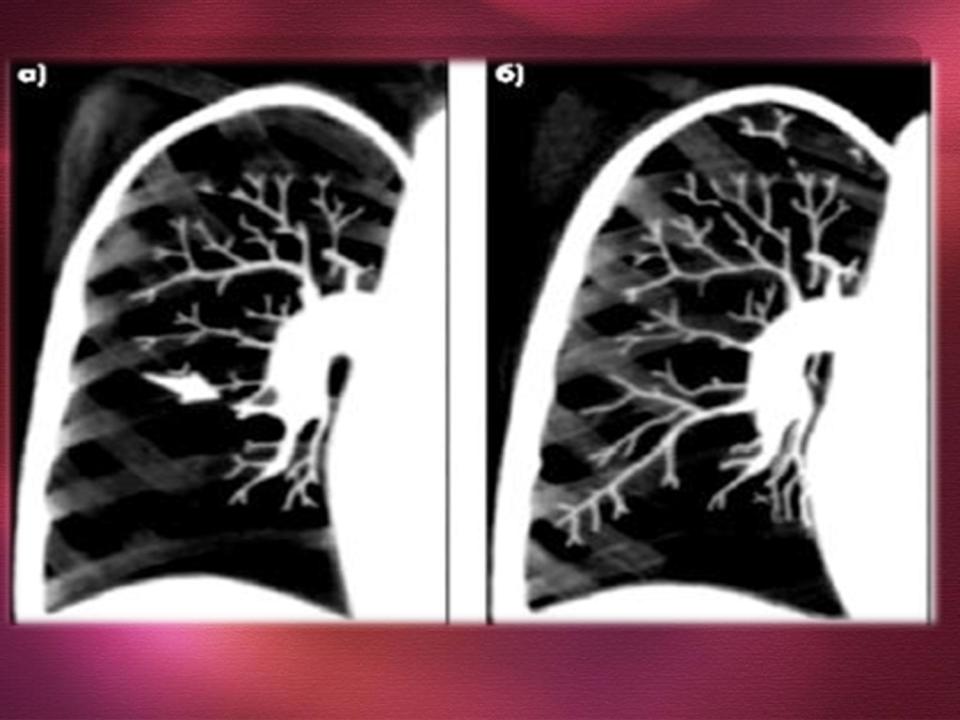
- •Дозволяє безпосередньо візуалізувати “обрив” гілки легеневої артерії внаслідок її закупорки тромбоемболом. При ТЕЛА
- •Є золотим стандартом діагностики ТЕЛА. Прями характерними ангіографічними ознаками ТЕЛА є обрив контрастування
- ••усунення больового синдрому;
- •1.Оксигенотерапія, за показаннями – ШВЛ.
- •АЧТЧ, с
- •3.Збільшення серцевого викиду та АТ – інфузія рідини під контролем ЦВТ - кристалоїди,
- •4. Проведення тромболітичної терапії:
- •Екстрена емболектомія абсолютно показана при зверхмасивній та масивній ТЕЛА, які супроводжуються стійкою системною
- •1.Оксигенотерапія.
- •АЧТЧ, с
- •Препарат
- •Профілактика ТЕЛА направлена на попередження причин, що сприяють розвитку захворювання.
- •Рутинне використання внутрішньовенних фільтрів у пацієнтів із перенесеною ТЕЛА нині не рекомендоване, проте

Дозволяє безпосередньо візуалізувати “обрив” гілки легеневої артерії внаслідок її закупорки тромбоемболом. При ТЕЛА дрібних гілок зміни відсутні.

Є золотим стандартом діагностики ТЕЛА. Прями характерними ангіографічними ознаками ТЕЛА є обрив контрастування гілки ЛА, візуалізація тромбу.

•усунення больового синдрому;
•профілактика подальшого тромбоутворення в легеневих артеріях і повторних епізодів ТЕЛА;
•відновлення легеневого кровоплину (антикоагулянтна терапія);
•корекція правошлуночкової недостатності, артеріальної гіпотензії, гіпоксії (киснетерапія).

1.Оксигенотерапія, за показаннями – ШВЛ.
2.Негайно починати антикоагулянтну терапію НФГ в терапевтичних дозах за допомогою в/ в інфузії з цільовим рівнем АЧТЧ 50-70с або часом згортання крові 15-20 хв.

АЧТЧ, с |
Зміна дози |
< 35 (подовження менше ніж |
80 ОД/кг болюсно, |
у 1,2 рази) |
збільшуючи дозу до 4 ОД/кг/ |
|
год |
35-45 (1,2-1,5) |
40 ОД/кг болюсно, |
|
збільшуючи дозу до 2 ОД/кг/ |
|
год |
46-70 (1,5-2,3) |
Без змін |
71-90 (2,3-3,0) |
Зменшити дозу до 2 |
|
ОД/кг/год |
> 90 (> 3,0) |
Припинити інфузію на 1 |
|
годину, потім зменшити дозу |
|
до 3 ОД/кг/год |
3.Збільшення серцевого викиду та АТ – інфузія рідини під контролем ЦВТ - кристалоїди, плазмозамінники, допамін (у разі недостатнього його ефекту – норадреналін). У пацієнтів з низьким серцевим викидом та нормальним АТ можна використовувати добутамін. За низького тиску він протипоказаний.

4. Проведення тромболітичної терапії:
Альтеплаза |
100 мг протягом 2 год. |
тканевий активатор плазміногену |
|
Стрептокіназа |
250 000 ОД як початкова доза |
за неможливості застосування |
протягом 30 хвилин, надалі 100 000 |
альтеплази |
ОД протягом 12-24 годин |
