
3 курс / Общая хирургия и оперативная хирургия / astsit_i_spontanny_bakterialny_peritonit
.docАсцит - это состояние, при котором в брюшной полости появляется свободная жидкость в больших количествах.
Асцит является следствием цирроза печени в 75%; злокачественных новообразований - в 10%; сердечной недостаточности в 5% случаев.
В клинической картине у пациентов отмечается вздутие живота и прогрессирующее нарастание веса.
Диагноз основывается на результатах физикального и визуализирующих (рентгенологических, ультразвуковых) методов исследования.
Лечение заключается в назначении бессолевой диеты, диуретиков. Больным может производиться терапевтический лапароцентез, выполняются хирургические вмешательства. Пациенты с асцитом - кандидаты на трансплантацию печени.
Наиболее частым осложнением асцита является спонтанный бактериальный перитонит . Он возникает при инфицировании асцитической жидкости, которое в 90% случаев происходит спонтанно. У больных появляются боли в животе, повышается температура тела.
Для диагностики этого осложнения производится исследование асцитической жидкости. Для лечения спонтанного бактериального перитонита назначаются антибактериальные препараты.
Классификация асцита
Асцит классифицируется в зависимости от количества жидкости, наличия инфицирования асцитической жидкости и варианту ответа на медикаментозную терапию.
По количеству жидкости в брюшной полости:
Небольшое количество жидкости.
Умеренное количество жидкости.
Значительное количество жидкости (напряженный, массивный асцит).
По инфицированности содержимого:
Стерильное содержимое.
Инфицированное содержимое.
Спонтанный бактериальный перитонит.
По варианту ответа на медикаментозную терапию:
Асцит поддающийся медикаментозной терапии.
Рефрактерный асцит.
Асцит, который не может быть устранен, или ранний рецидив которого не может быть адекватно предотвращен лечением.
Асцит, резистентный к диуретикам: асцит, рефрактерный к диете с ограничением натрия и интенсивной терапии диуретиками ( спиронолактон 400 мг/день, фуросемид 160 мг/день в течение не менее 1 недели; диета с ограничением поваренной соли менее 5,2 г/день).
Асцит, не контролированный диуретиками: асцит, рефрактерный к терапии из-за развития вызванных диуретиками осложнений, которые препятствуют применению эффективных дозировок диуретиков.
Эпидемиология асцита
Асцит является следствием цирроза печени в 75%; злокачественных новообразований - в 10%; сердечной недостаточности - в 5% случаев.
Примерно у половины пациентов с циррозом печени асцит развивается в течение 10 лет от начала заболевания. Он обусловлен нарушениями почечной функции, портального и висцерального кровообращения.
Примерно 50% пациентов с цирротическим асцитом умирают в течение 2 лет от начала заболевания. Показатели однолетней выживаемости у больных с асцитом, резистентным к терапии, составляют 50%.
У здоровых мужчин внутриперитонеальная жидкость обнаруживается в меньших количествах, чем у женщин, у которых ее объем составляет примерно 20 мл (в зависимости от фазы менструального цикла). При асците этот объем значительно увеличивается.
Частота возникновения спонтанного бактериального перитонита составляет 15-20%.
Этиология и факторы риска развития асцита
Этиология асцита в 90% случаев связана с хроническими заболеваниями печени: портальной гипертензией (развившейся вследствие цирроза печени ), алкогольным гепатитом, обструкцией печеночной вены (синдром Бадда-Киари).
Непеченочными причинами асцита могут быть: заболевания сердца ( сердечная недостаточность , констриктивный перикардит), злокачественные новообразования (карциноматоз, псевдомиксома брюшины), заболевания брюшины (инфекционный перитонит), выраженная гипоальбуминемия (нефротический синдром), другие болезни (опухоли и кисты яичников, панкреатит , саркоидоз , системная красная волчанка, микседема).
Факторы риска возникновения асцита:
Факторы риска при отсутствии патологических процессов в брюшине.
Портальная гипертензия (градиент концентрации альбумина сыворотка-асцит ≥11 г/л).
Цирроз печени .
Алкогольный гепатит.
Фулминантная печеночная недостаточность.
Метастазы в печень .
Хроническая сердечная недостаточность .
Констриктивный перикардит .
Синдром Бадда-Киари .
Обструкция нижней полой вены.
Гипоальбуминемия (градиент концентрации альбумина сыворотка-асцит <11 г/л).
Нефротический синдром.
Энтеропатия с потерей белка.
Выраженные расстройства питания с анасаркой.
Другие причины (градиент концентрации альбумина сыворотка-асцит <11 г/л).
Панкреатит .
Хилезный асцит.
Билиарный асцит.
Асцит у пациентов, находящихся на гемодиализе.
Уремический асцит.
Синдром Демона - Мейгса (сочетание асцита, гидроторакса и явлений общего истощения при доброкачественных опухолях яичника или матки).
Микседема.
Факторы риска при наличии патологических процессов в брюшине.
Заболевания брюшины (градиент концентрации альбумина сыворотка-асцит <11 г/л).
Инфекции.
Бактериальный перитонит.
Туберкулезный перитонит.
Грибковый перитонит.
Перитонит у больных СПИДом.
Опухоли.
Псевдомиксома брюшины.
Первичная мезотелиома.
Перитонеальный карциноматоз.
Гепатоцеллюлярная карцинома .
Другие причины.
Семейная средиземноморская лихорадка.
Васкулиты (системная красная волчанка).
Гранулематозный перитонит.
Эозинофильный перитонит.
Факторами риска возникновения асцита являются также факторы риска возникновения хронических заболеваний печени, приводящих к асциту, являются: длительное злоупотребление алкоголем, хронические вирусные гепатиты, внутривенное введение наркотиков, трансфузии препаратов крови, татуаж; проживание в регионах, эндемичных по возникновению хронических вирусных гепатитов.
Кроме того факторами риска возникновения асцита являются ожирение, гиперхолестеринемия и сахарный диабет II типа, так как эти заболевания являются причинами неалкогольного стеатогепатита, который в дальнейшем может привести к циррозу печени.
Патогенез асцита
Асцит является следствием и осложнением следующих заболеваний:
Цирроза печени и развившейся на его фоне портальной гипертензии - в 75%.
Злокачественных новообразований - в 10%.
Сердечной недостаточности - в 5% случаев.
Патогенез развития асцита сложен.
Асцитическая жидкость представляет собой как бы ультрафильтрат плазмы, ее компоненты находятся в динамическом равновесии с составляющими плазмы. В течение часа с плазмой обменивается 40 - 80% асцитической жидкости. Обмен веществ совершается и через лимфатическую систему.
Осмотические и гидростатические факторы определяют движение жидкости, ионов и протеина между портальными капиллярами и брюшной полостью. Е. Н. Starling выразил это следующим уравнением: коллоидно-осмотическое давление плазмы минус коллоидно-осмотическое давление асцитической жидкости равняется портальному капиллярному давлению минус внутриабдоминальное гидростатическое давление. Этим определяется ведущее значение в развитии асцита двух факторов: нарушения синтеза альбуминов в печени и портальной гипертензии.
Гипоальбуминемия возникает не только в результате снижения синтеза белков, но и вследствие нарушения их усвоения, а также потери белков при удалении асцитической жидкости. Наиболее важную роль в патогенезе асцита играет изменение распределения альбумина в организме с перемещением части его из внутрисосудистого пространства во внесосудистое.
Портальная гипертензия и связанный с ней застой в воротной вене считаются серьезным фактором, предрасполагающим к развитию асцита.
Однако уже сам факт появления асцита всегда указывает и на поражение печеночных клеток и не относится только к портальной гипертензии.
Современная медицина не обладает полным знанием относительно деталей патогенеза развития асцита в каждом конкретном случае заболевания. Наиболее изучены факторы, ответственные за появление жидкости в брюшной полости у пациентов с тяжёлым цирротическим поражением печени.
Патогенез асцита при циррозе печени
Основные патогенетические факторы развития асцита при циррозе печени:
Недостаточность белковосинтезирующей функции печени.
У больных с тяжёлым поражением клеток печени развивается недостаточность белковосинтезирующей функции. Печень становится неспособной к адекватному восполнению естественной и патологической убыли наиболее ценной фракции белкового спектра в организме человека — альбуминов. При этом нарушается также и усвоение белков.
Развивается гипоальбуминемия, снижается онкотическое давление плазмы крови. Гипоальбуминемия, снижение онкотического давления плазмы крови и высокое давление в системе портальной вены усиливают процессы реабсорбции натрия в почках.
В результате возникает транссудация интерстициальной жидкости в перитонеальное пространство (жидкость стремится покинуть просвет венозных сосудов портальной системы). Формируется асцит.
Синдром портальной гипертензии.
При циррозах печени развивается характерный симптомокомплекс - синдром портальной гипертензии, обусловленный значительным увеличением давления в системе вен, обеспечивающих приток крови от большинства органов, расположенных в брюшной полости к печени.
При циррозе печени - пораженная печень не в состоянии пропустить через себя то количество жидкости, транзит которой обеспечивала здоровая печень в нормальных условиях. Некоторое количество жидкой части крови «выдавливается» через венозную стенку и проникает в окружающие ткани, а в дальнейшем может попасть в брюшную полость.
Повышение давления в воротной вене сопровождается повышенным выходом жидкости в лимфатическое русло. Вследствие этого лимфатические сосуды значительно расширяются.
Однако, в патогенезе асцита решающая роль принадлежит не нарушению проходимости в системе воротной вены, а трудностям крово- и лимфооттока на уровне печёночных долек. При циррозах наблюдаются структурные изменений в печени: прогрессирующее отложение коллагена и образование узлов регенерации нарушают нормальную архитектонику печени и увеличивают сопротивление портальному току крови. Синусоиды становятся менее растяжимыми из-за накопления коллагена в пространстве Диссе.
 Печеночные
синусоиды представляют собой специфическое
капиллярное русло. Синусоидальные
эндотелиальные клетки образуют мембрану
с множеством пор (на снимке указаны
стрелками), почти полностью проницаемую
для макромолекул, включая белки плазмы.
Печеночные
синусоиды представляют собой специфическое
капиллярное русло. Синусоидальные
эндотелиальные клетки образуют мембрану
с множеством пор (на снимке указаны
стрелками), почти полностью проницаемую
для макромолекул, включая белки плазмы.
Размер пор внутренних капилляров в 50-100 раз меньше, чем печеночных синусоидов, поэтому градиент транссинусоидального онкотического давления в печени почти нулевой, в то время как в печеночной циркуляции он равняется 0,8-0,9. Высокий градиент онкотического давления минимизирует влияние любых изменений концентрации альбумина плазмы на трансмикроваскулярный обмен жидкостью.
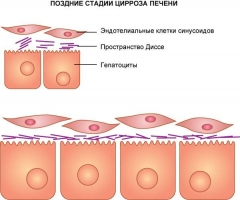
Портальная гипертензия повышает гидростатическое давление в синусоидах печени.
У пациентов с алкогольным циррозом на поверхности эндотелия синусоидов происходит отложение иммуноглобулина А, что приводит к еще большему снижению его проницаемости.
На поздних стадиях цирроза печени поры в эндотелии синусоидов исчезают, его проницаемость снижается. Возникает градиент давления между интерстициальными пространствами гепатоцитов и просветом синусоидов.
Кроме того, при портальной гипертензии происходит увеличение уровня оксида азота (NO) в организме, который также способствует вазодилатации висцеральных и периферических сосудов. Доказательством этому служит тот факт, что у пациентов с асцитом в печеночной артерии обнаруживается повышение активности NO синтазы.
Недостаточности лимфатической системы.
Ведущая роль в формировании асцита у больных циррозом печени принадлежит недостаточности лимфатической системы.
В печени формируется до 70% всей лимфы организма, которая через систему грудного лимфатического протока транспортируется в венозную систему большого круга кровообращения. Из-за декомпенсации венозной системы печени при циррозе, становится невозможной перфузия необходимого количества портальной крови через больную печень. При этом резко возрастает нагрузка на систему лимфооттока, которая вынужденно возмещает недостаточность венозного оттока и отводит максимально возможное количество жидкости от органа в виде «печёночной» лимфы. Отток лимфы от печени достигает 15-20 л/сут и более при норме 8-9 л.
Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения. На определенном этапе болезни лимфатическая система перестаёт справляться с запредельной нагрузкой. Лимфатические капилляры, мелкие сосуды и магистральные стволы расширяются, возникает дезорганизация нормальной микролимфоциркуляции на уровне лимфангионов, нарастает застой лимфы, развивается лимфатическая гипертензия. Эти процессы приводят к пропотеванию жидкости с поверхности печени в брюшную полость и к появлению асцита.
Некоторое время эта жидкость может адекватно всасываться париетальной брюшиной, но и эти компенсаторные возможности не могут быть беспредельными, так как за перемещение жидкости из брюшной полости и возврат её в сосудистое русло отвечает всё та же система лимфооттока, которая к моменту развития асцита находится в состоянии суб (а чаще де-) компенсации, и дополнительная нагрузка в виде увеличения количества жидкости, которую необходимо переместить из брюшной полости, приводит к полной её несостоятельности.
Патологические изменения в системы ренин-ангиотензин-альдостерона.
Патологические процессы в печени при развитии цирроза проходят с участием системы ренин-ангиотензин-альдостерона.
Накопление асцитической жидкости приводит к снижению эффективного объема плазмы, что стимулирует секрецию ренина в юкстагломерулярном аппарате почек. Ренин усиливает синтез ангиотензина I, который превращается в ангиотензин II. Ангиотензин II приводит к снижению гломерулярной фильтрации и почечного кровотока, повышает секрецию антидиуретического гормона гипофиза и альдостерона надпочечников.
Под влиянием альдостерона у больных циррозом печени усиливается реабсорбция натрия и экскреция калия в дистальных отделах почечных канальцев и возрастает реабсорбция натрия и воды в проксимальных отделах.
Повышенная потеря калия и водорода на фоне гиперальдостеронизма способствует снижению содержания калия, магния в сыворотке крови и метаболическому алкалозу. При этом у большинства больных развивается гипонатриемия, так как большая часть натрия переходит в интерстициальную и асцитическую жидкость.
Таким образом, вследствие гемодинамических нарушений (недостаточного наполнения центрального венозного и артериального русла) происходит активация ренин-ангиотензин-альдостероновой системы. Все это приводит к реабсорбции натрия в канальцах почек и задержке воды в организме.
Накопление асцитической жидкости в брюшной полости отражает состояние водно-электролитного обмена в организме. Одним из ключевых звеньев патогенеза почечной дисфункции и задержки натрия при циррозе являются расстройства системного висцерального кровообращения (вазодилатация), возникающими вследствие портальной гипертензии .
Параллельно происходит развитие почечной вазоконстрикции у пациентов с циррозом печени, которое связано с повышением симпатической активности почек и ренин-ангиотензиновой системы для поддержания артериального давления при системной вазодилатации. Сниженный почечный кровоток снижает скорость клубочковой фильтрации и секрецию натрия.
Цирроз печени сопровождается повышенной реабсорбцией натрия в проксимальных и дистальных канальцах, на что также влияет увеличение концентрации циркулирующего альдостерона.
При компенсированном циррозе задержка натрия может возникать в отсутствие вазодилатации и гиповолемии. Синусоидальная портальная гипертензия может снижать почечный кровоток, не сопровождаясь гемодинамическими изменениями системной циркуляции, вследствие, так называемого, гепаторенального рефлекса.
Гемодинамические сдвиги изменяются с положением тела. Установлены выраженные постуральные колебания секреции натрийуретического пептида и системной гемодинамики: в положении лежа увеличиваются сердечный выброс и вазодилатация.
Несомненно, существуют и другие механизмы развития асцитического синдрома, о которых мы пока не знаем или не можем оценить степень их значимости. Например, доказано, что при циррозах печени отмечается повышение тонуса симпатической нервной системы, повышены уровни эпинефрина и норэпинефрина, нарушен синтез и метаболизм кининов, простагландинов, предсердного натрийуретического фактора.

Предасцитическая фаза цирроза печени.
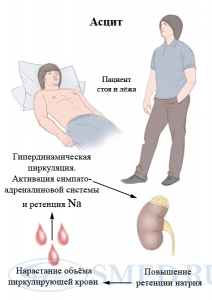
Механизмы развития асцита при циррозе печени.
Патогенез асцита при злокачественных опухолях и инфекционных заболеваниях брюшины
Развитие асцита при злокачественных опухолях и инфекционных заболеваниях брюшины происходит вследствие гематогенного или контактного метастазирования и вторичной воспалительной экссудации.
Существенную роль в развитии асцита может играть сдавление или прорастание опухолью лимфатических путей оттока, поражение крупных сосудов, а также метастазы в печень.
Патогенез гидроторакса и асцита при застойной сердечной недостаточности
При застойной сердечной недостаточности развивается повышение плеврального капиллярного давления и, в следствие этого, наблюдается проникновение жидкости в плевральные полости. Таким образом происходит накопление плеврального выпота.
Поскольку плевральные вены дренируются в вены как большого, так и малого круга кровообращения, гидроторакс развивается при заметном повышении давления в обеих венозных системах, но может быть следствием венозной гипертензии в какой-либо одной из них: в правой плевральной полости чаще, чем в левой.
Асцит развивается по схожему механизму - вследствие транссудации жидкости из вен печени и брюшины, давление в которых повышено при застойной сердечной недостаточности. Как правило, массивный асцит диагностируют у больных с поражением правого предсердно-желудочкового (трехстворчатого) клапана и констриктивным перикардитом.
Системная венозная гипертензия проявляется также расширением, напряжением и пульсацией печени - развивается застойная гепатомегалия. Эти изменения можно наблюдать у больных с асцитом, но также и у больных без асцита при менее тяжелых формах сердечной недостаточности. Тяжелая гепатомегалия может наблюдаться у больных с поражением правого предсердно-желудочкового (трехстворчатого) клапана, а также при хроническом констриктивном перикардите. Одновременно с гепатомегалией может развиться и спленомегалия.
Патогенез спонтанного бактериального перитонита
Спонтанный бактериальный перитонит возникает вследствие инфицирования асцитической жидкости, что наблюдается преимущественно при цирротическом асците, как правило, алкогольного генеза.
Спонтанный бактериальный перитонит развивается у пациентов с отсутствием очагов хронической инфекции. Бактериемия, приводящая к спонтанному бактериальному перитониту, обусловлена не хронической инфекцией, а нарушениями в печеночной ретикулоэндотелиальной системе.
Более чем в 70% случаев возбудителями спонтанного бактериального перитонита являются грамотрицательные (Escherichia coli, Klebsiella pneumoniae), в 25% - грампозитивные (например, Streptococcus pneumoniae) бактерии. Часто выявляется несколько микроорганизмов.
Клиника асцита
Асцит может возникнуть внезапно или развиваться постепенно, в течение нескольких месяцев.
Небольшой объем асцитической жидкости может не приводить к возникновению симптомов.
Асцит может сопровождаться ощущением тяжести и боли в животе, метеоризмом. При нарастании ее объема у пациента появляются: затруднения при наклоне туловища, одышка при ходьбе, отеки ног, вздутие живота, увеличение веса, выворот пупка или пупочные грыжи; у мужчин - отек мошонки.
Осложнения асцита
Спонтанный бактериальный перитонит
Наиболее частым осложнением асцита является спонтанный бактериальный перитонит.
Клиническими проявлениями спонтанного бактериального перитонита являются: повышение температуры тела, озноб, боль в животе; болезненность при пальпации брюшной стенки. У пациентов может ухудшаться течение печеночной энцефалопатии и печеночной недостаточности; отмечается гипотензия.
У больных асцитом более чем в 90% случаев инфицирование асцитической жидкости происходит спонтанно.
Рефрактерный асцит
О рефрактерном асците свидетельствует отсутствие эффекта от проводимой терапии, которая заключается в назначении пациенту бессолевой диеты и диуретиков в высоких дозах.
Причинами развития рефрактерного асцита являются: тяжелый цирроз печени , спонтанный бактериальный перитонит, гепатоцеллюлярная карцинома , врожденная почечная патология.
Смертность от рефрактерного асцита в течение 6 месяцев составляет 50%.
Клинически различают две формы рефрактерного асцита:
Асцит с ежедневной потерей менее чем 200 г массы тела (несмотря на ограничения натрия) и прием 400 мг спиронолактона (Верошпирон) или 30 мг амилорида (Амипразид, Арумил, Мидамор), а также 160 мг фуросемида (Лазикс) в течение 2 недель.
Асцит, который невозможно контролировать; рецидивирующий асцит, обострения которого невозможно предупредить, назначая диуретики в дозах, не вызывающих побочных явлений.
Печеночная энцефалопатия
Печеночная энцефалопатия представляет собой обратимые нарушения сознания и расстройства когнитивных функций. Возникает у пациентов с хроническими заболеваниями печени и портосистемными шунтами.
Основными симптомами являются: сонливость, монотонная речь, тремор, дискоординация движений, изменения почерка, печеночный запах изо рта. Это осложнение свидетельствует о серьезных нарушениях функции печени. Пациенты с печеночной энцефалопатией являются кандидатами на трансплантацию печени.
Гепаторенальный синдром
Гепаторенальный синдром характеризуется возникновением почечной недостаточности.
Основные проявления синдрома: асцит, печеночная энцефалопатия. Развивается у пациентов с хроническими или острыми заболеваниями печени, выраженной печеночной недостаточностью , портальной гипертензией и асцитом.
Существуют два варианта течения гепаторенального синдрома:
Синдром первого типа характеризуется прогрессирующим течением, быстрым нарастанием симптомов почечной недостаточности. Пациенты с синдромом первого типа нуждаются в трансплантации печени. В противном случае синдром заканчивается летально у 90% больных.
Для синдрома второго типа характерно медленно прогрессирующее течение.
Спонтанный дренаж асцитической жидкости через пупочную грыжу
В некоторых случаях возможен спонтанный дренаж асцитической жидкости через пупочную грыжу.
Чаще всего такой вариант течения асцита наблюдается у пациентов с алкогольным поражением печени. У 81% больных перед разрывом грыжи отмечается изъязвление кожи над ней.
После спонтанного дренажа могут развиваться: перитонит, желудочно-кишечное кровотечение, почечная или печеночная недостаточность, приводящие к летальному исходу в 60-100% случаев.
При возникновении спонтанного дренажа необходима хирургическая терапия: срочное грыжесечение с трансюгулярным внутрипеченочным портосистемным шунтированием.
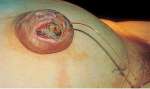 Спонтанный
дренаж асцитической жидкости через
пупочную грыжу.
Спонтанный
дренаж асцитической жидкости через
пупочную грыжу.
Диагностика асцита
Асцит можно заподозрить, если у пациента с хроническими заболеваниями печени, злокачественными новообразованиями, сердечной или почечной патологией, а также с заболеваниями брюшины появляется и нарастает вздутие живота, увеличивается вес, возникает выворот пупка или пупочная грыжа; у мужчин - отек мошонки.
Сбор анамнеза
При сборе анамнеза необходимо получить информацию о наличии у пациента заболеваний, которые могут приводить к появлению асцита.
К ним относятся хронические заболевания печени (в 90% случаев): портальная гипертензия (развившаяся вследствие цирроза печени ), алкогольный гепатит, обструкция печеночной вены ( синдром Бадда-Киари ).
Непеченочными причинами асцита могут быть: заболевания сердца ( сердечная недостаточность , констриктивный перикардит ), злокачественные новообразования (карциноматоз, псевдомиксома брюшины), заболевания брюшины (инфекционный перитонит), выраженная гипоальбуминемия (нефротический синдром), другие болезни (опухоли и кисты яичников, панкреатит, саркоидоз , системная красная волчанка, микседема).
Физикальное исследование
При физикальном исследовании у пациентов с асцитом можно выявить притупление перкуторного звука и флюктуацию (симптом, свидетельствующий о наличии свободной жидкости в брюшной полости). Это возможно при ее объеме более чем 500 мл.
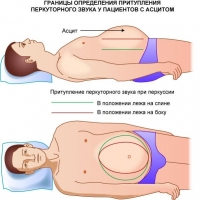
Перкуссии больного с асцитом.
При перкуссии живота у пациентов с асцитом обнаруживается тупость над боковыми областями живота, а в центре - тимпанический звук. Перемещение больного на левый бок вызывает смещение тупого звука книзу, и он определяется над левой половиной живота, а справа - тимпанический звук.
