
- •Введение
- •Фиксация свиней
- •Фиксация собак
- •Наркотические средства
- •Анальгетические средства
- •Операции на голове
- •Т ехника ампутации рога
- •Резекция яремной вены
- •Пункция брюшной аорты
- •К есарево сечение у свиней
- •Кастрация быков
- •Кастрация хряков
- •Кастрация верблюдов
- •Кастрация кроликов
- •Кастрация кобеля, кота
- •Кастрация сук и кошек
- •Ампутация хвоста у собак
- •Расчистка копытец
- •(Do m. Ш. Шакурову)
- •Надплевральная блокада чревных нервов и симпатических пограничных стволов (по в. В. Мосину)
- •Получение лимфы из грудного лимфатического протока крупного рогатого скота
- •Крупный рогатый скот
- •Собаки и кошки
Получение лимфы из грудного лимфатического протока крупного рогатого скота
(по Б. 3. Иткину и К. А. Петракову)
Операция проводится с целью изучения обмена веществ, факторов гуморального и клеточного иммунитетов и др.
Топографическая анатомия грудного протока. Грудной лимфатический проток является основным коллектором, через который поступает лимфа в венозное русло из большей части тела организма (рис. 61).
139
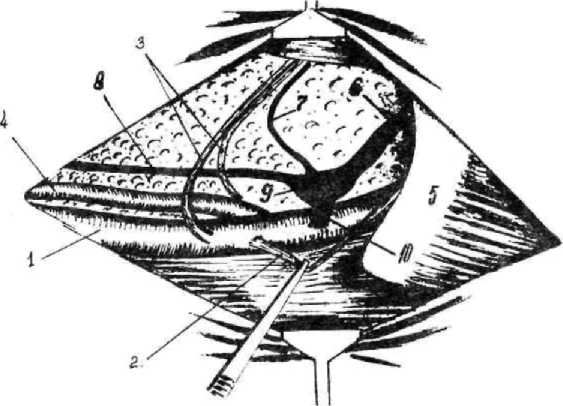
Рис. 61. Топографическая анатомия шейной части грудного лимфатического протока
1 - наружная яремная вена; 2 — подкожная вена плена; 3 — плечешейный ствол артерия и вена); 4 — внутренняя яремная вена; 5 — первое ребро; 6 — шейная часть грудного лимфатического протока; 7 — эфферентный лимфатический сосуд предлопаточного (поверхностного шейного) лимфатического узла; 8 — трахеальный (яремный) лимфатический ствол; 9 — ампулообразное расширение терминальной чисти грудного лимфатического протока; 10 — устье грудного протока
Грудной проток имеет брюшную, грудную и шейную части. Брюшная часть начинается с поясничной лимфатической цистерны до ножек диафрагмы, грудная — от дипфрагмы до первого ребра, шейная часть протока — от первого ребра до впадения в яремную вену.
Поясничная цистерна формируется путем слияния поясничных и кишечного лимфатических сосудов в пределах первых трех поясничных позвонков. Она имеет различную форму и размеры. Это зависит от степени ее наполнения. В большинстве случаев поясничная цистерна имеет форму вытянутого ампулообразного расширения длиной 4-8 см и шириной 0,7-2 см. Это расширение располагается под аортой, с правой ее стороны.
В области первого поясничного позвонка брюшная чисть протока располагается на дорсальной поверхности аорты и вместе с последней, между ножками диафрагмы, переходит в грудную часть. Грудная часть лимфатического протока следует от ножек диафрагмы до
140
пятого грудного позвонка, по правой дорсальной поверхности аорты. Затем проток опускается несколько ниже аорты и следует по левой стороне пищевода до первого ребра, а затем переходит в шейную часть. На уровне 7-го грудного позвонка от грудного лимфатического протока отходит лимфатический сосуд диаметром 1,5-2 мм, который следует над добавочной веной и в области 5-го грудного позвонка разделяется на две ветви. На уровне заднего края 4-го позвонка эти лимфатические сосуды сливаются между собой и впадают одним устьем в грудной проток. В области 5-6 межреберья с левой стороны от грудного протока отходит еще лимфатический сосуд диаметром 2 мм, который в области 5-го грудного позвонка сливается с ветвью вышеописанного лимфатического сосуда. В результате этого, в этой области с левой стороны образуется коллатеральная сеть лимфатических сосудов грудного протока. Эта коллатеральная сеть грудного протока является запасной функциональной системой и служит резервуаром, регулирующим лимфонаполнение и давление в грудном лимфатическом протоке.
Следует особо отметить, что при обтурации терминального отдела грудного лимфатического протока между грудной его частью, непарной и межреберными венами, нами выявлены, в пяти случаях, анастомозы. Из них, у четырех объектов, анастомозы имелись в области 8-9 межреберья с непарной веной, у двух из них, кроме этого, такая связь осуществлялась с межреберными венами в области 9-10 межреберья. В одном случае лимфовенозныи анастомоз был отмечен с правой стороны в области 12-го грудного позвонка с межреберной веной. Кроме того, в четырех случаях в области 4-5-го грудных позвонкоп. от грудного протока отходили краниально к правым средостенным лимфатическим узлам один, два лимфатических сосуда 1,5-2 мм. От указанных лимфатических узлов лимфатические сосуды направлялись к правому шейному лимфатическому коллектору. В отдельных случаях, отходящий от грудного протока лимфатический сосуд впадал непосредственно в указанный коллектор. В одном случае был выявлен анастомоз между терминальным отделом грудного лимфатического протока с правым шейным лимфатическим коллектором. В 22,5% случаев нами выявлен лимфатический сосуд диаметром 1-1,5 мм, который располагался на правой боковой поверхности тел грудных позвонков. По своему расположению он имел анастомозы с лимфатическими узлами средостения. Указанный лимфатический сосуд впадает в правый шейный
141
лимфатический коллектор. Последний располагается над наружной яремной веной и вливается в нее на расстоянии 2-3,5 см от переднего края первого ребра. Нами установлено, что коллатеральные пути, лимфовенозные анастомозы и правый шейный лимфатический коллектор хорошо выражены в тех случаях, когда после обтурации устья протока прошел более длительный период времени.
Таким образом, эти данные свидетельствуют, что при обтурации терминального отдела грудного лимфатического протока, нормальное лимфообращение восстанавливается по коллатеральным путям и лимфовенозным анастомозам.
Шейная часть грудного лимфатического протока имеет форму дуги с различной величиной изгиба, выпуклая сторона которой направлена дорзомедиально. Он располагается от переднего края верхней и средней трети первого ребра до впадения его в яремную вену. В терминальную часть грудного лимфатического протока вливаются трахеальный лимфатический ствол, эфферентный лимфатический сосуд предлопаточного (поверхностного шейного) лимфатического узла и другие мелкие лимфатические сосуды шеи.
Перед впадением в яремную вену концевая часть протока, как правило, имеет ампулообразное расширение звездчатой формы, устье которой вливается в вену на расстоянии 2-3,5 см от переднего края первого ребра. В 12% случаев наблюдалось отсутствие ампулообразно-го расширения протока перед впадением его в яремную вену. У этих животных отток лимфы из терминального отдела грудного лимфатического протока осуществлялся одновременно в яремную и подключичную вены. Кроме того, нами было выявлено значительное количество других вариантов в топографии терминального отдела грудного лимфатического протока и характера его впадения в венозное русло. Так, у животных в 68,9% случаев проток впадал в наружную и в 10,3% — во внутреннюю яремную вены. В 20,7% имело место впадение его одновременно во внутреннюю и наружную яремные вены.
Полученные данные свидетельствуют, что терминальный отдел грудного лимфатического протока у крупного рогатого скота, в основном, впадает в наружную яремную вену, причем в редких случаях, он имеет здесь два соустья. Последние располагаются на дорсомедиаль-ной стороне вены впереди слияния с ней внутренней яремной вены. Несколько реже, терминальная часть протока имеет дугообразную форму, впадающую одним концом в наружную яремную вену, другим — во внутреннюю, вблизи слияния ее с наружной яремной веной.
142
Техника операции. Животное перед операцией выдерживают в течение 20-24 часов на голодной диете. Операционное поле готовят за сутки до проведения операции, с левой стороны в области яремного желоба, в задней трети шеи по общепринятой методике. Животное фиксируют в правом боковом положении на операционном столе. Левая грудная конечность отводится назад и фиксируется в таком положении, при котором плечевой сустав смещается незначительно каудально. Голова фиксируется с вытянутой шеей. При таком способе фиксации животного обеспечивается хороший оперативный доступ к шейному отделу грудного протока.
Операция проводится под местной инфильтрацион-ной анестезией с премедикацией ромпуном 0,25 мл или аминазином (250 мг на 100 кг живой массы).
Разрез кожи с поверхностной двухлистковой фасцией, длиной 10-15 см проводят по ходу яремной вены от средней трети шеи до первого ребра. После остановки i ровотечения, тупым путем препарируют ткани и обнажают наружную яремную вену, между последней и плечеголовным мускулом ра секают фасцию. Затем ват-номарлевым тампоном препарируют ткани в каудаль-гом направлении наружной яремной вены, выделяя при >том сосудистый плечешейный ствол и подкожную вену плеча. Рана во время операции раскрывается ранорас-:пирителями.
В последующем, осторожной препаровкой из жировой клетчатки над яремной веной, между плечешейным сосудистым стволом и первым ребром выделяют терминальную часть груднго лимфатического протока. Не следует обнажать терминальную часть протока на большом протяжении, так как это приводит к значительной травме его стенки, деформации и преждевременной обтурации.
Перед впадением в яремную вену концевая часть протока имеет, в основном, расширение, которое выделяется среди других тканей своим молочно-матовым цветом и «пульсацией». Важным моментом в проведении операции является выявление терминального отдела протока и его устья. При его выделении методом препаровки, необходима большая выдержка и осторожность, особенно при подведении под него лигатуры. Бывают случаи, когда во время подведения под него лигатуры иглой Дешана, повреждаются плевра, краниальная полая вена или устье протока, что безусловно, отрицательно влияет на дальнейший ход операции и ее благополучный исход.
После выделения концевой части протока, под его
143
устье с помощью иглы Дешана подводится лигатура, которой петлевидным распускающимся узлом перекрывается устье протока. Через 2-3 минуты после Перекрытия устья, терминальная часть лимфатического протока наполняется лимфой и ампулообразное. расширение становится упругим и на фоне других тканей хорошо выделяется. В тех случаях, когда терминальный отдел грудного протока не наполняется лимфой, необходимо выявить у него второе устье. Обычно местом расположения устья при этом является концевая часть внутренней яремной вены. Для его выявления необходимо сосудистый плечешейный ствол сместить каудо-латераль-но. Затем осторожной препаровкой тканей выявляется концевая часть внутренней яремной вены и на ее до-рсо-медиальной поверхности выделяется устье протока, которое также перекрывается петлевидным распускающимся узлом.
При таком анатомотопографическом строении терминальной части грудного лимфатического протока, дренирование его проводится в том участке, который хорошо развит, а устья оставляются для естественного лимфотока. При отсутствии анастомоза грудного лимфатического протока с наружной яремной веной, как правило, он располагается в области концевой части внутренней яремной вены, где и осуществляется его дренирование.
При выделении терминальной части грудного лимфатического протока и его дренирования необходимо обратить внимание на сохранение естественного анатомического расположения основного ствола и целостности его ветвей с целью лучшего обеспечения естественного лимфотока.
После выявления и временного лигирования устья грудного лимфатического протока приступают к его дренированию, при котором используется полиэтиленовая трубка диаметром 3-4 мм с отбортованным краем. Образование бортика на трубке осуществляется путем равномерного нагревания ее конца над пламенем горелки, При воздействии высокой температуры края стенки полиэтиленовой трубки подворачиваются наружу, при этом внутренний диаметр ее не меняется. Таким способом можно создавать бортик на канюле любой формы и величины.
С целью обеспечения естественного оттока лимфы в кровеносное русло, разрез стенки терминальной части грудного лимфатического протока следует осуществлять на 1-1,5 см выше от места его впадения в вену. После разреза стенки протока на протяжении 3-4 мм, на края накладывают автоматической иглой с капроновой или
144
лавсановой нитью кисетный шов. Затем в просвет протока вводится отбортованный конец канюли и фиксируется в нем наложенным кисетным швом. С целью обеспечения надежной герметичности, на канюлю надевается хомутик, которым прижимается ушитая стенка протока к бортику канюли.
В последующем, наложенный узел на устье протока распускается и в канюлю вводится 5 мл 5%-ного раствора цитрата натрия, после чего канюля закрывается пробкой. Не следует фиксировать канюлю к тканям, так как они обладают значительной подвижностью, что может привести к разрыву шва и выпадению ее из протока. После проведения дренирования протока, операционная рана ушивается по общепринятой методике, при этом канюля и концы лигатуры, подведенной под устье протока, выводятся из раны и размещаются свободно между швов. При необходимости получения лимфы, снимается пробка с канюли и подтягиваются концы лигатуры, обеспечивая тем самым перекрытие устья протока и отведение лимфы во внешнюю среду. После набора лимфы, лигатуру ослабляют и лимфа естественным путем вновь поступает в венозное русло, при этом канюля закрывается пробкой.
С целью предотвращения образования тромба, в канюлю вводится 5-10 мл 5%-ного раствора лимоннокислого натрия. Вместе с тем в некоторых случаях, в первые сутки после операции в канюле образуется тромб, который легко удаляется при помощи шприца или ман-дрена. Предложенный метод дренирования протока позволяет получать лимфу 10-12 дней при сохранении естественного лимфотока.
Способ получения лимфы из правого шейного лимфатического коллектора (по К. А. Петракову)
Правый лимфатический коллектор располагается с правой стороны задней трети вентральной области шеи, впереди первого ребра. Перед впадением в наружную яремную вену он имеет вид ампулообразного расширения диаметром 5-7 мм, звездчатой формы. В его формировании принимают участие правый трахеальный лимфатический ствол, лимфатический сосуд предлопа-точного лимфатического узла, средостения и коллате-рали грудного протока. Устье коллектора вливается с дорзо-медиальной стороны в правую наружную яремную вену, отступя на 2-3,5 см от переднего края первого ребра. В основном, правый шейный лимфатичес-
10 К. А. Пеграков 145
in-
Животное перед операцией выдерживают, в течение 20-24 часов на голодной диете. Операционное поле готовят с правой стороны в области яремного желоба, в нижней трети шеи по общепринятой методике. На время операции животное фиксируют на операционном столе в левом боковом положении с максимально отведенной назад правой грудной конечностью.
Операция проводится под местной инфильтрацион-ной анестезией и с применением нейролептиков.
Кожа, подкожная клетчатка и поверхностная двух-листковая фасция рассекается скальпелем вдоль яремной вены длиною 10-15 см, отступив от первого ребра на 5-6 см. Затем при помощи тампона производится препаровка тканей до обнаружения наружной яремной вены и подкожной вены плеча. В последующем выделяется восходящая шейная вена и артерия. Во время операции рана раскрывается ранорасширителями. Над яремной веной, между первым ребром и восходящей шейной веной и артерией осторожной препаровкой выделяется лимфатический коллектор. Ориентиром при его выявлении является эфферентный лимфатический сосуд поверхностного шейного лимфатического узла, который вливается в описываемый коллектор.
Следует отметить, что правый шейный лимфатический коллектор имеет менее развитую стенку, чем левый терминальный отдел протока, в связи с этим, чтобы не повредить его стенку, требуется большая осторожность при его выявлении. После выделения лимфатического коллектора, его устье временно перекрывается лигатурой так же, как бьи"> описано выше. Затем глазным скальпелем разрезаете стенка коллектора и в его просвет вводится отбортованный конец канюли, который фиксируется кисетным швом.
В дальнейшем операционная рана закрывается по общепринятой методике. При этом канюля и концы лигатуры, подведенные под устье коллектора, выводятся наружу и размещаются между ними. Свободный конец канюли закрывается пробкой. В последующем получение лимфы осуществляется таким же способом, как из основного терминального отдела грудного лимфатического протока.
Разработанный способ дренирования шейного лимфатического коллектора позволяет получать лимфу в хроническом опыте у животных при обтурации основного терминального отдела грудного лимфатического протока.
146
Способ получения лимфы из кишечного лимфатического ствола (по К. А. Петракову)
Современным задачам изучения лимфатической системы, как отмечает Б. В. Онегов (1966), должны соответствовать и более тонкие методы отбора лимфы из различных регионарных сосудов и анализа ее биохимического и иммунологического составов. Особенно большой практический и теоретический интерес представляет изучение лимфы из различных органов при нарушении обмена веществ и различной патологии желудочно-кишечного тракта.
Краткие анатомотопографические данные. Кишечный лимфатический ствол располагается в области кранио-вентрального края правой почки. Он следует под серозной оболочкой в каудальном направлении по вентральной поверхности каудальной полой вены. В области 2-3 поясничных позвонков кишечный лимфатический ствол располагается сверху левой почечной вены. Затем он направляется под каудальную полую вену и следует в краниальном направлении. В области 1-2 поясничных позвонков кишечный ствол переходит в поясничную цистерну одним стволом.
Кишечный лимфатический ствол имеет диаметр от 3 до 6 мм с хорошо развитой стенкой. Следует отметить, что при убое двух животных, через сутки после лигиро-вания кишечного лимфатического ствола, мы не наблюдали переполнения лимфой сосудов кишечного тракта.
Техника операции. Животное за сутки до операции выдерживается на голодной диете. Операционное поле готовят по общепринятой методике за сутки до операции, с правой стороны в области голодной ямки и под-чревной области. На время операции животное фиксируют на операционном столе в левом боковом положении. При этом правая задняя конечность несколько отводится назад.
Операция проводится под сочетанным обезболиванием с применением нейролептиков, паралюмбальной анестезии нервов брюшной стенки по И. И. Магда и паравентрального обезболивания 8-12 межреберного нерва 2-3%-ным раствором новокаина.
Брюшная полость вскрывается полулунным (дугообразным) разрезом длиной 18-20 см. Рассечение тканей брюшной стенки осуществляется послойно, параллельно поперечнореберным отросткам поясничных позвонков, отступя от последних на 6-10 см, до 13-го ребра, от которого разрез ведется дугообразно книзу по середине 13-го ребра, на протяжении 8-10 см. При этом
147
производится поднадкостничная резекция 13-го ребра. По мере проведения операции производится остановка кровотечения. Париетальный листок брюшины разрезают ножницами.
После проведения лапаротомии, вскрывается большой сальник, хвостовая доля печени несколько отводится вверх, а кишечные петли смещаются вниз. В дальнейшем, после осторожной, тонкой препаровки серозных оболочек, обнажается каудальная полая вена на уровне правой почки. На вентральной поверхности стенки вены выявляется кишечный лимфатический ствол. Тонкой препаровкой, марлевым тампоном лимфатический ствол отделяется от стенки вены в пределах 2-3 см. Под выделенную часть кишечного лимфатического ствола подводятся иглой Дешана две лигатуры для фиксации канюли.
После чего кишечный ствол вблизи правой почечной вены временно перекрывается лигатурой петлевид-ным распускающимся узлом. В результате этого лимфатический сосуд налолняется лимфой и его стенка становится упругой. Затем его стенка разрезается иглой-скальпелем в краниальном направлении, на протяжении одного сантиметра от угла лигатуры. Через разрез в просвет сосуда вводится отбортованная канюля, которая фиксируется в просвете подведенной лигатурой. В другой конец просвета, после снятия узла, вводится вторая канюля, которая является внешним анастомозом между кишечным стволом и грудным протоком. Следует отметить, что при введении в просвет протока второй канюли, необходимо наружный ее конец закрыть пробкой с целью профилактики воздушной эмболии.
Соединением канюль друг с другом восстанавливается естественный отток лимфы. Затем соединенные канюли выводятся наружу и на рану брюшной стенки накладываются швы по общепринятой методике. Для получения лимфы канюли разъединяются, при этом конец каудальной канюли закрывается пробкой или перекрывается гемостатическим пинцетом.
После взятия лимфы канюли вновь соединяются между собой, обеспечивая тем самым естественный отток лимфы. Операцию животные переносят вполне удовлетворительно. Заживление операционной раны происходит по первичному натяжению. Получение лимфы можно проводить в течение 12-14 дней. В дальнейшем, в лимфатическом сосуде формируется тромб, в отдельных случаях канюли отторгаются и свободно извлекаются наружу. За этот период хорошо развиваются анастомозы и коллатеральное лимфообращение.
Следует отметить, что во время проведения оперативного доступа к лимфатическим сосудам после ла-
148
паротомии, имеются определенные затруднения со стороны раскрытия раны, смешения и фиксации петель кишечника и хвостовой доли печени. Фиксирование в наружном положении руками указанные органы, на время операции, требует много затрат времени, энергии и помощников.
Учитывая эти сложности в проведении операции, нами сконструирован и предложен прибор для раскрытия раны, смещения и фиксации кишечника на время проведения операции по дренированию лимфатических сосудов.
Прибор изготовлен из нержавеющего листового железа. Основу его составляют две фигурные створки, шариирно соединенные между собой. Одна створка имеет овально отбортованнын^край. Вторая -- овальную форму с отогнутой под углом 85-90° прямоугольной пластинкой. Для смещения петель кишечника и удержания их в наружном положении на время проведения операции, имеется съемная фигурная пластинка, которая крепится к одной из створок при помощи прижимной скобы винтом. Раскрытие операционной раны брюшной стенки, смещение петель кишечника и удержание их в наружном положении регулируется гребенчатой защелкой, расположенной на наружной стороне створок.
Техника проведения операции с применением прибора заключается в том, что после вскрытия брюшной полости, большой сальник вместе с петлями кишечника отводится вентрально. На рану брюшной стенки накладывается прибор в собранном виде. При этом отбортованный край одной створки фиксирует верхний край раны брюшной стенки, съемная фигурная пластина, закрепленная на другой створке, погружается в брюшную полость. Она занимает положение между правой почкой и кишечником. Затем створки прибора разводятся в стороны, осуществляя раскрытие раны. По мере разведения створок и раскрытия раны, фигурная пластинка смещает петли кишечника вентрально, обеспечивая тем самым хороший оперативный доступ к кишечному лимфатическому стволу. В дальнейшем ход операции осуществляется по вышеописанному методу.
НЕКОТОРЫЕ ФИЗИОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ ЖИВОТНЫХ
Частота дыхания здоровых животных
Частота дыхания изменяется в зависимости от многих внешних и внутренних факторов. Молодые живот-
149

38,5-39,0-38,2-37,5-38,5-38,0-
39,7-
39,7-
36,8-
38,5-
40,5-
40,0-
40,5-
41,0-
41,0
40,0
39,1
39,5
39,6
39,5
40,0
40,8
38,1
39,5
42,5
-41,0
-41,5
-44,0
Температура тела здоровых животных
Температура окружающей среды (климат, погода и др.) практически не оказывает влияния на общую температуру тела животных. Однако, температура даже здоровых животных колеблется, что вызвано разными состояниями активности в разное время дня.
Наилучшим методом измерения температуры является введение термометра в задний проход, где он должен находиться не менее 3-х минут. Имеются и электротермометры.
Постепенное повышение или снижение температуры указывает, обычно, на более легкое протекание болезненного процесса, чем ее резкое повышение или снижение. Резкое снижение температуры и последующая быстрая ее нормализация является менее опасным, чем постепенное повышение, происходящее в течение длительного периода времени.
При обычных воспалительных процессах снижение температуры наступает гораздо медленнее, чем ее повышение. Резкое повышение температуры, имеющей предшествующую, постоянную тенденцию к снижению, свидетельствует о рецидиве болезни. Колебания не нормализирующейся температуры являются, в большинстве случаен, доказательством активного источника болезни.
|
|
Таблица 1 |
Вид животного |
Частота дыхания |
Обшая температура |
|
в минуту |
тела (°С) |
1 |
2 |
3 |
Жеребята |
14 - 15 |
39 |
Взрослые лошади |
9-10 |
37,5-38,5 |
Телята в возрасте до |
14 дн. 50 - 56 |
|
Телята в возрасте до |
5 нед. 37 |
38,5-40,5 |
Телки |
27 - 30 |
38,5-40,0 |
Взрослый крупный |
|
|
рог. скот |
12 - 18 |
37,5-39,5 |
Ягнята |
15 - 18 |
38,5-40,5 |
Взрослые овцы, козы 9—15 |
38,5-40,0 |
|
150
Козлята |
12 - 20 |
Свиньи |
8-12 |
Молодые собаки |
20 - 22 |
Взрослые собаки |
14 - 18 |
Молодые кошки |
22 - 24 |
Взрослые кошки |
17 - 23 |
Лисицы |
12 - 60 |
Норки |
35-160 |
Нутрии |
32-120 |
Кролики |
50 - 60 |
Куры |
15 - 30 |
Гуси |
12 - 20 |
Индейки |
12 - 18 |
Утки |
16 - 28 |
П улос
здоровых
животных
улос
здоровых
животных
Пульс помогает определить состояние здоровья животного. Обычно он колеблется в определенных пределах, в зависимости от возраста, подвижности животного и атмосферных условий.
Пульс, по мере возможности, следует измерять в течение целой минуты, так как при менее продолжительном измерении могут наступать колебания, искажающие картину болезни. Перед измерением пульса, животное должно быть в покое, в течение нескольких минут. Следует измерять частоту, ритм и качество пульса.
У животных при исследовании пульса можно использовать любую периферическую артерию, если только ее можно прижать к плотной ткани. У лошадей определение пульса обычно производят по наружной челюстной артерии, которая легко прощупывается на внутренней поверхности нижней челюсти, вблизи сосудистой вырезки. В случае необходимости, можно воспользоваться височной, поперечной лицевой артериями, в области челюстного сустава и лучевой артерией — с внутренней стороны, в области локтевого сустава.
У крупного рогатого скота для этой цели используют ту часть наружной лицевой артерии, которая идет вдоль нижнего края массетора (вдоль нижней челюсти), по хвостовой артерии у основания хвоста.
У мелких животных исследование производят чаще по височной артерии. У собак и кошек — по плечевой арте-
151
рии,'
которая хорошо прощупывается на
внутренней поверхности
плечевой кости, около локтевого
сустава.
Овцам,
свиньям и собакам пульс можно исследовать
на
внутренней стороне бедра, по бедренной
артерии в том
месте, где артерия прилегает к коже
(над коленным
суставом).
У
птиц пульс определяется по плечевой
артерии.
Частота
пульса у животных приводится в таблице
2.
Таблица
2
Лошадь 6—10,5
Крупный
рог. скот 5—7,5
Овца 8-11,2
Коза 10,3-18,8
Свинья 4,3—6,7
Собака 5—8,7
Кошка 6,7-9,4
Кролик 3,9-8,1
Н оворожденные
жеребята
оворожденные
жеребята
Жеребята в возрасте до 2-х недель
Жеребята в возрасте 3-5 месяцев
Жеребята в возрасте 6-12 месяцев
Жеребята в возрасте 1-2-х лет
Жеребцы
Мерины
Кобылы
Телята в возрасте до 14 дней
Телята в возрасте до 3-х месяцев
Телки
Коровы
Быки
Ягнята, козлята
Овцы в возрасте до 1 года
Взрослые овцы
Козлята
Взрослые козы
Поросята в возрасте до 14 недель
Хряки, боровы, старые свиньи
Свиноматки
Молодые собаки
Взрослые собаки малых пород
Взрослые собаки больших пород
Котята
Взрослые кошки
Лисицы
Норки
Нутрии
Кролики
Куры
Частота пульса
128
80 -120 64 - 76 48 - 72 40 - 56 28 - 32
- 39
- 40 108 -14] 99-108 91 - 96 40 - 60 45 - 72 100 - 125 90-100
- 80 S0 -ПО 70 - 80 110-140
- 76 90 -100 100-140 105 -125 70 - 90 130-140 100-120 80-140 108-300 125-175 120-140 180-440 (в ср. 312)
Физиологические параметры крови домашних животных
Эритроциты к 1 мм' (млн.) млк/мкл
Гемоглобин в 100 мл крови
Таблица 3
1ид животного
и I мм-1 (тыс.]
ТЫС. / МКС
Тромбоциты ср. (тыс.)
7-11,5 |
350 |
13,6 |
6,8-9,3 |
400 |
11,0 |
6,4-10,2 |
330 |
11,6 |
6,3-14,7 |
700 |
10,7 |
10,2-21,2 |
240 |
10,2 |
6,8-11,8 |
320 |
13,6 |
5-15 |
430 |
11,0 |
4,6-10,6 |
300 |
11,7 |
Т аблица 3( продолжение) Лейкоцитарная формула ( %)
Вид животного |
Баэоф. |
Эозин. |
Нейтрифилм |
Лимфоц |
Монои |
||||
Юные |
Пал. |
Сегм |
|||||||
Лошадь |
0,1-1,2 |
2,6-6,2 |
0,5 |
0,9-6,3 |
45-60 |
29-50 |
2-4 |
||
Крупный |
|
|
|
|
|
|
|
||
рог. скот |
0-1 |
♦,5-9 |
— |
4,5-10 |
18-30 |
47-66 |
5-10 |
||
Овца |
0,1-0,8 |
2,0-8,0 |
— |
0,5-2 |
27-42 |
43,5-68, |
5 1,5-6 |
||
(Соза |
0-2 |
1,0-7,5 |
— |
0,5-4 |
28-56 |
32-68 |
2,5-6 |
||
Свинья |
0-1 |
)-6 |
0-5,5 |
3-7 |
28-45 |
40-70 |
2-6 |
||
Собака |
0-1,5 |
2,5-9 |
|
1-6 |
+3-71 |
17-32 |
4-10 |
||
Кошка |
0-1 |
2,5-8 |
] |
3-9 |
(7-68 |
12-50 |
0,5-2 |
||
Кролик |
1-8 |
5,5-1,5 |
0,5 |
0.5-4 |
14-47 |
39-83 |
1-5 |
||
1 52
П родолжительность
жизни и беременности животных
родолжительность
жизни и беременности животных
Примерная
продолжи-тсякность
Оерем-ти
Количество потомства
Вил жмвотнпго
1
, редко-2
2
1 - 2
8 - 12
1
I
1
2-12 3 - 9 4-6 1 - 12
320—355 дн.(11 мес.) 280-289 дн.( 9 мес.) 146-157 дн. ( 5 мес.) 144-156 дн. (5 мес) 110-118 дн.( 4 мес.) 348-377 дн. (12-131*.) 195-245 дн.(8-9мес.) 280-289 дн. (9 мес.) 63 дн. { 2 мес.) 50-62 дн. 50-60 дн. 33-35 дн.
Достигаемый вспраст(лет)
Лошади |
40 - 50 |
Коровы |
20 - 25 |
Козы |
12 - 15 |
Овцы |
10 - 15 |
Свиньи |
20 - 30 |
Ослы |
40 |
Олени |
ЗП |
Лоси |
20 |
Собаки |
10 - 20 |
Лисицы, волки |
10 |
Кошки |
9-10 |
Кролики |
5-7 |
Продолжительность нормальных родов
Таблица 5
Продолжит-ть выведения последа
Пр одолжит-ть изгнания плода
Вид
животного
П роцолжит-ть раскрытии шейки матки
Кобыла Корова
Коза
Овца
Свинья
о т нескольких от 5 до 30 мин. вместе с плодом
час. до 1-2 дн. или ч/з 5-30 мин.
от 1 до 12 час. от 20 мин. до f> ч. до 6-8 час, иногда в среднем 3 часа в среднем 3 часа до 12 часов
от 10 мин. до 3 час.
чаше ч/з час после изгнания плода
вместе с плодом или вскоре после родов
от 3 до 30 час. от 5 до 30 мин.
интервалы между
появлением плода от 5 мин.
до 10 часов
2-6 часов
от 2 до 6 час,
при слабых потугах до 18 ч.
интервалы между
изгнанием 2-х плодов
от 2 мин. до 1-5 ч.
Суки |
3-6 часов |
Кошка |
3-6 часов |
Крольчиха |
- |
154 |
|
от 10-15 мин. вместе с плодом
до 12 часов
от 10-15 мин. вместе с плодом
до 3-6-7 час.
от 5 минут до1 часа —
ОПРЕДЕЛЕНИЕ ВОЗРАСТА ДОМАШНИХ ЖИВОТНЫХ
Лошади
Возраст лошадей узнают почти исключительно по изменениям зубов. При этом следует придерживаться следующих принципов: Зубы-резцы
Период роста молочных зубов и период замены молочных зубов на постоянные:
рост молочных зацепов — до 6 дней;
рост молочных средних резцов — до 6 недель;
рост молочных задних резцов — до 6 месяцев;
замена молочных зацепов на постоянные — в 2 5 года;
замена молочных средних резцов на постоянные — в 3,5 года;
замена молочных задних резцов на постоянные — в 4,5 года.
Период истирания резцов:
Чашечки молочных резцов истираются:
на зацепах — в возрасте 10 месяцев;
на средних резцах — в возрасте 1 года:
на задних резцах — в возрасте 15 месяцев — 2 лет. Чашечки постоянных резцов истираются:
на нижних зацепах — на 6 году;
на нижних средних резцах — на 7 году;
на нижних задних резцах — на 8 году;
на верхних зацепах — на 9 году;
на верхних средних резцах — на 10 году;
на верхних задних резцах — на 11 году.
Остатки чашечек:
на 12 году — сохраняются небольшие на зацепах:
на 13 году — исчезают на зацепах;
на 14 году — исчезают на средних резцах;
на 15 году — исчезают на задних резцах.
Остатки ядрышек, начиная с 9 года жизни, находятся,перед остатками чашечек в виде темной полоски. После исчезновения остатков чашечек, приобретают сначала овальную форму, а затем, в зависимости от изменения перетирающей поверхности зуба становятся круглыми и наконец — треугольными (начиная с 21 года).
Форма перетирающей поверхности:
до 9 лет — поперечно-овальная;
с 9 до 16 лет — круглая;
с 17 до 19 лет — треугольная.
155
Н ачиная
с 20 лет, перетирающая поверхность
становится
остроконечной и приобретает
продольно-овальную
форму.
ачиная
с 20 лет, перетирающая поверхность
становится
остроконечной и приобретает
продольно-овальную
форму.
Изменения в установлении зубов:
прикус зацепов — до 8 года жизни (чашечки);
половинчатый прикус зацепов — до 15 года жизни (остатки чашечек);
косой прикус — в возрасте свыше 15 лет (остатки ядрышек).
Зубная дуга:
до 11 лет имеет полулунообразную форму;
до 17 лет — плоскую форму;
до 23 лет имеет почти прямую форму;
свыше 23 лет приобретает прямую форму. Коренные зубы.
Животные рождаются с тремя премолярными зубами Р3, Р2 и Рг
На первом году жизни появляется первый постоянный коренной зуб Мр
на 2 году жизни появляется второй постоянный коренной зуб М2;
в 2,5 года жизни изменяются Р3 и Р2;
в 3,5 года жизни изменяется Р,;
на 4 год жизни появляется третий постоянный коренной зуб М3. Клыки:
клыки (кобылы их, как правило, не имеют) появляются между 4 и 4,5 годами жизни.
