
3 курс / Общая хирургия и оперативная хирургия / Хирургия_заболеваний_и_повреждений_кисти,_Усольцева_Е_В_,_Машкара
.pdf1. Разрезом вскрыт гнойный карман в мягких тканях, обнаружена обнаженная бугристость дистальной фаланги. Окружающие ткани плотно прилегают к кости. В таком случае иссекаются некротические мягкие ткани. Рана промывается раствором фурацилина. Обнаженный участок бугристости прикрывается мягкими тканями. Края раны сближаются асептической лейкопластырной повязкой. Иммобилизация.
2. Разрезом вскрыт гнойный очаг в мягких тканях и обнаружен обнаженный, деформированный подвижный участок бугристости дистальной фаланги. Производится иссечение некротизированных тканей и участка секвестрирующейся кости острыми ножницами или кусачками из маникюрного набора. Рана промывается фурацилином, закладывается кусочек гемостатической губки; края сближаются асептической повязкой; иммобилизация.
3. Разрезом расширена гранулирующая рана, и в ней обнаружены костные секвестры и обнаженная, изрытая бугристость дистальной фаланги. Производится частичная или полная резекция бугристости. Целесообразно при этом пользоваться специальным кистевым ретрактором, а кость спиливать алмазным диском
бормашины; опил зачищается фрезой. Во избежание деформации пальца на 7—8-й день, подготовив рану, накладывают вторичные швы и кончику пальца придается правильная форма. На большом пальце у лиц с сильно развитой бугристостью дистальной фаланги после ее резекции приходится тщательно следить за формированием рубца, а иногда рекомендовать пациенту пластическое замещение изъяна.
4. Обнаружен краевой остеомиелит диафиза фаланги. Производится иссечение некротизированных мягких тканей, свищей, экономно отслаивается, сдвигается надкостница; овальным долотом или острой ложкой удаляется пораженный участок кости. Края костной раны выравниваются, кость прикрывается надкостницей, рана промывается антисептиком, края ее сближаются асептической повязкой. Иммобилизация.
5. Вскрыт гнойный очаг. В глубине видна обнаженная от надкостницы, шероховатая, подвижная кость и несколько секвестров. Необходимо расширить рану, иногда произвести дополнительный разрез, позволяющий осмотреть всю фалангу и удалить
пораженную часть, сохраняя эпифиз, имеющий дополнительную артерию, дистальный межфаланговый сустав и мягкие ткани. Если гной проникает в сустав (костно-суставной панариций), производится артротомия, удаляются некротизирующиеся ткани, полость промывается раствором антибиотиков или антисептиков, обеспечивается отток отделяемого, палец иммобилизуется.
Таковы основные варианты патологических изменений при костном панариции дистальной фаланги.
Отметим, что у 20—25% наблюдаемых нами больных операция ограничилась устранением недоделок предшествовавшего вмешательства. При этом в ране обнаруживались карманы с задерж-
кой гноя, кусочки некротизированной клетчатки, ногтя, остатки резины от дренажа, костные «крошки» и другие тела, поддерживающие нагноение. При осмотре выявлялись следы неполной обработки кости: наличие выбоин, трещин, отслойки надкостницы и т. п.
Сближение краев раны достигается вторичным швом, лейкопластырной повязкой, бесподкладочной гипсовой или с пастой Унна долгосрочной необременяющей повязкой. Послеоперацион-
ное лечение больных ведется по уже изложенным принципам. |
||
С. А. Ступников (1974) приводит следующие результаты ле- |
||
чения |
остеомиелита ногтевых фаланг у горняков. Из 1340 наблю- |
|
дений |
полное восстановление |
функции при отсутствии деформа- |
ции фаланги — у 718 больных, |
восстановление функции с дефектом |
|
фаланги — у 326, с дефектом пальца — у 153, с дефектом кисти и ограничением функции — у 87. Ампутация ногтевой фаланги произведена у 47 больных, ампутация пальца — у 9 человек. Средняя продолжительность лечения — 19,8 дня.
Костный панариций средней и проксимальной фаланги пальцев кисти встречается значительно реже, являясь осложнением подкожного или сухожильного панариция; как первичная форма возникает редко. Распознавание костного панариция средней и проксимальной фаланг и пястных костей основывается на тех же признаках, что и дистальных фаланг. Клиническая картина и функциональные расстройства более выражены.
Дифференцировать остеомиелит нужно от подкожного, сухожильного панариция, флегмон кисти, от специфического поражения фаланг при туберкулезе, бруцеллезе, сифилисе и от опухолей. Тщательно собранный анамнез, внимательное обследование больного и рентгенологическое исследование позволяют избежать ошибки.
При лечении костного панариция средней, проксимальной фаланг и пястных костей, пока нет отчетливой локализации про-
цесса в кости, применяется весь арсенал |
абортивного |
лечения |
в сочетании с антибиотикотерапией и иммобилизацией. |
|
|
Костный панариций в фазе гнойного |
расплавления |
следует |
оперировать. Операция часто атипична. Разрез над воспалительным очагом через свищи или предшествовавшие операционные раны. Мягкие ткани рассекают послойно, щадя пальцевые нервы и сухожильное влагалище. Когда обнаженная надкостница имеет нормальную окраску, не отслоена, — ее не следует рассекать, скоблить. Трепанация кости производится в тех случаях, когда имеется экскориация кортикального слоя, свищ или рентгенологически установлен остеомиелит с секвестральной полостью (см. рис. 22). Тогда нужно вскрыть костномозговую полость ушным конусообразным или желобоватым долотом настолько, чтобы обеспечить осмотр и обработку очага. Затем острой ложкой удаляются грануляции, секвестры, рана промывается фурацилином, края костной раны тщательно выравниваются^ сглаживаются,
|
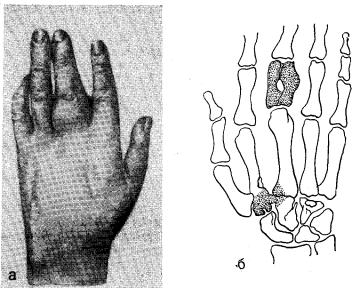
Рис. 23. Исход остеомиелита у больного Г. |
|
||
а |
деформация кисти |
и |
III пальца, ограничение функции; |
б — схема |
с |
рентгенограммы — деформация проксимальной фаланги III |
пальца, |
||
|
синостоз II |
и |
III запястно-пястных сочленений. |
|
полость повторно промывается, высушивается. Только убедившись в исчерпывающей обработке, т. е. отсутствии в кости и в мягких тканях участков некроза, грануляций, мелких костных отломков, зазубрин и инородных тел, прекращают обескровливание и обеспечивают гемостаз. Костная рана покрывается надкостницей или апоневрозом, иногда укрепляемым одним-двумя швами, или закладывается гемостатическая губка. Кожа очищается от следов крови, дубится спиртом. Асептической повязкой сближаются края раны. Рука укладывается в заранее приготовленную гипсовую лонгету. Дренажи и выпускники в рану по воз-
можности не вставляются.
При осложненном течении, возникающем при запоздалом или недостаточно радикальном вмешательстве, костный панариций становится тяжелым заболеванием, требующим стационарного ле-
чения.
Подсобный рабочий свиносовхоза Г., 53 лет; причины заболевания не знает. Мелкие ранки, трещины, мозоли рук бывают у него очень часто^ Дней десять назад появились боль и опухоль III пальца левой кисти. В районной поликлинике ладонно-боковым разрезом был вскрыт подкожный панариций проксимальной фаланги. Рана тампонирована. Процесс не разрешился. В течение двух недель лечился УВЧ, инъекциями пенициллина. Повторная операция: два боковых разреза, выскабливание ложечкой, дренирование ран. И эта операция не обеспечила достаточной чистоты кости и оттока отделяемого,

|
|
|
процесс |
прогрессировал, |
осложнился |
||||||||
|
|
|
тыльной подапоневротической флегмоной, |
||||||||||
|
|
|
лимфангитом, |
остеоартритом |
запястно- |
||||||||
|
|
|
пястного |
сочленения. |
Госпитализация. |
||||||||
|
|
|
Операция под |
наркозом. Трепанация и |
|||||||||
|
|
|
секвестрэктомия проксимальной фаланги, |
||||||||||
|
|
|
вскрытие подапоневротической флегмоны, |
||||||||||
|
|
|
иммобилизация. Продолжительное |
лече- |
|||||||||
|
|
|
ние антибиотиками. Симптомы неуправ- |
||||||||||
|
|
|
ляемой руки, полифиброзит, тугоподвиж- |
||||||||||
|
|
|
ность сочленений, артрит запястно-пяст- |
||||||||||
|
|
|
пых |
сочленений. |
Исход — инвалидность |
||||||||
|
|
|
II группы по совокупности с общими за- |
||||||||||
|
|
|
болеваниями (рис. |
|
23). |
|
|
|
|
||||
|
|
|
Остеомиелит, |
возникающий при |
|||||||||
|
|
|
переходе инфекции на пястные кости |
||||||||||
|
|
|
с окружающих мягких тканей, наб- |
||||||||||
|
|
|
людается как осложнение нераспоз- |
||||||||||
|
|
|
нанных |
или |
неправильно |
леченных |
|||||||
|
|
|
флегмон |
межфасциальных |
прост- |
||||||||
|
|
|
ранств и тенобурситов. Эта форма |
||||||||||
|
|
|
тяжелой инфекции кисти была изу- |
||||||||||
Рис. 24. Обезображенный |
кон- |
чена |
и |
описана |
А. |
Н. |
Рыжих и |
||||||
чик I |
пальца с врастающим ног- |
Л. Г. Фишман (1938) под названием |
|||||||||||
«панфлегмоны», указывающими, что |
|||||||||||||
тем и |
многочисленными |
втяну- |
|||||||||||
тыми, |
болезненными рубцами |
воспалительный |
|
процесс |
|
захваты- |
|||||||
после |
остеомиелита дистальной |
вает |
все |
ткани |
кисти. |
Рентгеноло- |
|||||||
|
фаланги. |
|
гическое обследование |
в |
этих |
слу- |
|||||||
|
|
|
чаях обнаруживает остеопороз |
ске- |
|||||||||
лета кисти, остеопериостальное поражение одной или нескольких пястных костей, иногда с наличием в них краевых или цент-
ральных секвестров. Процесс часто сопровождается серозным или гнойным артритом суставов запястья.
Три четверти костного панариция падает на дистальную фа-
лангу, в связи с чем со всей серьезностью встает вопрос о сбережении кончика пальца как органа.
Результатом непродуманного лечения остеомиелита дисталь-
ной фаланги бывают продолжительная нетрудоспособность и уродливая фаланга.
Например, больная П., 35 лет, при остеомиелите дистальной фаланги имела больничный лист в течение 138 дней, а затем около двух лет «осваивала»
кончик I пальца правой руки, деформированный после четырехкратной операции и многочисленных инфузий антибиотиков (рис. 24).
Десятая часть костных панарициев наблюдается на проксимальной фаланге, и столько же приходится на среднюю фалангу и на пястные кости вместе. Наибольший процент костного панариция встречается на первом пальце (31,4%); немного меньше (28,8%) — на втором; 20,3% — на третьем; значительно меньше
на |
пальцах локтевой группы: четвертом — 9,5%, пятом —6,7%, |
а |
в 3,3% историй болезней локализация заболевания не уточнена. |

Подавляющее большинство заболевших костным панарицием (79,8%) были оперированы, остальные лечились консервативно. Продолжительность лечения колеблется от 10 до 44 дней.
Осложнения костного панариция отмечены у 7,8% больных; характер и частота их (в %) приведены ниже:
Тугоподвияшость сочленений |
163 |
|
Трофические |
расстройства |
10,1 |
Болезненные |
обезображивающие рубцы |
9,8 |
Осложнения другими видами гнойной ин- |
|
|
фекции |
|
19,5 |
Комбинированные осложнения |
39,4 |
|
Прочие |
|
4,6 |
Отсюда следует, что у подавляющего большинства отмечались комбинированные осложнения, например сочетание тугоподвижности пальцев с болезненностью рубцов. Последствием недостаточного раскрытия очага у каждого пятого больного является осложнение остеомиелита еще другим видом гнойной инфекции. При этом отмечается, что нередко вторичные осложнения (артрит, флегмона) проявлялись не сразу, а после нагрузки, после нескольких дней работы.
М. И. Лыткин и И. Д. Косачев на XIV Пленуме правления Всесоюзного общества хирургов (1973) по сборной статистике отечественных и зарубежных авторов, охватывающей 980 случае'в костного панариция, сообщают, что в процессе лечения у 23% больных произведена ампутация фаланги или пальца. Имея опыт лечения в Ленинградском городском центре хирургии кисти более 400 больных костным панарицием, мы не произвели ни одной ампутации пальца, но в числе направленных на долечивание усечения фаланг и пальцев составляют 5,8%.
Функциональные исходы у больных после костного панариция таковы: сохранили профессию — 77,4%; сохранили трудоспособность — 15,4%; прекратили работу по совокупности причин и возрасту — 4,8%; сведения не точны — у 2,4%.
СУСТАВНОЙ ПАНАРИЦИЙ
Суставным панарицием называется серозно-гнойное поражение межфаланговых и пястно-фаланговых суставов пальцев.
Суставная капсула межфаланговых и пястно-фаланговых сочленений пальцев имеет завороты с тыльной и ладонной стороны. Ладонный заворот более обширный; при сгибании пальца он образует сборчатый карман неправильной формы, располагающийся между прилегающей костью и сухожильным влагалищем пальца (Е, В. Усольцева, 1939). С боков суставная капсула пястно-фаланговых и межфаланговых сочленений подкрепляется двумя коллатеральными связками: медиальной и латеральной, натягивающимися при сгибании пальца. Поэтому длительная фиксация пальцев в разогнутом положении с расслаблением бо-
новых связок приводит к их сморщиванию, укорочению с последующим ограничением сгибания. Наименее защищены тыльные поверхности суставов, где они часто повреждаются.
Гнойный артрит бывает первичным, когда инфекция попадает непосредственно в сустав, и вторичным — при распространении инфекции с окружающих тканей.
Причиной первичного суставного панариция являются проникающие в сустав ранки, уколы, укусы, вторичного — костный,
сухожильный, подкожный |
панариций. |
В развитии суставного |
панариция различаются три фазы: |
1) серозная; 2) гнойная и 3) остеоартрит. |
|
Суставной панариций распознается на основании следующих признаков: вынужденное, полусогнутое положение пальца, припухлость в области сустава, придающая пальцу веретенообразную форму, резкая боль при ощупывании, при попытке к активным и пассивным движениям, при надавливании по оси пальца. В запущенных случаях — крепитация, патологическая подвижность, а иногда — свищи, повышение температуры тела.
Рентгенологически определяется уплотнение окружающих сустав мягких тканей, иногда — явления остеопороза, а в более запущенных случаях — деструктивные изменения и секвестрация.
Дифференцировать суставной панариций нужно от подкожного, сухожильного и костного панариция, реже — от ревматического, подагрического, гонорейного и травматического артрита.
Лечение. Когда по характеру клинической картины невозможно дифференцировать серозную фазу суставного панариция от гнойной, то нужно пунктировать сустав и провести курс внутривенных и внутрикостных инфузий антибиотиков широкого спектра действия с депонированием раствора в кисти, наложить гипсовую повязку (см. рис. 4).
Пункция межфаланговых и пястно-фаланговых суставов производится с тыльно-боковой стороны. После очистки кожи место пункции обезболивается струей хлорэтила или инъекцией новокаина. Количество экссудата часто бывает незначительным, но улучшение наблюдается и в тех случаях, когда в шприце оказы-
вается |
всего несколько капель мутной жидкости. Пунктат иссле- |
||||
дуют |
на |
чувствительность |
флоры |
к антибиотикам, |
и делается |
посев. |
В |
полость сустава |
вводятся |
1—3 мл раствора |
новокаина |
с антибиотиками, и палец иммобилизуется. Отсутствие улучшения после пункции и антибиотикотерапии свидетельствует о продолжающемся развитии процесса. Гнойная фаза суставного панариция характеризуется нарастанием местных и общих симптомов. В этой стадии показаны госпитализация и оперативное лечение: артротомия или резекция сустава, антибиотики, иммобилизация.
Артротомия показана в незапущенных случаях гнойного суставного панариция без секвестрации сочленяющихся фаланг.
После очистки кожи и подготовки операционного поля производится обезболивание и обескровливание. При отсутствии сви-
щей и предшествующих разрезов Г-образным доступом по тыльнобоковой поверхности пораженного сустава рассекаются мягкие ткани, лоскут отворачивается. Капсула сустава вскрывается в месте наибольшего выпячивания или по средне-боковой линии пальца; по возможности сберегается целость боковых связок; края раны раздвигаются крючками. Легкое потягивание за палец и надавливание с ладонной стороны и с боков способствует опорожнению выпота. Полость сустава промывается из шприца раствором фурацилина и осматривается. Затем острыми, изогнутыми ножницами иссекаются грануляции, пораженные участки капсулы и связок. Сустав снова промывается при потягивании,
сгибании, разгибании |
пальца. |
Осмотр полости сустава после |
||
промывания |
и иссечения позволяет хирургу выявить показания |
|||
к резекции. |
Гемостаз. |
Края раны тщательно |
сопоставляются |
|
асептической |
повязкой. |
Палец |
фиксируется в |
функциональном |
положении гипсовой лонгетой. За состоянием больного ведется ежедневное наблюдение. Иммобилизация продолжается не менее двух недель. В зависимости от течения накладывается вторичный шов или назначаются: криотерапия, УФО, УВЧ или теплый фен, лечебная гимнастика.
Опыт показывает, что чем раньше произведена артротомия, чем тщательнее удалены пораженные ткани и чем более совершенна
иммобилизация, |
тем чаще наблюдается полное выздоровление |
без ограничения |
функции. |
Для третьей фазы суставного панариция характерны стихание боли, уменьшение отечности, образование свищей (рис. 25, см. вклейку). При пассивных движениях в суставе определяются ненормальная подвижность и крепитация. На рентгенограмме обнаруживается картина деструктивного остеомиелита, иногда с наличием секвестров. Деструктивные изменения и секвестрация чаще развиваются в головке проксимальной фаланги. Резекция показана при деструктивных изменениях сочленяющихся поверхностей с секвестрацией одной или обеих фаланг. Операция начинается с артротомии, затем ассистент тупым крючком отводит в сторону сухожилие разгибателя и связки. Хирург выводит в рану подлежащий резекции суставной конец и спиливает его дисковой или пилой Джигли, или ножовкой. После опиливания конец подравнивается рашпилем и слегка закругляется фиссуром или напильником. Костные опилки удаляются. Сустав промывается фурацилином; резецированный конец покрывается надкостницей. Рана тщательно осматривается, чтобы не осталось обрывков капсулы, грануляций, костных отломков и других нежизнеспособных тканей. Гемостаз. Края раны сближаются асептической повязкой. Объем и продолжительность иммобилизации — в зависимости от клинической картины.
По нашим данным, суставной панариций почти одинаково часто наблюдается в дистальном и проксимальном межфаланговых суставах, реже — в пястно-фаланговом.

Рис. 26. Неблагоприятный исход после резекции пястно-фа- лангового сустава III пальца левой кисти:
о — вид кисти; б — схема с рентгенограммы.
В фазе серозного синовита обратились 15% больных, с гнойным артритом — 11,2%, с костно-суставным — 51%, а в 22,8% сведения не точны. Консервативное лечение успешно проведено у 27,5%, артротомия и секвестротомия — у 69,3%, артротомия с резекцией сустава — у 2,2%; сведения не точны в 1%. Продолжительность лечения колеблется от 8 до 35 дней.
Осложнения |
в течении суставного панариция наблюдались |
у 8% больных; |
ампутации пальца произведены у 0,4%. Частота |
и характер (в %) осложнений при суставном панариции представлены ниже :
Переход в другой |
вид гнойной инфекции |
6,1 |
Трофические расстройства |
10,9 |
|
Тугоподвижность и контрактуры сочлене- |
|
|
ний |
|
40,5 |
Анкилоз |
|
15,8 |
Комбинированные |
виды осложнений . . . |
26,7 |
Чаще наблюдаются тугоподвижность и комбинированные осложнения, вызывающие примерно у 20% больных стойкие нарушения функции пальцев и кисти.
Резекция сустава при костно-суставных панарициях часто представляет трудности даже для опытных хирургов.
Помощник машиниста В., 33 лет, обратился с просьбой ампутировать ему несгибающийся III палец левой руки. Почти три года назад в клинике ему была произведена резекция пястно-фалангового сустава III пальца по поводу осложненного суставного панариция. При осмотре обнаружено: раз-
гибательная рубцово-суставная контрактура III пальца в пястно-фаланго- вом суставе (рис. 26). Укорочение пальца. На рентгенограмме отсутствие головки III пястной кости, резецированный конец диафиза заострен, как
гвоздь. С его лучевой стороны располагается свободно лежащий клиновидный
костный фрагмент. Сухожилия сгибателей и разгибателя впаяны в рубцы. От предложенной реконструктивной костнопластической операции пациент
отказался.
Хронические воспалительные процессы после костно-сустав- ного панариция, леченного различными методами, в том числе и инфузией антибиотиков широкого спектра действия (периоститы, артрозо-артриты, периартикулярные фиброзиты), наблюдаются часто. Они протекают длительно, давая обострения и ограничение функции.
Функциональный исход по окончании лечения суставного панариция таков: сохранили профессию 73,8% пациентов; сохранили трудоспособность — 18,2%; частичная утрата трудоспособности — у 3%. Прекратили работу по совокупности причин и возрасту 5%.
ВОСПАЛЕНИЕ СУХОЖИЛЬНЫХ ВЛАГАЛИЩ
ТЕНДОВАГИНИГ (СУХОЖИЛЬНЫЙ ПАНАРИЦИЙ) СМЕЖНЫХ //, III. /V ПАЛЬЦЕВ
Сухожилия сгибателей пальцев окружены сухожильными влагалищами.
Сухожильные влагалища пальцев — это крепкие, фиброзные тоннели с малой емкостью, почти не растяжимые, простирающиеся от уровня пястно-фаланговых суставов до оснований дистальных фаланг (рис. 27, см. вклейку).
Внутренний слой сухожильного влагалища — это синовиальная оболочка. Она окружает сухожилие, срастаясь с его поверхностью (висцеральный листок), а затем переходит на фиброзный слой влагалища, образуя пристеночный листок. Места перехода представлены слепыми заворотами: проксимальным и дистальным концами влагалища, а также брыжейкой сухожилия, между листками которой к сухожилиям подходят сосуды.
Синовиальное влагалище — это капиллярная щель; в ней находится несколько капель вязкой жидкости, облегчающей скольжение сухожилия. В пальцевых каналах брыжейка прерывиста
иукреплена тонкими связками — ушси1ае (см. рис. 89). Полость синовиальных влагалищ I и V пальцев не замкнута
на ладони, а продолжается: у большого пальца — в лучевую, а у мизинца — в локтевую синовиальные сумки запястья (см. рис. 27). В сухожильном влагалище I пальца проходит только одно сухожилие длинного сгибателя большого пальца, прикрепляющееся к дистальной фаланге. Имея более выраженную брыжейку, это сухожилие более богато снабжается кровеносными сосудами в сравнении с другими пальцами.
Кровоснабжение сухожилий сгибателей пальцев осуществляется из нескольких источников; оно относительно бедно на протяжении сухожильных влагалищ.
Причиной сухожильного панариция чаще всего бывают мелкие травмы пальца в местах наиболее поверхностного расположения сухожилий сгибателей. В таких случаях инфекция попадает непосредственно в сухожильное влагалище и вызывает первичный сухожильный панариций, в отличие от вторичного, возникающего как осложнение при костном, суставном или подкожном панариции.
Распознать сухожильный панариций в начальной фазе заболевания трудно. Диагноз ставится на основании анамнеза, осмотра, ощупывания и выявления четырех известных признаков: 1) равномерного опухания всего пальца с распространением отека на тыльную поверхность кисти; 2) болезненности при давлении зондом по ходу всего сухожильного влагалища, точно ограниченной зоной его расположения (см. рис. 19); 3) жестокой боли при движениях, особенно при разгибании; 4) фиксации пальца в положении легкого сгибания (рис, 28, см. вклейку).
Л. Г. Фишман (1963) подчеркивает, что указанные четыре симптома в отдельности наблюдаются и при других формах панариция, но все вместе встречаются только при гнойном тендовагините. Кроме того, отмечается невозможность при ощупывании оттянуть напряженное сухожильное влагалище от фаланги.
Еще в докладе на XXI съезде Российских хирургов (1929) С. Е. Соколов обращал внимание на то, что теносиновит бывает не только общим, но и ограниченным, когда воспалительный процесс локализуется в одном отделе влагалища, не захватывая его целиком.
Переход гнойной инфекции из ограниченной в распространенную происходит быстро; развивается картина, типичная для сухожильного панариция. Острое начало с мучительной болью, лишающей сна и трудоспособности, вынужденное полусогнутое положение пальца, болезненность на протяжении сухожильного влагалища, отдающая в область проксимального заворота на уровне пястно-фалангового сочленения (см. рис. 28). Припухлость пальца, распространяющаяся на тыл кисти, защитная неподвижность и резкая боль при попытке пассивного разгибания пальца. Повышенная температура тела, увеличение и болезненность лимфатических узлов, оберегающая рукупоза больного, сдвиг формулы крови дополняют картину. Может способствовать распознаванию рентгенография, при которой в мягких тканях выявляется веретенообразное утолщение соответствующего сухожилия, имеющее четкие, реже волнистые контуры. Ошибки в распознавании сухожильного панариция при столь выраженной картине становятся уже редкими.
Распознавание сухожильного панариция в некротической фазе также не представляет затруднений (рис. 29).
