
4 курс / Медицина катастроф / РЕАНИМАЦИЯ
.pdf
3.При расширении грудной клетки после сжатия сохраняется градиент давления между аортой и правым предсердием – осуществляется коронарный кровоток.
Для определения точки давления установите основание ладони в «центре грудной клетки» пострадавшего, которым является нижняя половина грудины пострадавшего.
Установить основание второй ладони поверх первой. Сомкнуть пальцы рук и убедиться,
что давление не приходится на ребра пострадавшего. Руки должны оставаться прямыми с зафиксированными локтями. Применяют не столько силу мышц рук, сколько всю тяжесть тела, опирающегося на выпрямленные в локтях руки. Не следует слишком сильно давить на верхний отдел живота или нижний конец грудины.
Методика закрытого массажа:
Если компрессии невозможно выполнять из положения сбоку, например, когда пострадавший находится в ограниченном пространстве, выполняющий СЛР в одиночку может сделать это из-за головы, если спасателей двое — из положения между ног.
Ключевые аспекты успешного ЗМС
1.Частота компрессионных сжатий НЕ МЕНЕЕ 100 в минуту. Число компрессионных сжатий грудной клетки в минуту в ходе СЛР является важным фактором восстановления спонтанного кровообращения и выживаемости с сохранением нормальных функций нервной системы. Компрессионные сжатия являются важнейшим элементом СЛР.
2. Глубина вдавливания не менее 5 см для взрослых. Не менее одной трети диаметра грудной клетки (приблизительно 4-5 см) у детей. Компрессионные сжатия стимулируют кровоток за счет повышения внутригрудного давления и непосредственного сжатия сердца и лёгочных сосудов.
3.Декомпрессия - грудная клетка должна полностью расправляться после каждого сжатия.
11

4.Непрерывность - интервалы между сжатиями должны быть минимальны.
Экспериментальные данные показали, что самым лучшим предиктором успешной реанимации является коронарное перфузионное давление (необходимо поддерживать больше 12 мм.рт.ст). Перерывы в массаже сердца равные 5 сек снижают коронарное перфузионное давление.
Для проведения активной компрессии, а также декомпрессии можно использовать кардиопамп. По данным группы исследователей при использовании данного метода в 3
раза увеличивается коронарное перфузионное давление по сравнению со стандартной СЛР. Реанимационный насос Ambu ® Cardio Pump состоит из мягкой вакуумной присоски из силиконовой резины, смонтированной на круглой рукоятке. Присоска сконструирована так, чтобы подходить по форме к грудным клеткам различной формы, мокрым, покрытым волосами. Кардиопамп снабжен манометром со шкалой, вмонтированной в ручку. Шкала указывает правильное давление для грудных клеток с «мягкой», «нормальной» и «жесткой» характеристиками. Сжатия, осуществляемые в соответствии с этими указаниями, имеют глубину от 4 до 5 см. После компрессии необходимо активно потянуть ручку кверху, чтобы создать декомпрессию грудной клетки. На шкале также указаны правильные значения декомпрессии (10 – 15 кг). В этом и состоит метод активной компрессии-декомпрессии (АКД).
12
Обструкция. Методы обеспечения проходимости дыхательных
путей.
Обструкция - нарушение проходимости дыхательных путей.
Наиболее частые причины обструкции
Верхние дыхательные пути (ВДП):
–язык,
–отёк мягких тканей, инородный материал,
–кровь, рвотные массы.
Гортань:
–ларингоспазм, инородные тела
Трахея и бронхи:
–мокрота, отёк, кровь,
–бронхоспазм,
–желудочный аспират.
Симптомы и проявления
•Затруднённое дыхание, паника, удушье.
•Одышка.
•Стридор, свистящие хрипы, «клокотание» в горле.
•Дыхательная асинхрония.
Действия
• Отсасывание содержимого, позиционирование больного.
Пострадавшему без сознания, нуждающемуся в реанимации, необходимо придать горизонтальное положение, на спине, лицом вверх; в этом положении он должен находиться в течение всей реанимации. Только в тех случаях, когда требуется очищение дыхательных путей, можно на короткое время опустить голову больного для того, чтобы жидкость вытекла самостоятельно. Необходимо избегать положения больного лицом вниз,
так как это вызывает механическую обструкцию и уменьшает растяжимость грудной клетки.
Методы поддержания проходимости ВДП.
Обеспечение проходимости верхних дыхательных путей:
1.Тройной приём Сафара: (запрокидывание головы + выдвижение нижней
челюсти + открывание рта). Левую руку расположите на лбу пострадавшего, правую руку
13

расположите под задней поверхностью шеи и запрокиньте голову назад. Поместите указательный палец правой руки на подбородок пострадавшего под нижнюю челюсть и слегка потяните нижнюю челюсть вперёд и вверх. Дополнительно фиксируют подбородок большим пальцем правой руки под нижней губой. Не оказывайте сильного давления на мягкие ткани подбородка, так как это может привести к нарушению проходимости дыхательных путей. Данная манипуляция противопоказана при подозрении на перелом шейного отдела позвоночника. При подозрении на повреждение шейного отдела – только
выдвижение челюсти.
Обеспечение дыхания
14

Оценка дыхания:
-Осмотр грудной клетки на наличие дыхательных движений.
-Аускультация на наличие дыхательных шумов.
-Ощущение у рта и носа выдыхаемого воздуха.
Искусственная вентиляция лёгких (рот в рот):
1.Зажмите нос больного
2.Продолжайте поддержание подбородка
3.Сделайте глубокий вдох
4.Убедитесь в плотном прилегании рта ко рту. Непрерывный вдох (1 сек.) рот в рот. 5.Убедитесь в раздувании грудной клетки
6.Поддерживая подбородок, прервите контакт со ртом больного
7.Убедитесь в спадении грудной клетки больного.
В первые минуты внезапной остановки сердца вентиляция лёгких менее важна, чем непрямой массаж сердца. Во время проведения СЛР кровоток в легких значительно уменьшен, поэтому адекватное соотношение вентиляции и кровотока может поддерживаться при более низких, чем в норме значениях инспираторного объёма и частоте искусственной вентиляции. Низкий уровень минутной вентиляции лёгких (объём вдыхаемого воздуха и частота дыхания ниже нормальных значений) способен в процессе проведения СЛР поддерживать эффективное насыщение кислородом и вентиляцию.
Объем вдыхаемого воздуха при выполнении СЛР у взрослых, равный приблизительно
500-600 мл (6-7 мл/кг) – достаточен. Гипервентиляция не только является излишней
(слишком много вдохов или слишком большой объём), но она еще и вредна, поскольку,
увеличивая внутригрудное давление, снижает венозный возврат к сердцу и уменьшает сердечный выброс.
Вентиляция рот в нос
Проводится если,
15

-вентиляция рот в рот технически затруднена,
-есть серьёзное повреждение рта,
-проводятся спасательные работы на водах.
Для обеспечения проходимости дыхательных путей можно использовать следующие
варианты оборудования: |
|
|
1. Воздуховод |
(оротрахеальный, |
назотрахеальный). |
Назофарингеальные и орофарингеальные воздуховоды отодвигают корень языка вперёд и предупреждают обструкцию дыхательных путей. Тем не менее, при использовании воздуховода требуется запрокидывание головы. Это необходимо потому,
что во время сгибания шеи кончик воздуховода прижимает корень языка к задней стенке глотки. Эти приспособления могут спровоцировать явление ларингоспазма или рвоты при сохранённых рефлексах с верхних дыхательных путей. Преимущество носоглоточных воздуховодов – применение у больных с тризмом.
16

Оротрахеальные воздуховоды: при введении открывают рот пострадавшего с помощью шпателя. Затем вводят воздуховод поверх языка. Вначале воздуховод вводят в
рот обратной кривизной (выпуклостью вниз), а затем ротационным движением устанавливают в нужное положение.
17

Назофарингеальный воздуховод. Воздуховод смазывают раствором местного анестетика, глицерином и вводят. При этом ощущается прохождение по задней стенке носоглотки. Затем трубку продвигают до оптимального воздушного потока.
2.Ларингеальная маска.
Размер ларингеальной маски должен соответствовать анатомо-физиологическим особенностям пациента, для чего необходимо наличие для каждого пациента, по крайней мере, 3 размеров маски.
Голову пациента разгибают в атланто-окципитальном сочленении и легко сгибают шею вперед, для чего используют плоскую подушку высотой 7—10 см. Из обтуратора маски удаляют воздух и придают ему плоскую форму с отвернутым назад передним краем. Тыльную поверхность маски и обтуратор смазывают нейтральным гелем. Маску вставляют в рот пациента, левый указательный палец размещают на верхней поверхности маски — между маской и твердым небом. Продвигают маску до контакта с задней стенкой глотки. Скользящими движениями правой руки продвигают маску. Указательный палец левой руки, поднятый вперед, облегчает продвижение маски и предупреждает возможность изгиба и заворота кончика маски. Маску продвигают до появления характерного ощущения сопротивления при вклинивании кончика маски в верхний пищеводный сфинктер, после чего раздувают манжету.
18

Преимущества:
•Скорость и простота установки
•Наличие разных размеров
•Более эффективная вентиляция по сравнению с лицевой маской
•Позволяет избежать ларингоскопию Ограничения
•Не защищает от аспирации
•Не подходит в ситуациях, когда требуется использование высокого давления на вдохе
•Невозможно санировать нижние ДП.
3.Комбитьюб.
19
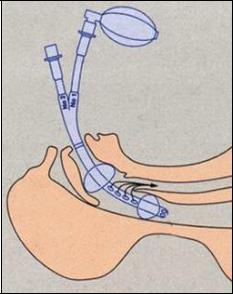
Комбитьюб предложил в 1987 г. профессор университетской клиники Вены Michael Frass для медицинского персонала, не имеющего опыта обычной эндотрахеальной интубации. Конструктивно это двупросветная трубка с двумя манжетами для создания герметизации и защиты дыхательных путей от аспирации. Её вводят вслепую при
«нейтральном» положении головы пациента и чаще всего попадают в пищевод.
Дистальная манжета раздувается в пищеводе, проксимальная в ротоглотке, через множественные отверстия на уровне гортаноглотки воздух попадает в гортань и трахею.
Преимущества
•Скорость и простота установки
•Позволяет избежать ларингоскопию
•Предотвращает аспирацию
•Можно использовать, когда давление на вдохе высокое Ограничения
•Доступны только 2 размера
•Повреждение манжет при установке
•Травма во время установки
•Только для одноразового использования
20
