
- •1.Развитие пищеварительной системы, основные аномалии развития, возрастные особенности.
- •2. Полость рта, ее отделы, стенки, сообщения. Макростроение
- •3. Мягкое небо. Зев, его границы.
- •4. Железы полости рта, топография, строение, функции, иннервация и кровоснабжение.
- •5. Язык, части, сосочки, язычная миндалина, мышцы языка, иннервация и кровоснабжение. Роль языка в членораздельной речи.
- •6. Зубы, строение, функции.
- •7. Сроки прорезывания и смены зубов. Зубные формулы.
- •8. Возрастные особенности глотки, топография, строение, функции, отверстия (сообщения глотки), иннервация и кровоснабжение. Лимфоэпителиальное кольцо.
- •V. Микроскопическое строение органа:
- •9. Пищевод, топография, части, строение, возрастные особенности, функции, иннервация и кровоснабжение.
- •IV. Макроскопическое строение органа
- •V Микроскопическое строение органа
- •10. Желудок, топография, строение, возрастные особенности, функции, отношение к брюшине, иннервация и кровоснабжение.
- •11. Тонкая кишка, топография, части, особенности строения, функции, отношение к брюшине, иннервация и кровоснабжение.
- •12. Толстая кишка, строение, топография, части, возрастные особенности, функции, отношение к брюшине, иннервация, кровоснабжение.
- •13. Слепая кишка и червеобразный отросток, строение, топография, части, варианты положения, возрастные особенности, функции, отношение к брюшине, иннервация, кровоснабжение.
- •14. Прямая кишка, топография, части, особенности строения, функции, отношение к брюшине, иннервация и кровоснабжение.
- •15. Печень, топография, части, особенности строения, функции, отношение к брюшине, иннервация и кровоснабжение.
- •16. Желчный пузырь. Выводные протоки печени и желчного пузыря (пути оттока желчи).
- •17.Поджелудочная железа.Ее части ,топография,строение,функции,отношение к брюшине.Иннервация и кровоснабжение
- •18. Селезенка. Ее части ,топография,строение,функции,отношение к брюшине.Иннервация и кровоснабжение
- •19.Брюшина,ее париетальные и висцеральные листки ,их топография.Брюшинные связки,брыжейка. Полость брюшины.
- •20.Большой и малый сальники, возрастные особенности, содержимое малого сальника. Сумки верхнего этажа брюшной полости.
- •21. Общая характеристика серозных полостей. Расположение органов по отношении к брюшине.
- •22. Развитие дыхательной системы ,основные аномалии развития возрастные особенности
- •23. Наружный нос, носовая полость, ее части, строение, функции, носовые ходы и их сообщения.
- •24. Гортань, топография, части, строение, возрастные особенности, функции, иннервация и кровоснабжение.
- •25. Хрящи гортани, их соединения, мышцы гортани. Теории голосообразования.
- •26. Трахея и бронхи, топография, части, строение, функции, иннервация и кровоснабжение.
- •27. Легкие, топография, части, строение, функции, иннервация и кровоснабжение. Структурно-функциональная единица легкого.
- •28. Плевра, части, топография, полость и синусы плевры, иннервация, кровоснабжение.
- •29.Средостенье,границы,отделы,органы верхнего, переднего, среднего и заднего средостенья.
- •30. Диафрагма, части, отверстия, иннервация, кровоснабжения
- •31. Развитие мочевой системы, основные аномалии развития, возрастные особенности.
- •32. Почка, топография, наружное строение, возрастные особенности, функции, фиксирующий аппарат почки, отношение к брюшине, иннервация и кровоснабжение.
- •33. Внутреннее строение почки и особенности её кровеносной системы. Возрастные особенности строения почки. Структурно-функциональная единица почки.
- •34. Мочевыводящие пути (почечные чашечки, лоханка, мочеточник), топография, строение, функция. Отношение мочеточника к брюшине, иннервация и кровоснабжение.
- •2. Сужения мочеточника:
- •35. Мочевой пузырь, топография, части, строение, функции, отношение к брюшине, иннервация и кровоснабжение.
- •39.Оболочки яичка и семенного канатика. Процесс опускания яичка в мошонку, варианты положения яичка.
- •40.Предстательная и бульбоуретральные железы, семенные пузырьки, топография, строение, возрастные особенности, функции.
- •41. Яичко, строение и функции. Пути выведения семени.
- •42.Развитие женской половой системы, основные аномалии развития ,возрастные особенности
- •43.Яичник,топография ,строение, возрастные осбенности ,иннервация,функции,кровоснабжение.
- •44. Матка и влагалище, топография, части, строение, возрастные особенности, функции, отношение к брюшине, иннервация и кровоснабжение. Матка
- •Влагалище
- •45. Маточная труба, топография, части, строение, возрастные особенности, функция, отношение к брюшине, иннервация и кровоснабжение.
- •46. Мышцы и фасции мужской и женской промежности, функции мочеполовой и тазовой диафрагм, иннервация и кровоснабжение.
- •47. Классификация желез внутренней секреции по генезу. Особенности строения желез внутренней секреции
- •48. Гипофиз, эпифиз, топография , строение, гормоны, иннервация и кровоснабжение.
- •Надпочечники
- •Макроскопическое строение:
- •Микроскопическое строение:
- •В пучковой зоне происходит выработка глюкокортикоидов:
- •В сетчатой зоне происходит выработка половых гормонов:
- •Кровоснабжение надпочечника:
- •Артерии:
- •50. Щитовидная и паращитовидные железы, топография, строение, гормноны, инервация и кровоснабжение. Щитовидная железа
- •Макроскопическое строение:
- •Микроскопическое строение:
- •Гормоны щитовидной железы
- •Кровоснабжение:
- •Артерии:
- •Паращитовидные железы
- •Артерии:
35. Мочевой пузырь, топография, части, строение, функции, отношение к брюшине, иннервация и кровоснабжение.
Мочевой пузырь, vesica urinaria, (реч. сistis) служит для накопления мочи, непрерывно поступающей из мочеточников, и ее выведения. I. Голотопия: располагается в полости малого таза. II. Скелетотопия: ненаполненный Мочевой пузырь не выступает выше лобкового симфиза, сильно наполненный — поднимается над ним. III. Сиггопия: - впереди располагается лобковый симфиз; - у мужчин к мочевому пузырю сзади прилежит прямая кишка, семенные пузырьки и ампулы семявыносящих протоков; сверху - петли тонкой кишки; дно соприкасается с предстательной железой (рис. 9); - у женщин к мочевому пузырю сзади прилежит шейка матки и влагалище; сверху тело и дно матки; дно пузыря расположено на мочеполовой диафрагме. Макроскопическое строение: 1. Части мочевого пузыря: - верхушка мочевого пузыря, арех vesicae, — суженная передне-верхняя часть; -тело мочевого пузыря, соrриs vesicae, — средняя часть;
- дно мочевого пузыря, fundus vesicae, -нижняя, несколько расширенная частъ; - шейка мочевого пузыря, сеrviх vesicae, pacполагается у места перехода пузыря в мочеиспускательный канал (здесь находится внутреннее отверстие мочеиспускательного канала, ostium urethrae internum). 2. Связки мочевого пузыря: - лобково-пузырная связка, lig pubovesicale, — соединительнотканные тяжи, соединяющие лобковый симфиз и мочевой пузырь; - срединная пупочная связка, lig. umbilicale medianum, coединяет верхушку мочевого пузыря и переднюю стенку живота. Микроскопическое строение:. 1. Слизистая оболочка, tunica тисosa: - эпителий многослойный, переходный; - подслизистая основа, tela submисosa, отсутствует только в области треугольника пузыря, благодаря чему слизистая и мышечная оболочки срастаются; - треугольник пузыря (Льето), trigonum vesicae, pасположен на задней стенке пузыря между отверстиями мочеточников, оstium ureteris, и внутренним отверстием мочеиспускательного канала, ostium urethrae internum; в данном месте отсутствуют складки слизистой оболочки. 2. Мышечная оболочка, tunica тuscularis. - наружный слой — продольный, stratum longitudinale; - средний слой —циркулярный, stratum cirulare; - внутренний слой- продольный, stratum longintudinale; -в области шейки мочевого пузыря циркулярный слой формирует сжиматель пузыря (внутренний сфинктер мочеиспускательного канала), m.sphincter vesicae (m. sphincter urethrae internus); -мышечная оболочка мочевого пузыря, за исключением т. sphincter urethrae internus, в целом формирует мышцу, выталкивающую мочу, т.detrusor vesicae (т. detrusor urinае). 3. Наружная оболочка: - адвентиция и серозная оболочка (брюшина), tиnica adventitia et peritoneum; - пустой мочевой пузыры лежит экстраперитонеально (антеперитонеально); в наполненном состоянии - мезоперитонеально; - при переходе брюшины со стенки мочевого пузыря на органы формируются: а) у мужчин -прямокишечно-пузырное углубление, ехсavatio rectovesicalis; б) у женщин —пузырно-маточное углубление, ехcavatio vesicouterina.
 Кровоснабжение
мочевого пузыря:
1. Артерии:
-
аа. vesicales suрeriores из а. итbilicalis из а. iliaca
intema;
- а. vesicalis inferior из а. iliacа interna.
2.
Вены: отток
венозной крови из рleхus
venosus vesicalis
происходит
по одноименным венам в
v.
iliaca intena.
Иннервация
мочевого пузыря:
по ходу органа нервные волокна
формируют
так называемое пузырное сплетение,
plеxиs
vesicalis:
a)
афферентная иннервация обеспечивается
чувствительными
волокнами передних
ветвей крестцовых спинномозговых
нервов;
б) парасимпатическая иннервация
обеспечивается волокнами
пп.
splanchnici pelvinі из писlei рarasymрathici
sacrales;
в)
симпатическая иннервация обеспечивается
из рlехus
hypogastricus
inferior
no ходу артерий, васкуляризирующих
мочевой пузырь.
Лимфоотток:
лимфа оттекает преимущественно в
поdі lymphatici
paravesicales, pararectales, lumbales, iliaci
interni.
Кровоснабжение
мочевого пузыря:
1. Артерии:
-
аа. vesicales suрeriores из а. итbilicalis из а. iliaca
intema;
- а. vesicalis inferior из а. iliacа interna.
2.
Вены: отток
венозной крови из рleхus
venosus vesicalis
происходит
по одноименным венам в
v.
iliaca intena.
Иннервация
мочевого пузыря:
по ходу органа нервные волокна
формируют
так называемое пузырное сплетение,
plеxиs
vesicalis:
a)
афферентная иннервация обеспечивается
чувствительными
волокнами передних
ветвей крестцовых спинномозговых
нервов;
б) парасимпатическая иннервация
обеспечивается волокнами
пп.
splanchnici pelvinі из писlei рarasymрathici
sacrales;
в)
симпатическая иннервация обеспечивается
из рlехus
hypogastricus
inferior
no ходу артерий, васкуляризирующих
мочевой пузырь.
Лимфоотток:
лимфа оттекает преимущественно в
поdі lymphatici
paravesicales, pararectales, lumbales, iliaci
interni.
36. Мужской мочеиспускательный канал. Функции. Мужской мочеиспускательный канал называется Уретра ( Urethra ) – это узкая трубка 18-22 см. Имеет 3 части: - Предстательная часть (pars prostatica) - Перепончатая часть (pars membranacea) - Губчатая часть (pars spongiosa) Предстательная часть Рars prostatica. проходит в толще предстательной железы. На задней части имеется возвышение – уретральный гребень ( crista uretralis ), его вершина – Семенной холмик (colliculus seminalis) , на котором располагается небольшое углубление – простатическая маточка ( utriculus prostaticus ). По бокам от семенного холмика – семявыбрасывающиеся протоки - предстательные проточки (utriculus prostaticus) Перепончатая часть. Рars membranacea. Самая короткая. Проходит через все мышцы промежности. Губчатая часть ( Pars spongiosa) Самая длинная. Пронизывает губчатое тело полового члена.
По подвижности в мужской уретре выделяют 2 части: -Фиксированную -Подвижную Граница между ними – пращевидная связка – lig.fundiforme. На своем пути мужская уретра делает 2 изгиба- 1. Верхний (подлобковый) – ПОД лобковым симфизом 2. Нижний (предлобковый) – на границе фиксированной и подвижной частей перед лобковым симфизом. 2 отверстия: уретра сужается - Внутреннее ( в шейке мочевого пузыря) - Наружное ( на верхушке головки полового члена) 3 участка расширения: - В предстательной части - В луковице полового члена - В ладьевидной ямке Слизистая оболочка мужской уретры в предстательной части выстлана – переходным эпителием. - на большей части – многоядерным призматическим - у наружного отверстия – многослойным плоским неороговевающим В слизистой оболочке мочеиспускательного канала много желез (Железы Литтре)- открываются в углубления( крипты) Мышечная оболочка: 2 слоя – внутренний-продольный ; наружный – циркулярный В области перепончатой части уретры наружный сфинктер – m.sphincter urethrae externus ( из поперечно-полосатой мышечной ткани) В губчатой части мышечная оболочка отсутствует Наружная оболочка покрыта Адвентицией. Основные функции уретры у мужчины
--проведение мочи из мочевого пузыря наружу;
проведение спермы наружу во время эякуляции (семяизвержения);
-участие в механизме удержания мочи. 37 . Развитие мужской половой системы. Основные аномалии развития, возрастные особенности.
Развитие мужской и женской гонады начинается однотипно. На 4-й неделе развития на медиальной поверхности первичной почки образуется гребневидные утолщения целомического эпителия - половые валики, куда начинают мигрировать предшественники половых клеток - гоноциты.
Появление первичных половых клеток отмечено в составе энтодермы желточного мешка у зародыша 3 мм длины. Это относительно ограниченная область стенки желточного мешка, располагающаяся рядом с аллантоисом.
Гоноциты – крупные округлые клетки, в цитоплазме обнаруживается высокая активность щелочной фосфатазы, содержится желток и много гранул гликогена. Гоноциты мигрируют по кровеносным сосудам (с током крови) или путем амебоидных движений вначале в стенку задней кишки, а после этого вдоль ее брыжейки в половые валики, где они входят в контакт с целомическим эпителием и мезенхимными компонентами, т. е. двумя другими составными элементами гонады. В процессе миграции и после внедрения в половые валики гоноциты интенсивно пролиферируют.
Далее, материал половых валиков вместе с гоноцитами начинает прорастать в подлежащую мезенхиму в виде клеточных тяжей – половых шнуров.
Первоначально половые шнуры имеют связь с эпителием поверхности I почки, далее отрываются от него.
С 7-недели у эмбрионов 17-20 мм длины в гонаде появляются определенные морфологические особенности - начинается половая дифференцировка.
При развитии мужской половой железы половые шнуры удлиняются и соединяются с канальцами I почек, впадающих в Вольфов проток.
Из материала половых шнуров формируется эпителиосперматогенный слой извитых семенных канальцев, при этом клетки целомического эпителия дифференцируются в поддерживающие клетки (Сертоли), а гоноциты – в сперматогонии.
В начале 3 мес. между извитыми семенными канальцами из мезенхимы дифференцируется интерстициальная ткань яичек, в составе которой, предположительно из клеток мигрировавших с I почек или клеток нервного происхождения, образуются интерстициальные эндокринные клетки Лейдига, продуцирующие тестостерон. Количество и размер клеток Лейдига достигают максимума у 14 - 16-недельных плодов, когда они заполняют все пространство между канальцами.
Из канальцев I почек образуются эпителий прямых канальцев, сети семенника и выносящих канальцев.
Из проксимального отдела Вольфового протока формируется эпителий протока придатка, а из его остальной части – эпителий семявыносящего и семяизвергательного протока. Из выпячивания дистального отдела стенки Вольфого протока образуется эпителий семенных пузырьков.
Из выпячивания стенки мочеиспускательного канала образуются предстательная железа и бульбоуретральные железы.Из окружающей мезенхимы образуются соединительнотканный и гладкомышечный компоненты яичек, придатков яичка, семенных пузырьков, предстательной железы, бульбоуретральных желез и семявыносящих путей.При развитии органов мужской половой системы парамезонефральный (Мюллеров) проток участия не принимает, в большей части подвергается обратному развитию, только самая дистальная его часть сохраняется в виде рудиментарной мужской маточки, открывающаяся в мочеиспускательный канал в толще предстательной железы.
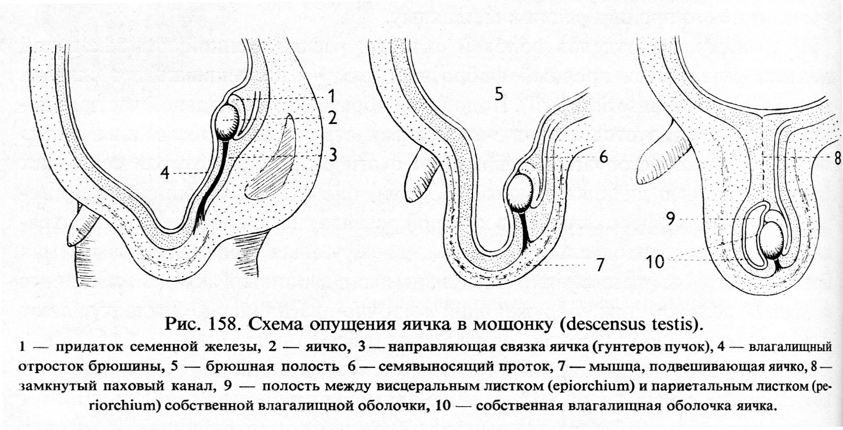
По мере развития яички из первоначального места закладки (в поясничной области на поверхности I почек) начинают опускаться вниз по задней стенке брюшной полости:
- на 3-м мес. яички опускаются ко входу в малый таз;
- 6-8 мес. проходят по паховому каналу, предварительно получив серозный (брюшинный) покров;
- перед рождением опускаются в мошонку.
Семенники новорожденного, также как и плода, гормонально активны, в соединительнотканной строме много клеток Лейдига.Перестройка структуры семенников начинается сразу после рождения.
С 5 - 6 лет в семенниках начинает обнаруживаться увеличение размеров клеток Сертоли, появляются делящиеся сперматогонии.
В семенниках детей 7 - 8-летнего возраста уже можно обнаружить дифференцировку эпителия семенных канальцев на слои.
Структуры семенных канальцев дальнейшие изменения претерпевает в возрасте 12 -13 лет, когда в семенных канальцах начинают обнаруживаться немногочисленные сперматиды, в строме органа появляются типичные лейдиговские клетки. Описанные изменения совпадают во времени с появление вторичных половых признаков - увеличением полового члена, предстательной железы, появлением волосяного покрова на лобке, особенно интенсивно растут семенники. С 15 - 16 лет в канальцах семенника обнаруживаются все клетки сперматогенного эпителия. Однако появление в просвете канальцев первых сперматозоидов не говорит о зрелости семенника, так как в это время канальцы не имеют типичной картины сперматогенеза - клетки в них расположены хаотично. Эта картина длится в среднем от 3 до 5 лет. Следовательно, окончательная зрелость железы достигает к 18 - 20 годам.Закладка наружных половых органов начинается на 4 неделе развития. Мочеиспускательный канал в области промежности на поверхность кожи открывается мочеполовой щелью. Вокруг мочеполовой щели из эктодермы и подлежащей мезенхимы формируются закладки наружных половых органов:
- срединно, впереди от мочеполовой щели образуется утолщение – половой бугорок;
- края щели ограничивают 2 половые складки и 2 половых валика.
Половой бугорок сильно удлиняется и образует половой член. Половые складки сливаются и формируют пещеристые тела члена. Половые валики срастаясь образуют мошонку.
 38.
Яичко и его придаток. Топография.
Строение, возрастные особенности.
Функции.
Яички,
testes (греч. — orchis s. didymis), представляют
пару овальной формы несколько сплющенных
с боков тел, расположенных в мошонке.
Длинник яичка равен в среднем 4 см,
поперечник — 3 см, масса от 15 до 25 г.
В
яичке различают две поверхности
—
facies medialis и lateralis,
два края — margo
anterior и posterior
два конца — extremitas superior
и inferior.
При нормальном положении
яичка в мошонке верхний конец его обращен
вверх, кпереди и латерально, вследствие
чего и нижний конец обращен не только
книзу, но также кзади и медиально.
38.
Яичко и его придаток. Топография.
Строение, возрастные особенности.
Функции.
Яички,
testes (греч. — orchis s. didymis), представляют
пару овальной формы несколько сплющенных
с боков тел, расположенных в мошонке.
Длинник яичка равен в среднем 4 см,
поперечник — 3 см, масса от 15 до 25 г.
В
яичке различают две поверхности
—
facies medialis и lateralis,
два края — margo
anterior и posterior
два конца — extremitas superior
и inferior.
При нормальном положении
яичка в мошонке верхний конец его обращен
вверх, кпереди и латерально, вследствие
чего и нижний конец обращен не только
книзу, но также кзади и медиально.
Левое яичко обычно опущено несколько ниже, чем правое.
К заднему краю яичка подходят семенной канатик, funiculus spermaticus, и придаток яичка, epididymis.
Придаток яичка — парный орган репродуктивной системы мужчины. Сегмент служит для созревания, накопления и транспортировки сперматозоидов. Воспаление и повреждение придатка яичка становится причиной ухудшения самочувствия и снижения оплодотворяющей способности. Если патологический процесс происходит на постоянной основе, мужчина рискует приобрести статус бесплодности.
Придаток — это суженый канал, предназначенный для проведения сперматозоидов. Несмотря на то, что анатомически он достигает 8 м в длину, придаток компактен, поскольку свернут в несколько раз, примыкая к яичку. Сперматозоиды попадают в эту структуру из канальцев, перемещаясь по каналу эпидидимиса на протяжении двух недель. Основные функции яичек:
-продукция мужского полового гормона (тестостерона);
-продукция сперматозоидов (мужских половых клеток, необходимых для процесса оплодотворения).
Основные функции придатков яичек:
-проведение сперматозоидов из яичка в семявыносящий проток;
-осуществление процесса дозревания сперматозоидов.
Анатомически яичко имеет паренхиму (собственно ткань яичка) и окружающую паренхиму плотную и эластичную белочную оболочку. Основную массу паренхимы яичка составляет множество извитых микроскопических канальцев, выстланных сперматогенным эпителием, состоящим из клеток Сертоли, на которых происходит образование и созревание сперматозоидов. Канальцы собираются к верхнему полюсу яичка (сеть прямых канальцев), где переходят в канальцы придатка яичка.
Продвигаясь по канальцам придатка яичка, сперматозоиды дозревают, после чего попадают в семявыводящий проток и далее через эякуляторные каналы наружу через уретру в процессе семяизвержения.
Между канальцев в паренхиме яичка имеются клетки Лейдига, вырабатывающие основной мужской половой гормон — тестостерон. Регуляция концентрации тестостерона в крови осуществляется гипоталамусом и гипофизом — структурами головного мозга, за счет большего или меньшего выделения лютеинизирующего гормона, который в свою очередь стимулирует клетки Лейдига к выделению тестостерона. Недостаток выделения тестостерона может быть вызван как плохой работой клеток Лейдига при повреждении яичка (врожденные, травматические или воспалительные изменения), так и при недостаточным выделении гипофизом лютеинизирующего гормона. Недостаток тестостерона приводит к бесплодию, снижению полового влечения и иногда вызывает расстройства эрекции.
Яичко окружено плотной фиброзной оболочкой беловатой окраски, tunica albuginea, лежащей непосредственно на веществе или паренхиме яичка, parenchyma testis.
По заднему краю фиброзная ткань оболочки вдается на короткое расстояние внутрь железистой ткани яичка в виде неполной вертикальной перегородки или утолщения, носящего название mediastinum testis;
от mediastinum лучеобразно отходят фиброзные перегородки — septula testis, которые своими наружными концами прикрепляются к внутренней поверхности tunica albuginea и, таким образом, делят всю паренхиму яичка на дольки, lobuli testis. Число долек яичка доходит до 250—300. Вершины долек обращены к mediastinum, а основания — к tunica albuginea. Придаток яичка также имеет tunica albuginea, но более тонкую. Паренхима яичка состоит из семенных канальцев, в которых различают два отдела — tubuli seminiferi contorti и tubuli seminiferi recti.
В каждой дольке имеется 2 — 3 канальца и более. Имея извилистое направление в самой дольке, семенные канальцы, tubuli seminiferi contorti, приближаясь к mediastinum, соединяются друг с другом и непосредственно у mediastinum суживаются в короткие прямые трубки, tubuli seminiferi recti.
Прямые канальцы открываются в сеть ходов — rete testis, расположенную в толще mediastinum. Из сети яичка открываются 12—15 выносящих канальцев — ductuli efferentes testis, которые направляются к головке придатка.
По выходе из яичка выносящие канальцы становятся извилистыми и образуют ряд конических долек придатка, lobuli s. coni epididymidis. Ductuli efferentes открываются в одиночный канал придатка, ductus epididymidis, который, образуя многочисленные изгибы, продолжается в ductus deferens. Будучи расправлен, канал придатка достигает 3 —4 м. Ductuli efferentes, lobuli epididymidis и начальный отдел канала придатка образуют в совокупности головку придатка. На придатке яичка встречаются отклоняющиеся протоки, ductuli aberrdntes.
