
диссертации / 48
.pdfПри оценке тяжести неврологической симптоматики у больных в зависимости от уровня глюкозы на момент госпитализации было установлено, что у пациентов с гипергликемией в 1-е, 20-е сутки и при выписке тяжесть симптоматики была значимо хуже по сравнению с пациентами с нормальным уровнем глюкозы. Так, в 1-е сутки тяжесть состояния больных с гипергликемией была в 1,71 раза хуже (р <0,05), на 20-е
сутки – в 1,67 раза (p <0,05) и при выписке – в 2 раза хуже (p <0,01) (табл. 44).
Таблица 44. Тяжесть состояния по шкале NIHSS у больных с острым инсультом и ТИА с нормоиз гипергликемией, определяемой при госпитализации
Показатель |
р |
Нормальный уровень |
Гипергликемия |
||
глюкозы |
|||||
|
|
|
|
||
NIHSS, 1-е сутки |
|
8,37±0,72 |
12,2±0,74 |
||
|
|
0,017* |
7,0 |
12 |
|
|
|
|
0–25 |
0–30 |
|
|
|
|
4/11 |
7/16,5 |
|
NIHSS, 5-е сутки |
|
5,49±1,05 |
6,94±0,84 |
||
|
|
0,086 |
1 |
4 |
|
|
|
0–32 |
0–28 |
||
|
|
|
|||
|
|
|
1/7 |
1/12 |
|
NIHSS, 10-е |
|
|
3,25±0,56 |
5,25±0,70 |
|
сутки |
|
0,072 |
1 |
2 |
|
|
|
0–17 |
1–16 |
||
|
|
|
|||
|
|
|
1/4,5 |
1/10 |
|
NIHSS, |
20-е |
|
2,78±0,43 |
5,09±0,68 |
|
сутки |
|
0,05* |
1,5 |
2,5 |
|
|
|
0–11 |
0–16 |
||
|
|
|
|||
|
|
|
¼ |
1/9 |
|
NIHSS, выписка |
|
1,88±0,26 |
3,83±0,49 |
||
|
|
0,011* |
1 |
2 |
|
|
|
0–9 |
1–13 |
||
|
|
|
|||
|
|
|
1/2 |
1/6,5 |
|
Приечание: результаты представлены в виде: первая строка (М±m) – среднее значение ± стандартная |
|||||
ошибка средней; вторая строка (Me) – медиана; третья строка (quartiles 25%/75%) – нижний и верхний |
|||||
квартили; четвертая строка – размах показателя. |
|
||||
* – p <0,05 – достоверное отличие показателя от нормы (критерий Манна–Уитни). |
|||||
|
|
|
|||
Уровень глюкозы крови, исследованный при госпитализации, наиболее |
|||||
ярко влиял на различия динамики функционального статуса у больных острым инсультом/ТИА, развившимися на фоне сосудистой коморбидности.
Средний индекс Bartel при поступлении был 45,48±4,53 и 33,21± 4,72 у
пациентов с нормальным уровнем глюкозы и гипергликемией
111
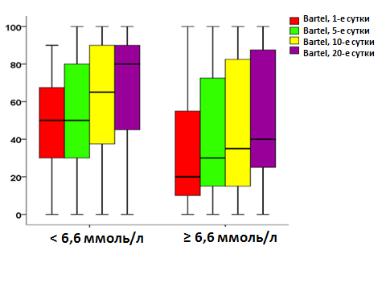
соответственно, что в 1,37 раза ниже (р <0,05). На 5-е сутки средний балл составил 51,29± 5,61 и 42,44± 5,28 соответственно (р>0,05). На 10-е, 20-е
сутки и при выписке отмечены значимые различия между группами пациентов с нормальным уровнем глюкозы и гипергликемией в 1,43; 1,40;
1,42 раза соответственно (р <0,05) (рис. 31).
Рис. 31. Динамика функциональной способности по индексу социальной адаптации Bartel у больных с острым инсультом и ТИА в зависимости от уровня глюкозы крови на момент поступления в стационар
При оценке функционального исхода по индексу Bartel было получено,
что при гипергликемии, выявленной в 1-е сутки заболевания, статистически значимо чаще встречается неудовлетворительный исход – в 3,17 раза (р <0,05), тогда как для пациентов с нормальным уровнем глюкозы крови характерен хороший и очень хороший функциональный исход, которые встречались в 1,55 и 2,32 раза чаще, чем у больных с гипергликемией (р
<0,05) (рис. 32).
112

|
<6,6 ммоль/л |
|
|
|
≥6,6 ммоль/л |
||
|
12,3% |
|
|
|
|
|
|
31,6% |
14,0% |
|
|
13,6% |
|
|
|
|
|
1 |
|
39,0% |
|
1 |
|
|
|
|
|
|
|||
|
|
|
|
|
|||
|
42,1% |
|
2 |
27,1% |
|
|
2 |
|
|
|
|||||
|
|
||||||
|
|
|
|||||
|
|
|
|
|
|
||
|
|
|
3 |
|
|
|
3 |
|
|
|
|
|
|||
|
|
|
|
||||
|
|
|
|
|
|||
|
|
|
4 |
|
20,3% |
|
4 |
|
|
|
|
|
|||
|
|
|
|
||||
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
1– 0-45 – неудовлетворительный
2– 50-75 – удовлетворительный
3– 80-95 – хороший
4– 100 – очень хороший
Рис. 32. Структура функционального исхода больных с инсультом различного характера по индексу социальной адаптации Bartel при выписке в зависимости от уровня глюкозы при поступлении
Таким образом, уровень глюкозы крови в 1-е сутки заболевания является прогностическим маркером, позволяющим оценивать тяжесть состояния на момент выписки из стационара у больных с острым инсультом/ТИА различного характера.
Проведенный корреляционный анализ у больных с острым инсультом/ТИА и гипергликемией позволил выявить большое количество различных клинико-лабораторных взаимосвязей (табл. 45).
Маркеры СРП к моменту госпитализации коррелировали между собой в динамике, став факторами нарушения энергетических процессов,
способствовавшими возникновению и дальнейшему прогрессированию энергодефицита уже с 1-х суток развития заболевания. Была зарегистрирована корреляция между ПИХЛб, исследованным в 1-е сутки, и
ПИХЛб, исследованным на 5-е сутки (r=0,486; р <0,01). ПИХЛс обратно коррелировал с АПА (r= -0,241; р <0,05), ПИХЛс, исследованным на 5-е (r=0,381; р <0,01) и 11-е (r=0,511; р <0,05) сутки. АПА в 1-е сутки была взаимосвязана с АПА и на 5-е сутки (r=0,324; р <0,05).
113
Таблица 45. Корреляционная взаимосвязь маркеров СРП у пациентов с гипергликемией и острым инсультом/ТИА с динамикой клинико-лабораторных показателей (n=77)
|
Показатель |
|
ПИХЛб, |
ПИХЛс, |
АПА, |
МДА, |
Летальный |
|
|
||||||
|
|
1-е сутки |
1-е сутки |
1-е сутки |
1-е сутки |
исход |
|
|
|
|
|||||
|
ПИХЛс, 1-е сутки |
|
|
1 |
-0,241* |
|
-0,236* |
|
АПА, 1-е сутки |
|
|
-0,241* |
1 |
|
|
|
ПИХЛб, 5-е сутки |
|
0,486** |
|
|
|
|
|
ПИХЛс, 5-е сутки |
|
|
0,381** |
|
|
|
|
АПА, 5-е сутки |
|
|
|
0,324* |
|
|
|
ПИХЛс, 10-е сутки |
|
|
0,511* |
|
|
|
|
МДА, 10-е сутки |
|
|
|
|
|
0,382* |
|
Повторный инсульт |
|
|
|
|
|
-0,256* |
|
ПИКС |
|
-0,263* |
|
|
|
|
|
МА |
|
|
|
|
|
-0,258* |
|
АГ |
|
|
|
|
|
0,251* |
|
САД, при поступлении |
|
|
|
|
0,295* |
|
|
Уровень созния, 1-е сутки |
|
|
|
|
|
0,771* |
|
NIHSS, 1-е сутки |
|
|
-0,274* |
|
|
0,469** |
|
NIHSS, 5-е сутки |
|
0,299* |
-0,359** |
|
|
0,395** |
|
NIHSS, 10-е сутки |
|
|
-0,435** |
|
|
|
|
NIHSS, 20-е cутки |
|
-0,518** |
|
|
|
|
|
NIHSS, выписка |
|
0,274* |
-0,400** |
|
|
|
|
Bartel, 1-е сутки |
|
|
0,255* |
|
|
-0,305** |
|
Bartel, 20-е cутки |
|
|
0,326* |
|
|
|
|
Renkin, 10-е сутки |
|
|
-0,277* |
|
|
|
|
Renkin, 20-е cутки |
|
|
-0,360* |
|
|
|
|
Тромбоциты, 1-е сутки |
|
0,390** |
|
|
|
|
|
Тромбоциты, 5-е сутки |
|
|
|
0,518* |
-0,520* |
|
|
Лейкоциты, при |
|
|
|
-0,305* |
|
|
|
поступлении |
|
|
|
|
|
|
|
Лейкоциты, 1-е сутки |
|
0,379** |
|
|
|
0,350** |
|
Лейкоциты, 10-е сутки |
|
|
|
|
-0,505* |
|
|
Креатинин, 1-е сутки |
|
|
|
|
|
0,294* |
|
Креатинин, 3-и сутки |
|
0,548** |
|
|
|
0,421* |
|
Креатинин, 5-е сутки |
|
|
|
|
|
0,520* |
|
Креатинин, 7-е сутки |
|
|
-0,730* |
|
|
|
|
Креатинин, 10-е сутки |
|
0,740* |
|
|
|
|
|
Общий билир., 1-е сутки |
|
0,254* |
|
|
|
|
|
Общий билир. , 5-е сутки |
|
|
|
-0,604* |
|
|
|
Прямой билир. , 1-е сутки |
|
0,716** |
|
|
|
0,651** |
|
АЛТ, 1-е сутки |
|
0,540** |
|
|
|
0,302* |
|
АЛТ, 3-и сутки |
|
0,674** |
|
|
|
|
|
АЛТ, 10-е сутки |
|
|
-0,976** |
|
|
|
|
АСТ, 1-е сутки |
|
0,428** |
|
|
|
0,330* |
|
АСТ, 3-и сутки |
|
0,699** |
|
|
|
|
|
АСТ, 5-е сутки |
|
|
|
0,654* |
|
|
|
АСТ, 7-е сутки |
|
|
|
|
|
0,811** |
114
Кислородные маркеры коррелировали с динамикой неврологической недостаточности, оцененной по шкале NIHSS, и с функциональным статусом пациентов, оцененным по шкале Renkin и индексу Bartel. Так, ПИХЛб,
исследованный в 1-е сутки заболевания, коррелировал с тяжестью неврологической симптоматики по шкале NIHSS на 5-е и 20-е сутки и при выписке (r=0,299, р <0,05; r= -0,518, р <0,01; r=0,274, р <0,05 соответственно).
ПИХЛс, исследованный в 1-е сутки заболевания, с обратной зависимостью был взаимосвязан с тяжестью состояния по шкале NIHSS при поступлении
(r= -0,274; р <0,05), на 5-е и 10-е сутки и при выписке (r= -0,359; р <0,01 и r= - 0,435; р <0,01 и r= -0,400; р <0,01 соответственно), а также с функциональным исходом по индексу Bartel в 1-е и 20-е сутки (r=0,255, р <0,05; r=0,326, р <0,05), и по шкале Renkin на 10-е и 20-е сутки заболевания
(r= -0,277, р <0,05; r= -0,360, р <0,05 соответственно), что говорит о важной прогностической ценности ПИХЛс: чем выше данный показатель, тем хуже функциональный исход.
У пациентов с острым инсультом и гипергликемией выявлена динамическая взаимосвязь с лабораторными показателями. Наиболее яркая корреляция была зарегистрирована между ПИХЛс, исследованным в 1-е
сутки, и креатинином, исследованным на 3-и и 10-е сутки (r=0,548, р <0,01; r=0,740, р <0,05 соответственно), АЛТ – в 1-е и 3-и сутки (r=0,540, р <0,01; r=0,674, р <0,01 соответственно) и АСТ – в 1-е и 3-и сутки (r=0,428, р <0,01; r=0,699, р <0,01 соответственно), т.е. высокий уровень ПИХЛс в 1-е сутки заболевания предопределяет повышение функции почек и печении вплоть до
10-х суток.
Летальный исход у пациентов с острым инсультом и гипергликемией коррелировал: с тяжестью неврологическом симптоматики по шкале NIHSS в 1-е и 5-е сутки (r=0,469, р <0,01; r=0,395, р <0,01), функциональным состоянием по индексу Bartel на момент поступления (r= -0,305; р <0,01), а
также с ПИХЛс в 1-е сутки (r= -0,236; р <0,05), МДА на 11-е сутки (r= 0,382;
р <0,05), наличием в анамнезе острого инсульта (r= -0,256; р <0,05), МА (r= - 115
0,258; р <0,05), АГ (r= 0,251; р <0,05). Среди лабораторных показателей зарегистрирована взаимосвязь летального исхода с лейкоцитами в 1-е сутки
(r= 0,350; р <0,01), креатинином в 1-е, 3-и и 5-е сутки (r= 0,294, р <0,05; r= 0,421, р <0,05; r= 0,520, р <0,05 соответственно), прямым билирубином
(r=0,651; р <0,01), АЛТ в 1-е сутки заболевания (r=0,302; р <0,05) и АСТ в 1-е
и7-е сутки госпитализации (r=0,330, р <0,05; r=0,811, р <0,01
соответственно).
Таким образом, неблагоприятный исход у больных с острым инсультом,
развившимся на фоне гипергликемии, обусловлен интенсификацией ПИХЛс,
повышением МДА, а также лейкоцитозом и почечно-печеночной недостаточностью, характеризующейся повышением уровня креатинина,
билирубина, АЛТ и АСТ, что особенно актуально для пациентов с повторным инсультом, МА и АГ.
116
ГЛАВА VI. ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ МАРКЕРОВ СВОБОДНОРАДИКАЛЬНЫХ ПРОЦЕССОВ И ЛАБОРАТОРНЫХ ПОКАЗАТЕЛЕЙ РАССТРОЙСТВ ТКАНЕВОГО МЕТАБОЛИЗМА У БОЛЬНЫХ С ЦЕРЕБРАЛЬНЫМ ИНСУЛЬТОМ
Завершающим этапом исследования была оценка СРП в качестве прогностических маркеров у пациентов после перенесенного острого инсульта и ТИА, развившихся на фоне сосудистой коморбидности. Среди показателей СРП при поступлении в стационар титр МДА был значимо выше у умерших на госпитальном этапе (в 1,19 раза; р=0,027). Уровень ПИХЛб был выше у выживших в 1,04 раза (р >0,05), ПИХЛс – в 1,28 раза (р >0,05) и
АПА – в 1,11 раза (р >0,05).
В отдаленном постинсультном периоде основным маркером смертности явилась АПА, исследованная в 1-е сутки госпитализации,
которая была ниже у умерших в 1,58 раза (р=0,004). Титр ПИХЛб был выше у выживших в 1,71 раза, ПИХЛс и МДА – ниже в 1,05 и 1,43 раза соответственно (р >0,05) (табл. 46).
Таблица 46. Показатели СРП у больных с острым инсультом при поступлении в стационар в сравнении с одноименными показателями у здоровых людей
|
Острый период |
|
Долговременный период |
|
|||
Показатель |
Умершие |
Выжившие |
p |
Умершие |
Выжившие |
р |
|
|
(n=31) |
(n=110) |
|
(n=15) |
|
(n=30) |
|
ПИХЛб, |
100,72±21,3 |
83,48±8,59 |
|
84,41±22,55 |
62,8±10,7 |
|
|
мВ/с×106 |
48,02 |
49,95 |
|
73,55 |
42,97 |
|
|
лейкоцитов |
35,5/133 |
22,3/122,7 |
0,365 |
23,1/110,8 |
17,55/97,5 |
0,330 |
|
|
5,72–482,3 |
3,97–513,6 |
|
3,97–287,8 |
|
4,88–197,3 |
|
р от нормы |
<0,001 |
|
<0,001 |
|
|||
ПИХЛс, |
915,07±161,63 |
974,83±88,39 |
|
725,21±233,84 |
1066,3±194,7 |
|
|
мВ/с×106 |
558,2 |
716,5 |
|
581,75 |
610,75 |
|
|
лейкоцитов |
286/1187,2 |
309,4/1278,1 |
0,750 |
225,0/965,6 |
334,95/1391,0 |
0,296 |
|
6,65–2874,0 |
|
5,17–3231,0 |
|||||
|
36,1–3407,0 |
5,17–3923,0 |
|
|
|
||
|
|
|
|
|
|
||
р |
0,008 |
|
<0,001 |
|
|||
АПА |
3,34±0,22 |
3,46±0,14 |
|
2,6±0,23 |
3,9±0,28 |
|
|
|
2,97 |
3,3 |
|
2,3 |
3,64 |
|
|
|
2,33/4,13 |
2,36/4,11 |
0,678 |
1,87/3,3 |
2,84/4,7 |
0,004 |
|
|
1,43–5,38 |
1,02–7,51 |
|
1,64–4,19 |
|
1,37–7,51 |
|
р |
<0,001 |
|
р=0,004 |
|
|||
МДА, |
4,33±0,42 |
3,24±0,13 |
|
3,68±0,4 |
|
3,11±0,24 |
|
мкмоль/л |
4,0 |
3,37 |
|
3,93 |
|
2,75 |
|
|
2,64/5,64 |
2,2/4,14 |
0,001 |
2,1/5,3 |
|
2,5/3,5 |
0,203 |
|
1,02–9,38 |
0,78–7,05 |
|
0,88–5,29 |
|
1,3–6,66 |
|
р |
0,027 |
|
<0,001 |
|
|||
117
Таким образом, МДА, исследованный в 1-е сутки развития инсульта,
является прогностическим маркером смертности в данной группе больных,
тогда как АПА – маркер смертности в отдаленном периоде.
Увыживших через 6 мес – 6 лет больных АПА на момент поступления
встационар была значимо чаще нормальной или выше нормы, чем у умерших в катамнестическом периоде больных (р=0,011). Нормальная АПА у выживших больных встречалась в 2,2 раза чаще, а сниженная – в 2,5 раза реже (р <0,05) (табл. 47).
Таблица 47. Исход больных с инсультом через 6 мес – 6 лет после выписки в зависимости от уровня АПА
Исход |
|
Статистическая |
|
|
АПА |
|
Итого |
||
|
характеристика |
|
нормальная |
|
|
сниженная |
|
||
|
|
|
|
|
|
|
|||
Выжившие |
|
Частота |
|
22 |
|
|
8 |
|
30 |
|
|
% от исхода |
73,3% |
|
26,7% |
100% |
|||
|
|
% от АПА |
81,5% |
|
44,4% |
66,7% |
|||
|
|
% от всех больных |
48,9% |
|
17,8% |
66,7% |
|||
Умершие |
|
Частота |
|
5 |
|
|
10 |
|
15 |
|
|
% от исхода |
33,3% |
|
66,7% |
100% |
|||
|
|
% от АПА |
18,5% |
|
55,6% |
33,3% |
|||
|
|
% от всех больных |
11,1% |
|
22,2% |
33,3% |
|||
Итого |
|
Частота |
|
27 |
|
|
18 |
|
45 |
|
|
% от исхода |
60,0% |
|
40,0% |
100% |
|||
Нормальный титр МДА на момент госпитализации у выживших через 6
мес – 6 лет больных также встречался значимо чаще, чем у умерших (в 1,44
раза), тогда как его повышение отмечено в 2 раза реже (р <0,05) (табл. 48).
Таблица 48. Отдаленный исход больных с острым инсультом в зависимости от уровня МДА
Исход |
|
Статистическая |
|
МДА |
|
Итого |
||
|
характеристика |
|
нормальный |
|
повышенный |
|
||
|
|
|
|
|
|
|||
Выжившие |
|
Частота |
|
23 |
|
7 |
|
30 |
|
|
% от исхода |
76,7% |
23,3% |
100% |
|||
|
|
% от МДА |
74,2% |
50,0% |
66,7% |
|||
|
|
% от всех больных |
51,1% |
15,6% |
66,7% |
|||
Умершие |
|
Частота |
|
8 |
|
7 |
|
15 |
|
|
% от исхода |
53,3% |
46,7% |
100% |
|||
|
|
% от МДА |
25,8% |
50,0% |
33,3% |
|||
|
|
% от всех больных |
17,8% |
15,6% |
33,3% |
|||
Итого |
|
Частота |
|
31 |
|
14 |
|
45 |
|
|
% от исхода |
68,9% |
31,1% |
100% |
|||
118

Таким образом, наибольшей прогностической ценностью обладают перекисно-липидные маркеры окислительного стресса – МДА и АПА.
Причем как на госпитальном этапе, когда наиболее показательным является маркер перекисно-липидной деструкции МДА, так и в отдаленном периоде
(через 6 мес – 6 лет после выписки), при котором наиболее ярко отражает исход депрессированный защитный маркер АПА (рис. 33).
В стационаре
р В период 6 мес - 6 лет после выписки р
100% |
|
100% |
|
80% |
|
|
|
|
|
|
38,2% |
|
|
|
80% |
|
|
|
|
|
29,1% |
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
|
|
51,6% |
|
|
|
48,4% |
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
40% |
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
61,8% |
|
|
|
|
|
|
|
|
70,9% |
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
51,6% |
|
|
|
|
|
|
|
|
|
|||||
20% |
|
|
48,4% |
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
Умершие |
|
|
Выписанные |
|
|
|
Умершие |
|
|
Выписанные |
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
АПА в норме |
|
АПА сниженная |
|
|
|
|
|
|
|
МДА в норме |
|
МДА повышенный |
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
0,108* |
|
|
|
|
|
|
|
|
|
|
|
0,035* |
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
100% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100% |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
26,7% |
|
|
|
|
|
|
|
|
|
|
29,1% |
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
46,7% |
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
66,7% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
40% |
|
|
|
|
|
73,3* |
|
|
|
|
|
|
40% |
|
|
53,3% |
|
|
76,7% |
|
|
|
|
||||||||||||
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
33,3% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
Умершие |
|
|
Выписанные |
|
|
|
|
Умершие |
|
|
Выписанные |
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
АПА в норме |
|
АПА повышенная |
|
|
|
|
|
|
|
МДА в норме |
|
МДА повышенный |
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
0,002* |
|
|
|
|
|
|
|
|
|
|
|
0,054* |
|
|
|
|
|||||||||||||
*– р<0,05
Рис. 33. Прогностическое значение АПА и МДА
Таким образом, установлено, что низкий уровень МДА и высокий уровень
АПА являлись у больных с острым инсультом маркерами хорошего
119
функционального восстановления на госпитальном этапе и снижения постинсультной смертности при длительном катамнестическом наблюдении в период до 6 лет. Выраженный дисбаланс СРП, коррелирующий у больных с острым инсультом с тяжестью сосудистой коморбидности и являвшийся у них отражением тяжести окислительного стресса и расстройств гликолиза,
необходимо рассматривать как патогенетическое обоснование длительного
применения высоких доз антиоксидантов, обладающих
энергокоррегирующим действием.
Госпитальная смертность у пациентов с ПИКС коррелировала с
депрессией АПА и повышением МДА.
Таблица 49. Распределение больных с и без ПИКС при госпитализации по уровням показателей АПА и МДА и исходу острого инсульта
Заболевание |
|
АПА |
р |
МДА |
р |
|||
|
нормальная |
сниженная |
нормальный |
повышенный |
||||
|
|
|
|
|
||||
ПИКС |
Выжившие |
Есть |
11 (50,0%) |
11 (50,0%) |
0,303 |
14 (63,6%) |
8 (36,4%) |
0,564 |
(n=25) |
|
Нет |
57 (64,8%) |
31 (35,2%) |
|
64 (72,7%) |
24 (27,3%) |
|
|
Умершие |
Есть |
0 (0%) |
3 (100,0%) |
0,247 |
1 (33,3%) |
2 (66,7%) |
0,953 |
|
|
Нет |
15 (53,6%) |
13 (46,4%) |
|
15 (53,6%) |
13 (46,4%) |
|
МА |
Выжившие |
Есть |
16 (57,1%) |
12 (42,9%) |
0,715 |
18 (64,3%) |
10 (35,7%) |
0,514 |
(n=33) |
|
Нет |
52 (63,4%) |
30 (36,6%) |
|
60 (73,2%) |
22 (26,8%) |
|
|
Умершие |
Есть |
2 (40,0%) |
3 (60,0%) |
0,937 |
2 (40,0%) |
3 (60,0%) |
0,766 |
|
|
Нет |
13 (50,0%) |
13 (50,0%) |
|
14 (53,8%) |
12 (46,2%) |
|
Инсульт |
Выжившие |
Есть |
17 (50,0%) |
17 (50,0%) |
0,470 |
16 (66,7%) |
8 (33,3%) |
0,539 |
(n=26) |
|
Нет |
51 (59,3%) |
35 (40,7%) |
|
62 (72,1%) |
24 (27,9%) |
|
|
Умершие |
Есть |
1 (50,0%) |
1 (50,0%) |
0,943 |
2 (100%) |
0 (0%) |
<0,001 |
|
|
Нет |
14 (48,3%) |
15 (51,7%) |
|
14 (48,3%) |
15 (51,7%) |
|
СД |
Выжившие |
Есть |
16 (59,3%) |
11 (40,7%) |
0,664 |
15 (55,6%) |
12 (44,4%) |
0,005 |
(n=33) |
|
Нет |
52 (62,7%) |
31 (37,3%) |
|
63 (75,9%) |
20 (24,1%) |
|
|
Умершие |
Есть |
3 (50,0%) |
3 (50,0%) |
0,888 |
5 (83,3%) |
1 (16,7%) |
<0,001 |
|
|
Нет |
12 (48,0%) |
13 (52,0%) |
|
11 (44,0%) |
14 (56,0%) |
|
Вероятно, это связано с уровнем интенсивности генерации АФК и накоплением продуктов пероксидации, более выраженной при сопутствующем СД, и конкретными сдвигами метаболических процессов при этой патологии (необходим учет наличия гипергликемии, степени компенсации СД).
Как было представлено ранее, уже в 1-е сутки развития острого инсульта между группами больных с и без гипергликемии наблюдались статистически значимые различия по различным уровням маркеров СРП. Выявлена
120
