
- •Тема 23. Воздушно-капельные инфекции
- •Острые вирусные респираторные инфекции Грипп
- •1. Легкая форма гриппа.
- •2. При гриппе средней тяжести:
- •3. Тяжелая форма гриппа.
- •Дифтерия
- •1. Дифтерия зева.
- •2. Дифтерия дыхательных путей.
- •2. Общие изменения.
- •1. Острый назофарингит.
- •2. Гнойный лептоменингит.
- •3. Менингококкемия.
- •Вопросы
2. Гнойный лептоменингит.
• Гнойное воспаление начинается с базальной поверхности, быстро распространяется на сферическую поверхность головного мозга; пораженные оболочки лобных, височных и теменных долей имеют вид “зеленого чепчика” (см. рис. 11).
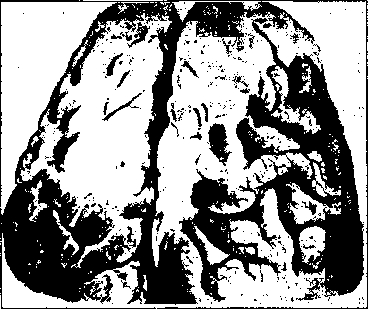
• В субарахноидальном пространстве появляется фибринозный экссудат.
• Часто гнойный процесс распространяется на оболочки спинного мозга.
Осложнения.
• Гнойный эпендимит и пиоцефалия.
• Менингоэнцефалит — распространение гнойного воспаления с мягких мозговых оболочек на ткань мозга.
• Отек головного мозга с дислокацией.
• Гидроцефалия, возникающая при организации экссудата в субарахноидальном пространстве и нарушении в связи с этим оттока цереброспинальной жидкости; в дальнейшем приводит к развитию церебральной кахексии.
3. Менингококкемия.
• Длительность 24—48 ч.
•
Рис.11.
Развитие связано с бактериемией и эндотоксинемией, приводящей к эндотоксическому шоку, как правило, сопровождающемуся синдромом диссеминированного внутрисосудистого свертывания (механизм действия эндотоксина представлен в теме “Кишечные инфекции”). Изменения в органах.• На коже звездчатая сливная геморрагическая сыпь, преимущественно на ягодицах, нижних конечностях, веках и склерах.
• Генерализованное поражение сосудов микроциркуляторного русла.
• Кровоизлияния в слизистых и серозных оболочках.
• Серозные артриты (с возможным нагноением).
• В надпочечниках некрозы, массивные кровоизлияния с развитием острой надпочечниковой недостаточности — синдром Уотерхауса—Фридериксена.
• Некротический нефроз (острая почечная недостаточность).
• В мягких мозговых оболочках, как правило, обнаруживают серозный менингит, возможны кровоизлияния. Причины смерти.
• 90 % летальных исходов связано с менингококкемией — бактериально-токсическим шоком: острая надпочечниковая недостаточность, острая почечная недостаточность, кровоизлияния и пр.
• Смерть может наступить также от осложнений гнойного лептоменингита.
Вопросы
1. В период эпидемии гриппа в больницу поступил больной 62 лет, предъявивший жалобы на озноб, повышение температуры тела до 38,5°С в течение 10 дней, головную боль, кашель с мокротой, выраженную одышку. Явления дыхательной недостаточности прогрессировали, в легких прослушивались многочисленные влажные хрипы. Через 7 дней наступила смерть от легочно-сердечной недостаточности. Выберите наиболее вероятный диагноз и изменения в органах, обнаруженные на вскрытии.
а. Тяжелая форма гриппа с легочными осложнениями.
б. Тяжелая форма гриппа с преобладанием токсикоза.
в. Обнаружен геморрагический отек легких.
г. В легких обнаружена бронхопневмония с выраженным интерстициальным компонентом.
д. В развитии процесса в легком играют роль два этиологических фактора: вирус и вторичная инфекция.
2. Все морфологические проявления процесса в легких (см. задачу 1) верны, за исключением:
а. Макроскопический вид — красное опеченение.
б. В альвеолах серозно-лейкоцитарный и геморрагический экссудат.
в. Лимфомакрофагальная инфильтрация стенок альвеол.
г. Гнойно-некротический бронхит и бронхиолит.
д. Многочисленные ателектазы, фокусы эмфиземы.
3. Для каждого из инфекционных заболеваний выберите наиболее характерные изменения бронхиолярного и альвеолярного эпителия.
1. Грипп.
2. Парагрипп.
3. Аденовирусная инфекция.
4. Корь.
5. Стрептококковая бронхопневмония.
а. Фуксинофильные и базофильные включения в цитоплазме.
б. Появление гигантских многоядерных клеток.
в. Крупные уродливые ядра, внутриядерные включения.
г. Плоскоклеточная метаплазия.
д. Дистрофия и десквамация эпителия.
4. Девушка 20 лет в детстве перенесла осложненную корь. В настоящее время выраженная легочно-сердечная недостаточность, одышка, пальцы в форме барабанных палочек, ногти в виде часовых стекол, кашель с обильной слизисто-гнойной мокротой (особенно по утрам). При рентгенологическом исследовании определяется резкое расширение бронхов. Все положения верны в данной ситуации, за исключением:
а. В настоящее время имеет место бронхоэктатическая болезнь.
б. Данное заболевание легких имеет наследственный характер и не связано с корью.
в. Настоящее заболевание вызвано осложнившей корь перибронхиальной пневмонией.
г. Развитие осложнений при кори связано с присоединением вторичной (чаще бактериальной) инфекции.
д. Легочно-сердечная недостаточность обусловлена развитием легочного сердца.
5. В клинику доставлен больной 15 лет с признаками общей церебральной кахексии. Из анамнеза известно, что 2 года назад перенес менингококковый менингит. При обследовании выявлена гидроцефалия. Выберите положения, верные для данной ситуации.
а. Церебральная кахексия обусловлена гидроцефалией.
б. Гидроцефалия не связана с перенесенным менингитом, а является врожденной.
в. Гидроцефалия возникла вследствие организации экссудата при лептоменингите.
г. Гидроцефалия связана с нарушением оттока цереброспинальной жидкости вследствие закрытия отверстий Люшке и Мажанди.
д. Симптоматика обусловлена стойким снижением внутричерепного давления, сопровождающегося втяжением барабанных перепонок.
6. У ребенка 8 лет появились сильные боли при глотании, отек шеи, температура тела повысилась до 39 °С. При обследовании обнаружено: трудноотделяемые сероватые пленки на миндалинах, увеличение шейных лимфатических узлов, систолический шум в сердце, фибрилляция предсердий. Резко выражена общая интоксикация. Выберите положения, наиболее вероятные в данной ситуации.
а. У ребенка дифтерия зева.
б. У ребенка дифтеритическая ангина.
в. Интоксикация связана с бактериемией.
г. Интоксикация связана с действием эндотоксина.
д. Систолический шум, фибрилляция предсердий обусловлены миокардитом.
7. Назовите преобладающую в настоящее время клинико-морфологическую форму дифтерии.
а. Дифтерия зева.
б. Дифтерия дыхательных путей.
в. Дифтерия носа.
г. Дифтерия кожи.
д. Дифтерия вульвы.
8. Выберите изменения, характерные для миокардита при дифтерии.
а. Очаги миолиза.
б. Жировая дистрофия кардиомиоцитов.
в. Наиболее характерный исход — полное восстановление.
г. Гипертрофия кардиомиоцитов.
д. Отек и умеренная лимфогистиоцитарная инфильтрация с примесью полиморфно-ядерных лейкоцитов.
9. В реанимационное отделение в состоянии асфиксии доставлен ребенок 9 лет. В гортани обнаружены серо-желтые легко отделяющиеся пленки, закрывшие ее просвет. После операции трахеостомии дыхание было восстановлено, но через неделю повысилась температура тела до 37,5°С, появился кашель с небольшим количеством слизисто-гнойной мокроты, в легких стали выслушиваться влажные хрипы. Выберите положения, верные для данной ситуации.
а. У ребенка дифтерия дыхательных путей.
б. Асфиксия связана с истинным крупом.
в. Асфиксия связана с ложным крупом.
г. Ухудшение состояния обусловлено развитием бронхопневмонии, связанной с присоединением вторичной инфекции.
д. Ухудшение состояния вызвано развитием нисходящего крупа и дифтерийной бронхопневмонии.
10. Больной 35 лет поступил в клинику нервных болезней с полинейропатией (вялые параличи конечностей, нарушение глотания). Из анамнеза известно, что 3 мес. назад находился в инфекционном отделении, где ему был установлен диагноз дифтерии. В клинике присоединились явления аспирационной пневмонии, от которой наступила смерть. На вскрытии обнаружен, в частности, диффузный кардиосклероз. Для данной ситуации все положения верны, за исключением:
а. Полинейропатия связана с дифтерией.
б. Полинейропатия связана с “паренхиматозным невритом”.
в. В периферических нервах выявлены процессы демиелинизации.
г. Аспирационная пневмония связана с параличом языкоглоточного нерва.
д. Диффузный кардиосклероз не имеет отношения к
перенесенной дифтерии.
11. Укажите группы риска развития дифтерии.
а. Неиммунизированные дети.
б. Лица среднего и пожилого возраста.
в. Детские коллективы.
г. Лица с отрицательной пробой Шика, имевшие контакт с больным дифтерией.
д. Лица с положительной пробой Шика.
12. В реанимационное отделение доставлен ребенок 7 лет с явлениями тяжелой общей интоксикации. Известно, что в течение 3 дней болен ангиной. Ребенок вял, заторможен, кожные покровы бледные. При осмотре зева обнаружены серовато-голубоватые плохо отторгающиеся пленки на миндалинах и задней стенке глотки.
а. У ребенка скарлатина.
б. У ребенка дифтерия зева.
в. У ребенка стрептококковая ангина.
г. Для подтверждения диагноза необходимо бактериологическое исследование экссудата из зева.
д. Необходимо немедленное (до получения результатов бактериологического исследования) введение антитоксической сыворотки.
13. Выберите изменения в органах, характерные для дифтерии с выраженной интоксикацией.
а. Интерстициальный миокардит.
б. Паренхиматозный неврит.
в. Малиновый язык.
г. Некроз эпителия канальцев почек.
д. Некроз ткани надпочечников.
14. У ребенка 6 лет появились боли в горле, повысилась температура тела. На 2-й день от начала заболевания выявлена мелкоточечная ярко-красная сыпь, покрывающая поверхность тела, за исключением носогубного треугольника. При осмотре горла — ярко-красные зев и миндалины, малиновый язык, на поверхности миндалин — небольшие сероватые очаги некроза. Выберите правильный диагноз.
а. Аденовирусная инфекция.
б. Дифтерия зева.
в. Скарлатина.
г. Корь.
д. Стрептококковая ангина.
15. В легком ребенка, перенесшего инфекционное заболевание, протекавшее с экзантемой, и умершего от присоединившейся пневмонии, обнаружено большое количество многоядерных (до 100 ядер) гигантских клеток. О каком заболевании можно думать?
а. Инфекционный мононуклеоз.
б. Цитомегаловирусная инфекция.
в. Корь.
г. Грипп.
д. Краснуха.
16. Гемолитический стрептококк группы А вызывает следующие заболевания.
а. Скарлатина.
б. Рожа.
в. Фарингит (ангина).
г. Инфекционный эндокардит.
д. Острый гломерулонефрит.
17. Неинфекционные осложнения скарлатины включают:
а. Ревматоидный артрит.
б. Острый гломерулонефрит.
в. Менингит.
г. Васкулит.
д. Бородавчатый эндокардит.
18. У солдата 18 лет, имевшего контакт с больным менингитом, в течение суток температура тела повысилась до 41ºС, на коже, преимущественно на ягодицах, нижних конечностях, веках и склерах звездчатая сливная геморрагическая сыпь. Из содержимого носоглотки высеян менингококк. Наступила смерть при явлениях надпочечниковой недостаточности. Выберите положения, правильные для данной ситуации.
а. Диагноз: менингококкемия.
б. Диагноз: менингококковый менингит.
в. Надпочечниковая недостаточность связана с абсцессом.
г. Смерть связана с синдромом Уотерхауза—Фридериксена.
д. Основные клинические и патологоанатомические проявления вызваны действием менингококкового эндотоксина.
19. Еще у двух солдат из той же воинской части (см. задачу 18) появились насморк, боли в горле, недомогание, которые:
1. У одного через несколько дней прошли;
2. У другого температура тела повысилась до 39 °С, появились резкая головная боль, двигательное беспокойство, рвота.
Назовите заболевание, его форму и ее морфологическое выражение в каждом случае.
а. Менингококковая инфекция.
б. Менингококковый назофарингит.
в. Менингококковый менингит.
г. Гнойный лептоменингит.
д. Катаральное воспаление.
20. В больницу доставлена больная 15 лет с обширной флегмоной шеи. Из анамнеза известно, что 3 нед назад перенесла тяжелую ангину, сопровождавшуюся появлением ярко-красной мелкоточечной сыпи на теле. При обследовании пластинчатое шелушение кожи, признаки общей интоксикации, обширные некрозы миндалин. В клинике развилось профузное кровотечение из сосудов шеи в области флегмоны, послужившее причиной смерти. Выберите верные для данной ситуации положения.
а. Диагноз: тяжело протекавшая скарлатина, септическая форма.
б. Имеет место первый период скарлатины.
в. Имеет место второй период болезни.
г. При микроскопическом исследовании в миндалинах обнаружены очаги некроза, окруженные лейкоцитарным инфильтратом; видны колонии кокков, группирующихся в виде цепочек.
д. Осложнения заболевания связаны с действием экзотоксина.
ОТВЕТЫ
1. а, г, д. У больного тяжелая форма гриппа с легочными осложнениями, о чем свидетельствуют: эпидемиологическая обстановка, одышка, кашель с мокротой, повышение температуры тела, явления дыхательной недостаточности. Эта форма гриппа развивается вследствие присоединения вторичной инфекции (чаще всего стрептококковой, стафилококковой). В легких возникает пневмония, которая сочетает в себе признаки как интерстициальной пневмонии, вызываемой вирусом, так и бронхопневмонии, связанной с вторичной инфекцией. Тяжелая форма гриппа с преобладанием токсикоза протекает обычно более бурно; смерть от геморрагического отека может наступить на 2-е сутки.
2. а. Для гриппозной пневмонии характерно большое пестрое легкое, отражающее разнообразие морфологических признаков, возникающих в легких при сочетанием вирусно-бактериальном повреждении. К изменениям, связанным с вирусом, можно отнести выраженный геморрагический компонент (вазопатическое действие вируса), интерстициальный компонент пневмонии (лимфомакрофагальный инфильтрат в стенках альвеол возникает как отражение реакций клеточного иммунитета — клеточного и антителозависимого клеточного цитолиза — при вирусных инфекциях), многочисленные ателектазы (снижение синтеза сурфактанта вследствие цитопатического действия вируса на пневмоциты 2-го типа). Гнойный компонент воспаления связан с действием осложняющего гриппозную инфекцию микробного фактора. Красное опеченение (доли или всего легкого) характерно для II стадии крупозной пневмонии, при которой в легочной ткани развиваются однородные изменения: во всех альвеолах пораженной доли появляется фибринозно-геморрагический экссудат.
3. 1 а, д; 2 б, д; 3 в, д; 4 б, г, д; 5 д. Для всех инфекционных заболеваний, при которых изменения локализуются в дыхательных путях и легких, характерны дистрофические изменения эпителия с развитием некроза и десквамацией. Эти изменения, связанные с цитопатическим действием вируса (вирус — облигатный внутриклеточный паразит), особенно ярко выражены при вирусных инфекциях (1—4). Как следствие внутриклеточного паразитирования в клетках — в цитоплазме или ядре — могут возникать включения. Внутриядерные включения, изменения величины и формы ядер характерны для ДНК-вирусных инфекций, в частности для аденовирусной инфекции. При гриппе (РНК-вирус) мелкие базофильные включения (колонии вируса) и фуксинофильные включения (деструкция внутриклеточных органелл под воздействием вируса) появляются в цитоплазме эпителиальных клеток. Под воздействием вируса нарушается деление клеток и появляются многоядерные клетки — при парагриппе, кори. Для некоторых вирусных инфекций, особенно кори, характерна быстро развивающаяся плоскоклеточная метаплазия эпителия (бронхиолярното и альвеолярного).
4. б. У больной бронхоэктатическая болезнь: отмечаются расширение бронхов и соответствующий симптомокомплекс. Изредка бронхоэктазы могут быть врожденными, т.е. развиваться вследствие нарушения формирования бронхиального дерева. Однако в связи с наличием осложненной кори в анамнезе наиболее вероятен приобретенный характер заболевания. Корь, осложняющаяся присоединением вторичной бактериальной инфекции, вызывает развитие гнойно-некротического панбронхита и тяжелой перибронхиальной пневмонии, следствием чего становятся бронхоэктазы и пневмосклероз, которые через некоторое время обусловливают появление определенного клинического синдрома, что позволяет диагностировать бронхоэктатическую болезнь. Пневмосклероз приводит к развитию легочной гипертензии и легочного сердца (гипертрофия правого желудочка), при декомпенсации которого развивается легочно-сердечная недостаточность (к легочной недостаточности присоединяется сердечная).
5. а, в, г. Гидроцефалия и вызываемая ею церебральная кахексия являются осложнениями менингококкового менингита, поэтому нелогично связывать их развитие у 15-летнего больного с врожденными дефектами. Гидроцефалия обусловлена нарушением оттока цереброспинальной жидкости из желудочков мозга при организации экссудата и закрытии отверстий Мажанди и Люшки. При этом желудочки мозга значительно растягиваются, повышается (а не понижается) внутричерепное давление и ткань мозга атрофируется (атрофия от давления). Внутричерепное давление не оказывает влияния на состояние барабанных перепонок, поскольку полость внутреннего уха и черепная полость непосредственного анатомического сообщения не имеют.
6. а, б, д. Воспаление зева с появлением сероватых трудно отделяемых пленок на миндалинах позволяет установить диагноз дифтеритической ангины (термин “дифтеритическая” означает разновидность фибринозного воспаления, при котором пленки плотно связаны с подлежащими тканями). Дифтеритическая ангина является основным морфологическим выражением одной из форм дифтерии — дифтерии зева. Под плотно прикрепленными пленками создаются прекрасные условия для размножения бактерий и всасывания в кровь выделяемого дифтерийной палочкой экзотоксина (а не эндотоксина), что приводит к выраженной интоксикации при этой форме дифтерии. Бактериемии при дифтерии не отмечается. Одним из основных проявлений интоксикации является интерстициальный миокардит с выраженными альтеративными изменениями, приводящий к нарушению проводимости, аритмиям, фибрилляции (основная причина внезапной смерти при дифтерии) и острой сердечной недостаточности уже в первые дни заболевания.
7. а. До 95% случаев дифтерии в настоящее время можно отнести к дифтерии зева. Дифтерия дыхательных путей (гортани, трахеи) встречается менее чем у 20 % больных, в основном при распространении процесса из зева. Остальные формы в настоящее время встречаются редко.
8. а, б, д. Особенностью дифтерийного миокардита является грубое повреждение кардиомиоцитов, преимущественно их жировая дистрофия (связана с уменьшением скорости окисления жирных кислот на кристах митохондрий) с развитием некроза и очагов миолиза. В строме обычно возникают отек и умеренная клеточная инфильтрация. В исходе миокардита, как правило, развивается диффузный кардиосклероз, который может в последующем стать причиной хронической сердечной недостаточности.
9. а, б, г. У ребенка дифтерия дыхательных путей (гортани), которая как изолированная форма в настоящее время встречается довольно редко. Характерным морфологическим выражением этой формы является крупозное воспаление слизистых оболочек гортани (трахеи, бронхов) с появлением легко отделяющихся фибринозных пленок, которые могут привести к асфиксии — истинному крупу. Это осложнение возникло у ребенка. Ложный круп связан с отеком гортани (чаще подсвязочного аппарата) и обычно возникает при острых респираторных вирусных инфекциях — гриппе, парагриппе и др. Ухудшение состояния, скорее всего, связано с присоединением вторичной бактериальной инфекции и развитием бронхопневмонии, что нередко наблюдается при трахеостомии. Нисходящий круп — распространение крупозного воспаления при дифтерии с развитием дифтерийной пневмонии (вызванной дифтерийной палочкой) — тяжелейшая форма дифтерии (которая в настоящее время практически не встречается), сопровождающаяся всасыванием токсина с обширной поверхности поражения и тяжелейшим токсикозом, что не отмечается в приведенной ситуации.
10. д. Диффузный кардиосклероз, обнаруженный у мужчины 35 лет, вероятнее всего, связан с перенесенным дифтерийным миокардитом, который, по статистическим данным, развивается у 2/3 больных дифтерией, хотя клинически выявляется лишь у 10%. Полинейропатия с развитием параличей (поздние параличи при дифтерии) связана с токсическим повреждением периферической нервной системы (преимущественно двигательных нервов) — так называемым паренхиматозным невритом, морфологическим выражением которого является разрушение миелиновой оболочки нервов.
11. а, б, д. Восприимчивы к дифтерии лица, не имеющие антитоксического иммунитета. Дифтерия относится к группе так называемых управляемых инфекций, при которых активная иммунизация населения позволяет резко снизить заболеваемость. Плановой иммунизации подвергаются дети в возрасте 3 мес. (дифтерийный анатоксин вводят вместе со столбнячным анатоксином и коклюшной вакциной — АКДС), повторную ревакцинацию проводят в возрасте 1 года и перед поступлением в школу. Действие противотоксического иммунитета со временем снижается. Ревакцинацию взрослых предполагается проводить через каждые 10 лет, что выполняется очень редко, и у многих лиц среднего и пожилого возраста уровень циркулирующего антитоксина очень низок и не способен обеспечить защиту. Этот контингент населения, так же как и освобожденные от прививок дети, составляют группу высокого риска во время вспышек дифтерии. Для определения антитоксического иммунитета можно использовать пробу Шика: положительный результат свидетельствует об отсутствии антитоксического иммунитета и о риске заболеть дифтерией.
12. б, г, д. Ангина характерна для всех трех приведенных заболеваний. Отсутствие характерной экзантемы (мелкоточечной сыпи на фоне яркой эритемы), которая возникает обычно на 2-е сутки заболевания, позволяет исключить скарлатину. Стрептококковая ангина при тяжелом течении может сопровождаться некротическими изменениями миндалин (некротическая ангина), но для нее нехарактерно образование плотных пленок, т.е. дифтеритическое воспаление. Наличие дифтеритической ангины и характерный симптомокомплекс:
вялость, бледность кожи, выраженная интоксикация, позволяет установить предположительный диагноз дифтерии зева, который должен быть подтвержден бактериологически. Поскольку антитоксин способен связать или инактивировать только свободный токсин, циркулирующий в крови или во внеклеточной жидкости, то его вводить при дифтерии (или при подозрении на дифтерию) следует как можно раньше, до получения результатов бактериологического анализа. Если токсин проник в клетку, уменьшить или предупредить его действие невозможно, поэтому смертность повышается в зависимости от длительности задержки введения противодифтерийной сыворотки.
13. а, б, г, д. Дифтерийный токсин — полипептид, состоящий из двух фрагментов: фрагмент В позволяет ему специфически связываться с клетками, имеющими соответствующие рецепторы; фрагмент А при погружении в цитоплазму блокирует транслоказу — фермент, необходимый для синтеза любого белка (ферментов), вследствие чего клетка погибает. К тканям и органам, имеющим рецепторы, т.е. чувствительным к экзотоксину, относят эпителий полости рта и верхних дыхательных путей, кардиомиоциты, периферическую нервную систему (нервные стволы, ганглии), надпочечники, эпителий проксимальных канальцев почек. В связи с этим при дифтерии развиваются интерстициальный миокардит, паренхиматозный неврит, некроз эпителия канальцев почки, некроз ткани надпочечников. Малиновый язык — характерный признак скарлатины.
14. в. В задаче представлены классические симптомы тяжелой формы скарлатины, морфологическим выражением которой является некротическая ангина, а наиболее характерным общим признаком — экзантема, связанная с действием эритрогенного токсина. Наличие сыпи позволяет дифференцировать скарлатину от стрептококковой ангины, которая также может иметь некротический характер. Для дифтерии нехарактерна экзантема и ангина носит дифтеритический характер: на миндалинах обнаруживают фибринозные пленки, плотно связанные с подлежащими тканями. При кори наблюдается экзантема в виде крупнопятнистой папулезной сыпи на коже лица, шеи, туловища, разгибательных поверхностях конечностей в отличие от мелкоточечной ярко-красной скарлатинозной сыпи. Кроме того, при кори развивается катаральное воспаление слизистой оболочки зева, а не некротическое. При аденовирусной инфекции ангина носит катаральный характер и не сопровождается экзантемой.
15. в. Многоядерные (до 100 ядер) гигантские клетки патогномоничны для кори. Они могут быть как эпителиального, так и макрофагального происхождения. Для инфекционного мононуклеоза (вирус Эпштейна—Барр) характерно появление крупных атипичных лимфоидных клеток с уродливыми дольчатыми ядрами (но не многоядерных). При цитомегаловирусной инфекции появляются большие клетки с уродливыми гиперхромными крупными ядрами. При гриппе и краснухе образуется мононуклеарный инфильтрат, состоящий из лимфоидных, плазматических клеток, макрофагов, но не гигантских.
16. а, б, в. -гемолитический стрептококк группы А вызывает скарлатину, рожу, стрептококковую ангину (фарингит). Острый гломерулонефрит развивается не в результате непосредственного действия стрептококка, а вследствие иммунно-патологических реакций, возникающих после стрептококковой инфекции. Возбудитель инфекционного эндокардита — обычно -гемолитический стрептококк группы В (зеленящий стрептококк).
17. б, г, д. Неинфекционные осложнения скарлатины связаны с иммунопатологическими реакциями, вызываемыми стрептококком. Так, возникновение бородавчатого эндокардита, вероятно, связано с реакциями перекрестно-реагирующих антигенов и антител: противострептококковые антитела могут реагировать с антигенами эндокарда (и миокарда) благодаря их антигенной общности. Острый гломерулонефрит, развивающийся после стрептококковых инфекций, связан с иммунокомплексным механизмом.
18. а, г, д. У больного менингококковая инфекция, о чем свидетельствуют обнаружение менингококка в посевах содержимого из носоглотки и соответствующая клиническая симптоматика. Бурное начало заболевания, протекающего по типу шока с развитием синдрома диссеминированного внутрисосудистого свертывания (ДВС) с множественными геморрагиями, характерно для менингококкемии — менингококковой септицемии. Надпочечниковая недостаточность в этих условиях бывает связана с двусторонними кровоизлияниями в надпочечники и носит название “синдрома Уотерхауза— Фридериксена”. Изменения при менингококкемии связана с действием менингококкового эндотоксина и развитием эндотоксического шока, особенностью которого является быстрое присоединение ДВС-синдрома.
19. 1 а, б, д; 2 а, в, г. В воинской части эпидемия менингококковой инфекции, проявляющейся в разных нозологических формах. У первого солдата — менингококковый назофарингит, морфологическим выражением которого является катаральное воспаление слизистой оболочки носа и зева. У второго солдата назофарингит перешел в более тяжелую форму — менингококковый менингит, который обычно уже на 2-е сутки имеет характер гнойного лептоменингита.
20. а, б, г. У больной первый период скарлатины тяжелого течения (септическая форма) с гнойно-некротическими осложнениями — развитием флегмоны шеи. В возникновении гнойно-некротических изменений играют роль прежде всего сам стрептококк и выделяемые им факторы агрессии, обеспечивающие ему продвижение, лизирующие ткани и подавляющие фагоцитоз (гиалуронидаза, стрептокиназа и др.). В участках некроза часто обнаруживают колонии стрептококка, имеющие вид цепочек. С экзотоксином — эритрогенным токсином связаны общие изменения при скарлатине, прежде всего экзантема, после которой возникает пластинчатое шелушение. О втором периоде скарлатины — аллергическом — можно говорить только при наличии осложнений, связанных с иммунопатологическими процессами, которые в приведенной ситуации отсутствовали.
