
- •Тема 19. Болезни печени
- •Гепатиты
- •1. Острые вирусные гепатиты.
- •2. Хронические вирусные гепатиты.
- •1. Алкогольный мелкоузловой портальный цирроз печени.
- •2. Вирусный постнекротический крупноузловой цирроз печени.
- •3. Билиарный цирроз может быть первичным и вторичным.
- •Вопросы
- •1. Все указанные ниже утверждения верны, за исключением:
- •2. Все представленные ниже утверждения относительно сывороточных антигенов и антител, связанных с вирусом гепатита в, верны, за исключением:
- •3. Каждое из перечисленных ниже заболеваний характеризуется соответствующими им изменениями печени, за исключением:
Вопросы
1. Все указанные ниже утверждения верны, за исключением:
а. Постнекротический цирроз печени чаще всего вызывается вирусом гепатита В и С.
б. Частый этиологический фактор портального цирроза — алкоголь.
в. Вторичный билиарный цирроз — аутоиммунное заболевание.
г. Первичный билиарный цирроз чаще развивается у женщин среднего возраста.
д. Постнекротический цирроз — крупноузловой цирроз.
2. Все представленные ниже утверждения относительно сывороточных антигенов и антител, связанных с вирусом гепатита в, верны, за исключением:
а. Определение HBsAg в течение более 6 мес. означает носительство.
б. Aнти-HBsAg-aнтитела наблюдаются при фульминантном (молниеносном) гепатите.
в. Определение HBeAg коррелирует с уровнем репликации вируса.
г. Уровень aнти-HBcAg-aнтител может оставаться повышенным в течение многих лет.
3. Каждое из перечисленных ниже заболеваний характеризуется соответствующими им изменениями печени, за исключением:
а. Острый вирусный гепатит А — гидропическая дистрофия гепатоцитов, умеренная лимфогистиоцитарная инфильтрация.
б. Хронический активный гепатит — лимфо-макрофагальный инфильтрат в дольке, ступенчатые и мостовидные некрозы.
в. Хронический персистирующий гепатит — лимфо-макрофагальный инфильтрат только в портальных трактах.
г. Вторичный билиарный цирроз — длительный холестаз в отсутствие обтурации вне- и внутрипеченочных желчных протоков.
4. Для повреждения печени каким агентом характерно появление в гепатоцитах эозинофильных гиалиновых масс?
а. Четыреххлористый углерод.
б. Метилтестостерон.
в. Поливинилхлорид.
г. Этиловый спирт.
д. Фосфор.
5. Все представленные ниже клинические проявления характерны для мелкоузлового цирроза печени, за исключением:
а. Гипоальбуминемии.
б. Гипоэстрогенемии.
в. Портальной гипертензии.
г. Дефицита факторов свертывания.
д. Энцефалопатии.
6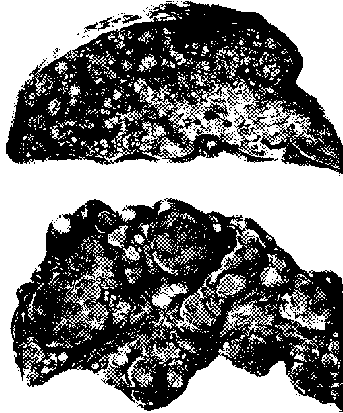 .
Для
каждого из заболеваний печени,
представленных на рис. 33, выберите
наиболее характерные проявления (а,
б, в, г, д).
.
Для
каждого из заболеваний печени,
представленных на рис. 33, выберите
наиболее характерные проявления (а,
б, в, г, д).
а. Наиболее частый этиологический фактор — алкоголь.
б. Наиболее частый этиологический фактор — вирус гепатита А.
в. Печень всегда уменьшена.
г. Можно обнаружить HBsAg в гепатоцитах.
д. Характерный микроскопический признак — сближение триад.
7. Выберите положения, верные в отношении заболевания, представленного на верхнем рисунке (см. вопрос 6).
а. Постнекротический цирроз печени.
б. Мелкоузловой цирроз печени.
в. Характерна жировая дистрофия гепатоцитов.
г. Наиболее частый этиологический фактор — алкоголь.
д. Наиболее частая причина смерти — пищеводно-желудочное кровотечение.
8. Для каждого из гепатитов (1, 2) выберите характерные морфологические признаки (а, б, в, г, д).
1. Хронический активный гепатит.
Х
Рис. 33.
ронический персистирующий гепатит.
а. Воспалительный инфильтрат только в портальных трактах.
б. Ступенчатые некрозы
в. Воспалительный инфильтрат в печеночной дольке.
г. Наличие в клеточном инфильтрате Т-лимфоцитов киллеров.
д. Мостовидные некрозы.
9. Свяжите каждую из форм вирусного гепатита (1, 2, 3, 4) со справедливыми для них заключениями (а, б, в, г, д).
1. Гепатит А.
2. Гепатит В.
3. Гепатит С.
4. Гепатит D.
а. Развивается только как суперинфекция.
б. Не связан с хроническим носительством.
в. Вызывается частицей Дейна.
г. Составляет большинство гепатитов, передающихся при трансфузиях.
д. Часто переходит в цирроз печени.
10. Для какого из перечисленных ниже форм цирроза печени риск возникновения гепатоцеллюлярной карциномы особенно высок?
а. Алкогольный цирроз.
б. Цирроз, развившийся после гепатита В.
в. Первичный билиарный цирроз.
г. Вторичный билиарный цирроз.
д. Дисциркуляторный цирроз.
11. Какие из перечисленных ниже морфологических проявлений наиболее типичны для алкогольного гепатита?
а. Массивные центролобулярные некрозы с многочисленными тельцами Каунсильмена.
б. Выраженная лимфогистиоцитарная инфильтрация портальных трактов с минимальными повреждениями печеночной дольки.
в. Стеатоз, тельца Мэллори, центролобулярный фиброз, инфильтрация дольки со значительной примесью ПЯЛ.
г. Воспалительный инфильтрат с многочисленными эозинофилами и тельцами Каунсильмена.
д. Тромбоз печеночных вен с развитием венозного полнокровия.
12. После отравления грибами у больного развились признаки острой печеночной недостаточности, отмечено прогрессирующее уменьшение печени. Перечисленные ниже признаки правильно характеризуют заболевание, за исключением:
а. В основе заболевания лежит прогрессирующий некроз печеночной ткани.
б. У больного токсическая дистрофия печени, стадия желтой дистрофии.
в. При морфологическом исследовании обычно обнаруживают некроз гепатоцитов центральных отделов дольки и жировую дистрофию — периферических.
г. В исходе заболевания развивается постнекротический цирроз.
д. Частый исход заболевания — портальный цирроз.
13. У больного сахарным диабетом при обследовании выявлено незначительное увеличение уровня печеночных ферментов, в крови повышено содержание триглицеридов и липопротеидов. Выберите справедливые для данной ситуации заключения.
а. “Гусиная” печень.
б. Диагноз; жировой гепатоз.
в. Преобладает жировая дистрофия гепатоцитов, преимущественно центральных отделов долек.
г. Процесс обратимый. д. Наиболее частый исход — цирроз печени.
14. Больной 43 лет поступил в стационар в связи с жалобами на желтуху, боли в правом подреберье. Заболел после приема большой дозы алкоголя. Какие изменения можно было обнаружить в пунктате печени и каков диагноз?
а. Жировая дистрофия гепатоцитов, в строме инфильтрация ПЯЛ.
б. Дольковое строение сохранено.
в. Определяются тельца Каунсильмена.
г. Диагноз: алкогольный гепатит.
д. Наиболее вероятный исход в случае прекращения приема алкоголя — выздоровление.
15. Для циклической формы вирусного гепатита А в желтушном периоде характерны следующие
признаки.
а. Печень уменьшена, дряблая, желтая.
б. В гепатоцитах гидропическая и баллонная дистрофия, определяются единичные тельца Каунсильмена.
в. Встречаются матовостекловидные гепатоциты, песочные ядра.
г. Рыхлый, преимущественно лимфомакрофагальный инфильтрат в портальной и дольковой строме.
д. Наиболее частый исход — смерть от острой печеночной недостаточности.
16. Пути заражения вирусным гепатитом В?
а. Фекально-оральный.
б. Парентеральный.
в. Половой.
г. Воздушно-капельный.
д. Трансплантационный.
17. У больного, страдавшего анемией, через 2 мес. после переливания крови развилась желтуха, обнаружено увеличение печеночных трансаминаз. Наиболее вероятный диагноз?
а. Острый вирусный гепатит А.
б. Острый вирусный гепатит В.
в. Острый вирусный гепатит С.
г. Жировой гепатоз.
18. Больной страдает хроническим алкоголизмом. При обследовании печень плотная, край бугристый. На передней брюшной стенке — резкое расширение вен, пальпируется селезенка. Дайте характеристику процесса.
а. Мелкоузловой портальный цирроз печени.
б. Алкогольный гепатит.
в. Синдром портальной гипертензии.
г. Печеночно-клеточная недостаточность.
д. Постнекротический крупноузловой цирроз печени.
19. Женщину 50 лет на протяжении 8 мес. беспокоят быстрая утомляемость и кожный зуд. При лабораторном исследовании установлены минимальное повышение уровня трансаминаз, значительное повышение уровня щелочной фосфатазы, высокие титры антимитохондриальных антител. При обследовании обструкции желчных путей не выявлено. Выберите характерные морфологические находки при исследовании биоптата.
а. Матовостекловидные гепатоциты.
б. Выявлен HBsAg при иммуногистохимическом исследовании.
в. Гранулематозный холангиолит.
г. Уменьшение количества желчных протоков.
д. Выраженная лимфомакрофагальная инфильтрация, склероз портальной и перипортальной стромы.
20. Все из перечисленных факторов способствуют развитию асцита при циррозе печени, за исключением:
а. Гипоальбуминемия.
б. Увеличение продукции лимфы в печени.
в. Портальная гипертензия.
г. Портокавальное шунтирование.
д. Задержка почками натрия и воды.
ОТВЕТЫ
1. в. К аутоиммунным заболеваниям относится первичный билиарный цирроз, при котором определяются антимитохондриальные антитела, а мишенью является эпителий внутрипеченочных желчных протоков и холангиол. Вторичный же билиарный цирроз обусловлен обструкцией внепеченочных желчных протоков (чаще камнями, опухолью и пр.) и к аутоиммунным заболеваниям отношения не имеет.
2. б. AHTH-HBsAg-антитела появляются спустя несколько недель после исчезновения соответствующего антигена (HBsAg) и свидетельствуют о выздоровлении, а также выработке иммунитета к последующему инфицированию. Анти-HBcAg-антитела появляются спустя 4 нед после HBsAg, присутствуют в течение всего периода болезни и могут сохраняться еще несколько лет. HBsAg появляются в сыворотке за несколько недель до начала заболевания, затем количество их уменьшается и через 3—4 мес. они исчезают. Определение HBsAg спустя 6 мес. свидетельствуют о носительстве. HBeAg связан с гепатит-В-специфической ДНК-полимеразой, поэтому появление этого антигена в сыворотке отражает репликационную активность вируса.
3. г. Длительный холестаз в отсутствие обтурации внепеченочных желчных протоков — признак первичного билиарного цирроза. Для вторичного билиарного цирроза, наоборот, характерен внутрипеченочный холестаз, связанный с обструкцией внепеченочных желчных протоков.
4. г. Эозинофильные гиалиноподобные включения в гепатоцитах носят название “тельца Мэллори”, или “алкогольный гиалин”, так как характерны для алкогольных поражений (этиловым спиртом). Для отравления четыреххлористым углеродом характерны центролобулярные некрозы (массивный прогрессирующий некроз). Отравления метилтестостероном приводят к холестазу, фосфором — к жировой дистрофии гепатоцитов преимущественно периферических отделов долек. Длительный контакт с поливинилхлоридом связывают с возникновением гемангиосаркомы печени.
5. б. Для мелкоузлового портального цирроза печени характерны все представленные проявления гепатоцеллюлярной недостаточности и портальной гипертензии, за исключением гипоэстрогенемии. Для цирроза характерна гиперэстрогенемия, обусловленная гепатоцеллюлярной недостаточностью и снижением распада эстрогена в печени.
6. Верхний рисунок — а, нижний рисунок — в, г, д. На верхнем рисунке изображен мелкоузловой портальный цирроз печени (многочисленные мелкие узлы размером до 0,5 см), на нижнем — крупноузловой постнекротический цирроз. Из всех перечисленных признаков портальному циррозу соответствует только преимущественно алкогольная этиология. Хотя на вскрытии, как правило, обнаруживают маленькую печень, в более ранних стадиях печень может быть увеличена в отличие от постнекротического цирроза, при котором печень уменьшена с самого начала. Крупноузловой постнекротический цирроз чаще всего развивается после вирусного гепатита В (часто с суперинфекцией D-вирусом) и С, следовательно, в гепатоцитах HBsAg иногда можно обнаружить с помощью гистохимической реакции по Шиката или иммуногистохимических методов с использованием специфических антител. Характерный микроскопический признак постнекротического цирроза — массивные поля склероза с несколькими триадами в одном поле зрения. Феномен сближения триад возникает вследствие коллапса ткани печени на участках массивного некроза — важное звено в морфогенезе крупноузлового постнекротического цирроза. Гепатит А к хроническим заболеваниям печени (к циррозу) не приводит.
7. б, в, г, д. На верхнем рисунке представлен мелкоузловой цирроз печени, который по патогенезу является портальным (септальным). Чаще всего мелкоузловой цирроз печени связан с хроническим алкоголизмом, поэтому наиболее характерный вид дистрофии гепатоцитов — жировая. Мелкоузловой цирроз чаще, чем крупноузловой, сопровождается портальной гипертензией, которая приводит к варикозному расширению вен пищевода (и желудка) и кровотечению из них.
8. 1 б, в, г, д; 2 а. Хронический активный гепатит — тяжелая форма гепатита, которая обычно приводит к циррозу. Характеризуется распространением воспаления на печеночные дольки с развитием ступенчатых и мостовидных некрозов. В патогенезе гепатита играют роль иммунопатологические механизмы с появлением Т-киллеров. Хронический персистирующий (неактивный) гепатит — легкая форма гепатита, которая клинически распознается с трудом. Основное морфологическое проявление — воспаление, ограниченное портальной стромой и не проникающее за пределы пограничной пластинки в дольку.
9. 1 б; 2 в, д; 3 г, д; 4 а. Хроническое носительство не наблюдается при гепатите А. Частицей Дейна называется полный вирион вируса гепатита В. Общепризнано, что основной массой “трансфузионного” гепатита является гепатит С. Вирусный гепатит D вызывается дефектным РНК-вирусом, который может реплицироваться только в присутствии вируса гепатита В.
10. б. При любом циррозе повышен риск возникновения гепатоцеллюлярной карциномы. Однако наиболее выраженная корреляционная зависимость прослеживается между гепатоцеллюлярной карциномой и циррозом, обусловленным вирусным гепатитом В (а также С).
11. в. Алкогольный гепатит характеризуется жировой дистрофией гепатоцитов (стеатоз) и наличием алкогольного гиалина (тельца Мэллори) в гепатоцитах. В воспалительном инфильтрате имеется большое количество ПЯЛ, которые скапливаются преимущественно вокруг гепатоцитов, содержащих алкогольный гиалин. Характерен также центролобулярный (перивенулярный) фиброз.
12. д. У больного массивный прогрессирующий некроз печени (синоним: токсическая дистрофия), стадия желтой дистрофии. В исходе заболевания возникает не портальный, а постнекротический цирроз печени.
13. а, б, г. При сахарном диабете в печени возникает жировой гепатоз, при этом печень увеличена, дряблая, желтая; ее образно называют “гусиной”. Для сахарного диабета характерна гиперлипидемия, вследствие чего происходит жировая инфильтрация преимущественно периферических гепатоцитов, а не центральных. Процесс может быть обратимым и, как правило, к циррозу печени не приводит.
14. а, б, г, д. У больного наиболее вероятно развитие алкогольного гепатита, для которого характерны все перечисленные признаки, за исключением телец Каунсильмена. Они характерны для вирусного гепатита и связаны с развитием апоптоза отдельных гепатоцитов.
15. б, г. Для острой формы вирусного гепатита характерна “большая красная печень”, а не маленькая желтая. Микроскопически выявляют гидропическую дистрофию, единичные тельца Каунсильмена. Матовостекловидные гепатоциты и песочные ядра являются морфологическими маркерами вирусного гепатита В (а не А!) и связаны с наличием вирусных антигенов — HBsAg в цитоплазме и HBcAg — в ядре гепатоцитов. Наиболее частый исход вирусного гепатита А — выздоровление. Высокая летальность характерна для вирусных гепатитов В и С.
16. б, в, д. Фекально-оральный путь характерен для вирусного гепатита А. Воздушно-капельный путь передачи для вирусных гепатитов вообще не свойствен.
17. б, в. Парентеральный путь передачи характерен для вирусных гепатитов В и С. Статистические данные свидетельствуют о том, что среди форм “трансфузионного” гепатита преобладает гепатит С. Гепатит А передается фекально-оральным путем. При анемии развивается жировой гепатоз, однако для него нехарактерны клинические признаки печеночной недостаточности.
18. а, в. Плотная бугристая печень свидетельствует о развитии у больного цирроза печени. При хроническом алкоголизме чаще развивается мелкоузловой портальный цирроз печени. В пользу этого вида цирроза свидетельствуют также имеющиеся проявления портальной гипертензии: варикозное расширение вен передней брюшной стенки — “голова медузы”, спленомегалия. О наличии печеночно-клеточной недостаточности по представленным в задаче данным судить не представляется возможным.
19. в, г, д. Клинические и лабораторные данные соответствуют диагнозу первичного билиарного цирроза (ПБЦ). Морфологические проявления при этом заболевании меняются с течением времени. Наиболее характерными (патогномоничными) изменениями являются гранулематозный холангит и халангиолит с деструкцией желчных протоков, пролиферацией более мелких протоков с дальнейшим их исчезновением. Характерен выраженный лимфоидно-макрофагальный инфильтрат. Особенность ПБЦ — выраженный холестаз. Матовостекловидные гепатоциты характерны для вирусного гепатита В.
20. г. Портокавальное шунтирование является следствием портальной гипертензии и приводит к варикозному расширению вен (пищевода, передней брюшной стенки, геморроидальных), а также к энцефалопатии, однако к развитию асцита отношения не имеет.
