
- •Глава 1 Введение в курс профилактики. Эпидемиология стоматологических заболеваний.
- •Глава 2
- •1. Анамнез жизни
- •1. Осмотр зуба.
- •Глава 3
- •Глава 4
- •I. Физиологические:
- •I I. Приводящие к развитию патологических процессов:
- •Интерпретация индекса
- •Глава 5 Гигиеническое воспитание и обучение населения гигиене полости рта.
- •Глава 6 Гигиена полости рта – средства гигиены полости рта.
- •Глава 7
- •1) Жевателъная резинка и слюна
- •2) Жевателъная резинка и зубной налет
- •Глава 8 Предметы гигиены полости рта.
- •Глава 9 Гигиена полости рта как метод профилактики кариеса зубов и заболеваний пародонта.
- •Глава 10 Профессиональная гигиена полости рта.
- •Глава 11 Отбеливание зубов
- •Глава 12 Кариесрезистентность эмали. Кариесогенная ситуация в полости рта.
- •Глава13 Формирование зож.
- •Глава 14
- •Кальцийсодержащие препараты для реминерализации эмали.
- •Глава 15 Профилактика кариеса зубов препаратами фтора.
- •1. Растворы
- •3. Фторидные лаки
- •4. Фторидные диски
- •5. Фторидные пленки
- •Глава 16 Герметизация фиссур зубов.
- •Глава 17 Эндогенная безлекарственная профилактика кариеса и роль питания в развитии кариеса зубов.
- •Глава 18 Эндогенная лекарственная профилактика кариеса в период беременности женщины и на первом году жизни ребенка.
- •Витаминно-минеральные комплексы:
- •Глава 19 Вторичная профилактика кариеса, санация диспансеризация.
- •Глава 20 профилактика заболеваний пародонта
- •Глава 21 Организация и проведение профилактики кариеса зубов и заболеваний пародонта у детей дошкольного и школьного возрастов.
- •Глава 22 профилактика зубочелюстных аномалий.
- •Второе полугодие жизни ребенка.
- •Период формирующегося временного прикуса
- •Дошкольный возраст (4-7 лет).
- •Факторы риска возникновения зубо-челюстных аномалий и деформаций
- •Эндогенные факторы риска
- •Экзогенные факторы риска
- •Принципы профилактики зубо-челюстных аномалий и деформаций
- •Лдс: Нарушение функции речи
- •Лдс: Клиническая характеристика функции глотания
- •Упражнения при вертикальной резцовой дизокклюзии.
- •Упражнения при перекрестном прикусе.
- •Массаж и его применение в ортодонтии.
- •Миогимнастические упражнения для мышц языка
- •Упражнения для мышц переднего участка языка.
- •Глава 23
Глава 20 профилактика заболеваний пародонта
Пародонт — это комплекс тканей, окружающих и удерживающих зуб в альвеоле, имеющих генетическую и функциональную общность.
К нему относятся периодонт, кость альвеолы, десна с надкостницей, цемент зуба.
Профилактика болезней пародонта — это комплекс мероприятий, направленных на повышение устойчивости тканей пародонта к действию повреждающих факторов и предупреждение возникновения неблагоприятной для этих тканей ситуации в полости рта.
Комплексная система профилактических мероприятий, разработанная ЦНИИС (1978) включает методы профилактики заболеваний пародонта в 5 возрастных периодах:
1) внутриутробном;
2) 0-6 лет;
3) 6-20 лет;
4) 20-40 лет;
5) старше 40 лет.
Основные факторы риска развития заболеваний пародонта
Общие
1. Несбалансированное питание (пониженное содержание белков, дефицит витаминов).
2. Соматические и хронические инфекционные заболевания.
3. Атеросклероз сосудов пародонта.
4. Хронические стрессы.
5. Прием ряда лекарственных препаратов (седативные, нейролептики, транквилизаторы, глюкокортикоиды, иммунодепрессанты, соли тяжелых металлов, пероральные противозачаточные средства, препараты для лечения эпилепсии).
6. Наследственность.
7. Неблагоприятные факторы внешней среды.
8. Вредные привычки (курение, прием алкоголя) и др.
Общий медицинский анамнез
Обследование каждого пациента начинается со сбора системного анамнеза. Для упрощения можно использовать анкету, однако она не исключает личной беседы с пациентом. Заполняя анкету, пациент отвечает на определенные вопросы. Особенно важно оценить врожденные и приобретенные факторы риска.
Цель сбора общего анамнеза — защитить пациента от обострения системных заболеваний, а врача и медперсонал — от опасных инфекций.
Анкета включает в себя паспортную часть, куда пациенты (особенно первичные) вносят
личные данные. Эту информацию затем переносят в компьютерную базу данных. Чтобы сэкономить время, пациент заполняет анкету до приема.
Анкета состоит примерно из 20 вопросов о состоянии здоровья, предполагающих ответ «да» или «нет». Подписывая форму, пациент подтверждает достоверность данных.
Необходимо обсудить общий анамнез с пациентом, чтобы получить более точную информацию. В случае тяжелых системных заболеваний стоматолог должен проконсультироваться с терапевтом (лечащим врачом пациента). Вся информация, полученная от пациента, конфиденциальна.
Местные
1. Наличие зубного налета.
2. Зубочелюстные аномалии и деформации.
3. Аномалии прикрепления мягких тканей к костному остову лица.
4. Изменение физико-химических свойств ротовой жидкости.
5. Употребление мягкой, тщательно обработанной пищи.
6. Дефекты протезирования.
7. Ятрогенные факторы (пломбы, завышающие прикус; попадание мышьяковистой пасты на десневой край; воздействие мономера пломб и протезов).
8. Парафункции и нарушение окклюзии. Парафункция (например, бруксизм) сами по себе не вызывают гингивит или пародонтит. Однако они приводят к окклюзионнои травме и патологическим изменениям в тканях пародонта, осложняя течение имеющегося пародонтита (Swanberg, Lindhe, 1974; Poison et al., 1976a, b). Результатом нефизиологической нагрузки на зубы становится их подвижность, без потери прикрепления. Парафункции могут усугубляться при наличии преждевременных контактов; их также связывают с психологическим стрессом. Жевание на одной стороне челюсти. Согласно Ramfjord (1979), «окклюзионная травма приводит к нарушениям в тканях пародонта; поэтому всестороннее пародонтологическое лечение должно включать восстановление травматических поражений пародонта». Функциональные нарушения не только вызывают осложнения со стороны пародонта, но и играют роль в этиологии мышечно-суставных заболеваний. Из этого следует, что парафункции нужно устранять до начала протезирования (Bumann, Lotzmann, 2000).
9. Дыхание ртом; нарушение функции глотания, парафункции языка.
10. Вредные привычки (прокладывание языка между зубами, закусывание щек, сосание пальца, ручек, карандашей и др.)
11. Травмы острые и хронические.
Последовательность обследования ребенка с целью выявления факторов риска развития заболеваний пародонта состоит:
1) из изучения анамнеза жизни;
2) внешнего осмотра;
3) осмотра полости рта;
4) специальных методов обследования.
Анамнез жизни позволяет установить особенности анте-натального периода развития ребенка, характер вскармливания и особенности сосания (активное, вялое, отсутствие сосательного рефлекса), сроки прорезывания и выпадения зубов, генетическую обусловленность патологии, характер дыхания и жевания, наличие «вредных привычек». Особое внимание при выяснении анамнеза жизни необходимо обратить на характер пре- и пубертатного периодов развития, наличие системных заболеваний и операций, проведенных ранее в челюстно-лицевой области. Тщательный сбор анамнеза жизни позволяет установить особенности питания в настоящий момент, факторы риска, связанные с климато-географическими особенностями места проживания.
Внешний осмотр пациента включает в себя определение общего физического развития, оценку осанки и опорно-двигательного аппарата ребенка, состояния мягких тканей лица, а также проведение функциональных проб для оценки функций дыхания (носовое, ротовое, смешанное), жевания, глотания (соматическое и инфальтильное) и речеобразования.
При осмотре полости рта проводят:
• осмотр преддверия полости рта и измерение его глубины;
• оценку характера прикрепления естественных связок пред-дверия полости рта, уздечек губ и языка;
• определение состояния зубов с регистрацией наличия пломб и кариозных полостей придесневой области;
• оценку положения отдельных зубов, зубных рядов и прикуса;
• определение тесного положения зубов;
• обследование десневого края.
Объективное обследование пациентов с целью выявления наличия факторов риска развития заболеваний пародонта включает в себя определение ряда индексов:
1. Определение гигиенического состояния полости рта (целесообразно проводить с помощью упрощенного индекса гигиены ВОЗ — ОН1-S, Грина-Вермилиона(1964) или индекса Федорова — Володкиной (1971).
2. Для определения состояния околозубных тканей у детей наиболее часто исполъзуют пробу Шиллера — Писарева, которую проводят после гигиенической обработки полости рта. При наличии воспаления происходит снижение степени кератинизации десны и увеличение содержания гликогена, что обусловливает коричневую окраску десневого края (проба Шиллера — Писарева считается положительной).
3. Для количественной оценки состояния околозубных тканей у детей в возрасте до 12 лет используют комплексный периодонтальный индекс (КПИ), предложенный П. А. Леусом в 1988 г., а после 12 лет применяют коммуналышй периодонтальный индекс (СР1).
4. Определение функциональной перегрузки тканей пародонта проводят с использованием метода отпечатков. Сначала визуально, а потом с помощью полоски размягченного воска или копировальной бумаги отмечают бугорки зубов (или их скаты), где остаются следы. Окклюзиограмму оценивают по количеству, качеству, и равномерности контактов и вклеивают в историю болезни.
Ручное определение преждевременных контактов в задней контактной позиции.
Пациент сидит в кресле. Врач направляет нижнюю челюсть вдоль верхней, до задней контактной позиции. При этом мыщелок нижней челюсти должен располагаться в верхней точке суставной ямки. Если усилие чрезмерное, мыщелок смещается назад и вниз, в нефизиологическое положение.
5. Определение стойкости капилляров по Кулаженко проводят в физиотерапевтическом кабинете, в основном при обследовании детей старшего школьного возраста. При интактном пародонте время возникновения точечных кровоизлияний во фронталъном отделе ~ 58-60 сек. При заболеваниях паро-донта стойкость капилляров снижается в 10-12 раз (Кулаженко О. И., 1958).
6. Определение количества десневой жидкости. Образование десневой жидкости связано с увеличением проницаемости тканей десны при воспалении. Основной метод определения количества десневой жидкости — исследование с помощью фильтровальных полосок. Забор образцов можно делать на вестибулярной поверхности передних зубов и оральной поверхности моляров.
7. Проведение бактериоцитологических методов исследования (изучение микрофлоры десневых карманов, цитологическое исследование) приемлемо для работы в условиях пародонто-логического кабинета.
8. Одним из обязательных дополнительных методов обследования пациентов является клинический анализ крови и определение содержания глюкозы.
9. Не менее важным является изучение состояния резистентности организма ребенка, его иммунного статуса. С этой целью определяют состояние факторов неспецифической защиты полости рта (лизоцим, бета-лизины, комплемент, выраженность и завершенность фагоцитоза). Для установления уровня специфической защиты проводят определение концентрации иммуноглобулинов, количества Т- и В-лимфоцитов в сыворотке крови, смешанной слюне и десневой жидкости.
Выбор методов обследования определяется поставленными целями, диагностическими возможностями лечебного учреждения, его оснащенностью.
НОВЫЕ МЕТОДЫ РАННЕЙ ДИАГНОСТИКИ ФАКТОРОВ РИСКА РАЗВИТИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА.
Микробиологические тесты нацелены на обнаружение маркерных бактерий и определение их количества. Они показаны при агрессивном пародонтите, рецидивирующих формах, а также при тяжелом пародонтите на фоне системных заболеваний (диабет, СПИД и др.). Микробиологические методы исследования позволяют решить, нужна ли антимикробная терапия в дополнение к механической обработке, и показывают, насколько успешно лечение.
Применяются следующие методы:
• Микроскопическое исследование (темное поле, фазовый контраст).
• Выращивание культур специфических и неспецифических бактерий.
• Анализ ДНК и РНК; умножение ДНК методом ПНР.
• Иммунологические методы (люминесцентная микроскопия, тесты EIA, ELISA).
• Ферментный анализ (BANA).
Получение мазка
Для получения бактерий поддесневого налета предлагались различные методы. В настоящее время чаще всего используются бумажные штифты средней плотности.
Образец налета можно забирать из самого глубокого кармана в квадранте или же из нескольких точек. Важно указать в истории болезни или сфотографировать зону забора материала, с указанием даты.
Перед взятием мазка необходимо очистить участок от наддесневого налета и тщательно высушить (не воздушным пистолетом!). Затем в карман на всю глубину вводят бумажный штифт и оставляют на 10 с. При извлечении штифта не допускается его контакт со слюной, гноем или слизистой оболочкой полости рта.
В зависимости от используемого метода бумажный штифт помещают в транспортировочный контейнер с жидкой средой (для РНК-тестов, например IAI
PadoTest 4,5) или без нее (ДНК-тесты, например DMDx/Anawa). Контейнер герметично закрывают и отправляют в лабораторию.
Микроскопия в темном поле и по методу фазового контраста
Эти методы позволяют провести ограниченную бактериальную диагностику в условиях стоматологического кабинета. Не требуется фиксация или окрашивание по
Граму; методика быстрая и несложная. Однако определить можно только морфотип, т.е. форму бактерий, и их подвижность. Это позволяет сделать некоторые выводы о патогенности микроорганизмов (Listgarten, Hellden,1978).
Если обнаруживаются в основном кокки и неподвижные палочки, это говорит о малом количестве патогенов. Обнаружение многочисленных подвижных бактерий (палочек и спирохет) свидетельствует об активной фазе воспаления в кармане и повышенном уровне потенциально патогенных представителей микрофлоры. Микробиологическую картину можно вывести на экран и показать пациенту, чтобы повысить его мотивацию. Выращивание бактериальных культур — это один из старейших «классических» методов диагностики. Одно из преимуществ метода — возможность построения антибиотикограммы, т.е. определения чувствительности и резистентности маркерных организмов к антибиотикам.
Запись информации: пародонтологические карты I и II
Регистрация данных проводится письменно, путем составления пародонтологических карт, с использованием рентгенограмм, фотографий и диагностических моделей. Только сочетание различных видов информации позволяет поставить точный диагноз, тщательно спланировать лечение, а также вести наблюдение за отдаленными результатами.
Фиксация диагностических данных необходима и для мотивирования пациента, повторного обследования после активного лечения, контрольных осмотров, а так- же для решения страховых и юридических вопросов.
Неважно, какую именно форму для записи данных выберет врач. Главное — удобство восприятия информации. Карта должна содержать параметры зондирования (в шести точках вокруг каждого зуба), величины рецессии, поражения фуркации, подвижности зубов. Подсчитывается и указывается величина клинической утраты прикрепления (КУП). Дополнительные данные (индексы зубного налета и кровоточивости, результаты электроодонтодиагностики) можно включить в парод онтологическую карту или зафиксировать отдельно. (Примеры карт см. ниже Приложение 2)
Индивидуальная профилактика болезней пародонта
Эндогенная Экзогенная
а) безлекарственная а) безлекарственная
б) лекарственная б) лекарственная
Эндогенная профилактика
Безлекарственная
1) Формирование и поддержание здорового образа жизни, личной гигиены, рационального режима труда, отдыха, занятий спортом (социальные мероприятия).
2) Рациональное питание (включающее естественное вскармливание и своевременное введение прикорма и докорма).
3) Лечение соматических заболеваний.
4) Отказ от вредных привычек.
5) Профилактика хронических стрессов.
Лекарственная
1) Использование препаратов фтора, укрепляющих структуру кальций-органических комплексов твердых тканей зуба и кости и нормализующих кальций-фосфорный обмен.
2) Использование естественных антиоксидантов (вит. Е, РР — в составе растительных жиров), галаскорбин (по 0,5 г в день, курс — 1 мес., 1 раз в год). Естественные антиоксиданты применяются на фоне высокой физической активности детей (гипоксия снижает нормализующее влияние антиоксидантов на обмен веществ).
Экзогенная профилактика
Безлекарственная
1) Обучение рациональной гигиене полости рта и контроль за ней, правильный подбор средств гигиены, рекомендации по использованию дополнительных предметов и средств гигиены.
2) Профессиональная гигиена полости рта с обязательной шлифовкой и полировкой поверхности зубов и пломб.
3) Раннее ортодонтическое лечение с применением многофункциональной аппаратуры.
4) Пришлифовывание окклюзионных поверхностей с целью равномерного распределения жевательной нагрузки (особенно в критические возрастные периоды: 4 года, 6-7 лет, 11 лет).
5) Нормализация функций глотания, жевания, речеобразования.
6) Лечение аномалий прикрепления мягких тканей в виде укороченных уздечек и мелкого преддверия полости рта.
7) Полноценное и своевременное ортодонтическое лечение (своевременная замена и коррекция аппаратов).
8) Регулярная санация полости рта.
9) Ограничение углеводной нагрузки и ежедневное употребление жесткой пищи.
10) Проведение различных видов массажа десен: пальцевой, зубной щеткой, гидро-, вибромассаж.
11) Термотренировка сосудов пародонта. Она достигается чередованием воды умеренно (или предельно) горячей и холодной, набираемой ребенком в преддверие полости рта. Ребенок должен «взбурлить» воду, как при энергичном полоскании полости рта, в течение 3 сек с интервалом для отдыха 2 сек. Процедура занимает не более 1-2 мин. (10-20 упражнений) и может быть приобщена к чистке зубов.
12) Комплекс мер по физической и механической тренировке органов и тканей полости рта (6 комплексов упражнений по дозированному сжатию челюстей) (см. приложение).
Лекарственная профилактика болезней пародонта включает применение лекарственных средств для предотвращения образования зубного налета (препараты фтора, антисептики, антибиотики, ферменты и поверхностно-активные вещества).
Реальные пути профилактики заболеваний пародонта — регулярное посещение стоматолога, правильный уход за полостью рта, рациональное питание и устранение вредных привычек.
Специальные меры первичной профилактики заболеваний пародонта, направленные на повышение устойчивости его тканей к действию повреждающих факторов, а также на устранение или снижение патогенности этих факторов, могут быть представлены следующим образом:
1. Создание условий для полноценного формирования тканей пародонта:
а) активное сосание до 6 месяцев;
б) формирование функции жевания от 6 до 30 месяцев;
в) активное жевание — всю жизнь.
2. Предупреждение и устранение местных факторов:
а) санация полости рта;
б) профилактика и лечение зубочелюстных аномалий и де-формаций;
в) при ортодонтическом лечении: дозирование сил, коррек-ция аппаратов;
г) нормализация окклюзионных контактов в 4, 6-7, 11-12 лет, далее — по необходимости;
д) хирургическая коррекция аномалий уздечек губ, языка, мелкого преддверия полости рта — до 8—9 лет;
е) гигиена полости рта: индивидуальная — 2 раза в день, профессиональная — не менее 2 раз в год;
ж) предупреждение образования и снижение патогенности зубных отложений: использование хлоргексидина — 0,05-0,1 % р-р, фторида натрия — 0,2 % и др.;
з) самоочищение зубов (последнее блюдо меню — твердые овощи, фрукты);
и) тренировка пародонта — миогимнастика, массаж.
3. Уменьшение вредного воздействия общих причинных факто- ров (обследование и лечение у узких специалистов в пред- и пубертатный период развития и во время беременности и т. д.).
Приложение. Комплекс мер по физической и механической тренировке органов и тканей полости рта (6 комлексов упражнений по дозированному сжатию челюстей)
Комплекс
|
Методика упражнений
|
1 . Вертикальная статическая нагрузка боковых зубов
|
1 неделя — 3 раза в день 10 сжатий челюстей с умеренной нагрузкой; 2 неделя — 5 раз в день 10 сжатий (перемежая 2 умеренных сжатия (у) с 1 сильным (с): 1с — 2у - 1с - 2у - 1с - 2у - 1с); 3 неделя — 10 упражнений: 2с — 2у —2с - 2у — 2с; 4 неделя — Зс — 2у -Зс - 2у — 3 раза в день;
10 неделя — 20 сильных сжатий 3 раза в день
|
2 . Вертикальная динамическая нагрузка боковых зубов
|
Вместо сжатий разной интенсивности используется быстрое ударное «захлопывание» широко открытого рта с умеренной и предельной силой
|
3 . Горизонтальная динамическая нагрузка боковых зубов
|
Включает при той же численности движений, кратности и периодичности упражнений в течение дня умеренное и максимальное отведение нижней челюсти попеременно в обе стороны со скольжением зубов по зубам (боковые удары бугров по буграм)
|
4-й, 5-й, 6-й комплексы содержат аналогичные упражнения только для передней группы зубов |
|
Итого в день пациент должен 3-кратно выполнить 10-20 со-ответствующих движений 6-ти типов с длительностью силового напряжения при каждом виде нагрузки до 3 сек и расслаблением 2 сек. Суммарно это 10 минут интенсивной работы челюстно-лицевой области в 3 приема. Выполнение упражнений возможно в дороге, в бытовых условиях.
 Приложение
1.
Приложение
1.
Приложение 2. Пародонтологические карты
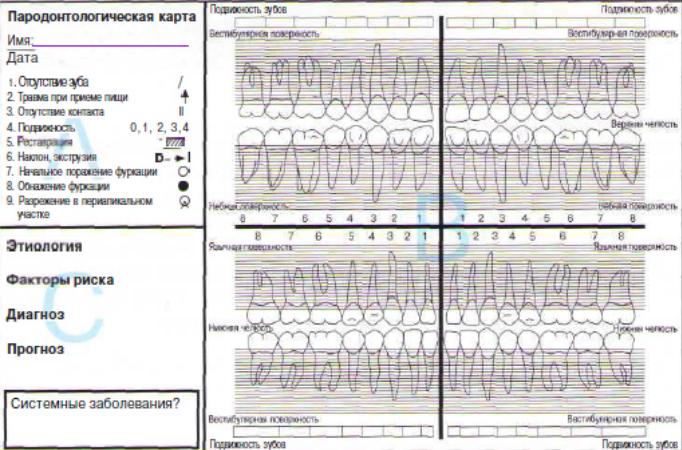
A. Глоссарий для заполнения формы.
B. Пародонтологические данные. Уровень края десны и глуби-
на зондирования вносятся в схему с миллиметровой маркировкой. Создается визуальное представление о состоянии тканей пародонта.
C. Этиология, факторы риска, диагноз и прогноз. Диагноз ставится на основании наиболее важных системных и местных факторов. Прогноз носит приблизительный характер.
A
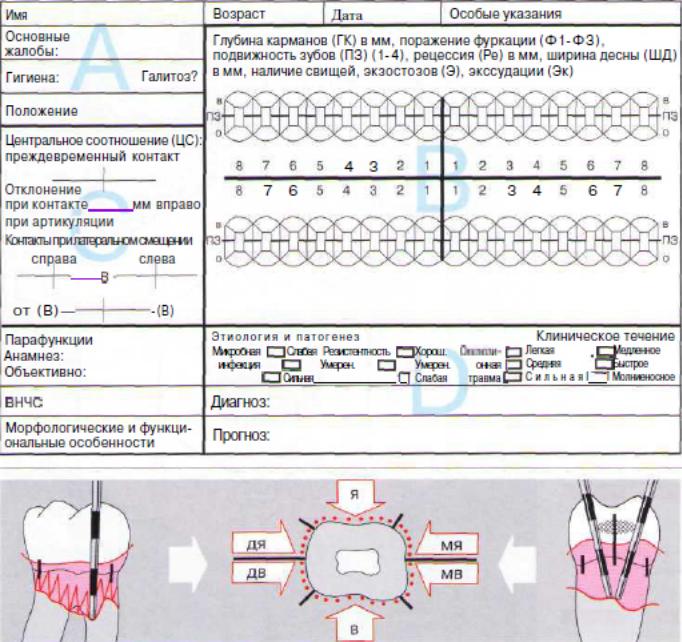 .
Паспортная часть, жалобы, анамнез.
.
Паспортная часть, жалобы, анамнез.
B. Пародонтологические данные. Глубина карманов в мм и со-
ответствующая ей цветовая маркировка: 0-3 мм.
4—6 мм — розовый цвет. 7 мм и более — красный цвет.
ПЗ — подвижность зубов. В карте есть место для регистрации величины рецессии (Ре),
поражения фуркации (Ф), ширины десневого края и т.д. Для подсчета потери прикрепления
суммируют глубину кармана и величину рецессии или гиперплазии десны.
C. Функциональные особенности.
D. Этиология, факторы риска, диагноз и прогноз.
Техника измерения глубины карманов.
Зонд обводят вокруг зуба, двигаясь от язычной поверхности к вестибулярной. Отмечают наибольшую глубину для 6 поверхностей.
