
ЗАНЯТИЕ №8
6. Приложения.
Контрольные вопросы для определения исходного уровня знаний (α=2).
1.Теоретические основы применения рентгенологического исследования в ортодонтии.
2.Разновидности рентгенологических методов исследования в ортодонтии.
3.Внутриротовая контактная рентгенография. Показания к проведению. Диагностические возможности.
4.Рентгенография срединно-небного шва. Показания к применению. Диагностические возможности.
5.Рентгенологические методы исследования височно-нижнечелюстного сустава.
6. Ортопантомография. Особенности метода исследования. Диагностические возможности.
7. Исследование костного возраста в ортодонтии.
8.Показания для проведения рентгенографии кисти руки в процессе ортодонтического лечения.
9. Рентгенанатомия структур челюстно-лицевой области на разных стадиях формирования.
10.Рентгенологическая характеристика процесса минерализации зубов и корней.
11.Рентгенологическая характеристика процесса формирования корня зуба.
12. Рентгенологическая характеристика процесса смены временных зубов на постоянные.
13.Рентгенологические отличия временных зубов от постоянных.
14.Рентгенологическая характеристика зубочелюстной системы в период временного прикуса.
15.Рентгенологическая характеристика зубочелюстной системы в период сменного прикуса.
16.Рентгенологическая характеристика зубочелюстной системы в период постоянного прикуса.
Содержание занятия.
Рентгенологические методы исследования в ортодонтии.
В1895 году Конрад Рентген сделал свое первое сообщение о лучах, которые он назвал Х-лучами. В широком спектре электромагнитных волн Х-лучи занимают спектральный участок между ультрафиолетовыми и гамма-лучами. Рентгеновское излучение может распространяться в разных средах: воздухе, твердых телах, безвоздушном пространстве. Проходя через разные предметы, лучи частично поглощаются, отражаются, изменяют направление. Проникающая способность рентгеновского излучения тем выше, чем короче длина волны. Условно различают длинноволновое и коротковолновое рентгеновское излучение.
Рентгеновские лучи оказывают также ионизирующее, флюоресцентное, фотохимическое и биологическое действие.
Ионизация - это процесс преобразования электрически нейтральных атомов (молекул) вещества в заряженные части - ионы.
Рентгеновские лучи способны вызвать флюоресценцию, то есть свечение ряда сложных солей и кристаллов. На этом свойстве основана одна из основных методик рентгенологического исследования – рентгеноскопия. Рентгеноскопия {син. рентгенологическое просвечивание) - метод исследования, основанный на получении рентгенологического изображения на флюоресцентном экране, экране электроннооптического преобразователя или телевизионном экране.
Способность рентгеновских лучей проникать через светопроницаемые предметы и воздействовать на светочувствительный слой фотографической пленки (фотохимическое действие) создает возможность проведения рентгенографии.
Рентгенография - метод рентгенологического исследования, при котором с помощью рентгеновского излучения на чувствительном к нему материале (рентгеновской пленке) получают фиксированное изображение исследуемого объекта.
Рентгенологический метод исследования нашел широкое применение в стоматологии, и в частности, в ортодонтии. Он используется как для диагностики, так и для определения эффективности проведенных вмешательств. Применение повторных рентгенограмм в динамике лечения позволяет проследить течение патологического процесса, своевременно обнаружить и предотвратить возможные осложнения, составить план и прогноз ортодонтического лечения.
В зависимости от расположения рентгеновской пленки по отношению к зубам методы рентгенографии подразделяют на внутри- и внеротовые. В клинике ортодонтии используют контактные и рентгенограммы вприкус или окклюзионные.
Внутриротовая контактная рентгенография по правилу изометрии показана:
- при наличии диастем;
- аномалиях положения отдельных или групп зубов;
- наличии сверхкомплектных или ретенированных зубов;
- при определении степени резорбции корней временных или стадии формирования корней постоянных зубов. Она позволяет определить следующие параметры
1.Принадлежность зубов ко временному или постоянному прикусу.
2.Анатомические особенности строения зуба (форма и размеры; количество и положение корней).
3.Состояние твердых тканей коронки зуба (интактный зуб, кариозная или полость, сообщающаяся с полостью зуба).
4.Состояние периапикальных тканей зубов.
5.Степень резорбции корней временных зубов.
6.Наличие, положение, степень формирования фолликула постоянного зуба.
7.Соотношение фолликула постоянного зуба и корней временного.
8.Стадию формирования корней постоянных зубов.
9.Состояние нёбного шва.
10. Размер непрорезавшегося зуба.
11. Наличие и положение сверхкомплектных и ретенированных зубов.
12. Наличие перелома коронки или корня зуба.
13. Направление наклона коронки и корня аномально расположенного зуба по отношению к медиально или дистально расположенному зубу.
Размер непрорезавшегося зуба определяют по формуле:
X = (х×у) : у
где: X - размер непрорезавшегося зуба; х - размер непрорезавшегося зуба на рентгенограмме; у - размер прорезавшегося одноименного зуба противоположной стороны; У - его размер на рентгенограмме.
Распространенным способом внутриротовой съемки является рентгенография вприкус, или окклюзионная рентгенография, с помощью которой можно получить:
1. Участок большей протяженности.
2. Наличие и расположение ретенированных зубов.
3. Состояние нёбного шва.
4.Наличие конкрементов поднижнечелюстной и подъязычной слюнных желёз.
5. Наличие линии перелома при травме.
6. Наличие перелома коронки или корня зуба при травме.
Съемку вприкус производят при обследовании детей и подростков с нарушением открывания рта, а также при повышенной чувствительности слизистой оболочки полости рта, приводящей к рвотному рефлексу.
Р ентгенограмма
нёбного шва.
В тех случаях, когда диагностируют
сужение верхней зубной дуги и планируют
ее расширение, а также при лечении
диастем показана рентгенография нёбного
шва. Более выраженный нёбный шов обычно
определяется при диастемах. Ширина и
плотность его нередко соответствуют
величине диастемы. При диастемах
небольших размеров нёбный шов - средней
ширины и плотности, а при диастемах
величиной в 4-5 мм - широкий и плотный
(см. рис. 1).
ентгенограмма
нёбного шва.
В тех случаях, когда диагностируют
сужение верхней зубной дуги и планируют
ее расширение, а также при лечении
диастем показана рентгенография нёбного
шва. Более выраженный нёбный шов обычно
определяется при диастемах. Ширина и
плотность его нередко соответствуют
величине диастемы. При диастемах
небольших размеров нёбный шов - средней
ширины и плотности, а при диастемах
величиной в 4-5 мм - широкий и плотный
(см. рис. 1).
Рис.1 Рентгенограмма небного шва.
При быстром расширении верхней челюсти с помощью несъемных ортодонтических конструкций происходит раскрытие нёбного шва. В таких случаях на рентгенограмме видна темная полоска. Иногда отмечается небольшое разрежение костной ткани или расширение щели между корнями центральных резцов ближе к вершине альвеолярного отростка.
В некоторых случаях возникает необходимость в оценке различных участков верхней и нижней челюстей, ВНЧС, лицевых костей, изображение которых не получается на внутриротовых снимках или они видны лишь частично. На внеротовых снимках изображение зубов и окружающих их тканей получается менее структурным. Поэтому к такой съемке прибегают лишь в тех случаях, когда получить внутриротовые рентгенограммы не представляется возможным (повышенный рвотный рефлекс, тризм и т. п.).
Рентгенограмма боковой проекции тела и ветви нижней челюсти показана, если нет необходимости определения состояния твердых тканей зубов и периапикальных тканей. На внеротовых рентгенограммах тела и ветви нижней челюсти появляется возможность изучения соотношения их размеров; измерения угла нижней челюсти; положения, степени формирования или характера прорезывания третьих постоянных моляров («зубов мудрости»).
Рентгенограмма височно-нижнечелюстных суставов Показанием к проведению такого метода является наличие у пациентов жалоб или симптоматики со стороны ВНЧС или наличие зубочелюстной аномалии, которая связана со смещением нижней челюсти (дистальный, мезиальный или перекрестный прикус).
Обзорная рентгенография ВНЧС проводится методом Schuller, Parma и др. Височнонижнечелюстной сустав у детей проще всего снимать по Parma. Метод Parma - это контактная съемка крупным планом, которую можно провести при помощи дентального рентгеновского аппарата после удаления тубуса. По методике Parma можно получить функциональные рентгенограммы ВНЧС. Для этого изготовливают по два снимка при открытом и закрытом рте (при сомкнутых зубах в положении центральной окклюзии).
На таких рентгенограммах определяется:
1. Положение суставных головок в суставных ямках.
2.Соотношение суставных головок и других элементов, составляющих сустав.
3. Ширина суставной щели.
Для получения изображения суставов по методике Schuller съемку проводят со специальным тубусом длиной 50 см. При угле наклона его в 30° центральный луч направляют на область черепа здоровой стороны (на ширину ладони выше наружного слухового прохода), одновременно он проходит через слуховое отверстие исследуемой стороны, т.е. почти аксиально через суставную головку. На рентгенограммах, полученных по этой методике, можно выявить:
1. Контуры элементов сустава.
2. Взаимоотношение элементов сустава.
3. Грубые патологические изменения.
Однако эта укладка непригодна для изучения функции ВНЧС. Кроме того, возможны различные искажения, особенно ширины суставной щели. На снимке также плохо различимы мелкие изменения в суставе.
Томография - послойное изображение исследуемого объекта на ретгеновской пленке - дополнительный метод, позволяющий получить изображение определенного слоя. Томография используется в основном для уточнения патологии верхней челюсти и при исследованиях ВНЧС.
Томография височно-нижнечелюстных суставов
В рентгенологии известно не менее 30 методов изучения функций ВНЧС, в нашей стране широкое применение получила томография ВНЧС -послойная рентгенография, при которой улучшается резкость и четкость изображения анатомических образовании выделяемого слоя.
Т омограмма
(рис.2) дает возможность получить важнейшие
показатели форму суставной впадины, ее
ширину, глубину и выраженность суставного
бугорка, форму суставной головки и
величину суставной щели между головкой
и впадиной в ее переднем, среднем и
заднем отделах. При физиологической
окклюзии суставные головки располагаются
обычно в середине суставной впадины.
При аномалиях окклюзии наблюдаются три
основных положения суставных головок
они могут находиться в середине суставных
ямок, смещены назад и вверх или вперед
и вниз.
омограмма
(рис.2) дает возможность получить важнейшие
показатели форму суставной впадины, ее
ширину, глубину и выраженность суставного
бугорка, форму суставной головки и
величину суставной щели между головкой
и впадиной в ее переднем, среднем и
заднем отделах. При физиологической
окклюзии суставные головки располагаются
обычно в середине суставной впадины.
При аномалиях окклюзии наблюдаются три
основных положения суставных головок
они могут находиться в середине суставных
ямок, смещены назад и вверх или вперед
и вниз.
Рис. 2 Расшифровка томограммы ВНЧС.
Существует несколько методов расчета томограмм ВНЧС. На кафедре ортодонтии и детского протезирования ММСИ используют методику расшифровки томограмм Н.А. Рабухиной (1966) в модификации И.Б. Андросовой, А.А. Аникиенко, Л.И. Камышевой (1976) (Рис.2).
Вершина суставного бугорка соединяется с нижним краем отверстия наружного слухового прохода (AB). Из верхней точки суставной впадины (L); опускается перпендикуляр на эту линию (отмечаечся точка пересечения К). Из точки К под углом 45° справа и слева проводятся прямые линии до пересечения с суставной впадиной, таким образом получают расстояние a и с, проводя из точки К перпендикуляр получают расстояние б.
Из нижней точки вырезки нижней челюсти опускается перпендикуляр на продолжение к линии LN. На томограмме измеряют:
- длину мыщелкового отростка (NМ),
- высоту головки нижней челюсти (КМ),
- ширину головки нижней челюсти А1В1,
- ширину суставной щели: у входа в переднем отделе АА1
у входа в заднем отделе В1В
под углом 45° в переднем отделе (а), под углом 45° в заднем отделе (с),
в верхнем отделе (b)
Магнитный резонанс, или, как его называют в естественных науках, - ядерный магнитный резонанс (ЯМР), - это явление, впервые упомянутое в научной литературе в 1946 учеными США Р. В1осп и Е. РигсеН. Современное название метода - магнитно-резонансная томография (МРТ).
Главное преимущество МРТ перед другими методами лучевой диагностики - возможность визуализации суставного диска и внутрисуставных связок ВНЧС в условиях естественной контрастности.
Среди специальных методик рентгенологического исследования важную роль в изучении зубочелюстной системы у детей и подростков играет ортопантомография.
Ортопантомография - информативный метод диагностики при зубочелюстных аномалиях, переломах челюстей.
Техника выполнения ортопантомографии характеризуется тем, что – рентгеновская пленка вращается в том, направлении что и источник излучения, так что во время вращения всегда облучается иная часть пленки.
Благодаря этой методике на одной рентгенограмме получается одномоментное изображение всей зубочелюстной системы как единого функционального комплекса практически без угловых искажений. Однако изображение на пленке несколько увеличено, причем неодинаково в центральном и боковых участках челюстей. Следует отметить также нечеткость изображения передних отделов челюстей и проекцию на них шейного отдела позвоночника. Ортопантомограмма позволяет получить на верхней челюсти отображение зубной, альвеолярной и базальной дуг; сошника; полостей носа; верхнечелюстных пазух; скуловых костей; на нижней челюсти - зубной, альвеолярной и базальной дуг; края нижней челюсти; ветвей и углов челюсти
Ортопантомография позволяет определить следующие параметры:
1.Прикус: временный, сменный или постоянный.
2.Соответствие количества зубов возрасту (комплект зубов). 3.Совпадение срединной линии между верхними и нижними центральными резцами.
4.Взаимоотношение зубных рядов в сагиттальном направлении: нормальное, дистальное или мезиальное (класс по Энглю).
5.Глубину резцового перекрытия.
* Примечание: анализ п. 4-5 возможен для съемки при стиснутых зубах.
6.Изменение наклона зубов относительно соседних зубов и срединно-сагиттальной плоскости.
7.Величину угла наклона аномально расположенного зуба.
8. Вид, тип и степень резорбции корней временных зубов.
9. Отсутствие зачатков постоянных зубов.
10. Положение зачатков постоянных зубов.
11. Стадию формирования зачатков постоянных зубов.
12. Стадию формирования корней постоянных зубов.
13. Соотношение зачатков постоянных зубов и корней временных зубов.
14. Наличие сверхкомплектных зубов.
15. Наличие ретенированных зубов.
16. Положение ретенированного зуба (наклон оси) относительно соседних зубов и срединно-сагиттальной плоскости.
17. Наличие и положение зачатков третьих постоянных моляров, стадию их формирования.
18. Наличие пломбированных зубов.
19. Состояние пломбированных зубов.
20. Состояние периапикальных тканей зубов.
21.Относительную зубоальвеолярную высоту в переднем и боковых участках челюстей.
22. Асимметрию правой и левой половин нижней части лицевого скелета.
23. Величину тела нижней челюсти.
24. Величину ветви нижней челюсти.
25. Величину углов нижней челюсти.
26. Наличие искривления носовой перегородки.
27. Величину носовых раковин.
28. Величину носовой полости.
29. Величину и состояние гайморовых полостей.
30. Форму и положение врожденной расщелины альвеолярного отростка и тела верхней челюсти.
31. Форму суставных головок обоих ВНЧС.
32. Соответствие размеров суставных головок обоих ВНЧС.
33. Выраженность шейки суставного отростка.
34. Расположение суставных головок ВНЧС в суставных ямках относительно суставного бугорка.
35. Размеры суставной ямки.
На ортопантомограмме принято проводить горизонтальные, вертикальные и косые линии. Основной линией ссылки является медианная плоскость. Параллельно ей проводят касательные к дистальной поверхности суставных головок нижней челюсти, а также линии, проходящие через межбугорковую фиссуру первых верхних постоянных моляров. Кроме того, проводят касательные к верхнему контуру суставных головок, к режущим краям верхних и нижних центральных резцов и продольные оси зубов. На ортопантомограмме изучают соотношение отдельных участков челюстей. Применяют измерительную сетку, что важно для прогноза возможности прорезывания ретенированных зубов.
Изучение ортопантомограмм челюстей имеет большое значение при планировании комплексного лечения: ортодонтического, хирургического, протетического и терапевтического методов. Получение увеличенного изображения облегчает более детальное изучение образований малой величины.
Наряду с достоинствами ортопантомография имеет и недостатки.
К ним относятся проекционное искажение изображения, что связано с вариабельностью величины и формы головы, и недостаточно четкое отображение структуры костной ткани. Однако, немотря на недостатки, ортопантомография рекомендуется как метод обследования больных с целью диагностики зубочелюстных аномалий.
А натомия
мягких тканей и околоносовых пазух.
натомия
мягких тканей и околоносовых пазух.
А.-Проекция аденоидов. В. Проекция – мягкого неба. С.Проекция мочки уха. D.Воздушный столб носоглотки. E.Проекция спинки языка. F. Проекция надгортанника. G.Проекция передней стенки глотки. H.Проекция задней стенки глотки. I.Воздушный столб в полости носа.
Анатомия костных структур.
1.Перегородка носа 2.Полость носа 3.Нижняя носовая раковина
4.Передняя носовая ость. 5.Нижнеглазничный край. 6.Нижнеглазничный канал.7.Дно носа - твердое небо. 8.Скуловой контрфорс. 9.Скуловая дуга.
10.Крыловидно-верхнечелюстная щель. 11.Латеральная крыловидная пластинка. 12.Суставной бугорок. 13.Наружный слуховой проход. 14.Шиловидный отросток. 15.Головка нижней челюсти. 16.Полулунная вырезка нижней челюсти. 17. Шейный позвонок. 18. Отверстие поперечного отростка. 19.Наружная косая линия. 20.Внутренняя косая линия. 21.Нижнечелюстное отверстие. 22. Нижнечелюстной канал. 23.Ментальное отверстие. 24.Нижний край нижней челюсти. 25.Краевая вырезка перед углом нижней челюсти. 26.Подьязычная кость. 27.Венечный отросток.
Компьютерная дентальная рентгенография - радиовизиография - основана на использовании цифровых технологий, что позволяет увеличить размеры изображения, усилить контрастность, измерить длину корневых каналов, осуществить денситометрию, быстро получить информацию; исключает фотопроцесс, снижает дозу ионизирующего излучения в 2-3 раза. Изображение на экране монитора более информативно, чем полученные отпечатки на бумаге.
Исследование костного возраста в ортодонтии.
Исследования, посвященные костному возрасту, впервые были проведены педиатрами. В ортодонтии первыми стали изучать рентгенограммы кистей рук Т. W. Todd (1937), W. W. Greulich и S. I. Pyle (1950), Н. Deplagne (1962), затем A. Bjork и S. Helm (1967), Т. Rakosi и соавт. (1993).
Изучают рентгенограммы кистей рук (фаланги пальцев, кости пясти и запястья, эпифизы лучевой и локтевой костей), поскольку имеются возрастные различия в степени окостенения.
Н а
рентгенограммах кистей рук определяют
по Бьорку степень формирования эпифизов
и диафизов фаланг I,
II
и III
пальцев, соединение эпифизов и диафизов,
период появления сесамовидных костей.
Уточняют стадию формирования кистей
рук:
а
рентгенограммах кистей рук определяют
по Бьорку степень формирования эпифизов
и диафизов фаланг I,
II
и III
пальцев, соединение эпифизов и диафизов,
период появления сесамовидных костей.
Уточняют стадию формирования кистей
рук:
Рис. 3. Топографическая анатомия скелета кисти 1, 2, 3, 4, 5 - фаланги пальцев, 6 - дистальная фаланга, 7 - медиальная фаланга, 8 - проксимальная фаланга, 9 - сесамовидная кость, 10, 11 - большая и малая трапециевидные кости, 12, 13 - крючок крючковидной кости и крючковидная кость, 14 - головчатая кость, 15 - гороховидная кость, 16 - трехгранная кость, 17 - полулунная кость, 18 - ладьевидная кость.
По рентгенограмме кисти (рис. 3) определяют костный возраст, разделяя его на 9 стадий.
1 стадия – РР2 - эпифиз и диафиз проксимальной фаланги(РР) 2-го пальца одинаковой ширины. Хронологический возраст девочек и мальчиков - 9 лет.
2 стадия – МР3 - эпифиз и диафиз медиальной фаланги (МР) 3-го пальца одинаковых размеров. Апогей роста наступит через 2 года, однако рост верхней челюсти заканчивается, а нижней - продолжается. Хронологический возраст девочек - 9 лет 7 мес, мальчиков - 11 лет 2 мес.
3 стадия – H1 - гороховидная кость (os pisiforme) минерализована, начинается минерализация крючковидной кости (os hamatum). Одинаковая ширина эпифиза и диафиза лучевой кости R.
Хронологический возраст девочек - 10 лет 5 мес, мальчиков - 11 лет 9 мес.
4 стадия – SH2 - появляется сесамовидная кость, (os sesamoideum) заканчивается минерализация крючковидной кости (os hamatum). Хронологический возраст девочек - 11 лет 3 мес, мальчиков -12 лет 5 мес. По Каминек, при лечении сагиттальных аномалий прикуса необходимо срочно перемещать нижнюю челюсть, так как можно пропустить благоприятный момент, особенно при II классе по Энглю.
5 стадия – MP3 cap - в медиальной фаланге 3-го пальца эпифиз шире, чем диафиз. PP1-диафиз срединной фаланги кости большого пальца инкапсулируется. Rcap – диафиз лучевой кости инкапсулируется перед эпифизом. Наступает пик пубертатного роста, совпадающий с началом менструального цикла у девочек. Хронологический возраст девочек - 12 лет 4 мес, мальчиков - 14 лет.
6 стадия —DP3 u - дистальная фаланга 3-го пальца формируется - исчезает полоса просвета между эпифизом и диафизом. Наступает спад пубертатного роста. Хронологический возраст девочек - 13 лет 1 мес, мальчиков - 15 лет 4 мес.
7 стадия – РР3 u - наблюдается соединение эпифиза и диафиза проксимальной фаланги 3-го пальца. Пик роста уже прошел. Хронологический возраст девочек - 14 лет 1 мес, мальчиков - 16 лет.
8 стадия – MP3 u наблюдается соединение эпифиза и диафиза медиальной фаланги 3-го пальца. Хронологический возраст девочек - 14 лет 3 мес, мальчиков - 16 лет. На этой стадии ребенок еще растет, но рост замедляется, и это необходимо учитывать. Каминек рекомендует проводить только наклон или перемещение зубов, изменение положения нижней челюсти уже невозможно.
9 стадия – Ru - соединение эпифиза и диафиза лучевой кости. Эта стадия свидетельствует об окончании формирования скелета ребенка. Хронологический возраст девушек - 16 лет 5 мес, юношей - 17 лет 3 мес. На этой стадии Каминек рекомендует планировать сложные челюстно-лицевые операции, которые необходимо проводить после окончания формирования скелета.
Проведенные также исследования которые позволяют исследовать стадии формирования кисти руки и стадии формирования зубо-челюстной системы на разных этапах развития Bjork (1967).Рис.4.5.

Рис.4 Периоды формирования зубочелюстной системы и скелета и их соответствие хронологическому возрасту и полу. Bjork .
Р ис.5
Стадии формирования кистей рук по
Бьорку.
ис.5
Стадии формирования кистей рук по
Бьорку.
Диагностические показания для выполнения рентгенограммы кисти руки следующие.
Перед началом ортодонтического лечения:
- определение соответствующего момента начала лечения.
- составление плана лечения.
- очередность этапов лечения.
- определение продолжительности лечения.
- оценка прогноза.
Во время ортодонтического лечения.
- контроль ситуации роста.
- определение наиболее благоприятного момента лечения.
- контроль этапов лечения.
- смена очередности применения аппаратов.
- определение времени ретенции.
После 16-го года жизни.
- определение времени ретенции.
-- определение времени проведения операций при выраженных скелетных нарушениях.
- корригирующие операции.
- определение времени вживления имплантов.
В ортодонтической практике важно определять стадии роста пациентов, особенно в период полового созревания, чтобы предвидеть периоды активного роста челюстей — так называемые пики роста.
Особое внимание уделяют началу минерализации сесамовидных костей, располагающихся в области межфалангового сочленения I пальца в толще сухожилий мышц. Их выявление свидетельствует о приближении периода интенсивного роста скелета, в частности челюстей, предшествующего периоду наступления половой зрелости. Учет этого признака важен для прогноза ортодонтического лечения аномалий прикуса, сочетающихся с недоразвитием или чрезмерным развитием челюстей.
S. M. Chapman различает четыре стадии формирования сесамовидных костей.
Отсутствие этих костей свидетельствует о стадии минимального роста, их появление — о стадии активного роста.
В стадии МР3 рост верхней челюсти заканчивается, а нижней — продолжается.
В стадии RU рост тела человека в длину заканчивается, а рост нижней челюсти может завершиться на 12—18 мес позже.
Таким образом, проведенные рентгенологические исследования помогают в уточнении диагноза, выборе метода и составления плана лечения в зависимости от возраста пациента.
Рентгенанатомия структур челюстно-лицевой области у детей.
Верхняя и нижняя челюсти представлены двумя слоями: наружным (кортикальная пластинка) и внутренним (губчатое вещество). Кортикальная пластинка проецируется на рентгенограмме в виде светлой бесструктурной непрерывной полоски.
Губчатое вещество челюсти имеет петлистый рисунок, образованный перекрещивающимися между собой балочками спонгиозы. Губчатое вещество челюстных костей новорожденного имеет нежный мелкопетлистый характер; в каждой челюсти расположены 18 фолликулов десяти временных и восьми постоянных зубов. Благодаря этому альвеолярные отростки верхней и нижней челюстей являются наиболее развитыми отделами челюстно-лицевой области.
Рентгенологическая картина в период временного прикуса разнообразная, полиморфная и изменяется с возрастом.
На рентгенограммах фолликул зуба определяется в виде округлого очага разрежения костной ткани четких очертаний, окруженного по периферии кортикальной пластинкой (оболочкой фолликула). Кортикальная пластинка кости, которая окружает будущий зачаток зуба, к началу минерализации коронки имеет вид сплошной узкой полоски; контуры будущего зуба становятся видны лишь после начала минерализации его коронки.
Рентгенологическая характеристика процесса минерализации зубов и корней.
Минерализация коронок боковых зубов начинается с верхушек бугров, а резцов - с режущего края, и на рентгенограмме они выглядят как точечные очаги обызвествления, их количество разное. Так, в резцах обычно отмечается наличие трех центров обызвествления, в клыках - четыре, в молярах и премолярах их столько, сколько бугорков на жевательной поверхности.
М
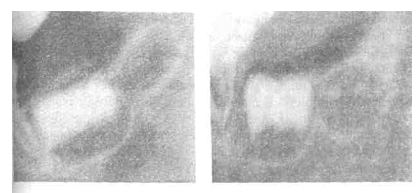
 инерализация
распространяется вниз, к пришеечной
области, и на боковых зубах различают
стадию кольца, «колпачка» или «черепка».
инерализация
распространяется вниз, к пришеечной
области, и на боковых зубах различают
стадию кольца, «колпачка» или «черепка».
Р |
Рис .6.2 Фолликул зуба 3.6 определяются 2 участка минерализации
|
|
Рис. 6.3 Фолликул 3.6 минерализация в виде кольца |
Рис. 6.4 Фолликул 3.6 минерализация в виде «колпачка», «черепка» |
|
Рис 6.1-4 Стадии минерализации фолликула постоянного моляра.
На резцах определяются контуры минерализованной коронки разной величины. У грудного ребенка на рентгенограммах челюстей определяется минерализация 1/6 части коронок центральных резцов, приблизительно 2/3 коронок латеральных резцов и иногда обызвествление в области верхушки клыка, заметно обызвествление в области бугорков временных моляров. Иногда видны участки обызвествления в области бугорков первого постоянного моляра и режущего края резца.
Отмечено, что у девочек прорезывание зубов происходит чуть раньше, чем у мальчиков. Однако встречаются индивидуальные отклонения от средних норм прорезывания. Даже колебания в границах 6 месяцев рассматриваются как норма. Рахит, хронические диспепсические нарушения, острые инфекции, эндокринные заболевания, нарушения питания, гиповитаминозы могут влиять на сроки минерализации и прорезывания зубов. В таких случаях рентгенологическое исследование позволяет определить наличие или отсутствие зачатков, оценить степень их формирования с учетом возраста.
Минерализация зубов постоянного прикуса начинается с первых моляров на 9 месяце внутриутробного развития. Сроки полной минерализации коронок и корней временных и постоянных зубов представлены в таблице 1.
Сроки минерализации коронок и корней временных и постоянных зубов
Минерализация коронок |
Минерализация корней |
Минерализация коронок |
Минерализация корней |
||
I на 1-2 мес. жизни |
до 2 лет |
1 |
до 4 лет |
в 10 лет |
|
II в 3-4 мес. жизни |
до 2 лет |
2 |
до 4 лет |
в 10 лет |
|
III в 9 мес. жизни |
в 5 лет |
3 |
до 6 лет |
в 13 лет |
|
IV в 6 мес. жизни |
в 4 года |
4 |
до 7 лет |
в 12 лет |
|
V в 12 мес. жизни |
в 4 года |
5 |
до 7 лет |
в 12 лет |
|
|
|
6 |
до 3 лет |
в 10 лет |
|
|
|
7 |
до 8-9 лет |
в 15 лет |
|
Рентгенологически различают 5 стадий развития корня зуба и периодонта:
I - стадия роста корня в длину;
II - стадия несформированной верхушки;
III - стадия незакрытой верхушки;
IV - стадия несформированного периодонта;
V - стадия полного завершения формирования корня и периодонта.
Рентгенологическая картина несформированной верхушки корня зуба и окружающих его тканей следующая: стенки корня параллельны, ширина их постепенно уменьшается, заканчиваясь остриями. Корневой канал имеет меньшую ширину в области, которая прилегает к полости зуба, и большую - у формирующегося апикального отверстия, что придает ему воронкообразный вид, или вид раструба. Периодонтальная щель имеет одинаковую ширину по всей длине корня, у верхушки корня она сливается с зоной роста; апикальное отверстие очень широкое.
На стадии незакрытой верхушки стенки корня отличаются большей толщиной стенок, у верхушки корня они сомкнуты не полностью. Поэтому на рентгенограмме четко видна проекция верхушечного отверстия, которое в зубах со сформированным корнем обычно не различают. Корневой канал широкий, но с меньшим диаметром в области верхушки, чем у шейки зуба. Периодонтальная щель становится различимой и в области верхушки корня, где она более широкая, чем вокруг других отделов корня. Более широкой периодонтальная щель остается еще некоторое время, и после того, как верхушка корня закончит свое развитие - произойдет ее закрытие.
Р асширенная
периодонтальная щель в области нижних
постоянных центральных резцов наблюдается
до 11 лет; в области латеральных резцов
и первых моляров - до 11 лет; клыков - до
17 лет. В старшем возрасте периодонтальная
щель имеет в норме равномерную ширину
по всей длине, а апикальное отверстие
не проецируется. Изменение ширины
периодонтальной щели в сторону уменьшения
или увеличения свидетельствует о наличии
патологического процесса.
асширенная
периодонтальная щель в области нижних
постоянных центральных резцов наблюдается
до 11 лет; в области латеральных резцов
и первых моляров - до 11 лет; клыков - до
17 лет. В старшем возрасте периодонтальная
щель имеет в норме равномерную ширину
по всей длине, а апикальное отверстие
не проецируется. Изменение ширины
периодонтальной щели в сторону уменьшения
или увеличения свидетельствует о наличии
патологического процесса.
Р ис 7.1 Рис 7.2 Рис 7.3.
Рис. 7.1-3 Стадии формирования корня зуба.
7.1 стадия несформированной верхушки (раструба);
7.2 стадия незакрытой верхушки;
7.3 стадия полного завершения формирования корня
В периоде сменного прикуса рентгенологически определяется смещение зачатков постоянных зубов к альвеолярному отростку после завершения процесса минерализации коронки. С момента окончания формирования коронки до полного прорезывания постоянных зубов проходит приблизительно 5 лет. Прорезыванию предшествует физиологическая резорбция корней временных зубов.
Наряду с резорбцией корней временных зубов в костной ткани челюстей происходят репаративные процессы; их сочетание обеспечивает наличие костной ткани вокруг резорбирующихся корней.
В зависимости от особенностей резорбции корней временных зубов
Т. Ф. Виноградова различает три вида резорбции:
- физиологическую, патологическую и идиопатическую. Физиологическая резорбция происходит в интактных зубах и зубах, которые лечили по поводу кариеса и пульпита, не осложненного периодонтитом. Патологическая резорбция происходит при периодонтитах, периоститах, остеомиелитах, кистах, при опухолевых процессах.
В зависимости от локализации выделяют три типа физиологической резорбции:
1.Равномерная резорбция всех корней.
2.Преобладает резорбция одного из корней, так называемый неравномерный тип резорбции. Чаще такой тип резорбции начинается с дистального корня нижних и дистального щечного корня верхних моляров. Неравномерная резорбция может наблюдаться и в однокорневых зубах.
3.Преобладает резорбция в области бифуркации с сохранением корней. Такой тип резорбции может привести к сообщению с коронковой частью пульпы.
В однокорневых зубах чаще отмечается равномерная резорбция, иногда неравномерная - преимущественно с язычной стороны корня в резцах и в медиальных отделах корня - в клыках.
 8.1
8.2 8.3
8.1
8.2 8.3
Рис. Виды резорбции корней по Т.Ф.Виноградовой.

 ис
6.1 Минерализация фолликула 3.6 не
началась
ис
6.1 Минерализация фолликула 3.6 не
началась