
- •Могилев,2008 Содержание:
- •Возможности разработки вакцин
- •Профилактика спиДа, вич
- •Введение
- •Особенности возбудителя спиДа
- •Происхождение вируса спиДа
- •Строение и жизненный цикл вируса спиДа
- •Пути передачи вич, спиДа
- •Симптомы спиДа, вич
- •Препараты, противостоящие спиДу
- •Возможности разработки вакцин
- •Профилактика спиДа, вич
- •Литература
Пути передачи вич, спиДа
Источником инфекции является инфицированный человек, находящийся на любой стадии заболевания, т. е. независимо от клинических признаков болезни.
Основные пути заражения: половой (вагинальное или анальное сношение с зараженным партнером), парентеральный ( переливание инфицированной ВИЧ крови; внутривенное введение лекарственных средств или наркотиков нестерильными шприцами при повторном их использовании);
В соответствии с описанными путями и факторами передачи возбудителя эпидемиологический анализ позволяет выявить несколько групп повышенного риска заболевания СПИД :
1. Гомосексуалисты и бисексуалы. В США , где количество больных СПИД сегодня наибольшее по сравнению с другими странами мира , 73,6 % больных приходится на долю данной группы .
2. Наркоманы, использующие внутривенное введение наркотиков. Среди больных СПИД зарегистрированных в США , удельный вес данной категории пациентов составляет 17 % .
3.Проститутки. Инфицированность в данной группе достигает 40 % , а в странах Африки - до 90 % .
4.Больные гемофилией лица, эпизодически подвергающиеся переливаниям крови или её компонентов. Исследования французских специалистов (Sultan Y., 1987) показывают ,что инфицированность ВИЧ у больных гемофилией во Франции достигает 48 % , тогда как в США вирусом СПИД инфицировано более 2/3 пациентов (Levine P. H. ,1987) .
5.Больные сифилисом и вирусным гепатитом в при затяжном и хроническом течении. Эпидемиологическая и отчасти патогенетическая связь между сифилисом и СПИД настолько существенна, что ряд исследователей даже рассматривают СПИД как оппортунистическую инфекцию у больных сифилисом.
Симптомы спиДа, вич
К симптомам ВИЧ относят:
лихорадка невыясненной этиологии более 1 мес.;
общая слабость;
головная боль;
повышенная утомляемость;
длительная диарея ( более 1-2 месяцев);
необъяснимая потеря массы тела на 10% и более;
пневмония, устойчивая к стандартной терапии;
затяжное, повторяющееся или не поддающееся обычному лечению воспаление легких;
бронхиальный и легочный кандидоз;
постоянный кашель более 1 мес.;
увеличение лимфоузлов 2-х и более групп свыше 1 мес.;
слабоумие у ранее здоровых людей;
лимфома головного мозга;
другие, более тяжелые болезни.
Признаками СПИДа являются увеличенные лимфатические узлы. Чаще увеличиваются заднешейные, надключичные, локтевые, подмышечные и паховые лимфатические узлы.
Препараты, противостоящие спиДу
ВИРУС ИММУНОДЕФИЦИТА относится к лентивирусам («вирусам замедленного действия»), к подгруппе ретровирусов, способных подстраивать свой жизненный цикл под жизненный цикл клетки-хозяина, превращая свою генетическую молекулу РНК в ДНК и встраивая ее в геном клетки. Столь прочная связь, которую вирусы образуют со здоровой клеткой, сводит традиционно применяемые меры борьбы с ними практически на нет. Поэтому сложность данной проблемы заставила исследователей всего мира искать новые сильнодействующие средства против смертоносного вируса. Однако прошло несколько лет, прежде чем в клинической практике начали применять специальные лекарственные средства, направленные на угнетение процесса размножения вирусов.
Первый такой противоретро-вирусный препарат— AZT (зидовудин) — был разработан компанией «Глаксо Уэллкам» в 1987 году, немного позже появился — ZTS (ламивудин). Однако наибольшего эффекта врачи смогли достигнуть при использовании коктейля из этих двух лекарств. Выпущенный в 1996 году комбивир [зидовудин+ламивудин) стал первым высокоактивным антиретровирусным ингибитором (средство, угнетающее воздействие вируса). Комбивир, относящийся к классу «нуклеозидных ингибиторов обратной транскриптазы» (NSTI), блокирует обратную транскриптазу, один из трех ферментов, которые необходимы для ВИЧ-воспроизведения. Но поскольку препараты NSTI так и не смогли радикально справиться со СПИДом, изыскания в этой области активно продолжались. Так появились «ингибиторы протеазы» (PI) и «ингибиторы ненуклеозидной обратной транскриптазы» (NNRTI). PI обрывают воспроизведение вируса, не позволяя его второму ферменту, протеазе, разделить вирусные протеины на короткие цепочки, необходимые для клонирования, a NNRTI воздействуют непосредственно на обратную транскриптазу, угнетая ее активность. Однако ВИЧ-вирус оказался очень «крепким орешком», способным в короткие сроки вырабатывать нечувстельность к вводимым пациентам антивирусным препаратам. А потому поиск новых эффективных средств воздействия и до сего дня остается вопросом крайне актуальным. «Эпидемия СПИДа научила медиков подходить к проблемам творчески. На третьем десятке существования пандемии СПИДа ученые делают все новые и новые открытия, которые могут стать основой для прогрессивных и радикальных методов терапии. И, кстати говоря, постоянно проводимые целевые исследования в этой области послужили тому, что изменились и ранее существовавшие представления о способах лечения инфекционных заболеваний
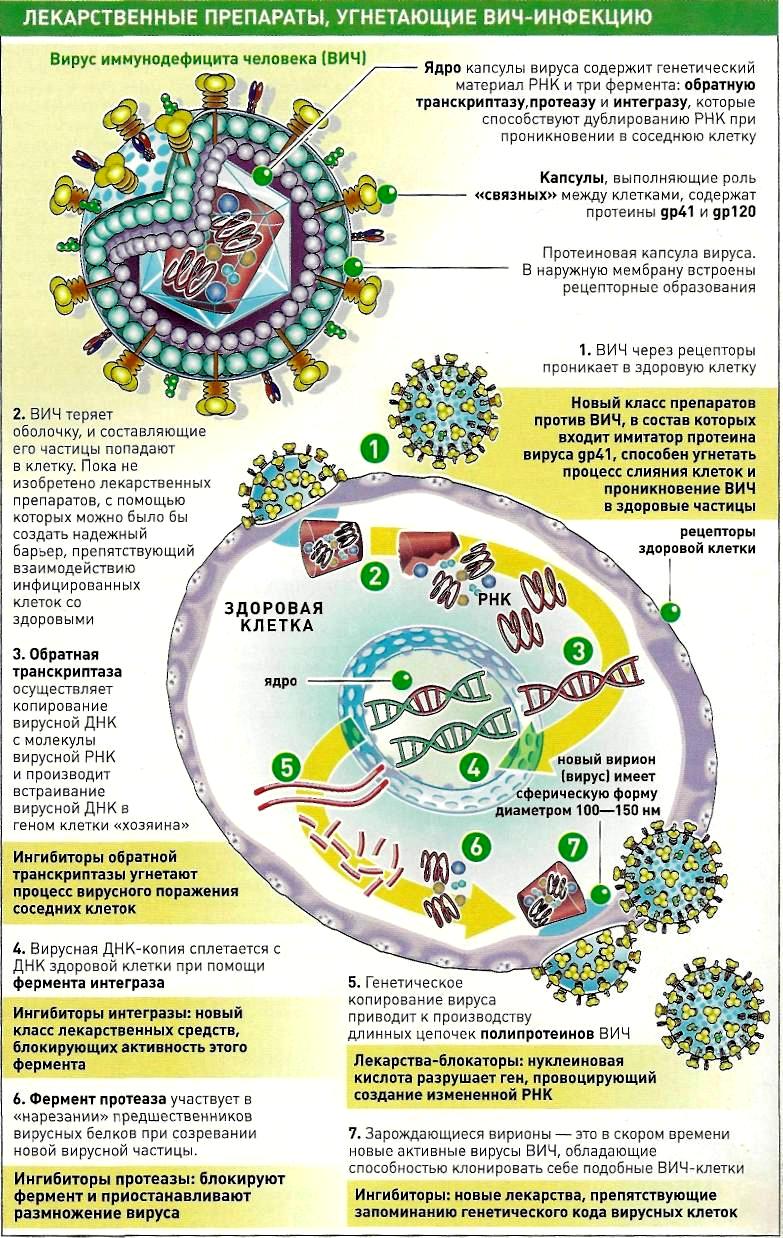
вообще», — сказал доктор Марк Фейнберг из Центра исследования вакцин Университета Эмори в Декатуре (штат Джорджия). Результатом этой глобальной работы явилось создание нескольких максимально прогрессивных направлений, лекарственные препараты каждого из которых способны создать непреодолимый барьер для развития и существования ВИЧ-инфекции. На основании их действия «атака» смертоносного вируса осуществляется следующими путями:
предотвращением слияния вирусной и клеточной мембран, с помощью которого вирус проникает в клетку;
угнетением ферментов, копирующих геном РНК вируса в ДНК клетки хозяина;
разрушением цепей аминокислот, «упаковывающих» генетический материал ВИЧ в зарождающиеся вирионы, или новые вирусы ВИЧ.
