
пульмонология
.pdfНагноительныезаболеваниялегких
Определение
Абсцесс легкого - это ограниченный участок легочного некроза инфекционной этиологии с единственной или доминирующей полостью диаметром 2 см и более. При наличии множественных полостей или солитарной полости менее 2 см в диаметре используется термин "некротизирующая или деструктивная пневмония".
Гангрена легкого - более тяжелое патологическое состояние, характеризующееся обширным гнойно-гнилостным некрозом и ихорозным распадом значительного участка легочной ткани, чаще доли, 2 долей или всего легкого без четких признаков демаркации, имеющее тенденцию к дальнейшему распространению и проявляющееся крайне тяжелым общим состоянием больного. В отличие от абсцесса полость при гангрене легкого содержит секвестры легочной ткани.
Этиология
Не все этиологические агенты внебольничных пневмоний способны вызывать деструкцию легочной ткани. В наибольшей степени это характерно для таких возбудителей, как Pseudomonas aeruginosa, Proteus mirabilis, Escherichia coli, Staphylococcus aureus (золотистый стафилококк) и Klebsiella pneumoniae, значительно реже - Streptococcus pneumoniae и гемолизирующий стафилококк. В последние годы доказана роль стрептококков группы А (Streptococcus pyogenes) в развитие некроза легочной ткани. Это аэробные бактерии.
Возможныследующиепутипроникновенияинфекционногоагентавлегкое:
-эндобронхиальный(ингаляционный,аспирационный,обтурационный);
-гематогенный:тромбоэмболический(постинфарктный),септический;
-травматический; из пограничных тканей и органов (контактный, лимфогенный).
Аспирация небольших количеств этого секрета происходит у здоровых людей во время сна, однако благодаря мукоцилиарному клиренсу, кашлевому рефлексу, действию макрофагов и других факторов местной защиты легких происходит быстрая элиминация бактерий из нижних отделов легочных путей и они остаются стерильными. При дефектах местного или общего иммунитета, а также в случаях массивной аспирации микроорганизмы полости рта или содержимого желудка (при рвоте, наличию гастроэзофагеальной рефлюксной болезни) могут проникать в бронхиолы и альвеолы и вызывать воспаление легочной ткани и ее деструкцию.
Факторами, способствующими аспирации, являются: бессознательное состояние, алкоголизм, наркомания, эпилепсия, черепно-мозговая травма, мозговой инсульт, кома, передозировка седативных средств, общая анестезия, заболевания верхних дыхательных путей (хр. бронхит, бронхоэктазы, БА), состояние после гастрэктомии, воспалительные заболевания десен и зубов, заболевания пищевода, сопровождающиеся дисфагией и рефлюксом, ранее существовавшие заболевания верхних дыхательных путей (хронический бронхит, бронхоэктазы, бронхиальная астма), зонд для энтерального питания, респираторная вирусная инфекция, иммунодефицитные состояния, осложнения наркоза и пр.
Патогенез
Легочные нагноения возникают при следующих условиях:
●Наличие возбудителя инфекции.
●Нарушение бронхиальной проходимости.
●Нарушение микроциркуляции.
●Изменение реактивности организма.
Фактором, предшествующим абсцессу или гангрене легкого и меняющим реактивность организма, в большинстве случаев является пневмония. Предшествующие заболеванию изменения в стенке бронха, обусловленные курением, наличием ХОБ, БА, или же сопутствующие пневмонии, приводят к нарушению проходимости бронха, что вызывает ателектаз участка легкого. В области ателектаза вследствие отрицательного внутриартериального давления кровеносные капилляры расширяются, переполняются кровью. Кровоток в пораженном участке замедляется, таким образом, создаются благоприятные условия для развития очагов некроза при наличии вирулентной микрофлоры в бронхиальном секрете, отток которого затруднен. Одновременно с этим нарушается питание соответствующих участков легочной ткани в результате прямого давления воспалительным инфильтратом средних и малых сосудов и капиллярной сети. Вследствие нарушения кровообращения и действия токсинов микроорганизмов участки легочной ткани подвергаются быстрому омертвлению. Большое значение придается вторичному тромбозу сосудов легких, который часто встречается при нагноительных заболеваниях легких. Кроме этого определенное значение придается и возникающему при тяжелых инфекционных заболеваниях синдрому диссеминированного внутрисосудистого свертывания ДВС - синдрому), при котором на высоте протеолитической активности нейтрофилов возникает распространенный гистолиз с формированием абсцесса.
Помимо микроаспирации орофарингеального секрета и аспирации содержимого желудка, возбудители могут попадать в легкие из первичного инфекционного очага лимфогенным путем, либо в результате бактериями с оседанием их в легочных капиллярах, либо в виде инфицированных тромбоэмболов легочной артерии с развитием первичного инфицированного инфаркта
42
легкого. Возможно и вторичное инфицирование асептического инфаркта бронхогенным путем. Абсцессы могут вызываться как аэробной, так и анаэробной микрофлорой, гангрена легкого чаще связана с анаэробными возбудителями. При бронхиальном проникновении инфекции могут развиваться как абсцесс, так и гангрена, а при гематогенном инфицировании всегда возникают абсцессы, причем нередко множественные.
Важными предрасполагающими факторами, способствующими развитию инфекционной деструкции легких, помимо уже перечисленных являются сахарный диабет, нарушение иммунной защиты (наркомания, ВИЧ-инфекция), плохое гигиеническое состояние полости рта (гингивит, периодонтит). Кроме этого, имеют значение характер аспирированного материала (кислая среда, крупные частицы в аспирате, большой объем аспирата (более 25 мл), гипертонический раствор, высокая бактериальная контаминация). Закрытая травма грудной клетки редко сопровождается нагноением легочной паренхимы, тогда как при проникающих огнестрельных ранениях их частота значительно возрастают. Резко нарушают общую резистентность организма и тем способствуют развитию абсцессов и гангрены инфекционные заболевания, в том числе грипп; заболеваний крови, гиповитаминоз. Многочисленную группу риска заболевания острыми инфекционными деструкциями легких составляют лица, злоупотребляющие алкоголем. Для них характерно сочетание ряда важнейших патогенетических факторов: высокая вероятность аспирации в период алкогольного опьянения, снижение местной и общей иммунологической реактивности, а также функции мерцательного эпителия бронхов, охлаждение тела в бессознательном состоянии, способствующее развитию респираторных инфекций, высокая обсемененность полости рта анаэробами из-за плохого ухода за полостью рта, нередко наличие хронической обструктивной болезни легких. Алкоголизм или эпизод сильного опьянения перед заболеванием отмечается у 50 – 75% больных деструктивными пульмонитами вне эпидемии гриппа. Высокая заболеваемость инфекционными деструкциями легких в нашей стране в очень большой мере связана именно с этим социальным злом.
Патологическая анатомия
Макроскопически при абсцессе легкого вначале определяется уплотнение, потеря воздушности легочной ткани. Позднее в центре инфильтрата наступает расплавление ткани с формированием гнойной полости, стенки которой вначале покрыты слоем детрита, а затем очищаются и покрываются грануляционной тканью. Для гангрены характерно массивное омертвение, без четких границ переходящее в окружающую отечную и уплотненную легочную ткань. Пораженные ткани имеют серовато-зеленый цвет и местами превращаются в распавшуюся массу с образованием множественных неправильной формы полостей, содержащих зловонную жидкость.
43
Микроскопически вначале отмечается инфильтрация межальвеолярных перегородок и заполнение альвеол экссудатом, содержащим фибрин, лейкоциты и много микроорганизмов. Легочные капилляры расширены, переполнены кровью, структура их стенок стирается, и в окружности появляются венчики фибрина. В экссудате увеличивается количество нейтрофилов, он превращается в гнойный. В межальвеолярных перегородках отмечаются признаки некроза и расплавления. При гангрене экссудат значительно менее богат лейкоцитами, а контуры тканевых структур сохраняются более длительное время. При абсцессах по периферии зоны гнойного расплавления выявляется зона пневмонической инфильтрации, а между живой и мертвой тканями образуется демаркационный лейкоцитарный вал, на месте которого в дальнейшем формируется грануляционная ткань стенки гнойника. При процессах гангренозного типа граница между жизнеспособной и мертвой тканью бывает нечеткой, лейкоцитарный вал не выражен, участки некроза чередуются с жизнеспособной тканью.
Через 4 – 6 недель после начала заболевания стенка абсцесса приобретает двуслойное строение. Внутренний слой образован петлями капилляров, между которыми располагаются лейкоциты и фибробласты, а наружный – зоной созревающей фиброзной ткани, постепенно обедневающей клеточными элементами. При длительном течении абсцесса рубцово-склеротические изменения в его стенке прогрессируют.
Изменения плевры максимальны в зоне поражения легочной ткани, и в ранний период выражаются в отеке плевральных листков с выпотеванием фибрина. В дальнейшем происходит организация фибрина, в результате чего плевральные листки срастаются, причем массивные шварты могут иметь толщину более 1 см. В случае распространения деструкции на кортикальный слой легкого и перфорации висцеральной плевры возникает пиопневмоторакс, причем могут сформироваться стойкие бронхоплевральные свищи.
При формировании гнойного абсцесса в центре воспалительного инфильтрата происходит гнойное расплавление, причем полость приобретает форму шара. В определенный момент наступает прорыв гноя из полости через один из дренирующих бронхов. При хорошем дренировании гноя через бронхиальное дерево инфильтрация в окружающей ткани постепенно рассасывается, сама полость уменьшается в размерах, выстилается внутри грануляционной тканью и может полностью облитерироваться. Хорошо дренирующаяся полость больших размеров может стабилизироваться и эпителизироваться изнутри за счет покрывающего грануляции бронхиального эпителия. Такую полость иногда называют кистоподобной и рассматривают как особую форму клинического выздоровления.
При недостаточном дренировании гнойной полости, высокой вирулентности микроорганизмов, снижении сопротивляемости макроорганизма или неадекватном лечении в полости абсцесса задерживается гной, инфильтрация легочной ткани не имеет тенденции к уменьшению, гнойное расплавление увеличивается; в результате возможны различные осложнения: пиопневмоторакс,
44
легочное кровотечение и т.д. При отсутствии эффекта от лечения формируется хронический абсцесс — полость с неровными рубцовыми стенками, выстланными изнутри грануляциями, в которой поддерживается периодически обостряющийся нагноительный процесс.
При остром абсцессе с секвестрацией («гангренозный абсцесс») участок легочной ткани, находящийся в состоянии ихорозного распада, отграничивается от жизнеспособной ткани легкого. Формируется гнойная полость, в той или иной мере дренирующаяся через бронх, содержащая пристеночно расположенные или свободно лежащие секвестры легочной ткани и гной. В результате лечения может наступить постепенное очищение полости гнойника от секвестров с последующим формированием хронического абсцесса или (реже) эпителизированной воздушной полости. Полная ликвидация полости при гангренозных абсцессах с секвестрацией встречается довольно часто.
При гангрене легкого после кратковременного периода воспалительной инфильтрации вследствие воздействия продуктов жизнедеятельности микроорганизмов и массивного тромбоза сосудов возникает обширный некроз легочной ткани. В некротизированной легочной ткани формируются множественные, чаще всего мелкие полости распада, которые частично дренируются через бронхи. Процесс быстро распространяется на плевру, что приводит к ихорозному плевриту. Расплавление легочной ткани, как правило, идет медленно.
При отсутствии фибринового стромального блока на фоне высокой протеолитической активности лейкоцитов может прогрессировать процесс гнойной деструкции паренхимы легкого. Данная картина наблюдается при множественных абсцессах и гангрене легкого. В этом случае фагоциты не блокируются фибрином, остаются «свободными», а микроциркуляторное русло — проходимым.
Классификация
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ АБСЦЕССА ЛЕГКИХ
-острый абсцесс: без секвестрации; с секвестрацией;
-очаговая гнойно-некротическая деструкция легких;
-гангрена.
ПО РАСПРОСТРАНЕННОСТИ ПРОЦЕССА: 1)односторонние поражения:
-одиночный абсцесс легкого;
-множественный абсцесс легких ;
-гангрена: лобулярная, субтотальная, тотальная.
2)двусторонние поражения:
-множественные абсцессы легких, гангрена легких;
-абсцесс одного легкого и гангрена с противоположной стороны;
-абсцессы или гангрена одного легкого и пневмония другого. Осложнения:
45
1)со стороны плевральной полости:
-серозный плеврит;
-эмпиема плевры;
-спонтанный пневмоторакс;
-пиопневмоторакс;
2)со стороны грудной клетки:
-empyema necessitates
-наружные торакальные свищи (плевроторакальный, бронхопульмоплевро-торакальный);
-флегмона грудной клетки.
3)Перикардиты (серозный, гнойный).
4)Со стороны легких:
-кровохарканье;
-кровотечение;
-аспирация;
-пневмония;
-острый респираторный дистресс-синдром.
5)Сепсис:
-гнойные метастазы в другие органы и ткани;
-шок;
-полиорганная недостаточность
6)ДВС-синдром.
Тяжесть течения:
-легкая – бронхолегочная симптоматика без признаков дыхательной недостаточности, сепсиса;
-средняя: бронхолегочная симптоматика с дыхательной недостаточностью, сепсисом, ;
-тяжелая – сочетание бронхолегочной симптоматики, дыхательной недостаточности с сепсисом, нарушением функции органов, гипотензией;
-крайне тяжелая – септический шок, сохраняющийся, несмотря на адекватную инфузионную терапию, синдром полиорганной недостаточности.
Клиника абсцесса легкого
Среди больных с нагноительными заболеваниями легких преобладают мужчины среднего возраста (8 : 1). Это связано с тем, что среди мужчин значительно больше лиц, страдающих алкоголизмом, курильщиков, больных хроническим бронхитом. Кроме того ,мужские профессии чаще связаны с воздействием вредных производственных факторов (низкой температуры, запыленности и загазованности рабочих мест и так далее). 2/3 пациентов имеют неопределенный социальный статус: без постоянной работы и зачастую без постоянного места жительства, злоупотребляющие алкоголем.
46
Выделяют следующие стадии абсцесса легких:
1. |
Инфильтрация, |
закрытый |
гнойник |
(период |
формирования |
абсцесса до прорыва гноя через бронхиальное дерево). |
|
||||
2. |
Прорыв в бронхи открытого гнойника. |
|
|
||
3. |
Исход (при благоприятном течении - полное выздоровление или сохранение |
||||
остаточных |
|
изменений, |
при |
|
неблагоприятном |
переход в хронический абсцесс, |
пиоторакс, образование фистул, |
||||
гнойных |
метастазов, |
истощения |
больного, |
анемия, |
формирование |
амилоидоза). |
|
|
|
|
|
Первый период чаще всего имеет острое начало с подъемом температуры до высоких цифр, ознобами, проливными потами, появлением сухого кашля, болей в груди на стороне поражения, признаками выраженной интоксикации. Продолжительность данного периода обычно 10-15 дней. Особенностью диагностики этого периода является скудность объективных данных и отсутствие патогномоничности.
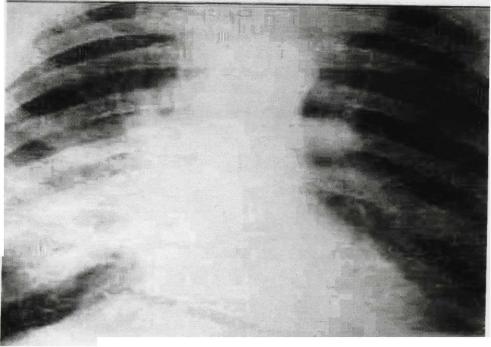
Могут появляться притупление перкуторного звука, ослабление дыхания и бронхофонии, локальная болезненность при надавливании на ребро или межреберья, высокий лейкоцитоз до 15-20х109/л, ускоренное СОЭ, рентгенологически - затемнение пневмонического характера (рис.1)
Особое значение в диагностике этого периода приобретает анамнез с указанием на факт аспирации инородного тела или желудочного содержимого, тяжелое опьянение. Кашель в этот период может быть различной интенсивности со скудной слизистой или слизисто-гнойной мокротой, обычно еще без запаха.
Рис. 1 Абсцесс правого легкого до вскрытия в бронх
47
Второй период абсцесса легкого начинается с момента прорыва гнойника в бронх и клинически проявляется выделением обильной гнойной мокроты. За сутки в зависимости от величины абсцесса может выделиться от 200 мл до 1-2 литров. Характерно одномоментное выделение большого количества мокроты - "полным ртом". В последующие дни выделение мокроты продолжается отдельными порциями. Мокрота обычно имеет крайне неприятный зловонный гнилостный запах. При отстаивании ее образуется два или три слоя. Нижний слой обычно представлен густым зеленоватым гноем, верхний - пенистой серозной мутноватой жидкостью, между ними часто имеется средний водянистый слой. В мокроте часто бывают прожилки крови. После "вскрытия" полости абсцесса и выделения мокроты состояние больного значительно улучшается - снижается температура тела, прекращаются ознобы и поты, уменьшается слабость, появляется аппетит. Наблюдается падение числа лейкоцитов. Вместе с тем, при множественных или многокамерных абсцессах вскрытие одного из них существенно не меняет общей клинической картины, характерной для первого периода болезни. В случаях задержки гноя в полости абсцесса вследствие закупорки бронха и нарушения дренажной функции могут вновь появляться озноб и потливость, повышение температуры тела, рост числа лейкоцитов крови. Температурная реакция является важным диагностическим показателем состояния дренажной функции бронха.
Физикальные данные обусловлены расположением полости. Так, при центральном расположении полости абсцесса перкуторная картина крайне скудна. При локализации полости ближе к периферии может выявляться притупление перкуторного звука с тимпаническим оттенком. В области притупления перкуторного звука может выслушиваться дыхание с бронхиальным оттенком; при очищении полости абсцесса от гнойного содержимого выслушивается амфорическое дыхание, могут быть сухие и влажные хрипы различного калибра, крепитация и шум трения плевры, обусловленные сопутствующим бронхитом, инфильтративными изменениями в легких и сопутствующим плевритом.
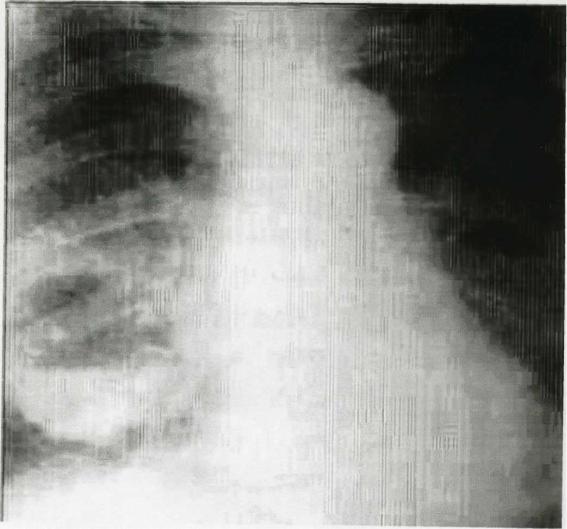
Рентгенологически на месте ранее имевшейся локальной инфильтрации легочной ткани определяется полость, иногда многокамерная с горизонтальным уровнем жидкости в ней и наличием над жидкостью светлого полукруга просветления эллипсоидной формы, обусловленного присутствием в ней газа
(рис.2).
При плохом естественном дренировании, сниженной реактивности или неадекватном лечении состояние больного не улучшается или даже усугубляется. Продолжается лихорадка с проливными потами и изнуряющими ознобами. Гнойная мокрота отходит обильно. Больной постепенно худеет. Кожа приобретает землисто-желтый оттенок. По прошествии нескольких недель от начала заболевания пальцы приобретают характерную форму «барабанных палочек», а ногти – «часовых стекол». Прогрессирует одышка,
48
исчезает аппетит. В анализах крови нарастают анемия, гипопротеинемия, сохраняется лейкоцитоз. В анализе мочи появляются протеинурия, цилиндрурия.
Рентгенологически в полости абсцесса сохраняется уровень жидкости. Инфильтрация легочной ткани не имеет тенденции к уменьшению, а иногда даже нарастает. Утолщаются стенки абсцесса - абсцесс переходит в хроническую форму.
Полость с неровным, бахромчатым внутренним контуром характерна для гангренозного абсцесса. Этот контур свидетельствует о наличии неотторгнувшихся некротизированных участков легочной ткани, так называемых секвестров. Могут возникнуть осложнения: легочные (кровохарканье, кровотечение), плевральные (пиопневмоторакс), общие (кахексия, амилоидоз, сепсис), что, в конце концов может привести к неблагоприятному исходу.
Рис.2 Острый абсцесс средней доли правого легкого
49
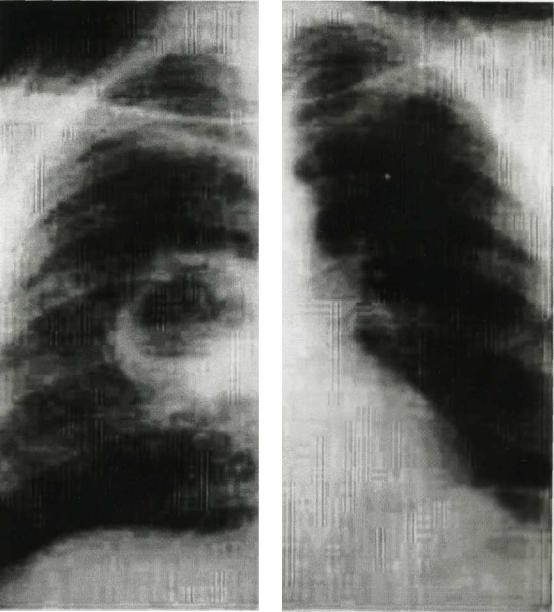
Условными сроками перехода абсцесса в хроническую форму, по мнению Н. В. Путова с соавт. (1984) являются 2 месяца от начала лечения.
Основными причинами перехода острого абсцесса в хронический служит наличие секвестров в полости и недостаточное ее дренирование через бронхи. Классическое клиническое течение острого абсцесса легкого до и после опорожнения гнойника в бронхиальное дерево наблюдается лишь в 20 – 25% случаев. Деструктивный инфекционный процесс в легких должен быть заподозрен при недомогании больного, ознобах, фебрильной или гектической температуре тела, сопровождающейся проливными потами, болями в грудной клетке, связанными с дыханием. Более того, у пожилых людей и пациентов, страдающих иммунодефицитами, признаки воспалительного процесса в легком могут маскироваться.
Рис.4 Хронический абсцесс правого легкого. Видны утолщенные неровные стенки абсцесса
50
