
- •Ответы к государственному экзамену по внутренним болезням. Болезни органов дыхания
- •9. Острый и хронический бронхит: этиология, патогенез, клинические проявления, варианты течения, осложнения, лечение. Медико-социальная экспертиза. Реабилитация.
- •10. Пневмония: этиология, патогенез, основные клинические проявления, диагностика, осложнения. Основные принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •1. Легочные проявления пневмонии:
- •2. Внелегочные проявления пневмонии:
- •11. Пневмонии, вызванные атипичными возбудителями, особенности клиники, диагностика, лечение. Медико-социальная экспертиза. Реабилитация.
- •12. Хроническая обструктивная болезнь легких: понятие о болезни, этиология и патогенез, факторы риска, диагностика, лечение, осложнения. Медико-социальная экспертиза. Реабилитация.
- •1. Действие факторов риска в анамнезе.
- •2. Ключевые симптомы для постановки диагноза хобл:
- •3. Данные клинического обследования:
- •5. Лабораторно-инструментальная диагностика:
- •1. Снижение влияния факторов риска:
- •3. Лечение хобл при стабильном состоянии.
- •4. Лечение обострений заболевания.
- •13. Бронхиальная астма: этиология, патогенез, основные клинические проявления, варианты течения, диагностика, осложнения, принципы лечения.
- •1. Иммунологическая стадия:
- •2) Период разгара (удушья):
- •1) Обучение больных
- •2) Оценка и мониторинг тяжести ба
- •14. Бронхоэктазы: этиология, патогенез, клинические проявления, осложнения, диагностика, лечение.
- •15. Абсцесс легкого: причины, клинические проявления, диагностика, лечение.
- •I. Гнойные абсцессы
- •16. Плеврит: этиология, патогенез, основные клинические проявления, варианты течения, диагностика, дифференциация от других плевральных выпотов, принципы лечения.
- •I. Немелкоклеточный рак:
- •II. Мелкоклеточный рак.
- •1. Центральный (прикорневой) рак:
- •2. Периферический рак:
- •3. Атипические формы:
- •I. Первичные симптомы:
- •1. Обязательные методы диагностики:
- •18. Легочное сердце: этиология, патогенез, основные клинические проявления, диагностика, принципы лечения. Медико-социальная экспертиза.
- •1. Клинические проявления хронических обструктивных и других заболеваний легких.
- •3. Клинические признаки гипертрофии правого желудочка:
- •4. Клинические признаки легочной гипертензии:
- •5. Клинические признаки декомпенсированного легочного сердца:
- •Болезни органов кровообращения
- •19. Ишемическая болезнь сердца: этиология, патогенез, классификация, принципы лечения.
- •1. Стенокардия напряжения:
- •22. Инфаркт миокарда: этиология, патогенез, клинические варианты (типичные и атипичные). Тактика ведения больных, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •1. Характерный болевой синдром (status anginosus), не купирующийся нитроглицерином
- •2. Изменения на экг, типичные для некроза миокарда или ишемии
- •3. Характерная динамика сывороточных ферментов.
- •3. Ограничение зоны ишемического повреждения в остром периоде им.
- •23. Ранние и поздние осложнения инфаркта миокарда.
- •1. Осложнения острейшего периода им:
- •3. Осложнения подострого периода:
- •24. Артериальная гипертензия: этиология, патогенез, клинические проявления, диагностика, классификация, принципы лечения. План обследования на амбулаторном этапе.
- •25. Симптоматические артериальные гипертензии: классификация, подходы к лечению в зависимости от клинического варианта.
- •2. Эндокринные аг:
- •3. Гемодинамические (кардиоваскулярные) аг:
- •4. Нейрогенные или аг при заболеваниях цнс:
- •5. Аг, связанная с приемом медикаментов, алкоголя и наркотических веществ:
- •26. Соматоформная вегетативная дисфункция: этиология, патогенез, клинические варианты, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •27. Миокардиты: этиология, патогенез, классификация, клиника, диагностика, принципы лечения.
- •28. Кардиомиопатии: определение понятия, клинические варианты, диагностика, принципы лечения. Прогноз.
- •29. Перикардиты: этиология, патогенез, классификация, клиника, диагностика, принципы лечения.
- •I. Инфекционные или инфекционно-аллергические перикардиты:
- •III. Идиопатические перикардиты.
- •I. Острый перикардит:
- •II. Хронический перикардит:
- •30. Хроническая сердечная недостаточность: этиология, патогенез, основные клинические проявления, классификация, диагностика, лечение.
- •1. Поражение миокарда:
- •2. Гемодинамическая перегрузка миокарда:
- •Патогенез хсн.
- •1. По Василенко-Стражеско:
- •2. По nyha:
- •31. Дифференцированная терапия больных с хронической сердечной недостаточностью.
- •1. Общие мероприятия:
- •2. Лекарственная терапия хсн:
- •32. Блокады сердца: этиология, патогенез, клиника, диагностика, прогноз, принципы терапии.
- •1. Нарушение образования импульса:
- •2. Нарушение проведения импульса
- •3. Сочетанные нарушения образования и проведения импульса (парасистолии)
- •I. Нарушение образования импульса.
- •II. Нарушения проводимости:
- •I. Нарушение автоматизма са узла (номотопные аритмии):
- •II. Эктопические ритмы, обусловленные преобладанием автоматизма эктопических центров:
- •III. Эктопические ритмы, обусловленные механизмом re-entry:
- •5) Синдром преждевременного возбуждения желудочков:
- •33. Классификация антиаритмических средств, их использование для неотложной терапии аритмий.
- •Медикаментозная противоаритмическая терапия.
- •1. Классификация e.Vaughan-Williams:
- •3. Препараты, не входящие в классификацию пас, но обладающие антиаритмическими свойствами:
- •Спектр действия антиаритмических препаратов.
- •Немедикаментозная противоаритмическая терапия.
- •2. Хирургические методы лечения аритмий:
- •Болезни органов пищеварения.
- •34. Функциональная желудочная диспепсия и хронический гастрит: причины, клинические проявления, классификация, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •Лечение хг:
- •35. Гастро-дуоденальные язвы: этиология, патогенез, клиника, осложнения, диагностика, лечебная тактика. Медико-социальная экспертиза и реабилитация.
- •37. Функциональные заболевания желчевыводящих путей: классификация, клинические варианты, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •38. Хронический холецистит: этиология, клинические проявления, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •39. Хронический гепатит: этиология, патогенез, классификация, основные клинические и клинико-биохимические синдромы, диагностика, принципы лечения.
- •40. Циррозы печени: этиология, классификация, морфологическая характеристика, клинико-лабораторные синдромы, диагностика, осложнения, лечение.
- •41. Хронический панкреатит: этиология, патогенез, клинические варианты, диагностика, принципы лечения.
- •42. Рак поджелудочной железы: клинические проявления в зависимости от локализации. Метастазирование. Диагностика, дифференциальная диагностика. Симптоматическая терапия в амбулаторных условиях
- •43. Синдром раздраженного кишечника. Основные клинические проявления, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •44. Воспалительные заболевания кишечника (болезнь Крона, язвенный колит). Основные клинические синдромы, диагностика, принципы лечения.
- •1) Тонкокишечная локализация:
- •Болезни почек
- •45. Критерии оценки функционального состояния почек. Основные методы исследования и их трактовка.
- •5. Специальные методы исследования почек:
- •46. Острый гломерулонефрит: этиология, патогенез, клинические варианты, диагностика, принципы лечения.
- •47. Хронический гломерулонефрит: этиология, патогенез, клинические и морфологические варианты, диагностика, исходы, принципы лечения.
- •48. Тубуло-интерстициальный нефрит: причины развития, клиника, диагностика, лечение. Медико-социальная экспертиза. Реабилитация.
- •49. Хронический пиелонефрит: этиология, патогенез, клинические проявления, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
- •50. Амилоидоз почек: этиология, патогенез, клинические проявления, диагностика, исходы, принципы лечения.
- •51. Клинико-лабораторные критерии нефротического синдрома.
- •52. Хроническая почечная недостаточность: этиология, патогенез, стадии течения, диагностика, тактика ведения больных, лечение. Медико-социальная экспертиза.
- •Болезни системы кроветворения
- •53. Железодефицитные анемии: этиология, патогенез, клиника, классификация, диагностика, лечение.
- •54. Мегалобластные анемии: этиология, патогенез, клиника, классификация, диагностика, лечение.
- •55. Гемолитические анемии: классификация, основные диагностические критерии, принципы терапии.
- •56. Апластические анемии: этиология, патогенез, клиника, классификация, диагностика, принципы лечения.
- •57. Острые лейкозы: этиология, патогенез, классификация, клиника, диагностика, основные принципы терапии.
- •58. Хронический миелолейкоз: этиология, патогенез, клиника, диагностика, принципы лечения
- •1. Химиотерапия:
- •59. Хронический лимфолейкоз: этиология, патогенез, клинические варианты, диагностика, осложнения, принципы лечения.
- •60. Истинная полицитемия: этиология, патогенез, клиника, диагностика, исходы, принципы лечения. Симптоматические эритроцитозы.
- •I стадия (начальная, 5 и более лет):
- •Iiв стадия – эритремический процесс с миелоидной метаплазией селезенки:
- •61. Плазмоцитома: клинические проявления, диагностика, лечение.
- •62. Геморрагические диатезы: этиология, патогенез, классификация. Клиника, диагностика и лечение тромбоцитопенической пурпуры.
- •63. Геморрагический васкулит: этиология, патогенез, клинические варианты, диагностика, лечение.
- •64. Гемофилия: этиология, патогенез, клинические проявления, диагностика, лечение.
- •Необходимые дозы факторов при кровотечениях у гемофиликов:
- •65. Лифмогранулематоз: клинические проявления, диагностика, принципы лечения.
- •Болезни обмена веществ и эндокринной системы
- •66. Классификация и диагностика сахарного диабета.
- •67. Этиология, патогенез, диагностика, лечение сахарного диабета 1 типа (изсд).
- •1) Копенгагенская модель деструкции -клеток:
- •68. Этиология, патогенез, клиника, диагностика, лечение, профилактика сахарного диабета 2 типа (инсд).
- •2. Инсулинорезистентность периферических тканей:
- •69. Поздние (хронические) осложнения сахарного диабета: микроангиопатии (диабетическая ретинопатия, диабетическая нефропатия), макроангиопатия (синдром диабетической стопы), полинейропатия.
- •70. Метаболический синдром: современные представления о патогенезе, основные клинические проявления, подходы к лечению.
- •71. Диффузный токсический зоб (болезнь Грейвса-Базедова): этиология, патогенез, клиника, диагностика, принципы лечения, показания к оперативному лечению.
- •72. Узловой зоб: этиопатогенез, клиника, диагностика, лечебно-профилактические мероприятия.
- •73. Гипотиреоз: классификация, этиология, патогенез, клиника, диагностика, принципы заместительной терапии.
- •74. Гиперальдостеронизм (синдром Кона): этиология, патогенез, клиника, диагностика, лечение.
- •1. Сердечно-сосудистый синдром:
- •2. Нервно-мышечный синдром:
- •75. Хроническая надпочечниковая недостаточность: этиология, патогенез, клиника, диагностика, осложнения, течение, лечение.
- •76. Болезнь и синдром Иценко-Кушинга: этиология, патогенез, клиника, диагностика, осложнения, течение, лечение.
- •77. Феохромоцитома: патогенез основных клинических проявлений, симптоматика, диагностика, лечение.
- •Ревматические болезни
- •78. Острая ревматическая лихорадка: этиология, патогенез, клиника, диагностика, лечение. Медико-социальная экспертиза. Реабилитация. Первичная, вторичная и текущая профилактика.
- •(!) Необходимо помнить:
- •79. Инфекционный эндокардит: этиология, патогенез, клиника, диагностика, принципы лечения, профилактика.
- •1. Общеинфекционный синдром:
- •3. Синдром поражения кожи и слизистых оболочек (10-20%):
- •80. Митральные пороки сердца: этиология, нарушения гемодинамики, клиника, тактика ведения больных. Недостаточность митрального клапана.
- •Митральный стеноз.
- •81. Аортальные пороки сердца: этиология, гемодинамические нарушения, клинические проявления, тактика ведения больных. Стеноз устья аорты.
- •Недостаточность аортального клапана.
- •82. Остеоартроз: этиология, патогенез, классификация, клиника, диагностика, течение, лечение. Медико-социальная экспертиза. Реабилитация.
- •83. Ревматоидный артрит: этиология, патогенез, классификация, клиника, диагностика, течение, исходы, лечение.
- •84. Подагра: этиология, патогенез, клиника, классификация, диагностика, течение, лечение. Медико-социальная экспертиза. Реабилитация.
- •Диагностика подагры:
- •85. Системная красная волчанка: этиология, патогенез, классификация, клиника, диагностика, течение, исходы, лечение.
- •86. Дерматомиозит: этиология, патогенез, классификация, клиника, диагностика, течение, исходы, лечение.
- •87. Системный склероз: этиология, патогенез, основные клинические проявления, принципы диагностики и лечения.
- •88. Первичные системные васкулиты: основные нозологические формы, принципы диагностики и лечения.
- •1. Поражающие крупные сосуды:
- •2. Поражающие средние сосуды:
- •3. Поражающие мелкие сосуды:
- •2. Исследования, направленние на выяснение типа св:
- •Клинические признаки, которые позволяют заподозрить диагноз системного васкулита:
- •89. Узелковый полиартериит: этиология, патогенез, клиника, диагностика, течение, осложнения, лечение.
- •90. Реактивные артриты: этиология, клинические проявления, диагностика, лечение, профилактика.
1. Характерный болевой синдром (status anginosus), не купирующийся нитроглицерином
2. Изменения на экг, типичные для некроза миокарда или ишемии
С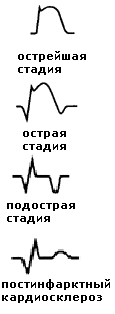 огласноBayley,
ЭКГ при ИМ формируется по влиянием трех
зон:
зоны
некроза
– расположена в центре очага поражения
(зубец Q),
зоны
повреждения
– расположена по периферии от зоны
некроза (сегмент ST),
зоны
ишемии
– расположена по периферии от зоны
повреждения (зубец Т)
огласноBayley,
ЭКГ при ИМ формируется по влиянием трех
зон:
зоны
некроза
– расположена в центре очага поражения
(зубец Q),
зоны
повреждения
– расположена по периферии от зоны
некроза (сегмент ST),
зоны
ишемии
– расположена по периферии от зоны
повреждения (зубец Т)
Типичные изменения, характерные для Q-инфаркта миокарда:
1) острейший период – вначале высокий заостренный зубец Т (имеется только зона ишемии), затем появляется куполообразная элевация сегмента ST и его слияние с зубцом Т (появляется зона повреждения); в отведениях, характеризующих противоположные инфаркту зоны миокарда может регистрироваться реципрокная депрессия сегмента ST.
2) острый период – появляется зона некроза (патологический зубец Q: длительность более 0,03 с, амплитуда более ¼ зубца R в отведениях I, aVL, V1-V6 или более ½ зубца R в отведениях II, III, aVF), зубец R может уменьшиться или исчезнуть; начинается формирование отрицательного зубца Т.
3) подострый период – сегмент ST возвращается на изолинию, формируется отрицательный зубец Т (характерно наличие только зон некроза и ишемии).
4) постинфарктный кардиосклероз – сохраняется патологический зубец Q, амплитуда отрицательного зубца Т может уменьшиться, со временем он может стать сглаженным или даже положительным.
Для nonQ-инфаркта миокарда изменения на ЭКГ будут происходить в зависимости от стадии лишь с сегментом ST и зубцом Т. Помимо типичных изменений на ЭКГ на ИМ может указывать впервые возникшая полная блокада левой ножки пучка Гиса.
Топическая диагностика ИМ по данным ЭКГ: переднеперегородочный – V1-V3; передневерхушечный – V3, V4; переднебоковой – I, aVL, V3-V6; передний обширный (распространенный) – I, II, aVL, V1-V6; переднезадний – I, II, III, aVL, aVF, V1-V6; боковой глубокий – I, II, aVL, V5-V6; боковой высокий – I, II, aVL; заднедиафрагмальный (нижний) – II, III, aVF.
При малой информативности стандартной ЭКГ можно снять ЭКГ в дополнительных отведениях (по Небу и т.д.) или сделать кардиотопографическое исследование (60 отведений).
3. Характерная динамика сывороточных ферментов.
|
Показатели |
Сроки повышения в крови | ||
|
Начало |
Максимум |
Длительность | |
|
Миоглобин |
2-3 ч |
6-10 ч |
24-32 ч |
|
Тропонин-Т |
3-4 ч |
12-72 ч |
10-15 дней |
|
Тропонин-I |
4-6 ч |
24 ч |
5-10 дней |
|
Креатинфосфокиназа (КФК) |
3-8 ч |
24-36 ч |
3-6 дней |
|
Креатинфосфокиназа-МВ |
3-8 ч |
12-24 ч |
2-3 дня |
|
Аспартатаминотрансфераза |
6-8 ч |
24-36 ч |
5-6 дней |
|
Лактатдегидрогеназа изоформа 1 (ЛДГ 1) |
8-10 ч |
48-72 ч |
10-14 дней |
Другие методы исследования при ИМ:
а) неинвазивные: сцинтиграфия с 99mТс-пирофосфатом (накапливается в зоне инфаркта, формируя «горячий» очаг) и с 201Тl (аккумулируется в жизнеспособном миокарде, формируя в зоне инфаркта «холодный» очаг); радионуклидная вентрикулография; двухмерная эхокардиография (выявляет локальные нарушения сократимости миокарда, разрывы миокарда желудочков и папиллярных мышц, истинные и ложные аневризмы, внутрисердечные тромбы, жидкость в перикарде и др.)
б) инвазивные: вентрикулография (позволяет уточнить наличие и локализацию патологических движений стенки сердца у больных с рефрактерным болевым синдромом и неинформативной ЭКГ), коронарография (позволяет выявить окллюзию коронарной артерии и решить вопрос о целесообразности АКШ или балонной ангиопластики).
Дифференциальная диагностика ИМ проводится с рядом заболеваний:
а) ТЭЛА – характерны: анамнестические данные в отношении начала заболевания (связь развития ТЭЛА с тяжелыми переломами, осложненными родами, тромбозом глубоких вен нижних конечностей); более выраженный цианоз верхней половины туловища; кровохаркание и развитие инфаркта легкого (шум трения плевры, инфильтрация легочной ткани на рентгенограмме легких); ЭКГ-признаки - отклонение ЭОС сердца вправо, высокие не расширенные Ρ в отведениях II, III, aVF, V1-V2 (перегрузка правого предсердия), глубокий (но не широкий) QIII при отсутствии QII; дефект накопления изотопа на сканограмме легких; невысокое содержание в крови ЛДГ-1, отсутствие в крови КФК-МВ, тропонина; наличие участка просветления легочного поля на рентгенограмме легких на стороне поражения.
б) расслаивающая аневризма аорты – характерно: внезапное появление чрезвычайно интенсивной боли в грудной клетке без предшествующего периода нарастания; иррадиация боли обширная (обе руки, спина) с последующей иррадиацией боли сверху вниз (по мере расслаивания стенки аорты); исчезновение пульса на обеих лучевых артериях; резистентность боли к многократным инъекциям наркотиков; появление анемии; отсутствие инфарктных изменений ЭКГ; признаки аневризмы аорты и ее расслаивания при УЗИ.
в) острый перикардит – характерно: связь боли в области сердца с дыханием, движениями тела, положением больного (усиливается боль в положении на спине и ослабевает в положении сидя); усиление боли в области сердца во время кашля; шум трения перикарда в зоне абсолютной тупости сердца, который в отличие от ИМ сохраняется более продолжительное время и появляется сразу в начале перикардита (при ИМ обычно на 2-3 сутки от начала ангинозного приступа); конкордатное смещение интервала ST кверху от изолинии, отсутствие патологического зубца Q.
г) идиопатический миокардит Абрамова-Фидлера – характерно: развитие заболевания преимущественно у молодых людей; отсутствие факторов риска ИБС; менее острое начало; отсутствие характерной для ИМ динамики ЭКГ, в частности, подъема интервала ST с последующим снижением до изолинии; патологический зубец Q бывает редко; диффузное поражение обоих желудочков сердца и диффузное, а не сегментарное нарушение кинетики миокарда по данным эхокардиографии; отсутствие динамики высоких показателей в крови аспарагиновой аминотрансферазы, креатинфосфокиназы; высокая активность этих
ферментов наблюдается длительно (до ликвидации воспаления миокарда).
д) спонтанный пневмоторакс – характерны: внезапное появление резкой боли в грудной клетке и одышки, цианоза; отсутствие дыхательных движений соответствующей половины грудной клетки; отсутствие дыхательных шумов и наличие тимпанита над пораженной областью; типичная рентгенологическая картина (участок просветления, лишенный легочного рисунка, расположенный по периферии легочного поля и отделенный от спавшегося легкого четкой границей); отклонение ЭОС вправо, высокие зубцы Ρ в отведениях II, III, V1-V2, отсутствие типичных ЭКГ-признаков ИМ.
е) острый панкреатит – характерны: связь развития заболевания с приемом обильной жирной, жареной пищи, алкоголя; интенсивная боль в эпигастрии, левом верхнем квадранте живота (часто опоясывающего характера), продолжающаяся несколько часов, сопровождающаяся длительной рвотой, не приносящей облегчения; значительное повышение температуры тела, часто с ознобами; выраженная болезненность живота при его глубокой пальпации в проекции поджелудочной железы; отсутствие зубца Q на ЭКГ и типичного подъема интервала ST (обычно изменения ЭКГ носят диффузный характер в виде смещения интервала ST книзу от изолинии и отрицательного зубца Т); высокий уровень в крови и моче α-амилазы.
ж) перфоративная язва желудка или двенадцатиперстной кишки – характерно: отсутствие иррадиации боли в загрудинную и прекардиальную область (чрезвычайно резкая боль локализуется в эпигастрии); внезапное появление интенсивной боли в эпигастрии без предшествующего периода нарастания боли; доскообразное напряжение мышц живота; обнаружение при рентгенографии органов брюшной полости свободного воздуха между печенью и диафрагмой; отсутствие характерных инфарктных изменений ЭКГ; тсутствие повышения в крови биомаркеров некроза в миокарде (тропонинов, КФК-МВ).
Тактика ведения и лечение неосложненного ИМ.
1. Реанимационные мероприятия (не менее 30 мин): кардиомониторирование, непрямой массаж сердца и ИВЛ; дефибрилляция в максимально ранние сроки (I разряд – 200 Дж, II – 300 Дж; III – 360 Дж и так далее), при отсутствии эффекта – адреналин (в/в, под язык, внутрисердечно), при отсутствии эффекта – антиаритмическая терапия (лидокаин с повторной дефибрилляцией); 4% NaHCO3 50-100 мл в/в (в связи с метаболическим ацидозом).
2. Купирование боли: нейролептанальгезия (1-2 мл 0,005% р-ра фентанила + 2-4 мл 0,25% р-ра дроперидола в/в медленно в 10 мл физ. р-ра), атаралгезия (особенно при выраженном возбуждении, чувстве страха; 1 мл 2% р-ра промедола + 2 мл диазепама в/в медленно в 10 мл физ.р-ра), морфин по 2-5 мг в/в дробно каждые 5-15 мин до полного устранения боли (при его передозировке: налорфин 1-2 мл 0,5% р-ра в/в), клофелин 1 мл 0,01% р-ра в/в медленно, закись азота, натрия оксибутират.
